Association de Parkinsoniens de CHARENTE
Publié le 01 juillet 2008 à 08:47Paru dans LE PARKINSONIEN INDÉPENDANT n° 33 — juin 2008
Le 6 mars 2008 a eu lieu notre Assemblée Générale : 28 présents et 26 pouvoirs.
Le Bureau précédent a été reconduit à l’unanimité
Présidente : Carmen DEMAILLE : 05.45.69.98.32
Vice-présidente : Thérèse LAMOUREUX : 05.45.35.92.51
Secrétaire : Marie-Claire AUPY : 05.45.21.42.70
Trésorier : Michel SIMONET : 05.45.91.03.78
Le 11 avril : à l’occasion de la Journée Mondiale du Parkinson, un colloque médical dirigé par un neurologue, le docteur ARTAUD a réuni 60 personnes dont 30 étrangères à l’association. Pour une fois, la presse a participé activement (nous avons eu 6 passages dans La Charente Libre et Sud-Ouest).
Le 16 avril : 30 participants à la sortie en nord Charente, dans les îles à LA CHAPELLE. Repas à la guinguette « La Chaumière », super ambiance et tous ont exprimé le désir de revenir en juillet pour une « grillade au bord de l’eau ».
Au cours de ces manifestations, les stands de produits créés par les malades (écharpes, confitures, tuiles décorées, peintures, papeterie) ont rapporté 760 € pour CECAP Recherche.
Il faut féliciter en particulier : Thérèse avec ses 50 pots de confiture de mûres (cueillies à la main) et Monique avec ses écharpes. La vente de leurs produits totalise 604 € depuis le 1er janvier.
En mars, nous avons eu à déplorer le décès de Gilbert MILCENDEAU. Nous présentons toutes nos sincères condoléances à Andrée et lui rappelons que nous sommes toujours près d’elle pour la soutenir.
A ce jour, nous sommes 72 adhérents.
Michel SIMONET
Le maintien à domicile des personnes âgées ou handicapées
Publié le 26 juin 2008 à 08:41Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Actualités Sociales Hebdomadaires 21/3/2008
Vient de paraître un supplément juridique sur ce thème.
Les personnes âgées comme les personnes handicapées souhaitent demeurer le plus longtemps possible dans leur cadre familier. Le maintien à domicile est aussi l’un des éléments clés de la politique de la vieillesse depuis les années 70.
Il s’agit en effet davantage pour les pouvoirs publics de lutter contre le chômage que de répondre au souhait des intéressés de rester chez eux. Pour preuve, les mesures adoptées depuis plusieurs années en la matière (exonération de charges sociales, réduction d’impôt, création d’un chèque emploi-service …) traduisent bien la volonté de favoriser le secteur des services à la personne, véritablement gisement d’emplois. Elles correspondent également à la nécessité de trouver des alternatives à l’hospitalisation face au vieillissement de la population.
A l’heure où le gouvernement travaille à la création d’un « cinquième risque », ce supplément a pour objectif de décrire l’offre de soutien à domicile telle qu’elle existe aujourd’hui. Sont ainsi tour à tour présentés les interlocuteurs clés du maintien à domicile (CCAS, MDPH, CLIC, réseaux de santé « personnes âgées », caisses de retraite …), les professionnels et services qui interviennent (aide-ménagères, auxiliaires de vie sociale, services d’aide et d’accompagnement à domicile, SSIAD, Samsah …), la nature de l’offre ainsi que les prestations et les aides financières auxquelles les intéressés peuvent prétendre.
A noter enfin un point spécial sur le soutien aux aidants familiaux (droit au répit via les structures d’accueil temporaires, congé de soutien familial …), l’entourage jouant, à côté des professionnels, un rôle central dans le maintien à domicile de ces publics.
Il est possible de se procurer ce numéro au prix de 14 € l’unité (+ 5€ de frais d’envoi) auprès du :
service VPC de Wolters Kluwers France
boite postale 701
1, rue Eugène et Armand Peugeot 92856 Rueil-Malmaison cedex
tel. 01 76 73 30 82
ou directement via le site des A.S.H. : www.ash.tm.fr
Lu par Jean GRAVELEAU
graveleau.jean2@orange.fr
Vivre avec la Maladie de Parkinson
Publié le 26 juin 2008 à 08:32Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Témoignage de Geneviève et de Rémy
« J’avais 57 ans lorsque le diagnostic est tombé au CHU de Poitiers », confie Geneviève d’une voix grave et le bras dessinant des zigzag en l’air. « Je me souviens de mes difficultés à faire les marionnettes avec mes mains, ordonnées par le médecin qui a suspecté une maladie de Parkinson !!! Moi, je ne voulais pas y croire…. Jusqu’aux examens qui ont confirmé le diagnostic ».
« Anciens agriculteurs,nous vivons avec la maladie de Parkinson depuis 16 ans. J’aide mon épouse au quotidien dit Rémy, il y a des moments où on ne soupçonne même pas que Geneviève est atteinte de Parkinson et puis… le moment d’après elle subit des secousses intolérables… Le handicap est fluctuant ; il devient, tout à coup, difficile de marcher, de se lever, sans le soutien d’un proche. Pour s’habiller, il faut compter le double du temps. La lenteur et les difficultés induites par la maladie et surtout, il ne faut jamais dire de se dépêcher à un parkinsonien, sinon il est déstabilisé ».
Mon épouse a besoin d’être épaulée dans la vie de tous les jours. Comme tous les parkinsoniens elle est exposée aux risques de chutes et de fractures. Nous songeons donc à l’avenir…. Dans notre maison à étage, pour le moment, nous avons installé une rampe dans l’escalier, mais il nous faudra sans doute vendre la maison pour en acheter une de plain-pied.
Actuellement, ce qui nous pèse le plus est de ne pouvoir partir en vacances en groupe. On le fait un peu mais pas très longtemps. On est au ralenti et avons l’impression de retarder et de gêner les autres…, bien que la maladie de Geneviève ait évolué lentement et que son handicap n’entrave pas vraiment ses déplacements.
Nos journées sont rythmées par le pilulier contenant les comprimés de L.Dopa : une prise toutes les 3 heures
Nous constatons que les formes de parkinson sont diverses et diffèrent souvent d’un malade à l’autre… Quant aux causes, on ne les connaît pas vraiment, elles sont certainement multiples. On parle de l’incidence des produits phytosanitaires utilisés en agriculture et, en 2006, le tribunal de Bourges a reconnu pour la première fois, la maladie de Parkinson d’un salarié agricole, comme maladie professionnelle due à l’emploi de pesticides utilisés pendant ses années d’activité.
Etre adhérents de l’Association de Parkinsoniens des Deux-Sèvres est pour nous la manière de ne pas rester seuls enclavés dans la maladie, de se conforter et réconforter mutuellement entre amis qui vivent le même tourment et se comprennent.
Geneviève et Rémy
As. Deux-Sèvres
Parkinson, cette maladie encore mal connue de nos jours
Publié le 26 juin 2008 à 08:12Paru dans LE PARKINSONIEN INDÉPENDANT –n° 33 — juin 2008
Témoignage de Mme J…. atteinte de Parkinson
Il me faut me libérer de ma colère, alors permettez moi de pousser mon coup de gueule !!!!, une fois n’est pas coutume.
Je viens à l’instant même de rendre visite à ma mère, dans une structure dire « haut de gamme » pour convalescents du troisième âge.
Actuellement surmenée, le hall d’entrée de l’établissement franchi, me voici passée d’un super ON à un super OFF, comme seule j’en détiens jalousement le secret. J’arrive dans un état plus que spectaculaire à l’étage, où raidie des cheveux jusqu’aux orteils, je ne pouvais plus rester debout. Je m’écroule donc, le sol étant dans ces moments là mon allié pour me retenir.
Tout le monde ou presque me connaît à l’étage, mais jamais l’on ne m’avait vue me donner en spectacle de la sorte !
Attroupement… Médecin de garde appelé d’urgence alors que je leur expliquais comme je le pouvais… qu’il fallait me laisser tranquille !
- Le médecin : qu’est-ce qui vous arrive ?
- Moi : J’ai la maladie de Parkinson
- Lui : vous êtes sûre !!!!c’est plutôt une crise crampes multiples que vous avez !!Vous semblez souffrir !!!
(non juste à peine !)-aucun son ne pouvait sortir de ma bouche coincée
Et de poursuivre : si c’était la maladie de Parkinson vous seriez handicapée des deux côtés Madame. Vous êtes suivie par un Neurologue ?
Je vous prends la tension……
A l’infirmière : apportez lui un antalgique !
- Reprenant mes esprits : ça va passer ! avec la L‑Dopa dispersible que je viens de prendre….la MP peut aussi être unilatérale »
- Lui : NON, je soigne plusieurs personnes atteinte de la MP ici, je peux vous certifier le contraire…Je suis médecin !!!!,d’ailleurs j’en soulage une (patiente). A chaque malaise d’injection de…… ???
- Moi : … Apokinon ?
- Lui : Oui…. d’ailleurs elle en abuse pour recevoir ses amies l’après-midi
L’infirmière revenue avec un Doliprane : c’est de madame X dont vous parlez ?, d’ailleurs elle a beaucoup d’hallucinations en ce moment !!!! et elle vient encore de réclamer du Primpéran pour ses nausées !!!! »
J’arrête là mon histoire qui n’en est pas une, mais un véritable drame à mon sens – la méconnaissance de la maladie, les dangers subis par certains patients, entre les mains de gens inexpérimentés.
J’avais envie de hurler quand j’ai entendu « Primpéran » !!!! J’ai repris mon état « normal » comme par magie.
Et pour clôturer le tout, le médecin, avant de repartir, rajoute : « Vous devriez faire un contrôle pour vos crampes » !!!!
Lu sur Internet par Henri MINARET
Compte rendu : Des souris atteintes de Parkinson traitées par des cellules souches issues de leurs clones
Publié le 25 juin 2008 à 15:30Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Une équipe américano-japonaise a démontré qu’il était possible de traiter efficacement des souris atteintes de la maladie de Parkinson au moyen de cellules souches embryonnaires obtenues par clonage thérapeutique.
Lorenz Studler (Sloan-Kettering Institute, New York) et ses collègues rapportent, dimanche 23 mars, sur le site de la revue Nature Medicine, avoir greffé à des souris avec succès des neurones à dopamine dérivés de cellules souches embryonnaires (CSE) provenant de leurs propres clones. En revanche, le procédé a échoué lorsque les neurones étaient issus d’un individu génétiquement différent.
Le recours aux cellules souches apparaît comme une perspective prometteuse pour le traitement de la maladie de Parkinson. Cette affection, qui touche plus de 100 000 personnes en France, est provoquée par la dégénérescence des neurones produisant la dopamine, un neurotransmetteur.
Des essais chez l’animal ont déjà eu lieu. Mais en 2006, les chercheurs de l’université de Cornell (Etat de New York) avaient fait état de leurs désillusions dans Nature Medicine. Leurs expériences avaient bien permis une amélioration fonctionnelle, mais l’autopsie des rats montrait que le nombre de neurones produisant de la dopamine avait diminué et que les cerveaux des rongeurs présentaient des amas de cellules indifférenciées, susceptibles d’une évolution cancéreuse.
En juin 2007, des scientifiques américains avaient notablement amélioré, avec des CSE humaines, l’état de cinq singes se trouvant à un stade avancé de la maladie de Parkinson, sans effet toxique ou tumeur. Cependant, seul un petit nombre de CSE s’était différencié en neurones capables de produire de la dopamine.
C’est pourquoi Lorenz Studer et ses collègues ont pris deux options : obtenir des CSE par transfert nucléaire (clonage thérapeutique), afin qu’elles soient génétiquement spécifiques de l’individu dont elles proviennent, et faire se différencier préalablement les CSE en cellules ayant un destin de neurones à dopamine.
Au total, 187 lignées cellulaires, issues par transfert nucléaire de 24 souris parkinsoniennes, ont été orientées vers une évolution en neurones à dopamine. Ces cellules ont été transplantées spécifiquement chez les animaux auxquels elles correspondaient, tandis que sept souris présentant le même type de lésion recevaient des neurones provenant d’une lignée cellulaire « étrangère ».
Seuls les animaux ayant reçu des cellules provenant de leur propre clone ont présenté les signes d’une efficacité du traitement, sans réaction immunologique.
LE MONDE | 25.03.08 (Internet : le monde.fr 24/03/08)
Paul Benkimoun
Article transmis par Marie Hélène ESCURE, lectrice.
Nano-imagerie du fer dans les neurones à dopamine
Publié le 25 juin 2008 à 15:26Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Extrait de « CNRS Hebdo Aquitaine Limousin »
Le fer est un élément essentiel à la vie qui peut s’avérer nuisible dans certaines pathologies, en particulier les maladies neurodégénératives. Des indices suggèrent un rôle du fer dans la dégénérescence des neurones à dopamine liée à la maladie de Parkinson. En effet, la concentration du fer est plus élevée chez les parkinsoniens que chez les sujets sains dans les cellules qui produisent le neuromédiateur dopamine.
Jusqu’à présent, on ignorait où le fer se localisait à l’intérieur des neurones et quelles relations existaient entre fer et dopamine. Grâce au développement d’un nouvel outil d’analyse pour l’imagerie des éléments chimiques à l’échelle nanométrique, un éclairage nouveau est apporté sur ces questions.
La nano-imagerie de fluorescence X par rayonnement synchrotron a permis de révéler in vitro l’association du fer et de la dopamine sur un modèle de cellules produisant la dopamine. Le fer se concentre dans les vésicules d’une centaine de nanomètres qui stockent la dopamine et que l’on retrouve surtout dans les terminaisons neuronales. De plus, la concentration vésiculaire en fer diminue lorsque les cellules sont exposées à un inhibiteur de la synthèse de dopamine. Ces résultats publiés dans la revue PLoS ONE* sont le fruit d’une collaboration entre le groupe d’imagerie chimique cellulaire du Laboratoire de chimie nucléaire analytique et bio environnementale (CNAB UMR5084 — Univ. Bordeaux 1 / Univ. Bordeaux 2 / CNRS), et l’équipe de microscopie rayons X de l’ESRF (European Synchrotron Radiation Facility). En relation avec l’Université de Séville et PINSERM, cette étude a permis de réaliser l’imagerie des éléments chimiques à l’échelle des organites cellulaires.
Quels sont les enseignements à tirer pour mieux comprendre la maladie de Parkinson ?
Les auteurs suggèrent que l’accumulation du fer en excès dans les vésicules de stockage de la dopamine serait un mécanisme naturel de protection contre la toxicité du fer. Dans la maladie de Parkinson, le dysfonctionnement du stockage vésiculaire de la dopamine et du fer provoquerait la mort des cellules neuronales. Les découvertes récentes en recherche thérapeutique suscitent de grands espoirs pour le traitement de la maladie de Parkinson, la régulation pharmacologique du fer constitue une nouvelle voie de traitement envisageable.
Les causes de la maladie de Parkinson demeurent largement inconnues. Les chercheurs suspectent une contribution environnementale qui pourrait être mieux appréhendée grâce à la nano-imagerie chimique. Cette méthode s’applique aussi à des éléments autres que le fer, ainsi l’effet de composés environnementaux à base de manganèse sur des neurones à dopamine est en cours d’étude au CNAB.
Lu par Henri Minaret
Contact :Richard Ortega, tél. 05 57 12 09 07
*Ortega R., Cloetens P., Devès G., Carmona A.. Bohic S. (2007) Iran storage in neurovesicles revealed by chemical nano-imaging. PLoS ONE, 2(9), e925 : Actualités du 14.01.2008 au 18.01.2008
PARKINSON — Le meilleur traitement est aussi le pire
Publié le 25 juin 2008 à 15:04Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Extrait de « PRATIQUES de SANTÉ » n° 78 – 15/04/08
Le 15 février dernier, étaient publiés sur internet les résultats surprenants d’une étude portant sur la L‑dopa (ou lévodopa) : ce médicament — qui est actuellement considéré comme le meilleur traitement de la maladie de Parkinson — engendre des altérations cérébrales irréversibles. Dès sa première prise !
La maladie de Parkinson ou plus exactement les syndromes parkinsoniens sont caractérisés par la dégénérescence des neurones qui sécrètent la dopamine, neurotransmetteur impliqué dans la régulation de nos mouvements. Outre la baisse de la sécrétion de dopamine, d’autres sécrétions de neurotransmetteurs sont altérées (acétylcholine, noradrénaline, sérotonine notamment). Comme la L‑dopa est le précurseur de la dopamine, il a semblé logique de la prescrire au cours de la maladie de Parkinson. L’apparition — parfois immédiate — d’effets secondaires a rapidement tempéré l’enthousiasme que cette thérapie substitutive avait fait naître. Voici ce qui est écrit à ce propos dans le dictionnaire Vidal :
- Des troubles digestifs, surtout pendant la période d’ajustement posologique : nausées, vomissements, anorexie, sécheresse de la bouche, constipation ou diarrhées ;
- Des troubles du rythme cardiaque, une hypotension artérielle orthostatique ;
- Des troubles psychiques dès le début du traitement, notamment chez les sujets présentant des antécédents de tels troubles : manifestations paranoïdes, confusion, hallucinations, délire, anxiété, troubles du sommeil (insomnies, somnolence et cauchemars);
- Des dyskinésies (ou mouvements anormaux) […] dès le début du traitement. Les dyskinésies et les dystonies survenant au long cours témoignent d’une variation de la sensibilité des récepteurs dopaminergiques. La résurgence des symptômes […] traduit la progression de la maladie.
Aussi aujourd’hui, s’accorde-t-on pour prescrire la L‑dopa le plus tard possible lorsque les autres médicaments ne font plus effet. Certes, la L‑dopa permet un allongement de l’espérance de vie d’environ cinq ans, mais à quel prix pour certains ?
L’étude publiée a porté sur les mouvements anormaux qui conduisent les patients traités à connaître de plus en plus de difficulté à marcher, voire à se tenir assis. Les chercheurs ont ainsi observé que la L‑dopa générait des altérations au niveau de certaines protéines cérébrales, altérations qui apparaissaient dès la première prise et qui étaient définitives ! Comme ces altérations ne touchent pas tous les individus, les chercheurs espèrent — après avoir identifié les protéines responsables — ouvrir de nouvelles voies thérapeutiques en permettant une meilleure tolérance de la L‑dopa. Quand ces nouveaux médicaments apparaîtront-ils ? Nul ne le sait. Les patients aujourd’hui atteints par ce fléau n’en profiteront probablement pas. Ce qui nous amène à deux réflexions :
- Plutôt que d’investir l’énergie de nombreux chercheurs dans cette voie, ne serait-il pas plus judicieux d’orienter l’essentiel de la recherche vers la détermination de marqueurs précoces de la maladie, bien avant que les premiers signes cliniques n’apparaissent ?
- Au nom du principe de précaution, pourquoi la L‑dopa n’est-elle pas retirée du marché au même titre que le pois mascate (Mucuna pruriens) qui contient naturellement de la L‑dopa et dont la prise régulière a montré une tolérance meilleure du fait de la présence conjointe de nombreux autres principes actifs, notamment antioxydants ? Ou mieux, ne serait-il pas plus logique d’autoriser la remise sur le marché du pois mascate ?
Vittoria Siegel
Référence : CNRS, communiqué de presse du 15 février 2008 (http://www2.cnrs.fr/ presse/communique/1286.htm?&debut=16)
Par Jean GRAVELEAU
graveleau.jean2ɜorange.fr
La Xénogreffe de neurones porcins, vers une future thérapie de la maladie de Parkinson ?
Publié le 25 juin 2008 à 12:28Paru dans LE PARKINSONIEN INDéPENDANT n°33 – juin 2008
La maladie de Parkinson est une maladie neurodégénérative caractérisée par la perte bilatérale et progressive des neurones dopaminergiques de la voie nigro-striée. Ces neurones prennent naissance dans une petite zone du cerveau, la substance noire. Ils se projettent ensuite dans une région centrale du cerveau appelée le striatum. Ils y libèrent une substance, la dopamine, qui intervient dans les processus de désir, de plaisir et sur le bon fonctionnement des mouvements. La destruction de ces neurones caractérisant la maladie de Parkinson a pour conséquence une diminution du taux de dopamine au sein du striatum. Cette perte entraîne un déséquilibre dans la balance des molécules cérébrales et a pour conséquence l’apparition d’une triade de symptômes, caractéristique de la maladie, à savoir une akinésie (perte des mouvements), un tremblement de repos et une rigidité des membres.
La transplantation cellulaire est une des approches prometteuses dans le cadre du traitement des maladies neurodégénératives particulièrement pour la maladie de Parkinson. Des essais cliniques de greffes de neurones prélevés sur des fœtus humains ont déjà été réalisés chez l’homme. Malgré des résultats encourageants cette approche reste limitée par une barrière éthique quant à l’utilisation de matériel foetal humain. Les neurochirurgiens sont confrontés également à un problème de disponibilité en tissus foetal. En effet, la greffe d’un patient parkinsonien nécessite un apport de 7 à 8 fœtus. Ces barrières éthiques et logistiques impliquent donc la recherche et la mise au point de nouvelles sources cellulaires pour le futur traitement des malades.
La xénotransplantation correspond à une greffe réalisée d’une espèce à une autre. Dans notre cas, le porc semble être une espèce appropriée du fait de la similitude de taille d’organe ainsi que du développement embryonnaire très proche. Cependant, la réalisation d’une telle greffe pose rapidement des problèmes immunitaires. En effet, bien que le système nerveux central ait été considéré comme un site immunologiquement privilégié, ce n’est pas le cas car les xénogreffes de neurones sont systématiquement rejetées. L’administration systémique d’immunosuppresseurs est souvent très efficace pour le maintien de greffons dans les tissus périphériques mais de tels traitements pour maintenir des greffes intracérébrales provoquent de sérieux effets secondaires, notamment au niveau rénal, et ne fait que retarder le rejet cellulaire. Aussi, avons-nous comme objectif de développer des stratégies immunosuppressives locales.
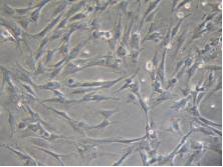
Les cellules souches mésenchymateuses (MSCs) (Fig. 1), cellules souches de la moelle osseuse chez l’adulte découverte à la fin des années 1960 par l’équipe de Friedenstein, possèdent de nombreuses caractéristiques intéressantes dans notre cas. Elles sont notamment connues pour libérer, après transplantation intracérébrale, quelques facteurs neurotrophiques connus pour leur protection sur les neurones dopaminergiques. Une deuxième propriété intéressante des MSCs, décrite par l’équipe d’Aggrwal, concerne leur capacité dite hypo-immunogène. En effet, ces cellules sont capables de sécréter des facteurs pouvant limiter les actions inflammatoires du système immunitaire.
Contrairement aux cellules fœtales (neuroblastes), les MSCs greffées survivent très longtemps dans un cerveau. Des MSCs humaines ont été observées jusqu’à 120 jours post implantation dans le cerveau de rats non traités. Nos travaux expérimentaux ont confirmé cette observation (J. Rossignol et L. Lescaudron de notre laboratoire). La capacité des MSCs à prévenir le rejet immunitaire après transplantation a déjà été reportée.
Outre les propriétés immunosuppressives des MSCs, nous avons récemment observé une forte activité neurotrophique des MSCs de rat. En effet, l’addition de MSCs issues de la moelle osseuse de rat à une culture de neuroblastes porcins augmente leur survie et leur transformation en neurones matures.
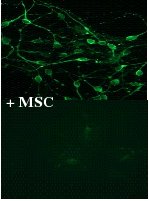
Sur la figure 2 (Fig. 2) nous visualisons qu’en présence de MSCs la survie des neurones porcins est plus importante.
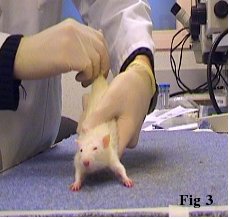
Enfin, dans le but de vérifier si la greffe de neurones porcins permet d’induire une récupération fonctionnelle, différents tests sont réalisés sur des rats lésés à la 6- Hydroxy-dopamine (un des modèles animaux de la maladie de Parkinson). L’injection de cette toxine dans le cerveau des rats induit la destruction spécifique des neurones dopaminergiques. Ces rats ont ensuite subi une co-greffe de neurones porcins et des cellules souches mésenchymateuses de rats. Les tests permettent de mesurer une possible récupération motrice des animaux. Le test du stepping par exemple permet de visualiser le nombre de redressements posturaux de chaque patte antérieure afin de quantifier l’akinésie des rats (Fig. 3).
La recherche s’est ainsi orientée ces dernières années sur la mise en place d’une thérapie cellulaire de la maladie de Parkinson. Elle suscite un grand espoir du fait notamment des résultats très encourageants observés lors d’essais cliniques chez l’homme. L’utilisation d’une nouvelle source cellulaire issue d’une espèce différente pour remplacer les neurones détruits au cours de la maladie semble être une bonne alternative. Nous fondons ainsi de réels espoirs sur les futures possibilités thérapeutiques d’une xénogreffe de neurones.
Rédigé par Xavier LEVEQUE
Doctorant INSERM u 643 de Nantes
Conférence du 26 avril 2008 à Nantes
Publié le 25 juin 2008 à 12:14Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Cette conférence a abordé deux thèmes de Recherche :
la stimulation du cortex moteur dans la maladie de Parkinson,
les troubles digestifs et la maladie de Parkinson.
1 — La stimulation du cortex moteur dans la MP.
Le professeur Jean Paul N’GUYEN présente les deux modes de procédure envisagés. On intervient :
- soit par SMC (Stimulation Magnétique du Cortex). Il s’agit d’une stimulation transcrânienne parce que la bobine de stimulation est posée sur la peau et que les ondes traversent le crâne pour stimuler le cortex. On l’appelle répétitive car on délivre plusieurs impulsions de suite pendant 20 minutes, le plus souvent il n’y a qu’une seule séance
- Soit par SMtr : on utilise une électrode extradurale placée sous le cortex. La SMtr nécessite un acte chirurgical moins invasif que la Stimulation Cérébrale Profonde (SCP) qui consiste à implanter une électrode au niveau du noyau subthalamique.
La recherche clinique a commencé en Italie avec les professeurs A. ANTONINI ET A. LANDI à Monza-Milan, puis à Créteil avec les professeurs J.P. N’GUYEN et J.P. LEFAUCHEUR.
Les premiers résultats sont encourageants.
La SCM permet de traiter des patients qui étaient écartés de la SCP : plus âgés, 74 ans contre 61 ans (SCP), malades depuis plus longtemps 16 ans contre 11 ans (SCP), avec un déficit cognitif modéré, avec une Dopa sensibilité modérée, avec un cerveau fragile (risque de trajectoires modérées).
On constate :
Des améliorations :
- amélioration de la camptocormie (dos voûté);
- amélioration modérée de la bradykinésie (ralentissement moteur);
- amélioration modérée de l’hypertonie ;
- amélioration de la marche ;
- réduction de la fréquence de blocage ;
- réduction des dyskinésies ;
- réduction des doses de L‑Dopa.
Pas d’améliorations significatives :
- tremblement ;
- équilibre ;
- dysautonomie ;
- troubles cognitifs ;
- pas de complications psychiatriques.
Effets secondaires :
- légère augmentation de poids ;
- pas de complications chirurgicales.
Quelques commentaires :
- la SCM est moins efficace que la SCP, elle apporte une amélioration de 30 à 40% UPDRS III, (Unified Parkinson Disease Rating Scale, mesure pour quantifier la progression de la maladie);
- elle est moins risquée que la SCP ;
- elle est beaucoup moins invasive ;
- elle peut être appliquée uni ou bilatéralement.
Conclusions :
- La SCM peut efficacement améliorer les troubles moteurs de la MP ;
- elle peut participer à une meilleure sélection des candidats à la SCP ;
- on peut envisager un traitement au long cours par la SMT.
Lors de la séance de question-réponse, le professeur N’GUYEN précise que nous sommes encore au stade de la Recherche. Reste à préciser les lieux d’applications et à trouver les meilleurs paramètres. Mais cette nouvelle technique est prometteuse, car la SCP ne reste possible qu’à des patients qui répondent à des critères précis (âge, réponse à la L‑Dopa, MP sévère, pas de troubles cognitifs,…).
Au sujet de la SCP (stimulation profonde), le professeur DERKINDEREN a souligné que cette stimulation ne traite que les symptômes et essentiellement les signes moteurs. Quand un parkinsonien est neurostimulé on va améliorer le côté moteur, mais on ne connaît pas l’évolution de la maladie, car la maladie est beaucoup plus complexe que le simple côté moteur. On peut déjà noter les effets secondaires de la stimulation : apathie, déprime ou excitation. Quand on procède aux réglages de la neurostimulation, on agit sur les signes moteurs (lenteur des gestes, rigidité, tremblements…). Toutefois, il est maintenant bien montré que la stimulation a aussi des effets psychologiques et comportementaux, d’où la demande des Parkinsoniens de la mise en place d’une cellule psychologique de suivi des neurostimulés.
2 — Les troubles digestifs dans la Maladie de Parkinson
Le professeur Michel NEUNLIST présente les grandes lignes des avancées 2007/2008 qui vont être abordées :
- le développement du projet de recherche de Tanguy CHAUMETTE (bourse CECAP);
- l’INSERM U 913, neuropathies du système nerveux entérique et pathologies digestives.
Ce travail se faisant en collaboration avec le professeur Pascal DERKINDEREN, il se félicite de la transversalité qui allie la recherche fondamentale et la recherche clinique.
Un bref rappel : le système nerveux entérique, considéré comme le deuxième cerveau, est le plus ancestral car dès l’origine il a servi à la capture des nutriments. Aujourd’hui, il comprend 1000 millions de neurones et 1 milliard d’astrocytes. Le tube digestif est constitué du plexus myentérique qui contrôle la motricité et le plexus sous-muqueux qui contrôle la fonction d’absorption et de sécrétion
Donc deux grands axes de recherche. Mieux connaître l’atteinte du système nerveux pour :
- comprendre et prendre en charge les troubles digestifs
- comprendre l’origine et le développement de la Maladie de Parkinson ;
Les troubles digestifs et la maladie de Parkinson.
Tanguy Chaumette, doctorant en sciences à l’U913 rappelle que les troubles digestifs chez le parkinsonien vont de la réduction de la fréquence de déglutition jusqu’à la constipation, car la motricité est défectueuse. Pour mieux comprendre les troubles digestifs des patients parkinsoniens, il est indispensable d’étudier l’atteinte digestive dans les modèles animaux de MP. Nous avons montré au laboratoire dans un modèle de singe parkinsonien, qu’il existait une perte des neurones à dopamine dans le système nerveux entérique de ces singes parkinsoniens. En parallèle, une augmentation des neurones produisant du monoxyde d’azote, qui ont un effet relaxant est noté chez ces singes. Ces anomalies pourraient être à l’origine de troubles digestifs et leur mise en évidence devrait permettre, à terme, de mieux prendre en charge les problèmes digestifs des parkinsoniens.
Comprendre l’origine et le développement de la MP
Thibaud Lebouvier, neurologue, doctorant en sciences à l’U913, nous rappelle qu’à l’apparition des symptômes de la MP, il y a une perte de 70% des neurones dopaminergiques de la substance noire. La mort neuronale est due à une accumulation d’une protéine, l’alpha-synucléine que l’on trouve dans des inclusions cytoplasmiques appelées corps de Lewy. Le système nerveux entérique est atteint précocement au cours de la MP, bien avant la substance noire. D’où l’idée d’orienter la recherche vers l’utilisation de biopsies obtenues par coloscopie pour procéder à un dépistage précoce de la MP.
Le mot de la fin revient au professeur P DERKINDEREN. Il se réjouit des avancées de la recherche tout en nous précisant que la recherche sur le système nerveux entérique reste une grande spécialité de l’INSERM de Nantes car actuellement peu de monde travail sur le sujet. Cependant, nous avons des contacts intéressants en Espagne, à Barcelone, où les recherches sont menées sur des souris rendues parkinsoniennes.
Ensuite nos intervenants se sont prêtés au jeu des questions-réponses. Pour clore la séance Jacqueline GEFARD a remis le chèque de CECAP-Recherche à Tanguy CHAUMETTE ;
En remerciement, nous avons remis à chacun un joli bouquet de muguet.
Par Guy SEGUIN, président de l’ADPLA
ass.adpla@wannadoo.fr
Alzheimer et Parkinson : bientôt un test sanguin détectant six ans à l’avance
Publié le 25 juin 2008 à 11:49Paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Une compagnie américaine prévoit lancer cet été un test sanguin pouvant détecter, six ans avant qu’elles ne s’installent, les maladies d’Alzheimer, de Parkinson et de Lou Gehrig, rapporte le Chemistry & Industry magazine.
Le test permettrait d’alerter ceux qui sont à risque de développer ces maladies et de leur conseiller des changements dans le mode de vie tels que des améliorations à leur alimentation et à leur niveau d’activité physique. Il pourrait également permettre d’évaluer la progression des maladies et l’efficacité des traitements.
La compagnie Power3 Medical Products ferait le lancement de son test d’abord en Grèce cet été puis aux États-Unis avant la fin de l’année.
Le test, appelé NuroPro mesure les niveaux de 59 protéines dans le sang considérées comme des biomarqueurs. Les niveaux relatifs de ces marqueurs sont utilisés pour distinguer l’Alzheimer, le Parkinson et la maladie Lou Gehrig (aussi appelée sclérose latérale amyotrophique, maladie de Charcot et maladie du motoneurone). Les résultats du test se présenteraient sous forme de probabilité de développer ces maladies.
Le test serait précis à 90% selon la compagnie. Des études de validation clinique sont en cours aux États-Unis et en Grèce.
Cette avancée a soulevé la crainte, rapporte le Daily Mail, que les compagnies d’assurance puissent forcer les gens à passer le test et augmenter les primes pour les personnes estimées à risque.
Source : PsychoMédia (7 avril 08) avec sources :
BBC Daily Mail
Lu et transmis par Pierre LEMAY
Un système de téléalarme
Publié le 25 juin 2008 à 11:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Nous avons découvert un système intéressant de téléalarme fiable pour un coût à peu près équivalant à un abonnement mensuel pour un fournisseur Internet.
Voici leur texte de présentation (document à votre disposition) :
« Notre structure de couverture nationale, OCEALIS, a développé depuis fin 2003 un concept de téléassistance baptisé « HomVeil »1, voulant se différencier de la simple téléalarme connectée aux pompiers dont le métier est de ne traiter que les cas urgents, situations que nous dépassons largement en termes de prise en charge.
En effet, outre l’urgence médicale (chutes, malaises, crises…) HomVeil traite de l’ensemble des besoins d’une personne dépendante, handicapée ou fragilisée à domicile :
- Le soutien moral
- Les accidents domestiques
- Les services à domicile
- Les conseils de vie pratique
L’ensemble de la garantie de sécurité HomVeil est assuré 24h/24 et 7 jours/ 7 grâce à la plate-forme médicalisée Europ Assistance
La plate-forme de réception des appels est composée :
- d’une équipe d’opérateurs d’Europ Assistance qualifiés P.A.R.M. (Permanenciers d’Assistance et de Régulation Médicale) spécialement formée pour gérer une multitude d’appels d’urgence et de toutes natures, jusqu’aux conséquences de l’isolement et de la solitude.
Mais aussi et surtout :
- d’une équipe de 26 médecins tournants qui présentent l’avantage de s’adapter aux pathologies ou aux traitements médicaux spécifiques éventuels et déclarés par les abonnés au moyen d’un formulaire confidentiel (du médecin référent au médecin plateau). »
Jean GRAVELEAU
graveleau.jean2@orange.fr
Hom Veil s’est doté d’un N° AZUR d’information ouvert au public (810 00 53 06) ainsi que d’un site Internet (www.homveil.fr) permettant de répondre dans les plus brefs délais à toutes demandes.
Ces moyens sont relayés immédiatement par les délégués départementaux qui se mettent en rapport avec les demandeurs.
Avez-vous dit fatigué ?
Publié le 25 juin 2008 à 10:40Article paru dans LE PARKINSONIEN INDÉPENDANT n°33 – juin 2008
Avez-vous dit fatigué ?
Extrait du PARKINSON MAGAZINE de Décembre 2007
Publication de l’Association Parkinson Belge
Transmis par Pierre LEMAY
Déjà définir le symptôme de la fatigue dans la maladie de Parkinson est difficile. Ce symptôme non moteur est même difficilement décrit par le patient lui-même. Le patient rapporte très souvent l’existence d’une absence d’un manque d’énergie et une difficulté à initier et à maintenir une activité motrice quelle qu’elle soit. Souvent cette absence d’énergie, cette fatigue est décrite de façon très intense par différentes formules comme « se sent vidé ou mes piles sont à plat ».
Le stress semble jouer un rôle aggravant. On se pose la question d’une relation entre la fatigue et d’autres symptômes non moteurs. La littérature semble apporter des éléments pour dire que la fatigue que l’on rencontre dans la maladie de Parkinson n’est pas liée au degré de tendance à l’endormissement diurne ou au degré des problèmes de sommeil. La fatigue semble également être indépendante de la dépression. Cependant, on rapporte une relation potentielle entre l’existence de troubles cognitifs et l’importance de la fatigue.
Ce qu’il est important de souligner est la haute prévalence de ce symptôme chez les patients atteints de maladie de Parkinson : elle oscille entre 33 et 58%. Environ 1 patient sur 3 considère que la fatigue est son symptôme le plus perturbant dans l’activité de tous les jours. Soulignons également que 2 patients sur 3 lorsqu’ils décrivent leur fatigue vont rapporter qu’elle est différente de celle qu’ils ressentaient avant le début de leur maladie.
Alors que ce symptôme est pratiquement présent chez un patient sur deux, il est cependant clairement sous-reconnu. En effet, la littérature rapporte clairement que les médecins reconnaissent très mal ce symptôme chez leurs patients. Un travail a montré que la concordance entre l’impression du clinicien et du patient sur ce point précis qu’est la fatigue était faible (25%). En fait ce symptôme dans la maladie de Parkinson est seulement de reconnaissance récente, ce qui est démontré par son absence dans l’échelle UPDRS.
Les mécanismes physiopathologiques pouvant expliquer l’existence fréquente de ce symptôme dans la maladie de Parkinson sont encore inconnus. On peut penser qu’il existe une interaction importante entre fatigue, douleur, dépression, inactivité et déconditionnement. Il a été observé une diminution de perfusion des lobes frontaux. On suspecte une déficience en testostérone. Certaines équipes ont rapporté que la stimulation électrique profonde du noyau sous-thalamique pouvait entraîner une situation de perte de motivation avec fatigue chez le patient parkinsonien. Il a également été observé que la fatigue musculaire durant l’activité physique était augmentée chez les patients avec maladie de Parkinson. Il semblerait qu’il existerait plutôt une excitabilité des neurones moteurs corticaux qu’une fatigue des fibres musculaires. Il a été montré également que le niveau de fatigue pouvait baisser si une activité physique était pratiquée. Ce dernier fait encourage l’activité physique chez les patients atteints de maladie de Parkinson. Certains suspectent également une possibilité d’une activation du système immunitaire.
Si la fatigue semble être un symptôme fréquent, il apparaît aussi qu’elle peut être le premier symptôme dans la maladie de Parkinson. On n’observe pas de corrélation entre fatigue et problème moteur. Malheureusement, il n’existe pas de bons outils pour la quantifier. De plus, si certains travaux montrent l’indépendance entre fatigue et tendance à l’endormissement et dépression, une confusion entre ces symptômes non moteurs est bien entendu possible. L’histoire naturelle de la fatigue dans la maladie de Parkinson est caractérisée par sa plus grande fréquence au fur et à mesure de la maladie et sa persistance dans plus d’un patient sur deux. Certains auteurs rapportent une relation entre la fatigue et la sévérité de la maladie de Parkinson, la dépression présente et la somnolence, et ce de façon contradictoire par rapport à d’autres études.
En cas de présence d’une fatigue reconnue chez le patient parkinsonien, qu’elles sont les possibilités thérapeutiques ? Différentes modalités existent, l’approche psychothérapeutique est certainement intéressante, mais l’exercice physique codifié semble une autre bonne solution, quant aux antidépresseurs et stimulants ils sont à l’étude et peuvent être utilisés en fonction de l’appréciation du clinicien en charge.
Avez-vous dit fatigué ? Oui docteur, j’ai dit fatigué, je me sens même très fatigué… C’est là une affirmation qui mérite une plus grande écoute du monde médical et certainement plus de recherche par la communauté scientifique.
Prof. Christian Raftopoulos
Neurochirurgie Cliniques Universitaires St-Luc, UCL
Éditorial : Le Parkinsonien Indépendant n° 33
Publié le 25 juin 2008 à 09:45Dans ce numéro, beaucoup d’articles lus et transmis par nos lecteurs très assidus qui nous donnent une revue de presse intéressante sur l’évolution de la Recherche. Il n’y a pas de révolution prochaine en perspective mais on commence à mieux déterminer les raisons qui bloquent la production de dopamine, les marqueurs permettant de repérer en amont cette disparition.
Mais aussi qu’il n’est pas neutre de se soigner à L‑Dopa : c’est une forme de poison pour l’organisme et pourtant le médicament le plus efficace jusqu’à ce jour. N’en n’abusons donc pas et limitons autant que faire se peut nos doses de médicament : c’est tout l’intérêt de la recherche de nos amis sur l’optimisation des prescriptions (cf. le numéro 27).
A noter également la conférence de Nantes sur les problèmes de troubles digestifs et sur la stimulation du cortex moteur, une piste nouvelle de recherche complémentaire de la neurostimulation profonde qui, elle, est beaucoup plus invasive.
Et puis des témoignages que nous avons l’impression d’avoir déjà lus tellement ils se répètent régulièrement.
Voila, en somme, une revue où nous avons surtout joué le rôle de médiateur afin de permettre l’échange d’informations et d’expériences entre vous tous, nos lecteurs. Rôle modeste mais important pour chacun.
Nous tenons à garder cette volonté d’information la plus large possible mais aussi de maintenir un esprit positif d’espoir en l’avenir. Nous devons nous prendre le plus possible en charge pour tenter de maîtriser cette vieille maîtresse, Miss P… comme l’appelle François Nourissier dans « Le prince des berlingots » !
Nous ne redirons jamais assez combien tous les compléments à la médication (kiné, gymnastique adaptée, marche, orthophonie, chorale, etc…) peuvent être nécessaires pour repousser les limites que la maladie risque de nous imposer si nous ne nous y opposons pas ! Je peux en témoigner personnellement : ma « lune de miel » s’est prolongée bien au-delà de ce que l’on m’avait promis… !
N’oubliez pas non plus votre inscription pour la semaine de vacances à Loctudy du 27 septembre au 4 octobre : il reste encore quelques places !
« Je suis d’abord une personne avant d’être un malade. Ce n’est pas marqué Parkinson sur mon front » nous déclare une lectrice
Jean GRAVELEAU
graveleau.jean2@orange.fr
Lettre d’info 44 : éditorial
Publié le 13 juin 2008 à 10:18Voici déjà notre dernier contact avant cette période que l’on appelle « vacances ». Bien sûr pendant cette période vous pourrez toujours trouver l’un ou l’autre de vos responsables, tous en permanence téléphonique.
Mais d’ici là, toute l’équipe travaille à la préparation de la semaine de vacances de Loctudy qui aura lieu du 27 septembre au 4 octobre.
Le Finistère reçoit, cela veut dire que vous, vous, personnellement vous recevez les adhérents des Associations sœurs. Il faut donc que vous fassiez l’effort d’être présents, pas forcément à la semaine de vacances si vous ne le pouvez pas, mais en tous cas le mardi 30 septembre, jour de l’Assemblée Générale de CECAP et d’AGP. Par CECAP vous connaîtrez ainsi tout ce qui est fait par notre instance supérieure. Par AGP la situation de votre Journal LE PARKINSONIEN INDEPENDANT. La matinée du mercredi 1er octobre sera consacrée à l’information et l’après midi sera bretonne. Je compte sur vous pour la réussite de ces journées.
Mais, cette préparation n’empêche pas les activités courantes :
- le 16 mars a eu lieu la course cycliste organisée par le véloclub du Folgoët au bénéfice de la Recherche.
- le 12 avril, la conférence donnée par le Docteur Coustans de l’hôpital de Quimper concernait plus particulièrement la pompe Apokinon – cette conférence a réuni 200 personnes. L’article que lui a consacré la Presse a eu un grand retentissement, qui s’est traduit par de nombreux appels téléphoniques.
- les séances de formation — les points rencontre – les écoutes téléphoniques – le site etc…etc…ont bien occupé toute l’équipe.
Comme vous le voyez en dernière page, la prochaine conférence aura lieu le 14 juin à Quimperlé. Ne la manquez pas, elle sera certainement très intéressante, pleine d’enseignements et de conseils dont nous avons bien besoin pour faire face à la maladie qui empoisonne notre vie.
Bien amicalement — E. Six
La nuit – vue par des parkinsoniens
Publié le 18 avril 2008 à 11:48Paru dans Le Parkinsonien Indépendant N°32 –mars 2008
LA NUIT – vue par des parkinsoniens
Journée « Paroles-Echanges » d’ADPLA
La nuit est majoritairement un temps difficile pour les parkinsoniens (17 insomniaques sur 19 participants)
L’endormissement est facile mais le sommeil est fractionné. Le recours à des somnifères pour la reprise du sommeil est fréquent.
La nuit est source d’angoisse. C’est un moment de solitude, qui suscite la peur du malaise sans aide.
La nuit s’accompagne d’une perte de repères dans le temps, l’insomnie favorisant la somnolence diurne.
Mais la période de sommeil est un moment de récupération. Moment de repos psychique et d’oubli : Le malade ne se pose plus de questions. Certains parlent même de lumière.
La solitude de la nuit accentue la conscience des blocages.
Les difficultés : pour se tourner dans le lit, pour rechercher des points d’accrochage pour se mouvoir dans les draps sont souvent évoqués, avec des solutions pratiques (matelas sanglé). Le lit apparaît, pour certains, comme un carcan pour le corps. Douleurs, sècheresse de la bouche ou excès de salive, hallucinations ou cauchemars, cris, sont plus ou moins évoqués selon l’évolution de la maladie.
Le réveil est souvent compliqué : le retour à la verticalité, la reprise du mouvement, sont difficiles et lents.
La nuit favorise les déambulations
Certains parkinsoniens se qualifient de bons clients pour EDF !.…Ce sont les artistes de la nuit : lecture, musique, mots croisés, internet. La nuit peut même être un moment heureux, un des malades parlant ainsi de ses activités de peinture lors de la « lune de miel » de la maladie.
La nuit accentue la spécificité de la relation du parkinsonien avec le conjoint.
La présence de l’autre est à la fois rassurante et pesante.
Le souci de ne pas réveiller le conjoint est revenu fréquemment dans les propos.
L’évolution des conditions du sommeil –lit partagé, puis matelas séparés, puis lits séparés, puis chambres séparées – est un sujet difficile à aborder, l’acceptation de cette évolution n’allant pas de soi chez le malade.
De même l’évolution des relations conjugales est peu abordée. Les moments, les désirs sont différents désormais. L’amour sacré est préservé, l’amour profane est rendu difficile.
Comment bien préparer sa nuit ?
Chacun a sa recette : activités de détente, activités physiques juste avant le sommeil.
Le respect de l’horloge biologique est nécessaire. Mieux se connaître, s’écouter,dormir lorsque le sommeil gagne, ne pas lutter contre les insomnies et occuper agréablement ce temps par des activités personnelles.
Mais également apprendre à adapter son rythme de sommeil à ses désirs de vie : apprendre à se lever tôt le matin pour pouvoir se promener seul dehors, loin de la vue des autres, apprendre à se coucher plus tard pour partager plus de temps avec son conjoint.
Source : « Parkin’Sonne – Infos 4 »
(Assoc. de Parkinsoniens Loire-Atlantique)
Les Hallucinations dans la maladie de Parkinson
Publié le 18 avril 2008 à 11:37Paru dans Le Parkinsonien Indépendant N°32 – mars 2008
Un sujet très difficile à aborder pour bien des raisons !
Par Stéphane Thobois neurologue – Service du Pr Broussolle
Hôpital neurologique Pierre Wertheimer – Lyon
La personne qui souffre d’hallucinations croit qu’elle est en train de perdre la tête et craint d’en parler à son entourage. Elle vit une souffrance intime qu’elle redoute de dévoiler autant par pudeur que par peur de l’incompréhension ou du ridicule.
Pour la personne qui vit avec le malade, le conjoint en particulier, une profonde inquiétude s’installe, avec un sentiment d’impuissance devant une situation inconnue, déconcertante…
Que faire ? Comment réagir ? Quelle attitude avoir ? Peut-on y remédier ?
Ces hallucinations sont-elles le signe annonciateur d’une maladie cachée ? Peut-on les soigner ?
Autant de questions que l’on se pose mais que l’on hésite à exprimer. Les malades eux-mêmes n’en parlent que très peu, mais combien de plaintes et d’inquiétudes de la part des conjoints.
Cet article a pour but de dédramatiser ce sujet difficile.
INTRODUCTION
Les hallucinations dans la maladie de Parkinson ont été décrites depuis de nombreuses années. Elles étaient, en général, considérées comme rares et tardives dans l’évolution de la maladie. En réalité des études plus récentes centrées sur ces phénomènes montrent que, si l’on considère les formes mineures et majeures d’hallucinations, elles touchent environ 25% des patients.
Le vécu difficile du patient – qui n’ose pas parler de ses hallucinations car il les considère « honteuses »- explique certainement les difficultés à évaluer ces problèmes avec précisions. Ce vécu souligne d’emblée l’intérêt d’un interrogatoire soigneux par le médecin pour déceler ces hallucinations et proposer une prise en charge thérapeutique adaptée. Il faut aussi souligner que toutes les hallucinations ne nécessitent pas forcément un traitement mais seulement une surveillance si elles restent discrètes et bien observées par le patient.
Dans cet article, nous développerons les aspects cliniques, les facteurs favorisants, les facteurs déclenchants et la prise en charge des hallucinations.
DESCRIPTION CLINIQUE
On distingue sous le terme d’hallucinations plusieurs phénomènes plus ou moins élaborés, dont le patient réalise plus ou moins le caractère irréel. Il ne voit pas nettement la personne, parfois connue (un parent décédé par exemple) mais il en ressent uniquement la présence. Lorsqu’il se retourne, il ne voit rien. Il peut aussi s’agir d’hallucinations visuelles très fugaces (ombre qui passe….) Les illusions peuvent consister en la transformation par le malade d’un objet bien réel en un animal (par exemple une miette de pain prise pour un insecte…) Il s’agit donc d’une interprétation anormale d’un élément existant.
Hallucinations auditives
Elles sont plus rares, le plus souvent associées aux hallucinations visuelles.
Hallucinations tactiles
Elles sont encore plus rares, en général, combinées aux hallucinations visuelles, par exemple, le patient sent de l’eau couler sur l’un de ses membres, ou il a l’impression qu’un insecte – qu’il peut d’ailleurs visualiser – court sur sa peau.
FACTEURS FAVORISANT L’APPARITION D’HALLUCINATIONS
Ils sont nombreux et parfois intriqués. Il faut tout d’abord distinguer les facteurs liés au patient lui-même puis les facteurs indépendants du patient.
Facteurs intrinsèques au patient
L’existence de troubles des fonctions supérieures (troubles de la mémoire, du raisonnement…) favorisent l’émergence d’hallucinations. L’existence d’hallucinations doit rendre prudent quant à l’utilisation de certains médicaments anti-parkinsoniens qui peuvent alors les déclencher. Ceci n’implique pas le fait que tout patient présentant des hallucinations soit dément.
Il ne faut surtout pas confondre hallucination et démence. La démence est une altération progressive des fonctions mentales (mémoire, raisonnement, langage, jugement) associée à une modification de la personnalité.
Les troubles du sommeil constituent également un facteur favorisant les hallucinations. Il s’agit de modification de l’architecture normale du sommeil que l’on peut parfois rapprocher de celles décrites dans des pathologies du sommeil indépendantes de la maladie de Parkinson et pas toujours, loin s’en faut, associés à des hallucinations.
De même, il semble exister un lien entre l’existence d’une dépression et l’apparition des hallucinations. Ce lien est toutefois inconstant selon les études et demande à être confirmé vu la fréquence de la dépression dans cette affection.
L’existence de troubles visuels favorise également l’apparition des hallucinations visuelles, ce qui sous-entend la nécessité de corriger – chez tout patient présentant des hallucinations- ces pathologies oculaires ou d’entreprendre un examen ophtalmologique.
Le dernier point concerne l’état moteur et la durée d’évolution de la maladie. Il semble clair que plus la durée d’évolution s’allonge, plus les risques d’hallucination augmentent. De même la sévérité de la maladie – en terme moteur – favorise ces phénomènes.
Facteurs indépendants du patient
Les hallucinations et les syndromes confusionnels sont le plus souvent en rapport avec les traitements anti-parkinsoniens. Tous les médicaments anti-parkinsoniens sont concernés.
- Les anti-cholinergiques (Artane®,Parkinane®,Lepticur®….) sont le plus souvent incriminés, ce qui tend d’ailleurs à réduire leur utilisation, d’autant plus que le sujet est âgé.
Viennent ensuite :
- Les agonistes dopaminergiques : (Parlodel®, Réquip®,Trivastal®,Célance®,Dopergine®
- Le Mantadix®, le Déprényl®
- Enfin, la dopa (Modopar® ou Sinemet®) est aussi capable d’entraîner l’apparition d’hallucinations.
Concernant les facteurs médicamenteux, il faut également souligner le rôle possible d’autres traitements, notamment les psychotropes (antidépresseurs…)
L’implication de ces divers traitements dépend néanmoins du patient. La tolérance neuropsychique est très variable d’un patient à l’autre et ne dépend pas toujours de la dose reçue. Un interrogatoire soigneux, avant de débuter un traitement anti-parkinsonien, est toujours utile afin de rechercher d’éventuels épisodes confuso-hallucinatoires dans le passé, ce qui imposerait une prudence accrue.
Par ailleurs, il convient d’éliminer systématiquement les facteurs déclenchant ou aggravant ces hallucinations, notamment des épisodes infectieux (urinaires, bronchiques, méningite….), une déshydratation, des troubles ioniques (glycémie, sodium…)ou une anesthésie générale.
Enfin il faut éliminer toute lésion intracérébrale, en particulier un hématome sous-dural qui peut apparaître en cas de chute et entraîner l’apparition d’hallucinations et/ou l’apparition d’un syndrome confusionnel.
CONDUITE A TENIR FACE AUX HALLUCINATIONS
Prévention
Il est nécessaire tout d’abord de prévenir les hallucinations dans la mesure du possible. On se méfiera de l’utilisation de certains médicaments anti-parkinsoniens (en particulier les anti-cholinergiques) chez le patient âgé souffrant de troubles des fonctions supérieures, ou en cas de longue durée d’évolution. De même, il faut éviter les modifications thérapeutiques brutales ou les associations médicamenteuses pouvant être néfastes. Enfin lorsque le patient n’est pas connu de longue date, un interrogatoire précis recherchera des antécédents confusionnels ou hallucinatoires, ce qui doit conduire à la prudence dans les prescriptions médicamenteuses.
Le diagnostic
Il est rare que les patients parkinsoniens se plaignent spontanément de leurs hallucinations, parfois par peur d’être catalogués comme patient relevant du domaine psychiatrique ou présentant une maladie d’Alzheimer. Il faut en réalité dédramatiser cette question, en expliquant notamment la fréquence de ce problème — indépendamment de toute démence – et les possibilités de le faire disparaître, si ces phénomènes sont pris suffisamment tôt. Le médecin doit donc poser les questions ; le patient et sa famille ne doivent pas hésiter à mentionner la présence d’hallucinations.
Recherche d’un facteur favorisant
- Rechercher une déshydratation ou un trouble ionique (sodium…) par un examen clinique et une simple prise de sang.
- Effectuer un scanner cérébral en présence d’une phénomène nouveau et inhabituel
- Déceler une infection en cours – en particulier urinaire – par un examen clinique, une analyse cytobactériologique des urines et une radiographie pulmonaire.
- Prescrire un examen ophtalmologique en présence d’hallucinations visuelles, les pathologies oculaires représentant des facteurs aggravants classiques.
PRISE EN CHARGE MÉDICAMENTEUSE
Il convient en premier lieu, de réduire les doses de médicaments anti-parkinsoniens, voire d’un supprimer certains (anticholinergiques). Ces adaptations thérapeutiques doivent se faire sous contrôle médical, être progressives et lentes afin que la situation ne se dégrade pas sur le plan moteur.
On laissera ensuite passer un peu de temps et on évitera, si possible, l’hospitalisation. Dans 50% des cas, cela suffit. Il arrive que cette réduction dans la posologie aille jusqu’au maintien de la dopathérapie uniquement.
En cas de résistance aux mesures thérapeutiques et après avoir éliminé tous les facteurs favorisants, il est souvent nécessaire d’hospitaliser le sujet et d’entreprendre des mesures plus importantes. Il s’agit- de l’utilisation de neuroleptiques atypiques (c’est-à-dire n’aggravant pas les syndromes parkinsoniens). La première prescription de certains d’entre eux est hospitalière (clozapine®,Leponex®).
CONCLUSION
Plusieurs points méritent d’être soulignés concernant les hallucinations :
- Dédramatisation de ce problème souvent très difficilement vécu par le patient et son entourage.
- Importance du diagnostic
- Nécessité pour le patient d’en parler à son entourage et à son médecin pour permettre une prise en charge précoce et adaptée. Les solutions thérapeutiques sont d’autant plus efficaces que le traitement débute tôt.
Source : La Lettre de l’A.D.P.L.
(Assoc. de Parkinsoniens du Limousin)
Les Médicaments De L’Avenir
Publié le 16 avril 2008 à 08:49Paru dans Le Parkinsonien Indépendant N°32 – mars 2008
d’après une interview de Catherine VINCENT
Paru dans « Le Monde.fr » du 1/12/07
Transmis par Henri MINARET
Daniel Cohen, professeur de génétique et président d’un groupe pharmaceutique, évoque les molécules qui permettront demain de soigner la plupart des maladies complexes. Selon lui, elles existent déjà.
Question : Cancers, hypertension, dépression, maladie d’Alzheimer ou de Parkinson, schizophrénie, sclérose en plaques, saurons-nous guérir ces maladies dans vingt ans ? Avec quel type de médicaments ?
Réponse : On commence à faire l’inventaire des gènes impliqués dans toutes ces affections complexes. On peut donc espérer, d’ici vingt ou trente ans, avoir mis au point une pharmacopée efficace pour les traiter. Mais ces médicaments ne seront sans doute rien d’autre … que ceux que nous connaissons déjà. Simplement, ils seront utilisés autrement. Comme la nature, on fera du neuf avec de l’ancien.
Question : Malgré les efforts de la Recherche pharmaceutique, le nombre de molécules nouvelles mises sur le marché diminue dramatiquement depuis une quinzaine d’année. Pourquoi ?
Réponse : Parce que la biologie se révèle bien plus complexe qu’on ne pensait.
Il y a trente ans, on croyait que de nombreuses pathologies étaient déclenchées par le mauvais fonctionnement d’un seul gène. On sait aujourd’hui qu’il n’en est rien. Hormis les maladies à proprement parler héréditaires (dans lesquelles un seul gène est impliqué), qui sont très rares, les affections humaines les plus courantes ont une composante environnementale. De plus chacun des gènes susceptibles d’intervenir dans une maladie commande la fabrication non pas d’une seule protéine, mais de plusieurs. Et chacune de ces protéines n’a elle-même non pas une seule fonction, mais plusieurs !
Si l’on ajoute qu’une maladie résulte de l’effet combiné de centaines de protéines, on comprend qu’il est illusoire d’espérer trouver un unique principe actif capable de la soigner. De fait, sur 100 médicaments qui franchissent le stade des essais sur l’homme, trois seulement vont être mis sur le marché. Les autres se révèleront toxiques ou inefficaces. Peut-être parce que toutes les « bonnes » cibles sur lesquelles un médicament peut exercer un effet ont déjà été trouvées. Ce qui suggère que pour faire de nouveaux médicaments, il faut revenir aux anciens.
Question : Les recherches menées sur le génome humain n’ont donc pas tenu leurs promesses ?
Réponse : Si, mais il est encore trop tôt pour en recueillir les fruits. Pour étudier la composante génétique des maladies humaines, il suffit de la chercher là où elle se trouve : dans l’ADN. Grâce au séquençage du génome humain (dont le gros œuvre a été terminé aux alentours de l’an 2000), on peut désormais scanner très rapidement l’ensemble de nos gènes. De même il est devenu facile de « lire » dans ce génome, les endroits qui diffèrent entre vous et moi. Autrement dit de repérer, en comparant les génomes de sujets malades et de sujets sains, les 100, voire les 1000 gènes impliqués dans une pathologie.
Question : Mille gènes ?… Quelle stratégie thérapeutique peut-on imaginer face à une telle complexité ?
Réponse : De grands groupes pharmaceutiques sont en train d’adopter une nouvelle stratégie : celle du drug repositionning – c’est-à-dire l’extension d’indication des principes actifs déjà existants. Pourquoi ceux-ci donnent-ils de bons résultats, alors qu’on ne parvient pas à en fabriquer de nouveaux ? Tout simplement parce qu’une protéine cible d’un médicament peut intervenir dans plusieurs maladies différentes. Et c’est précisément ce constat qui permet d’entrevoir de nouvelles solutions.
… Cette stratégie a déjà donné quelques résultats qui permettent de confirmer que cette voie de recherche est prometteuse. Une expérimentation menée sur la maladie de Charcot-Marie Tooth, maladie neuro-musculaire invalidante qui implique 30 gènes a été évaluée à 30% de succès et a signifié qu’une quinzaine de médicaments déjà existants ont une action potentielle sur cette pathologie ; et la plupart ont également un effet sur les neuropathies plus communes que sont les maladies d’Alzheimer ou de Parkinson.
Bien sûr, il ne s’agit que d’un début. Mais si l’on suit cette piste, on peut espérer, d’ici vingt ou trente ans, guérir la plupart des maladies avec quelques centaines de médicaments de base. Y compris, peut-être, avec ceux que la médecine chinoise utilise depuis des millénaires.
Question : Ce serait la fin de la rupture entre médecine occidentale et médecine traditionnelle ?
Réponse : Aujourd’hui encore, celle-ci se fonde sur de très vieilles molécules naturelles, dont l’efficacité est bien plus grande lorsqu’elles sont associées entre elles. Des sociétés chinoises exportent désormais ces mélanges en Occident, pour traiter l’hypertension, le cancer, l’attaque cérébra le, et des recherches très poussées sont menées pour déterminer quels sont les principes actifs à l’œuvre dans ces mélanges. Le temps est peut-être venu où nous devons douter de nos certitudes péremptoires et cesser de mépriser les médecines qui ne sont pas occidentales. Des médicaments qui sont toujours prescrits après cinq mille ans d’histoire ont forcément quelque chose à nous apprendre.
Revu par :
Jacqueline GÉFARD-LE BIDEAU
Troubles digestifs et maladie de Parkinson : la recherche avance
Publié le 11 avril 2008 à 09:01Paru dans Le Parkinsonien Indépendant N°32 – mars 2008
Taguy Chaumette et Thibaud Lebouvier
Inserm U913 et service de neurologie, CHU de Nantes
Les troubles digestifs sont particulièrement fréquents dans la maladie de Parkinson. On estime par exemple que plus de deux parkinsoniens sur 3 souffrent de constipation sévère, et ce symptôme est souvent très précoce dans le cours de la maladie. L’atteinte du système nerveux entérique, ce réseau complexe de neurones situé dans les parois du tube digestif, explique en partie ces troubles. Des découvertes récentes montrent en effet que le système nerveux entérique est touché par la maladie au même titre que le système nerveux central (le cerveau), et que cette atteinte pourrait même dans un certain nombre de cas précéder les signes moteurs de la maladie (tremblement, lenteur du mouvement et rigidité).
Le système nerveux entérique contrôle la progression du bol alimentaire au cours de la digestion et l’absorption des nutriments. Son activité est autonome quoique régulée par ses connexions avec le système nerveux central. En 2003 Heiko Braak, un chercheur allemand renommé pour ses travaux dans la maladie d’Alzheimer, a émis l’hypothèse que la maladie pourrait débuter dans le système nerveux entérique, et gagner le cerveau par les connexions existant avec le système nerveux central.
Dans le but de comprendre la maladie de Parkinson et en particulier ses répercussions sur le système digestif, nous avons récemment initié une étude visant à mieux caractériser les altérations du système nerveux entérique au cours de la maladie. Deux stratégies ont été choisies : l’étude d’un modèle animal reconnu d’une part, et une étude originale et inédite réalisée directement chez des volontaires parkinsoniens d’autre part.
Le modèle animal que nous avons choisi est le singe intoxiqué par une substance (le MPTP) qui reproduit les lésions cérébrales et les symptômes de la maladie de Parkinson. Nous avons pu analyser le tube digestif de ces singes en nous focalisant sur le système nerveux entérique, et avons d’ores et déjà établi qu’il y existe, comme dans le cerveau, une disparition d’une certaine catégorie de neurones. La perte de ces neurones dits dopaminergiques car ils sécrètent la dopamine (un neurotransmetteur déficient dans le cerveau des parkinsoniens) pourrait expliquer les problèmes de constipation rencontrés par de nombreux malades.
L’étude chez l’homme est menée chez des parkinsoniens qui doivent passer une coloscopie exploratrice lorsque leur constipation est particulièrement sévère. Ces patients nous autorisent à réaliser des biopsies superficielles et indolores du côlon au cours de l’examen. Grâce aux techniques que nous développons, il est possible d’analyser plusieurs dizaines de neurones sur une biopsie de moins de 5 mm ! L’étude n’en est qu’à ses débuts, et les premiers résultats, particulièrement intéressants, demandent encore à être confirmés.
Notre étude est intéressante sur au moins deux plans : sur un plan fondamental d’une part, puisqu’elle laisse espérer une compréhension plus large de la maladie de Parkinson, et la possibilité de vérifier l’hypothèse de Heiko Braak (la maladie commence-t-elle au système nerveux entérique ?); sur un plan thérapeutique d’autre part, puisque grâce à ces premiers résultats, nous devrions prochainement lancer un essai thérapeutique sur la constipation du parkinsonien. Fait inédit, la molécule que nous testons agit directement sur le système nerveux entérique pour stimuler le transit intestinal.
C’est un privilège d’être soutenu dans l’ensemble nos travaux par l’association CECAP, avec laquelle nous entretenons une relation privilégiée, directe et amicale.
Tanguy CHAUMETTE
Thibaud LEBOUVIER
Le patch devrait arriver
Publié le 09 avril 2008 à 07:23Paru dans Le Parkinsonien Indépendant N°32 – mars 2008
Un patch délivrant par voie transdermale un agoniste dopaminergique, la rotigotine, a été développé par la firme pharmaceutique Schwartz. Le produit n’est pas encore disponible en France mais fait déjà couler beaucoup d’encre. Les premières études ont montré que le produit était bien entendu efficace sur les signes moteurs de la maladie de Parkinson et qu’il était relativement bien toléré. La forme patch est un plus, qui devrait permettre d’avoir une stimulation dopaminergique continue. Deux petits bémols toutefois : il s’agit d’un agoniste dopaminergique, il ne faut donc pas oublier qu’il partage les effets indésirables, en particulier comportementaux, des médicaments de la même famille (Requip, Sifrol, Trivastal et Parlodel) et que par conséquent, il n’est pas indiqué chez tous les patients parkinsoniens ; la dose de rotigotine par patch est assez faible et représente l’équivalent de 10 mg de Parlodel, ce qui est assez peu et insuffisant pour certains patients. Bref, il faudra se faire une idée lorsqu’il sera disponible.
Pascal Derkinderen, service de neurologie, CHU de Nantes.
Par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Les dents grincent, le conjoint trinque : le bruxisme
Publié le 09 avril 2008 à 07:17Paru dans Le Parkinsonien Indépendant N°32 –mars 2008
Les dents grincent, le conjoint trinque
Charles MEUNIER — Cyberpresse 27/01/08
Le bruxisme n’est pas une maladie, mais un désordre du sommeil qui touche 8 à 10M des gens de tous âges, sans égard de sexe. Il se présente en deux versions, l’une de jour, l’autre de nuit.
Dans sa version de jour, le bruxisme se traduit par une contraction inconsciente des mâchoires. Elles se serrent jusqu’à engendrer de la douleur. Si elle est consciente de son état la personne atteinte est capable de prévenir et de dominer une crise. Certains exercices de respiration s’avèrent généralement salutaires.
Le bruxisme de jour est deux fois et demie plus répandu chez les femmes que chez les hommes.
Dans sa version de nuit, pendant le sommeil, les dents du bas avancent et reculent sans arrêt sur celles du haut durant environ 40 minutes par heure. La pression exercée à ce moment-là frise les 250 livres. Comme le fait remarquer le docteur Noshin Metha, du département de médecine dentaire de la Tufts University, « c’est un peu comme si un joueur de football était debout sur vos dents ». A titre de comparaison, lorsqu’on mâche de la gomme, la pression varie entre 20 et 40 livres..
Le Stress ?
Pour le docteur Gilles Lavigne, chercheur aux facultés de médecine dentaire et de médecine de l’Université de Montréal, de même qu’au Centre d’étude du sommeil de l’hôpital du Sacré Cœur de Montréal, les causes du bruxisme sont inconnues. « Dans les années 60, on croyait que c’était une réponse du corps à la malocclusion, c’est-à-dire à une mauvaise fermeture buccale ou à une mauvaise position des maxillaires. Cette théorie a été mise de côté faute de preuves cliniques.
Puis on a mis ça sur le compte du stress, mais avec certaines réserves. Le stress joue vraisemblablement un rôle, mais ce ne sont pas toutes les personnes atteintes de bruxisme qui sont stressées, qui grincent des dents, explique le Dr Lavigne, qui jouit d’une réputation internationale en matière de bruxisme. « Des recherches plus récentes donnent à croire que le bruxisme aurait un lien avec des substances neurochimiques comme la dopamine, poursuit-il. Mais on ne s’entend pas sur l’importance de leur rôle. Fait à noter, le bruxisme du sommeil n’est pas le précurseur d’une maladie neurologique comme le Parkinson ».
Selon d’autres travaux de recherche, il semble que le stress ne serait pas le seul en cause, le tabac, l’alcool et la caféine pourraient contribuer au déclenchement et à l’aggravation du phénomène.
Cesse de grincer ou je te quitte !
« La première raison qui amène un « bruxeur » chez son dentiste est l’insistance du conjoint, qui ne peut plus supporter le bruit qui accompagne le grincement des dents », fait remarquer non sans une pointe d’humour le Dr Lavigne. « La seconde raison : les maux de tête et la douleur aux mâchoires, ressentis au réveil. La troisième : une dent cassée ou une obturation altérée. »
Actuellement, il n’existe pas de traitement spécifique au bruxisme du sommeil, dit le chercheur. « Nous venons tout juste, poursuit le Dr Lavigne, de terminer une étude comparative sur différents traitements en vue d’établir lesquels étaient les meilleurs pour diminuer le bruxisme. Le premier est l’appareil d’avancement mandibulaire. Il y a aussi la Clonidine, un médicament contre l’hypertension et enfin la plaque occlusale, un protecteur des dents du haut et du bas. »
L’appareil d’avancement mandibulaire est articulé et ajustable. Son prix varie entre 1000 et 1500 $. Il pousse la mâchoire du bas ers l’avant. Ce faisant, il ouvre un peu les voies respiratoires et le grincement des dents diminue. Mais il peut s’avérer inconfortable.
Le Dr Lavigne souligne que la plupart des personnes atteintes de bruxisme présentent une anomalie des voies respiratoires.
La Clonidine est un médicament habituellement utilisé contre l’hypertension artérielle. Il ne peut être prescrit à tous les patients qui grincent des dents la nuit. Administré à une personne qui ne souffre pas d’hypertension, le médicament fera chuter la tension artérielle au sortir du lit, à un point tel qu’elle ne pourra vaquer à ses occupations. Sans compter que ce médicament supprime le sommeil paradoxal, la cinquième phase du sommeil au cours de laquelle se produit la majorité des rêves.
Le meilleur traitement
Quant à la plaque occlusale, qui coûte ente 500 et 1000 $, c’est le meilleur des traitements. Selon le Dr Lavigne, elle protège les dents contre une usure précoce et elle est réputée sans effet secondaire significatif. « Et c’est un traitement non pharmacologique. » Il est toujours préférable de se procurer cet appareil auprès de son dentiste, pour éviter qu’une plaque mal ajustée ne cause des dommages irréversibles à l’alignement des dents ou encore ne nuise à la mastication..
Certaines personnes atteintes de bruxisme font appel à des traitements qui vont de l’acupuncture au yoga, en passant par le biofeedback et l’hypnothérapie. D’autres ont recours à des tranquillisants comme les benzodiazépines qui créent l’accoutumance. Dans la grande majorité des cas, le soulagement obtenu grâce à ces méthodes est de courte durée et aucune d’entre elles, à ce jour, n’a vraiment guérit le bruxisme.
Texte paru sur Internet et
Lu par Henri MINARET
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.