Éditorial du PARKINSONIEN INDÉPENDANT N°30-septembre2007
Publié le 29 octobre 2007 à 06:51Merci de tous vos apports de lecture
Notre revue de rentrée s’est construite à partir de tous vos apports de lecture et nous avons du faire des choix entre les diverses propositions : c’est quelquefois difficile mais indispensable si l’on veut garder une unité éditoriale
Nous avons, tout d’abord, laissé une place importante à l’expression des chercheurs qui nous parlent de la création d’un modèle de laboratoire, de l’analyse du sommeil – en particulier celui très troublé du Parkinsonien – ou du 50ème anniversaire de la découverte de la Dopamine, essentielle dans notre maladie.
Nous avons voulu, ensuite, ouvrir nos colonnes aux techniques dites de « médecines parallèles » ou de « médecines douces » avec toutes les précautions d’usage qui s’imposent dans un domaine facilement investi par les dérives sectaires ou, disons le, « magiques ». C’est ainsi que nous avons souhaité promouvoir la lecture d’un livre qui nous a semblé très sérieux dans le domaine : « la Solution Intérieure » ; rédigé par un médecin, le docteur JANSSEN, il développe et analyse les techniques dites « médecines alternatives et complémentaires » telles l’acupuncture, présentée par nos amis du Limousin, ou le yoga par exemple.
Nos pages « découverte » ou « recherche en cours » évoquent deux sortes de traitements actuellement testés mais pas encore sur le marché bien sûr – ne nous en demandez pas les références ! – et les résultats statistiques d’études diverses sur la consommation de lait et les risques de développement de la maladie ou les prévisions du nombre de malade. Nous terminons par un glossaire de toutes les idées reçues – et souvent fausses – sur la maladie…
Vous trouverez, enfin, un encart pour vous donner les références d’un texte de loi très important pour une minorité d’entre nous : « La réforme des mesures de protection juridique des majeurs ».
Nous sommes donc très attachés à faire de ce journal votre caisse de résonance (j’allais écrire « raisonnance » !) pour tout ce qui vous semble négligé ou mis à l’écart des grands chemins de la connaissance. Sans oublier notre souci de liberté d’expression et d’indépendance, jalousement revendiqué vis-à-vis de tout pouvoir médical, financier ou politique.
Bonne lecture à tous et n’oubliez pas : c’est VOTRE journal !
Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
Un livre pratique pour les malades et les aidants
Publié le 25 octobre 2007 à 05:58Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
Toutes les questions auxquelles vous êtes confrontés sont traitées dans un guide :
« La maladie de Parkinson au jour le jour », © John Libbey Editeur
A travers des réponses claires et pratiques, ce livre s’adresse aux malades comme aux aidants. Il dresse un tableau général et pratique pour mieux comprendre et gérer au quotidien la maladie de Parkinson.
« La maladie de Parkinson au jour le jour » apporte aux malades et aux aidants les informations et l’aide concrète dont ils ont besoin à chaque étape de la maladie pour :
- Mieux vivre la maladie au quotidien,
- Comprendre les effets de la maladie et la manière d’y remédier,
- créer autour de la personne atteinte une atmosphère lui permettant de réagir efficacement à chaque étape de la maladie.
Anne-Marie Bonnet, neurologue, et Thierry Hergueta, psychologue, auteurs de ce livre, exercent leur métier à l’hôpital de la Pitié-Salpêtrière où ils se sont imprégnés des témoignages et des expériences avec les malades de Parkinson pour en faire un guide ancré dans la réalité de cette maladie.
Sommaire
- La maladie de Parkinson, exposé général
- La première année : le début de la maladie et la mise en route du traitement
- L’équilibre, la vie comme avant
- La phase des fluctuations et des turbulences, la maladie revient sur le devant de la scène
- La phase d’envahissement. La maladie prend toute la place. S’adapter au handicap
- La maladie de Parkinson entraîne-t-elle des troubles des fonctions intellectuelles ?
- La maladie de Parkinson peut-elle être d’origine génétique ?
- Une recherche active dans le domaine de la maladie de Parkinson
- Où s’informer sur Internet ?
- Quelques livres et revues
- Les mots qu’utilise votre médecin
Lu pour vous par Pierre LEMAY
_____________________________________________
Nous avons le bonheur et la joie de vous annoncer la naissance du site Internet dédié aux aidants naturels des personnes atteintes de la maladie de Parkinson : PARKAIDANTS
http://parkaidants.medicalistes.org
Association des Parkinsoniens de la Manche
Pierre LEMAY
___________________________________________________
La Musique considérée comme une thérapie
Publié le 25 octobre 2007 à 05:55LE PARKINSONIEN INDEPENDANT N°29 – juin 2007
Le saviez vous ?
Le musicien Rossini écoutait la musique comme un malade prend un médicament et se plaisait à suivre une posologie très précise :
- Du Beethoven, j’en prends deux fois par semaine.
- Du Haendel, j’en prends 4 fois par semaine.
- Du Mozart, j’en prends tous les jours : Mozart est toujours un enchantement »
disait-il.
Pourquoi la musique de Mozart, et particulièrement ses œuvres de jeunesse, stimule-t-elle le cerveau humain et permet elle de rééquilibrer les fonctions corporelles essentielles ?
Des explications ont été avancées par des chercheurs très sérieux : la musique que nous écoutons envahit tout notre corps ; elle ne s’écoute pas seulement par les oreilles ; elle imprègne notre peau et notre sang.
Les œuvres de Mozart sont construites autour d’une oscillation permanente entre tension et relâchement, entre activité et inactivité, ce qui traduit nos propres fluctuations, nous entraîne vers une sensation d’équilibre, de joie, vers une harmonisation de nos fonctions vitales avec une alternance d’effets calmants et d’effets stimulants.
Mozart utilise beaucoup les sons aigus qui donnent de l’énergie. Une œuvre est particulièrement à retenir pour son efficacité à stimuler le corps et le cerveau : la sonate en ré majeur pour deux pianos K448.
Il a même été démontré que les plantes croissent plus rapidement, que les vaches donnent plus de lait en présence de la musique de Mozart … !
Donc l’écoute de la musique est source de bien-être.
Pourquoi n’essayons-nous pas d’en profiter au maximum ?
Nous avons souvent des problèmes de sommeil :
Utilisons-nous assez souvent les baladeurs, ces petits appareils peu encombrants que nous pouvons utiliser dans beaucoup de circonstances, sans gêner le voisinage, en particulier dès que nous avons besoin de nous isoler (tout en étant présents physiquement) ?
La nuit, ils peuvent nous permettre de passer un moment plus agréable en attendant que le sommeil veuille bien se charger de nous.
Imaginez le privilège que nous avons alors de partager une partie de nos nuits avec Mozart, Beethoven, Brel, Brassens… bien calés dans nos oreillers, dans le noir et le calme de la nuit, la musique imprègne complètement l’espace et ne s’exécute rien que pour nous.
On pourra toujours nous reprocher notre infidélité : eh oui ! Une nuit avec un, une nuit avec un autre, parfois même plusieurs partenaires la même nuit, parfois tout un orchestre dans votre lit… !
Parfois, Monsieur Parkinson, qui est la fidélité même, nous fait les gros yeux mais il est bien obligé de laisser un moment sa place d’abonné de première loge pour se trouver relégué au pigeonnier…
Mais la pratiquer, c’est mieux,
La pratiquer en groupe, c’est encore mieux.
Il est un peu tard, direz-vous, pour nous lancer dans l’apprentissage d’une technique instrumentale… Peut-être !… Quoique !…
Mais avez-vous pensé à l’instrument que nous possédons tous et que nous maîtrisons plus ou moins bien et qui ne demande qu’à se perfectionner ?
Oui, bien sûr … c’est notre voix. Elle est un outil essentiel pour communiquer, elle perd souvent en intensité, elle s’éraille, devient monotone… Nous devrions, pour la maintenir, l’exercer régulièrement et le chant est un excellent moyen de contrôler le souffle et le débit, de conserver l’intonation…
Le son « i » résonne dans la tête et aère les cellules du cerveau ; le son « o » vibre dans le plexus solaire, situé sous les côtes, et permet d’évacuer le stress. Chanter serait même un gage de longévité…
Chanter, c’est bien mais le pratiquer dans une vraie chorale, où chacun donne le meilleur de lui-même, pour un résultat d’ensemble harmonieux, sous la direction d’un chef de chœur professionnel : si ce n’est pas le bonheur, on ne doit pas en être bien loin…
En Mars 2003, 5 adhérents de l’ADPLA, se sont lancés dans la création de la chorale « Un Chœur, des Cœurs » qui accueille des personnes handicapées et des personnes valides. Nous étions une vingtaine au début, la chorale compte maintenant près de 80 adhérents qui répètent chaque vendredi (hors vacances scolaires) de 14H15 à 15H45, au restaurant du foyer logement de Pirmil.
Les choristes attendent ce rendez-vous avec impatience.
Ils apprécient les projets proposés : 5 ou 6 concerts par an, un repas convivial, un voyage (cette année ce fut la Venise Verte), la galette des rois… Nous avons participé le 22 Avril dernier à un concert regroupant 12 chorales et plus de 400 choristes ; une belle réussite, émotion garantie.
N’hésitez pas, venez assister à une ou deux répétitions, vous serez convaincus que :
C’est bon pour le moral,
C’est bon, bon.….….
Et quand le moral va, tout va .…
La chorale, ça donne la pêche ! ! !
Plaisir allégro, fortissimo garanti ! ! !
Rolande BOUTIN (02 40 03 31 66)
La vie d’un aidant « naturel » d’une personne atteinte de la maladie de Parkinson
Publié le 25 octobre 2007 à 05:53Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
Si l’annonce du diagnostic est une grande souffrance pour celui qui en est atteint, elle l’est bien évidemment aussi pour l’entourage proche de cette personne.
Elle l’est à deux niveaux. D’une part pour la personne la plus proche du malade parce qu’elle perçoit combien le malade est ébranlé par cette nouvelle, et d’autre part parce qu’elle entrevoit l’impact que cette maladie va avoir sur sa propre vie .
Elle prend conscience qu’elle va devenir l’aidant naturel de cette personne.
Cela est souvent un choc émotionnel intense, mais ce ressenti est souvent relégué au second plan car la question du devenir du malade semble plus importante et surtout politiquement plus correct et pourtant la maladie vient remettre en cause la place de chacun, elle vient redistribuer des rôles qui jusqu’alors implicitement participaient à l’équilibre du couple : en effet comment de ne plus être soutenu par son conjoint mais être sans cesse dans la situation de le soutenir ? Comment faire avec le sentiment de ne plus vivre le plus souvent avec la personne aimée mais plus avec un parkinsonien ou une parkinsonienne ?
Quels vont être les risques pour la personne elle-même et pour le couple ?
- Quand jour après jour au fil des années il faut vivre avec l’objectif des gestes répétitifs qu’imposent la maladie et qui vont rythmer la journée ?
- Quand se rétrécissent peu à peu les champs géographiques et celui des relations sociales ?
- Quand imperceptiblement l’aidant occulte de plus en plus ses propres désirs et ses propres projets ?
Que peut-il nous dire sur son ressenti si toutefois il s’autorise à le dire et même à le penser ?
En effet la sollicitude et la compassion de l’environnement vont toujours en premier vers le malade qui est le plus à plaindre, qui est pénalisé, qui est victime d’une injustice, d’une maladie… autant de questions qui traversent ou habitent chacun à des degrés divers avec plus ou moins de souffrance, de révolte ou de résignation jusqu’à devenir pour certains un véritable fardeau ; comment et où lorsque l’on a de forts liens affectifs avec une personne aidée exprimer son sentiment de révolte, de désespérance… ?
Quels sont surtout les risques autant sur le plan psychique que sur le plan physique encourus, si l’aidant reste dans son isolement, sa souffrance ?
Ne risquerait-il pas d’épuiser toutes ses ressources internes ?
Ces souffrances ne sont pas facile à exprimer car interviennent là des valeurs d’ordre social, religieux et éducatif qui cimentent notre société et ne prennent pas en compte la notion de fragilité individuelle qui fait que chaque personne aura des capacités différentes à gérer des situations de stress comme celles qui consistent à s’adapter au handicap et à l’évolution de la maladie. Dépendant de cette situation il devra souvent renoncer à certains de ses désirs et à ses projets d’avenir.
Etre toujours fort est un leurre qui risque d’amener l’aidant vers la maladie psychique d’une part, telle la dépression, et physique d’autre part car elle risque d’épuiser ses ressources.
Les lieux de paroles que nous avons mis en place aujourd’hui ont tout simplement pour but :
- De permettre à chacun d’exprimer et de partager son propre ressenti en toute confidentialité
- De commencer à dégager des solutions que certains ont déjà mis en place afin de prévenir son épuisement.
Chantal FLEURY psychologue clinicienne
Transmis par l’association de La Manche
Comment vivez-vous avec la maladie de parkinson ?
Publié le 24 octobre 2007 à 08:04Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
L’IMAGE DE SOI
Tout au long de notre vie, nous passons par une succession d’étapes : nous sommes d’abord des bébés, des enfants, des adolescents, de jeunes adultes, nous entrons dans l’âge de la maturité puis dans celui de la vieillesse. L’image que chacun a de lui-même se construit et évolue au travers de ces étapes.
Chaque étape constitue la recherche d’un équilibre rompu par les nouveaux enjeux propres à chaque période de vie : par exemple, l’entrée dans l’âge adulte sera aussi le moment de la recherche d’emploi, de l’installation dans la vie… l’âge de la maturité sera celui de la descendance.
Chaque nouvelle étape de notre parcours de vie est donc une sorte de remise en question, une sorte de moment de déséquilibre ; d’aucun parleront de « crises ».
Ces moments de crises seront accompagnés de divers sentiments et émotions ; l’image de soi sera changée parfois bouleversée au cours de ces étapes.
Chacun aura besoin de l’ensemble de ces ressources personnelles pour reconstruire un nouvel équilibre et conserver ou retrouver une image de lui-même positive.
De même, lors de la survenue d’un événement, d’un changement important ou lors de l’annonce diagnostique d’une maladie, l’équilibre est rompu et cela constitue une période de « crise ».
L’annonce de la maladie de Parkinson bouleverse complètement l’univers de vie. Tout à coup, il y a une transformation de la personne qui devient « malade ». A cette étape de début de maladie, la question est celle de la reconnaissance de la maladie : cette maladie est la maladie de « Parkinson » et le malade doit accepter que cette maladie soit là. Cette acceptation de la maladie représente un chemin d’acceptation de la réalité qui s’accompagne de sentiments et d’émotions.
La maladie de parkinson est une maladie neurodégénérative qui va petit à petit apporter des symptômes nouveaux ou accentuer certains d’entre eux. A chaque fois, la personne va être confrontée à une rupture de l’équilibre antérieur et cela s’accompagnera de sentiments et d’émotions négatifs (peur, refus d’y croire, colère, tristesse, découragement…).
La personne atteinte de la maladie de Parkinson devra vivre chaque nouvelle situation comme une nouvelle crise pour tendre vers un nouvel équilibre et tenter de préserver l’image qu’elle a d’elle-même.
Au début de la maladie, puis à chaque nouveau symptôme, la maladie est maintenue dans l’espace de l’intimité. Le malade cherche à taire ou à masquer ses difficultés. On voit bien que l’image qu’il a de lui-même est en train de changer. Etre malade, avoir la maladie de Parkinson bouleverse l’image que le patient a de lui-même et celle qu’il pense donner aux autres. Ces changements se traduisent par des sentiments divers souvent négatifs qui nécessitent la mobilisation de toutes les ressources de l’individu pour parvenir à accepter la situation et construire un nouvel équilibre.
Tour à tour le malade et l’aidant vont rejeter la nouvelle réalité qu’est l’entrée dans la maladie. Ils vont tenter de réduire l’impact de cet événement en le gardant chacun dans l’intimité de soi. Ainsi, chacun d’eux se retrouve dans une solitude liée à la difficulté de mettre en mots ce que chacun ressent, ce que chacun vit.
Cette matinée, axée sur l’expression des personnes atteintes de la maladie de Parkinson, a été l’occasion d’aborder ce ressenti, ces émotions diverses au détours de 4 étapes successives isolées de façon schématique et « caricaturale » dans le parcours de ces personnes face à la pathologie et dont l’objectif était d’aider à mettre en mots.
La première étape est constituée par l’apparition des premiers symptômes, la seconde correspond à la période du diagnostic, la troisième comprend l’acceptation de la maladie et la quatrième aborde l’apparition de nouveaux symptômes ou l’accentuation de certains des symptômes de départ.
D’autre part, le fil conducteur de la réflexion a été de tenter de s’exprimer par rapport à l’image que la personne atteinte de la maladie de Parkinson a d’elle-même, mais aussi par rapport à l’image qu’elle pense donner aux autres ; comment pense-t-elle que les autres la voit. Toutes ces questions ont été resituées à chacune des périodes de la maladie.
L’apparition des premiers symptômes et avant d’avoir le diagnostic se confond souvent avec le début de la maladie ; la frontière entre le « avant la maladie » et le « depuis la maladie » est confuse mais douloureuse.
Cette période correspond à la rencontre avec des médecins, à la passation d’examens médicaux, à des hospitalisations avec parfois des pré-diagnostics difficiles à entendre.
Autour de l’annonce du diagnostic, la nécessité de multiplier les visites auprès des médecins est apparue. On refuse d’y croire. Certains cherchent une autre écoute de la part du médecin.
Lorsque le diagnostic est annoncé, des émotions très fortes apparaissent. Une participante disait : « On vous emprisonne ».
A ce moment-là un besoin d’informations concernant la maladie existe. Il faut donner du sens à tout ce que l’on ressent pour en avoir moins peur. Pour certaines personnes atteintes de la maladie de parkinson cette quête d’informations est permanente même des années après. Une participante disait : « Quand je lis la brochure du Parkinsonien, j’attends de l’espoir… ». Cette soif de connaissances correspond aussi souvent au désir de voir de nouveaux traitements arriver, des traitements qui aideraient mieux au jour le jour. Certaines personnes ont parlé des éventuels patchs qui tardent à être disponibles.
Autour de cette étape du diagnostic, certains s’interrogent sur les notions d’hérédité, de transmissions à leurs enfants.
Concernant l’image que la personne atteinte de la maladie de parkinson a d’elle-même, il apparaît que dès le diagnostic un bouleversement existe. Une personne nous a dit : « J’avais une image de personne invalide, malade ». Le regard des autres sur soi devient difficile à supporter. Certains ont exprimé leur refus de sortir dès ce moment-là, d’autres ont exprimé un sentiment de honte : par exemple, devant leurs difficultés graphiques, quelques uns ont souligné leur refus d’écrire, de remplir un chèque ou de signer dans un magasin.
Au fur et à mesure du temps, les personnes entrent dans une période d’acceptation de la maladie. Qu’en est-il de cette acceptation ? Nous avons vu ensemble que l’on ne parvient pas à une véritable acceptation. Une personne disait d’ailleurs qu’elle « avait toujours beaucoup de mal à parler de cette maladie ». Une autre de dire que « les gens qui parlent lui faisaient plus de mal ». Concernant l’acceptation de la maladie et l’image de soi une personne a parlé de la perte de l’estime de soi.
D’autres personnes ont également rapporté les difficultés rencontrées lors de diverses hospitalisations, face à la méconnaissance que les autres, personnel soignant ou autre, ont de la maladie de Parkinson et de ses spécificités. Beaucoup de propos douloureux leur ont été dits dans ces moments de fragilisation. Par exemple, dans une situation de blocage, on s’est entendu dire : « Quand on veut, on peut… ! ». Certains ont parlé de sentiments d’humiliation devant certaines situations. Ainsi, le sentiment de ne pas être compris est très présent.
Même avec l’entourage proche ou moins proche, ces sentiments se retrouvent parfois. Certains se sont laissés entendre dire : « Tu n’as rien » devant la fluctuation des symptômes, ou bien « tu n’as pas la maladie de Parkinson, tu ne trembles pas ».
Mais même si cette question d’accepter la maladie reste en suspens, l’importance de partager du ressenti, d’échanger des informations, par l’intermédiaire d’associations par exemple, a été évoquée : « Entre nous, on se comprend, on se complète ».
Enfin, avec l ‘évolution de la maladie et l’apparition de symptômes nouveaux ou la plus grande difficulté à les contrôler, les mêmes thèmes sont revenus dans les propos de chacun, avec ces sentiments d’incompréhension, d’image de soi négative et même de solitude face à la maladie. Preuve que chaque fois, l’équilibre antérieur est rompu et qu’il faut de nouveau se mobiliser pour tendre vers un nouvel équilibre. Une personne ayant des difficultés à s’exprimer disait : « Dans mon entourage, on ne me comprend pas, donc je ne parle pas ».
D’autres personnes ont souligné le sentiment d’être un poids pour leur conjoint. Une personne de dire : « Je suis une enquiquineuse, une empêcheuse de voyager par exemple ». Une autre encore : « Par rapport à mon conjoint, je suis devenue un poids, je gâche la vie de mon mari ». Toutes ces expressions révèlent une souffrance intense.
Certaines personnes ont souhaité aborder les sentiments d’inquiétude ressentie par leur conjoint ou leurs enfants à propos d’eux malades et la culpabilité qu’ils ressentent à leur faire vivre cette situation.
Quelques uns ont soulignés des expériences qu’ils ont pu mettre en place depuis l’arrivée de la maladie dans leur vie. Il s’agit d’activités manuelles, artistiques qui permettent « d’oublier tout » et de « donner aux autres une image positive de soi-même, qui permet de se revaloriser ».
D’autres ont insisté sur le fait que maintenant depuis l’arrivée de cette maladie dans leur vie, ils ont reconsidéré l’importance qu’ils donnaient précédemment à des riens.
Enfin, cette matinée et la participation active des membres du groupe ont renforcé l’idée selon laquelle s’exprimer, échanger, être écouté, entendu, peut apporter une aide importante et multiple aux personnes atteintes de la maladie de Parkinson.
Merci à tous.
Catherine LAINE-CACITTI neuropsychologue
Transmis par l’association de La Manche
Rencontre avec les chercheurs de l’INSERM de Lyon U846
Publié le 24 octobre 2007 à 08:02Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
Rennes – lundi 14 mai 2007
Depuis quelques mois, le Comité d’Entente et de Coordination des Associations de Parkinsoniens (CECAP) entretient avec cette équipe de Recherche, une relation très amicale et orientée vers les problèmes de sommeil dont souffrent tous les Parkinsoniens.
Cette unité travaille en effet sur les troubles du sommeil ainsi que sur les biorythmes et la chronothérapie.
Après quelques échanges téléphoniques, nous les avons invités à venir, à Rennes, faire une conférence sur le sommeil. Ils ont accepté l’invitation et, nous avons profité de cette opportunité pour leur présenter notre appareil servant à mesurer les tremblements des Parkinsoniens, projet du Dr Lecavorzin depuis 99 repris en 2001 par le CECAP
Cet appareil qui enregistre les tremblements permettra d’analyser les différents symptômes du parkinsonien dans son quotidien, et de voir si le traitement est bien adapté.
On va certainement découvrir de nouveaux renseignements concernant la MP et il sera possible de mieux ajuster nos traitements dans un proche avenir.
La conférence nous a permis de saisir les problèmes de sommeil de la plupart des malades parkinsoniens. Nous souffrons tous d’un sommeil haché et moins récupérateur.
Une soixantaine de personnes participaient à cette conférence et de nombreuses questions furent posées par des parkinsoniens très intéressés et avides de nouvelles connaissances concernant ce problème de sommeil.
Un article du docteur Claude GRONFIER conférencier, paraîtra dans le prochain journal.
Colette VEGUER
Présidente de CECAP
Coletteveguer@aol.com
Le système digestif et la maladie de Parkinson
Publié le 24 octobre 2007 à 07:58Paru dans LE PARKINSONIEN INDEPENDANT N°29 – juin 2007
Conférence du samedi 21 avril à Nantes
Conférence du Professeur Pascal DERKINDEREN en collaboration avec :
Stanislas BRULEY DES VARANNES, gastroentérologue et Michel NEUNLIST chercheur à l’INSERM sur le système nerveux entérique (neurogastroentérologie)
Le scoop de la soirée pour l’ensemble de l’assistance fut de découvrir la présence de neurones dans le système digestif, de l’œsophage jusqu’au colon, des neurones sont là pour réguler la motricité de la digestion.
Déjà, dans l’antiquité, les égyptiens parlaient de 2ème cerveau pour décrire le système digestif et ses viscères qu’ils considéraient comme un organe noble au même titre que le cerveau.
Au regard de l’évolution des espèces, le système digestif s’étant développé avant le cerveau, ces cellules sont antérieures aux neurones crâniens.
On dénombre 200 millions de neurones dans le tube digestif (100 fois moins que dans le cerveau)
Dans le système digestif, on distingue le plexus sous muqueux qui va secréter jusqu’à 20 substances chimiques différentes tout au long de la digestion et le plexus myentérique responsable de la motricité.
On peut noter la distance très proche entre les neurones et les cellules musculaires et au fur et à mesure que le bol alimentaire progresse dans le tube digestif les neurones sollicités vont déclencher le péristaltisme, facteur induisant le réflexe, à l’aide de médiateurs comme l’acétylcholine ou tackykinine.
Que constatons nous chez le Parkinsonien ?
Chez le Parkinsonien, des travaux récents ont montré que les neurones du système digestif sont atteints et, peut-être même cette perte neuronale précèderait l’atteinte du cerveau au niveau du locus niger.
Ce déficit dans la motricité de la digestion expliquerait les différents problèmes que l’on rencontre chez les parkinsoniens, en particulier la constipation si fréquente.
Le système digestif ne fonctionnant pas à son optimum, l’assimilation de la nourriture, et par le fait même des médicaments, reste aléatoire et encore méconnue. On peut dire que les fluctuations du malade reflètent les fluctuations digestives et ceci expliquerait cette impression que certains jours les médicaments ont moins d’effet.
L’idéal serait de pouvoir changer de mode de prise des médicaments. Or, à ce jour, il n’y a pas de solutions convenables, il existe différentes pistes :
- les patch,
- la duodopa pour contourner l’estomac
- solubiliser la L‑Dopa : la présentation sous forme de cassette-gel (100ml pour 2gr de Dopa) pose des problèmes de coût et surtout de fragilité (difficulté à maintenir la bonne température)
Au niveau des traitements, on peut agir en prévention en jouant sur les facteurs nutritionnels ( antioxydants, vitamine E, oméga3), mais actuellement la médecine ne guérit pas….quant à la thérapie cellulaire qui n’en est qu’à ses débuts, il n’est pas prouvé que la greffe de neurones ait le pouvoir régénérateur que l’on espère.
En conclusion, la recherche a encore du pain sur la planche pour mieux comprendre les mécanismes et le rôle des différents facteurs qui interviennent dans la digestion. Il a été souligné le besoin de trouver des marqueurs précoces.
Gros travail aussi en neuro-protection, car actuellement il n’y a rien pour ralentir la maladie.
Il y a des espoirs avec la stimulation corticale superficielle, travail mené à Créteil où il existe un PHRC (protocole hospitalier de recherche clinique) et la stimulation répétitive à Nantes avec le Professeur N’GUYEN. Actuellement, nous n’avons pas suffisamment de recul pour en tirer des conclusions.
Compte-rendu par Guy SEGUIN Président d’A.D.P.L.A.
Exercices à réaliser à domicile pour les personnes atteintes de la maladie de Parkinson
Publié le 23 octobre 2007 à 07:37Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
Conseils donnés par Madame Emmanuelle ROUSSEAU, kinésithérapeute, lors de la conférence organisée par le GP29 le 27 janvier 2007
Au début de la maladie
Vous êtes couché sur le dos, un bâton dans les mains et élevez les bras en fléchissant un genou sur la poitrine. L’exercice est réalisé sur le temps inspiratoire, la fin de l’amplitude est complétée par une personne extérieure éventuellement.
Cet exercice permet de conserver des mouvements souples et amples.
Vous transvasez de l’eau ou du sable contenu dans un verre ou gobelet dans un autre, cela vous incite à réaliser le geste avec fluidité, cela nécessite votre concentration.
Cet exercice tente de lutter contre les tremblements.
Vous êtes couché sur le dos et réalisez des mouvements en sens opposé de rotation des ceintures scapulaires (ligne passant par les épaules) et pelviennes (ligne du bassin). Les jambes sont pliées, pieds au sol et s’inclinent sur un côté tandis que les bras tendus devant vous s’inclinent de l’autre.
Cet exercice vise à améliorer l’organisation de gestes complexes, asymétriques.
Vous bougez votre poignet et vos doigts d’une main avec l’autre, en vous concentrant à laisser molle la main qui est bougée. Ensuite, vous vous obligez à sentir votre bras « lourd »pour bien le relâcher.
Cet exercice vise à améliorer l’écriture.
Et ensuite …
Vous êtes couché sur le dos, les jambes tendues et les bras en croix. Vous faites passer une balle alternativement sous une jambe puis sous l’autre. En glissant bien les bras sur le sol et en les replaçant bien dans la position de départ. Les jambes se soulèvent en entier pour laisser passer la balle et se rallongent après chaque mouvement.
Vous faites cela à vitesse constante et soutenue, aidez-vous en comptant tout haut vos mouvements ou utilisez un métronome.
Cet exercice permet de lutter contre le ralentissement des mouvements.
A chaque mouvement ou geste que vous voulez réaliser, forcez vous à le visualiser avant et verbalisez le départ par un mot ou décompte.
Cet exercice permet d’éviter la difficulté à démarrer le mouvement.
Vous demandez à votre conjoint de vous tenir les mains et de les « ballotter » en tirant comme s’il voulait allonger vos bras. Faire ensuite la même chose avec les pieds.
Cet exercice est à réaliser lors des périodes « off », il en diminue l’inconfort.
Vous vous entraînez à enjamber un obstacle pour redémarrer la marche .ou vous tendez les bras devant vous en marchant.
Cet exercice vise à éviter l’hésitation du début de marche ou le blocage de celle-ci.
Vous êtes assis sur un tabouret, devant une glace, vous avez une balle. Vous allez faire passer la balle sous un genou puis l’autre, faire tourner la balle autour de vous derrière votre dos, et passer la balle derrière votre cou. Vous pouvez compter pendant l’exercice
Cet exercice stimule l’organisation de gestes complexes avec un support visuel.
Vous êtes couché sur le dos et levez le bras droit en même temps que la jambe gauche, puis vous reposez. Ensuite vous levez l’autre bras avec la jambe opposée. Cela peut se faire en rythme verbal plus ou moins rapide.
Cet exercice vous aide à maintenir un mouvement prolongé.
Vous êtes assis, devant une glace. Vous prononcez des voyelles en exagérant la prononciation. Vous insistez avec les mouvements de la bouche, des joues.
Cet exercice entretient la motricité de la face et des muscles intervenant lors de l’alimentation
Vous êtes debout, pieds écartés, les mains jointes. Vous allez venir placer vos mains vers le haut, entre vos jambes, vers la droite et vers la gauche, un mouvement après l’autre. Vous pouvez verbaliser le mouvement à voix haute, en disant « en haut », »en bas », « à droite », « à gauche ».
Cet exercice stimule votre force musculaire
Vous êtes assis sur un tabouret et avez un rouleau de « Sopalin©© » vide, seulement le carton. Vous placez le rouleau devant un œil, comme une longue-vue et regardez dans le rouleau vers le haut, le bas, à droite, puis à gauche. En verbalisant vos mouvements. L’autre œil est fermé.
Vous pouvez également à partir de votre œil, écrire votre prénom et nom devant vous dans l’espace. C’est l’œil qui doit vous guider et entraîner des mouvements du cou.
Cet exercice améliore votre souplesse cervicale.
Si vous avez des déséquilibres vers l’arrière. Vous êtes debout, adossé à un mur, les pieds un peu en avant. Vous allez décoller votre dos du mur puis revenir doucement contre le mur. Ceci plusieurs fois.
Cet exercice vous renforce vers des positions en avant et évite les déséquilibres vers l’arrière.
Vous êtes à genoux sur un coussin devant le dossier d’une chaise. Si cela est trop difficile vous pouvez être assis, bien au fond d’une chaise, avec les pieds au sol. Vous placez vos bras tendus sur le dossier de la chaise qui est devant vous et, en soufflant, vous approchez votre front de vos mains.
Cet exercice doit vous étirer les épaules vers l’arrière et le dos.
Il peut nécessiter une explication complémentaire par votre kiné pour être optimisé.
Vous ne devez pas hésiter à frictionner les muscles qui tirent, si vous le pouvez, sinon trouvez une âme généreuse.
Cela permet de diminuer les douleurs de tension musculaire.
Vous devez savoir que l’immobilité favorise la constipation. Il faut donc faire des exercices ou mouvements régulièrement.
Cela va aider votre transit.
Vous pouvez abuser de chaleur, compresses, bouillottes, aux moments de détente, du coucher.
Ceci tend à diminuer les douleurs musculaires matinales
Vous devez continuer les exercices réalisés en début de maladie, tant que vous le pouvez
Parkinson et problèmes cognitifs
Publié le 23 octobre 2007 à 07:34Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
Résumé d’un article paru dans Le journal de Parkinson Suisse de septembre 2006
« Ces dernières décennies, les progrès thérapeutiques ont permis non seulement une nette amélioration de la qualité de vie des Parkinsoniens, mais également un allongement de leur espérance de vie. Toutefois, le risque de souffrir de troubles cognitifs et de démence augmente également. Ce que l’on nomme la démence de type Parkinson (PDD) exige beaucoup des médecins et des personnes soignantes. Souvent une gestion globale est nécessaire afin de traiter au mieux aussi bien la maladie de base que la démence qui fait désormais son apparition. »
« Différentes études le montrent : de 20% à 40% des Parkinsoniens développent une démence au cours de l’évolution de la maladie. Toutefois la fréquence de la démence dépend fortement de l’âge et de la durée de la maladie. L’âge moyen des patients atteints de démence de type Parkinson est de 72 ans environ. Le Parkinson multiplie par six le risque de démence par rapport au reste de la population. Les facteurs de risque sont les suivants : âge avancé, longue durée de la maladie, début symétrique, forme hypocinétique-rigide de la maladie et apparition d’hallucinations. Jusqu’à présent, il n’existe que peu d’indication sur le degré de gravité de la démence de type Parkinson. »
« Une démence est une affection cérébrale à l’origine d’une perte progressive des capacités intellectuelles, de troubles cognitifs et de modifications psychiques allant grandissant. Ces troubles peuvent aboutir à un besoin d’assistance intégral. L’orientation, la mémoire, la pensée, la compréhension, le vécu émotionnel, le calcul, la capacité d’apprentissage, le discernement et la langue comptent parmi les fonctions du cerveau. »
« Il ne faut pas confondre la démence de type Parkinson avec la démence de type Alzheimer, dont les troubles de la mémoire sont les symptômes principaux dés le début. La démence de type Parkinson touche d’autres régions du cerveau. L’aptitude à réaliser plusieurs tâches et à prêter attention à plusieurs sources de stimuli est de plus en plus limitée. Le patient ne peut plus se concentrer que sur une tâche, il perd rapidement son pouvoir de concentration et il est dépassé par la réalisation simultanée de tâches simples. La plupart du temps, les troubles de l’aisance élocutoire s’accompagnent d’un appauvrissement de la parole. Les modifications de la personnalité telles que l’apathie et les tendances au repli, la dépressivité et la peur, jusqu’aux phénomènes psychotiques, aux délires, aux hallucinations (leurres sensoriels), s’inscrivent dans ce contexte. »
« Les troubles du sommeil accompagnés d’agitation nocturne, de désorientation et d’une fatigue excessive dans la journée sont fréquents. Les hallucinations nécessitant en règle générale une réduction de la posologie des médicaments contre le Parkinson, la mobilité se dégrade également, les troubles de la posture augmentent, tout comme la tendance à chuter. Les troubles végétatifs tels que l’incontinence s’intensifient nettement. Les troubles de la mémoire n’apparaissent que tardivement dans l’évolution de la maladie et ne ressemblent pas à ceux des patients souffrant d’Alzheimer. Ces derniers ne peuvent enregistrer aucune information ; il leur est donc impossible de s’en rappeler. Les patients atteints de démence de type Parkinson possèdent toujours leur capacité d’enregistrement et d’apprentissage, mais leur accès est compliqué et retardé. C’est pourquoi les aide-mémoire (feuille de notes, calendrier), inutiles en cas d’Alzheimer, peuvent s’avérer efficaces pour eux. »…
… « Les patients atteints de démence légère peuvent encore se prendre en charge seuls. Les premières difficultés apparaissent au cours de tâches complexes telle que la conduite. Les hallucinations peuvent également marquer le début d’une démence. S’ensuivent une perte des aptitudes sociales et professionnelles, et les premières modifications de la personnalité. Les patients souffrant de démence modérée ont besoin d’aide au quotidien, perdent leur autonomie et négligent les tâches courantes. Les patients atteints de démence sévère requièrent une surveillance et des soins vingt quatre heures sur vingt quatre. En général, l’intensification des troubles cognitifs s’accompagne d’une progression de la confusion. La démence de typa Parkinson évolue très lentement ; toute progression plus rapide requiert une révision du diagnostic. »
« Le diagnostic est épineux. Souvent la démence de type Parkinson se différencie difficilement des handicaps liés à la maladie de base. Le diagnostic nécessite absolument, outre une anamnèse* détaillée, une implication des proches. En outre on procède à des analyses de laboratoire, à des analyses neuropsychologiques et électrophysiologiques, ainsi qu’à des procédures d’imagerie médicale. Il s’agit d’exclure d’autres causes des troubles de la mémoire. »…
…« La démence de type Parkinson peut être traitée pharmacologiquement, par exemple à l’aide d’un inhibiteur de l’acétylcholinestérase. … Les antidépresseurs peuvent traiter efficacement les dysphories dépressives ; les hallucinations et les états d’agitation requièrent souvent l’emploi de neuroleptiques atypiques. Toutefois, l’établissement d’un bon diagnostic et la reconnaissance des particularités de cette maladie sont de prime importance pour le patient et ses proches soignants. Une physiothérapie régulière, l’exercice au grand air, un apport suffisant en liquide et une alimentation saine sont les piliers de tout traitement de base. Il est essentiel d’établir un schéma thérapeutique psychosocial (par ex. : cliniques de jour, conseil des proches, suivi pendant les vacances, service de secours, etc.).
Source : www.parkinson-web.de
Lu et résumé par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
* ANAMNESE : ensemble des renseignements que le médecin recueille en interrogeant un malade sur l’histoire de sa maladie.
Nouvelle publication issue de la recherche de Abid OUESLATI, financée par le CECAP*
Publié le 23 octobre 2007 à 07:29Paru dans LE PARKINSONIEN INDÉPENDANT N°29 – juin 2007
(*) Voir précédente publication dans notre numéro 27 de décembre 2006
La Stimulation à Haute Fréquence (SHF) du Noyau Subthalamique (NST) potentialise les changements neurochimiques induits par la L‑DOPA dans le striatum, dans un modèle de la Maladie de Parkinson chez le rat.
The Journal of Neuroscience, 28 février 2007 ; volume 27, issue 9, page 2377 – 2386
Abid Oueslati, Véronique Sgambato-Faure, Christophe Melon, Philippe Kachidian, Paolo Gubellini, Mohammed Amri, Lydia Kerkerian-Le Goff et Pascal Salin.
Par Abid OUESLATI
Institut de Biologie de Développement de Marseille-Luminy, équipe IC2N, UMR 6216
Campus de Luminy case 907. 13288 Marseille CEDEX 9
Tel : +33 (0)4 91 26 92 42 ; fax:+33 (0)4 91 26 92 44
Le 26 mars 2007
La stimulation à haute fréquence du noyau subthalamique (SHF du NST), connue aussi sous le nom de stimulation cérébrale profonde, s’est imposée au cours de ces dernières années comme une option thérapeutique de choix pour les patients à des stades avancés de la maladie de Parkinson, chez lesquels le traitement de référence à la L‑dopa induit à long terme des effets indésirables sévères.
Ce traitement chirurgical améliore l’ensemble des symptômes moteurs et permet de réduire la dopathérapie et donc les effets indésirables qui lui sont associés.
A ce jour, les mécanismes d’action de la SHF du NST et son interaction avec la dopathérapie restent très peu connus.
De plus, la compréhension de l’impact de la SHF chronique du NST, appliquée seule ou en association avec la dopathérapie, sur le fonctionnement physiopathologique des ganglions de la base est fondamentale pour approfondir nos connaissances sur la maladie de Parkinson et améliorer son traitement.
Et c’est dans ce contexte que s’inscrit le travail qui a fait l’objet de notre article publié dans « Journal of Neuroscience » du 28 février 2007.
EFFETS COMPORTEMENTAUX ET CELLULAIRES DE SHF DU NST APPLIQUÉ SEULE PENDANT 5 JOURS
Sur le plan symptomatique, évalué à l’aide du test comportemental « le test du cylindre », nos résultats montrent qu’une stimulation cérébrale profonde, appliquée en continu pendant 5 jours sur des rats rendus parkinsoniens, renverse progressivement les déficits moteurs avec un effet significatif à partir du 4ème jour.
Ces données sont en accord avec les données cliniques qui montrent que l’effet optimal de la stimulation cérébrale profonde sur la bradykinésie/akinésie, chez les patients atteints par la maladie de Parkinson, est obtenu après une application de quelques heures, voir de quelques jours.
Sur le plan cellulaire, nous montrons que les déficits moteurs, apparus après l’induction de la maladie chez ces rats, sont sous-tendus par une baisse de l’activité des neurones du cortex moteur, et que l’effet bénéfique de la SHF du NST est corrélé à une réversion de cette baisse.
De manière intéressante, nous montrons que les effets cellulaires de la SHF du NST sont strictement restreints au cortex moteur sans affecter l’activité des neurones du striatum, structure clé dans le réseau des ganglions de la base.
Ces résultats apportent les supports cellulaires de l’effet bénéfique de ce traitement chirurgical et montrent que cet effet passe préférentiellement par les neurones du cortex moteur.
INTERACTIONS ENTRE LA SHF DU NST ET LA DOPATHÉRAPIE
Dans cette étude, nous avons utilisé des doses de L‑DOPA suffisamment élevées pour induire des mouvements anormaux involontaires, connus aussi sous le nom de dyskinésies.
Chez les rats, ces dyskinésies se résument en quatre critères : 1) dyskinésies orofaciales, 2) dyskinésies de la patte controlatérale, 3) les rotations controlatérales et 4) torsion axiale.
Appliquée en association avec la dopathérapie, la SHF du NST n’affecte pas la sévérité des dyskinésies dopa-induites mais elle a tendance les prolonger dans le temps.
Sur le plan cellulaire, la SHF du NST appliquée en association avec la L‑DOPA induit une exacerbation accrue des marqueurs cellulaires dont l’expression est corrélée avec l’apparition des dyskinésies dopa-induites au niveau du striatum (Dynorphine, Enképhaline, Delta FosB).
Ces résultats montrent que la SHF du NST n’a pas d’effet anti-dyskinétique en soi mais cet effet pourrait être du à la réduction des doses de la médication dopaminergique et, par conséquence, à la réduction des effets indésirables qui lui sont associées.
REMERCIEMENTS
Je tiens à remercier profondément, Mme collette VEGUER, Mr Jean Graveleau ainsi que tous les membres de l’association CECAP pour la confiance qu’ils m’ont accordée en m’attribuant une bourse de recherche pour financer ma thèse dirigée par le Dr Pascal Salin. Ce travail de recherche a été réalisé au sein de l’équipe du Dr. Lydia Kerkerian-Le Goff dans le laboratoire LNCF dirigé par le Pr. André NIEOULLON puis à l’institut IBDML dirigée par Dr Geneviève ROUGON.
Récupération sur succession de certaines aides sociales
Publié le 22 octobre 2007 à 06:51Paru dans LE PARKINSONIEN INDÉPENDANT N°28 – mars 2007
Certaines aides sociales qui ont été versées au défunt sont récupérables sur l’actif net de la succession. Les héritiers et/ou légataires universels ou à titre universel (voire dans certains cas les légataires particuliers), à l’exception de ceux qui ont renoncé à la succession, doivent supporter ces dettes à proportion de leur quote-part dans la succession. Mais ils ne sont pas tenus à titre personnel au remboursement, même si le montant des aides accordées est supérieur à l’actif net.
Le remboursement des aides sociales n’est pas systématique : il est décidé par la commission de l’aide sociale qui peut parfois renoncer à tout recours ou ne réclamer qu’une partie seulement des prestations. En fait, les commissions concernées examinent les dossiers au cas par cas. Elles apprécient notamment l’importance de la succession et de la proximité des liens familiaux entre les héritiers et le défunt. Leurs décisions peuvent être contestées devant la Commission Centrale de l’aide sociale puis devant le Conseil d’Etat. Les montants récupérables sont variables selon la nature des aides et, le cas échéant, le montant de la succession.
Les diverses aides accordées aux personnes âgées et aux handicapés qui restent à domicile (aide médicale à domicile, aide ménagère…) sont récupérables sur la part des héritiers ainsi que sur celles des légataires universels ou à titre universel, pour la fraction excédant 760 € et sur la partie de l’actif net successoral qui dépasse 46 000 €.
Toutefois, elles ne sont pas récupérables sur la part de succession recueillie par les descendants, le conjoint, les parents, ou celui qui a assuré la charge effective de la personne handicapée.
Un recours peut être exercé contre les légataires particuliers, à concurrence de la valeur des biens légués (les seuils de 760 € et de 46 000 € ne s’appliquent pas dans ce cas).
Les aides versées pour couvrir les frais d’hospitalisation, de soins et d’hébergement des personnes âgées ou handicapées dans une maison de retraite ou dans un établissement médico-social sont, en principe, intégralement récupérables sur la part de succession des héritiers et des légataires universels ou à titre universel, quelque soit le montant de l’actif net.
Toutefois, on ne touche pas à la part de succession des descendants, du conjoint et des parents pour rembourser les aides versées pour rembourser les aides versées pour l’hébergement des personnes handicapées dans un établissement social ou médico-social, ainsi que celles couvrant les frais de soins. On ne prélève pas non plus sur la part de succession de la personne ayant assumé la charge effective de ce handicapé.
Quant aux aides suivantes : allocation aux adultes handicapés (AAH), allocation personnalisée d’autonomie (APA), prestation de compensation et allocation compensatrice pour tierce personne (ACTP), elles ne sont pas récupérables.
Les sommes versées par le Fonds de solidarité ou le Fonds spécial d’invalidité : la totalité des sommes versées aux personnes âgées de plus de 65 ans (60 ans en cas d’inaptitude au travail) ou invalides disposant de faibles ressources peut être récupéré sur leur succession. Toutefois ce remboursement ne peut pas avoir pour effet d’abaisser l’actif net de la succession en dessous de 39 000 €. L’actif successoral est retenu après déduction des frais funéraires – dans la limite de 1 500 € — et des frais de dernière maladie non réglés à la date du décès.
La récupération sur la part de succession revenant au conjoint survivant peut être différée jusqu’à son décès. Il en est de même pour les héritiers qui étaient à la charge du défunt.
EXEMPLE : après déduction des frais funéraires, l’actif successoral s’élève à 45 700 € et le montant des allocations versées est de 13 000 €. La récupération ne pourra être exercée qu’à concurrence de 6 700 € (45 700 – 39 000)…
Source : LE PARTICULIER « Héritage n°1007c »
Communiqué par un de nos lecteurs et repris par
Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Un nouveau pas vers un traitement
Publié le 22 octobre 2007 à 06:42Paru dans LE PARKINSONIEN INDÉPENDANT N°28 – mars 2007
Pourquoi, dans la maladie de Parkinson, les neurones fabriquant de la Dopamine disparaissent-ils ? Voici trois ans, les chercheurs avaient déjà partiellement répondu à la question : d’après leurs résultats, la disparition des neurones à Dopamine était liée à l’accumulation anormale d’une protéine appelée alpha-synucléine. Il restait néanmoins à comprendre pourquoi. Pour répondre à cette question, l’équipe de Susan LINDQUIST a utilisé la levure comme modèle d’étude. Elle a ainsi montré qu’une surproduction d’alpha-synucléine bloquait le transport des protéines au sein de la levure.
Mais il y a mieux : le génome de la levure étant connu, les chercheurs ont pu identifier un gêne particulièrement actif, capable de restaurer le transport des protéines, même en présence d’un excès d’alpha-synucléine. L’effet thérapeutique de ce gêne a été confirmé sur d’autres modèles animaux (mouche drosophile, ver, rat), les scientifiques ayant à chaque fois réussi à « guérir » les cellules atteintes par un excès de synucléine.
Quel lien avec les neurones à Dopamine détruits au cours de la maladie de Parkinson ? L’hypothèse est que le blocage du trafic des protéines dans la cellule entraînerait une accumulation de Dopamine qui pourrait être toxique pour les neurones. A terme, ces travaux pourraient donc déboucher sur la mise au point de molécules thérapeutiques. Un enjeu important, quand on sait que la maladie de Parkinson reste pour l’heure incurable.
Source : SCIENCE juillet 2006
Communiqué par l’un de nos lecteur et repris par
Jean GRAVELEAU graveleau.jean2@wanadoo.fr
L’accès au crédit des personnes présentant un risque de santé aggravé est garanti par la loi.
Publié le 22 octobre 2007 à 06:36Paru dans LE PARKINSONIEN INDÉPENDANT N°28 – mars 2007
La convention AREAS, signée le 6 juillet 2006 entre pouvoirs publics, associations, banquiers et assureurs, est consacrée par la voie législative. En effet, le Parlement a adopté, le 18 janvier 2007, la loi relative à l’accès au crédit des personnes présentant un risque aggravé de santé. Ce texte encadre les acquis conventionnels en les inscrivant dans le code de la santé public. En outre il garantit aux personnes concernées par le dispositif qu’elles bénéficient de plein droit de la convention, là où cette dernière les dispensait de justifier de leur adhésion à l’une des associations signataires ou adhérentes.
La convention, indique la loi, a pour objet :
- De faciliter l’assurance des prêts demandés par les personnes présentant un risque aggravé en raison de leur état de santé ou d’un handicap.
- D’assurer la prise en compte complète par les établissements de crédit des garanties alternatives à l’assurance.
- De définir les modalités particulières d’information des demandeurs, d’instruction de leur dossier et de médiation.
Sur le fond, le contenu de l’actuelle et des futures conventions est entériné. Doivent notamment être définis : les conditions d’âge des emprunteurs ; l’objet, le montant et la durée des prêts ; les modalités d’information sur les dispositifs relatives à l’accès au crédit et à l’assurance emprunteur ; les conditions dans lesquelles un demandeur d’emprunt peut se prévaloir, pendant un délai déterminé, d’une offre d’assurance, y compris pour un bien différent de celui visé par l’offre.
Sur la forme, la loi pérennise le dispositif en le sécurisant. En effet, la convention, conclue pour trois ans, doit être publiée au Journal Officiel ainsi que ses avenants. A défaut de prorogation de renouvellement de la convention ou en cas de dénonciation, un décret, prenant effet à la date d’expiration du texte conventionnel, prendra le relais et fixera les règles mentionnées ci-dessus dans un délai de six mois.
Outre l’instance de suivi et de propositions prévues par la loi et la convention, chargée d’adresser au gouvernement et au Parlement des rapports d’évaluation (le plus tard le 1er juillet 2008), signalons que la commission des affaires sociales du Sénat s’est engagée le 15 janvier à effectuer un contrôle régulier de son application. Avant la fin du mois de mars, elle entend vérifier la mise en place des différentes structures prévues par la convention et l’aboutissement des négociations sur la prise en compte du risque invalidité. Avant la fin de l’année 2007, elle fera le point avec les associations de malades, les banques et les assurances sur la mise en place et le fonctionnement de l’ensemble des nouvelles procédures. Enfin, avant le 1er juillet 2008, elle déterminera, notamment, avec l’ensemble des acteurs concernés, si des mesures législatives plus contraignantes doivent être imposées.
Source : Actualités Sociales Hebdomadaires du 26 janvier 2007
lu pour vous par Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
Témoignage d’un Aidant
Publié le 19 octobre 2007 à 09:56Paru dans LE PARKINSONIEN INDEPÉNDANT N°28 – mars 2007
Lettre de Madame D. DUPONT (59) (extraits)
Nous avons reçu une longue lettre de témoignage à la suite de notre dernier numéro. Le texte intégral en sera diffusé dans « ParkAidants » revue proposée par l’association de La Manche.
« Il est vrai que l’on parle souvent peu des aidants et je voudrais vous apporter mon témoignage. »… Fin 99, elle accompagne son mari chez un neurologue : « Nous avons alors appris qu’il était atteint de la maladie de Parkinson. Cela va vous paraître étrange, mais cela ne nous a pas assommés ! Notre référence : le pape Jean Paul II qui continuait de voyager. Ensuite nous avons assisté à une conférence donnée par un neurologue. En sortant mon mari m’a dit : « Au moins on en meure pas ; c’est pas comme le cancer ! »…vous allez peut-être nous trouver naïfs, je dirais optimiste ! »…
Le fait de ne pas cacher la maladie de son mari lui permet d’obtenir l’aide de son entourage lors de difficultés passagères. Mais « en 2003, il a fait une chute dans la rue alors qu’il me donnait le bras : côtes fêlées, perte d’assurance… La nuit, lorsqu’il devait se lever de son lit médicalisé, il s’accrochais à une barre placée par son gendre mais ensuite il prenait son déambulateur et je devais le suivre parfois trois ou quatre fois par nuit. Cela prenait du temps. J’ai essayé l’urinal mais comme il craignait un « accident » il me réveillait davantage et bien souvent inutilement… »
Elle explique ensuite les travaux d’aménagement réalisés dans leur pavillon : « Nous nous étions équipés pour gérer la maladie. Malheureusement, le 6 mai 2004, mon mari qui avait terminé son petit déjeuner n’a pas pris le temps de m’attendre ; il s’est levé et ce fût la chute grave…Notre médecin étant absent nous en avons appelé un autre qui prend rendez-vous dans une clinique de Tourcoing pour une radio… Arrivé à 15h30…on nous apprend à 17h30 qu’il sera opéré le lendemain dans une clinique de Roubaix ! …
Refus de madame qui exige le transfert dans une clinique de Marcq en Baroeul que son mari connaît pour y avoir déjà été opéré des hanches. Le chirurgien qui l’a opéré précédemment, devant les risques liés à des problèmes cardiaques, juge plus prudent de ne pas l’opérer.
« Pendant plus de huit semaines mon mari est couché avec un poids au dessus du lit. Il est resté quatre mois en clinique …Les problèmes avec un kiné n’ont pas arrangé la marche. Malgré tout, je garde l’espoir de pouvoir le reprendre alors que mes enfants se rendaient compte qu’il faudrait le placer. En août, le chirurgien a été très clair et net : il m’a conseillé de le placer. »
Après des recherches, elle trouve une place dans un établissement belge « où j’ai eu un accueil très chaleureux…et début septembre 2004 j’y ais placé mon mari en lui disant que c’était « provisoire ». Personnel très compétent et toujours disponible. Je puis vous dire que depuis le 6 mai 2004, tous les jours je suis avec mon mari ! »
« Depuis un an, je prends un mardi après midi par mois pour retrouver des amis mais je vais voir mon mari le matin…Depuis six mois je me suis inscrite dans un club où je vais le vendredi de 14 à 17h30. Je vais voir mon mari le matin et parfois je retourne une heure le vendredi soir. J’ai 77 ans et la chance de conduire. J’ai toujours été active aussi je n’hésite pas à aider l’animatrice ; là-bas pour moi c’est comme une seconde famille. C’est ce qui me permet de tenir le coup. Quand je rentre à la maison, je décompresse… et c’est nécessaire. »
Certains me trouveront peut-être égoïste de l’avoir placé mais je crois qu’être au service d’un grand malade24h sur 24h, cela doit engendrer des conflits dus à la fatigue, au manque de communication vers l’extérieur… L’aidant doit pouvoir rester en bonne santé pour assumer et ne pas imposer cette charge aux enfants. Il y a un équilibre à trouver. »
« Moi qui n’était pas d’un tempérament patient, je suis devenue patiente et compréhensive sachant qu’aujourd’hui on peut être bien mais l’on ne sait pas ce que l’avenir nous réserve. Certains amis sont devenus plus proches, d’autres se sont éloignés… c’est ce qui arrive également à la personne qui devient veuve… »
« Je crois que ça doit être très dur de quitter son logement pour partir en résidence : on a l’impression de mettre la personne dehors ; c’est pourtant plus facile de passer de la clinique ou de l’hôpital à la résidence… »
Elle conclut par ces mots : « Il faut toujours admettre qu’autour de soi il y a des personnes qui vivent des situations encore plus pénibles. Mon père disait quand on a fini d’élever ses enfants, qu’ils sont placés et heureux, tout ce que le Bon Dieu nous accorde c’est du sursis… »
Résumé par Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
La stimulation corticale : Interview du professeur N’GUYEN
Publié le 19 octobre 2007 à 09:53Paru dans LE PARKINSONIEN INDÉPENDANT N°28 — mars 2007
Le 26 décembre 2006
Le 5 décembre dernier, « CECAP Recherche » reçoit, de la part du Professeur N’GUYEN, une demande de soutien financier pour l’acquisition d’un appareil de stimulation magnétique transcrânienne répétitive (SMTr). Nous avons voulu en savoir plus sur cette technique novatrice et encore peu pratiquée qui représente un espoir et une évolution dans le traitement de la maladie de Parkinson. Le Professeur N’GUYEN nous reçoit alors le 26 décembre à l’hôpital LAËNNEC de Nantes.
Il avait décrit, dans sa lettre de demande, l’intérêt de la « stimulation corticale » :
« Cette procédure est particulièrement intéressante chez les patients parkinsoniens car de nombreuses publications ont montré que la stimulation du cortex moteur pouvait améliorer les symptômes de la maladie de Parkinson. La SMTr peut s’envisager dans le cadre de deux procédures :
1 – la première procédure consiste à considérer que la SMTr est un test qui pourrait prédire l’effet d’une stimulation corticale par électrode implantée chirurgicalement. En effet, suite à une séance de SMTr (20 minutes), si un effet clair est obtenu dans la semaine qui suit la stimulation (effet transitoire de 5 à 8 jours), cela laisse envisager que la stimulation corticale chirurgicale pourra permettre d’améliorer le patient de façon durable. L’intervention est clairement moins invasive (pas de trajet intracérébral) et moins pénible (réalisée sous anesthésie générale) que la stimulation profonde. Elle pourra s’appliquer à des patients de plus de 70 ans. Elle a de plus donné des résultats sur des symptômes peu ou pas améliorés par la stimulation profonde, tel que les troubles de la parole et les phénomènes de « freezing ». Son effet sur les symptômes classiques de la maladie (tremblement, rigidité et akinésie) est clair (amélioration moyenne de 40 à 50%. Bien que les résultats soient légèrement inférieurs à ceux de la stimulation cérébrale profonde (amélioration moyenne de l’intensité des symptômes variant de 50 à 70%), ils sont généralement suffisants pour redonner une autonomie aux patients.
2 – La deuxième procédure consiste à considérer que la SMTr peut être, à elle seule, une modalité thérapeutique. On sait en effet que la répétition de séance de SMTr – une séance de 20 minutes répétée 3 à 5 jours de suite – peut entraîner un effet clinique qui peut durer 1 ou 2 mois. Pour obtenir un effet prolongé, il suffira de répéter les séances environ tous les deux mois, ce qui peut s’envisager sur le long terme et éviter une intervention. »…
Jean GRAVELEAU : Professeur, tout d’abord merci de nous accueillir dans votre service et de bien vouloir répondre à nos questions. En quoi consiste cette technique ?
J.P. N’GUYEN : Dans le cadre du traitement de la douleur à l’hôpital de Créteil, dès 1993, nous avons testé l’implantation d’une électrode sous la boîte crânienne sur la dure-mère au niveau du cortex moteur (à peu près au sommet du crâne). Cette stimulation corticale par électrode implantée a donné d’excellents résultats sur les douleurs. En 1997, une équipe italienne a appliquée cette intervention chez des patients parkinsoniens et a rapporté des améliorations constatées sur 20 patients.
Toujours à Créteil, le docteur PALFI a procédé à une étude chez le singe. Un projet d’application à l’homme, comme en Italie, est en cours et les premiers résultats sont encourageants.
Cette technique va pouvoir être utilisée pour des patients exclus de la stimulation profonde ou même avant que celle-ci ne soit programmée. La SMTr peut prédire le résultat des interventions de stimulation corticale par électrodes implantées. Les Docteurs FENELON et LEFAUCHEUR ont constaté sur 10 patients des améliorations, pendant trois semaines, de l’akinésie (20 à 30% en stimulation externe !) avec une séance unique de 20 minutes 3 jours de suite. Il n’y a pas d’effet secondaire puisqu’il s’agit d’une intervention externe.
Jean GRAVELEAU : Quelles peuvent être les améliorations de cette technique et qu’est ce qui empêche son développement ?
J.P. N’GUEN : Cela peut encore être amélioré par la répétition des séances. Pour ce faire, l’aide d’un logiciel de « navigation » couplé avec un IRM devrait permettre d’affiner et de préciser le lieu d’intervention de l’électrode externe.
Il existe un protocole de recherche à Henri Mondor (CRETEIL); une deuxième équipe est déjà constituée ici à Nantes avec le professeur DAMIER, Yann PEREON et moi-même. Il nous manque le matériel et c’est l’objet de notre demande d’aide. Le C.H.U. s’engagerait sur l’acquisition du « navigateur » si nous trouvons le financement de l’appareil de stimulation.
Cette technique est extrêmement prometteuse tant pour la maladie de Parkinson mais aussi pour tous les phénomènes, mal connus, de douleurs et de dystonies douloureuses telles que peut en provoquer la sclérose en plaque par exemple.
La simplicité de cette technique ne demande pas un très long apprentissage et un neurophysiologiste formé peut l’utiliser facilement : il n’y a pas nécessité d’une lourde équipe d’intervention.
En conclusion, une question nous vient à l’esprit :
Comment se fait-il qu’une technique efficace, qui semble relativement simple et surtout beaucoup moins invasive que la stimulation profonde, ne bénéficie pas d’un développement plus important ? Y aurait-il des raisons financières ? Y aurait-il une hésitation à s’éloigner des traitements médicamenteux ?
Par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
IVème Rencontre INSERM — Associations de malades, de personnes handicapées et de leurs familles.
Publié le 19 octobre 2007 à 09:18Paru dans LE PARKINSONIEN INÉPENDANT N°28 – mars 2007
7 février 07, Ministère de la Santé
Nous nous sommes retrouvés deux représentants de CECAP et de GP29 présents à cette manifestation qui avait pour ambition de faire le point sur l’évolution des relations entre les associations et les équipes de chercheurs de l’INSERM (Institut Nationale de la Santé et de la Recherche Médicale).
Près de 150 personnes assistaient aux présentations d’actions conjointes et ont pu, modestement compte tenu de l’ordre du jour copieux, poser les questions qu’elles souhaitaient.
La présentation puis l’animation en est faite par monsieur Christian BRECHOT, directeur de l’INSERM, et madame Ketty SCHWARTZ, présidente du GRAM (Groupe de Réflexions avec les Associations de Malades). Les débats sont régulés par Philippe LEFAIT, journaliste.
Depuis 2003 l’Inserm s’implique dans une politique de dialogue et de partenariat avec les associations de malades :
- création du COSSEC (comité d’orientation stratégique des essais cliniques); il faut savoir que les places sont réservées principalement à des personnes d’associations de malades ayant une formation médicale (infirmière, aide-soignante et tout ce qui touche à la médecine).
- création d’un collège de « relecteurs » des protocoles chercheur / patient.
L’INSERM met à la disposition des associations de malades un libre accès à la recherche sur le site Internet http://www.associations.inserm.fr. 414 associations de malades sont inscrites dans la base de registre
Il faut savoir qu’il existe sur Internet 60 millions de sites sur les maladies ce qui se traduit par 8 milliards de pages. 3% de ces pages sont en français, 37% en anglais.….….
Objectifs pour les années à venir
- Renforcer le concret, l’intégration, la gouvernance dans les programmes nationaux de recherche afin de connaître les besoins, les attentes et faire participer les associations à la recherche
- Formation des associations ; adapter un langage compréhensible entre patients et scientifiques pour une meilleure lisibilité des informations pour les membres d’associations et pour le malade
- Diffusion des connaissances
- Tests génétiques
- clés de compréhension
- La France aura la présidence de l’Europe du 1er juillet 2008 au 31 décembre 2008 ce qui permettra de mettre en chantier de nombreuses recherches, une réflexion sur les besoins les attentes des malades.
Donnons des idées de recherche, l’INSERM attend beaucoup des associations !
Le GRAM (groupe de réflexion avec les associations de malades)
- Définit les programmes de formation
- La participation des associations : à la recherche clinique ; programmes nationaux de recherche, actions thématiques concertées, expertises collectives.
- Dimension Européenne et régionale
- Développement de la plateforme d’information INSERM-ASSOCIATIONS (accès à tous les documents concernant la recherche).
- La communication : Appel d’offres auprès de 15000 chercheurs
Rédigé par Dominique BONNE (GP29) et Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Mode d’emploi pour consulter lesProtocoles de recherche actuellement sur la maladie de Parkinson sur le site de l’INSERM
1) Rendez-vous sur le site http://bir.inserm.fr/
2) Ensuite Cliquez sur le lien « protocoles » comme indiqué sur l’image suivante

3) Sélectionnez la recherche « Par mot ‑clé » (voir l’image ci-dessous), tapez « parkinson » dans la première ligne
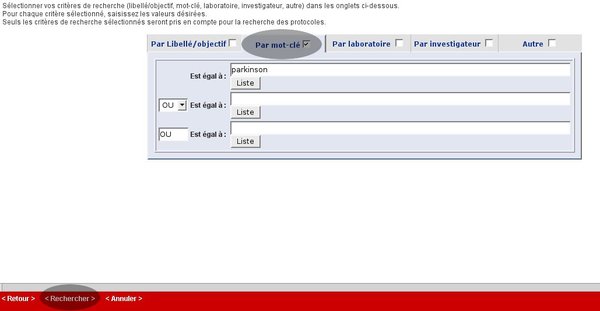
4) cliquez en bas de la page sur le lien « Rechercher » (voir sur l’image)
Et vous pourrez consulter la liste des protocoles.

Parkinson et Qualité de Vie
Publié le 18 octobre 2007 à 10:50Paru dans LE PARKINSONIEN INDÉPENDANT N°28 – mars 2007
Enquête sur la situation des Parkinsoniens en France en 2006*
Chers amis parkinsoniennes et parkinsoniens
Il y a quelques mois de cela, vous avez été sollicités par l’intermédiaire du « parkinsonien indépendant » pour remplir un questionnaire et participer ainsi à une grande enquête dont l’objectif numéro un est de dresser une sorte d’« état des lieux » du « parkinsonisme » en France aujourd’hui. Depuis cette date, un énorme travail a été accompli.
Les obstacles et les difficultés n’ont pas manqué, à commencer par le faible niveau d’investissement des Parkinsonien eux-mêmes qui semblent ne pas avoir toujours bien compris l’importance et l’intérêt de la démarche pour eux-mêmes et pour tous ceux qui sont concernés de près ou de loin par la maladie de Parkinson.
Quoi qu’il en soit, avec obstination et même acharnement, j’ai progressé dans la réalisation des objectifs que je m’étais fixés. Il était donc normal que je vous tienne au courant de l’état d’avancement des travaux, des résultats déjà obtenus, et des perspectives à venir.
En réalité, nous avons conduit non pas une enquête, mais deux. La première portait directement sur les personnes atteintes de la maladie de Parkinson, la seconde sur leurs accompagnants. Le premier objectif consistait en la création d’un échantillon représentatif de la population parkinsonienne, ceci afin de disposer de résultats ayant une validité nationale. Confrontés à l’absence d’un consensus sur le nombre exact de parkinsoniens en France, et après consultation de différentes sources, j’ai pris arbitrairement la décision de retenir le nombre de 100 000 comme population de référence. Ce parti pris initial — satisfaire aux critères de représentativité — nous a conduits à bâtir un échantillon de 383 malades, et donc également 383 accompagnants.
En ce début de 2007, nous avons reçu exactement 370 réponses. Nous avons donc, de ce point de vue, pratiquement réalisé le premier objectif que nous nous étions fixé. Nous ne désespérons pas de recevoir la quinzaine de questionnaires qui nous manque encore**. Ensuite, nous avons dû saisir la totalité des informations contenues dans les questionnaires reçus et dépouillés. Pour la population « malade », ceci représente 102 questions x 370 = 37 740 données brutes. Pour la population « accompagnante », nous aboutissons à un stock d’informations de 27 380 unités, ce qui nous fait un total de plus de 65 000 informations(data). Ceci nous a conduit à bâtir une « base de données Parkinson » sans équivalent à notre connaissance. Cette base de données informatisée permet dès à présent de réaliser tous les traitements — ou presque — possibles et imaginables.
Nous avons dressé une carte des réponses reçues par région. Bien que nous ayons considéré que le critère géographique n’était pas pertinent par rapport au problème de la maladie de Parkinson, il était malgré tout intéressant, ne serait-ce qu’à titre anecdotique, de savoir d’où venaient majoritairement les réponses à nos questionnaires.
La carte ci-dessous met en évidence le fort taux de participation de la région Bretagne et d’une manière plus générale de la moitié ouest de la France. Ceci est dû vraisemblablement au fait que nous avons utilisé comme relais principal pour la distribution et le recueil des questionnaires les associations de parkinsoniens du CECAP qui sont basées presque exclusivement dans l’ouest de la France.
Au point où nous en sommes aujourd’hui, la principale difficulté n’est pas de manquer de matière première***, mais bien au contraire de devoir procéder à des choix dans l’exploitation des résultats. Maintenant que notre base est pratiquement opérationnelle (il aura fallu environ deux ans pour aboutir à ce résultat), le travail des prochains mois, et sans doute des prochaines années, consistera à exploiter cette masse d’informations. Il n’est donc pas question de diffuser à l’ensemble des participants, sous une forme ou sous une autre, ne serait-ce qu’un résumé. C’est matériellement impossible.
Mais rassurez-vous, en tant que Parkinsonien moi-même, je ferai tout ce qui est en mon pouvoir pour que ce travail connaisse la plus large diffusion auprès de tous ceux qui se sentent concernés : malades et accompagnants, médecins généralistes et neurologues, chercheurs, personnel médical et paramédical, responsables politiques et administratifs, etc.
Des chercheurs membres d’un organisme dont la renommée internationale n’est plus à démontrer nous ont fait savoir récemment que notre travail les intéressait. Je m’emploie donc actuellement à finaliser cette coopération et bien évidemment je vous tiendrai au courant des « retombées » qui ne manqueront pas de se produire.
En guise de bilan (très) provisoire, je regrette simplement que (beaucoup) trop peu de parkinsoniens se soient investis dans cette opération. « Aider la recherche », ce n’est pas seulement verser son écot une fois par an sous la forme d’un petit chèque, c’est aussi et peut-être surtout « mouiller la chemise » chaque fois que cela est possible. En l’occurrence, il s’agissait simplement de consacrer une petite heure à remplir un questionnaire, affranchir une enveloppe au tarif en vigueur et poster le tout à l’adresse indiquée. Ce n’était tout de même pas la mer à boire !
Avec un peu plus de coopération de la part des uns et des autres, nous aurions pu aller tellement plus vite ! Quelques encouragements de temps en temps n’auraient pas été superflus. Au passage, qu’il me soit permis de remercier chaleureusement ceux qui (trop rares) nous ont adressé un petit mot gentil. Quant aux autres (et il y en a…) qui n’ont eu que la critique au bout du stylo, je préfère les oublier.
Bernard COMPERE
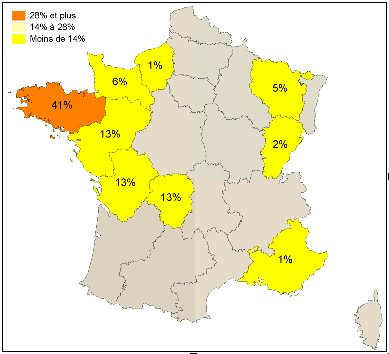
Répartition géographique de la population ayant participe a l’enquête
* Travail réalisé sous la direction de Bernard COMPÈRE, Docteur en psychologie sociale (Paris Sorbonne), maître de conférences honoraire, parkinsonien, avec l’aide précieuse de Irène PORCHER, parkinsonienne, et de Danièle COMPERE, accompagnante.
** Si vous connaissez des PcP et leurs accompagnants qui souhaiteraient participer à l’enquête, c’est encore possible. Qu’ils (elles) se mettent en rapport avec moi :
Bernard COMPERE — 17, Place Saint Fortunat — 87230_ FLAVIGNAC
Ou au 05 55 36 93 64 ou compereb@wanadoo.fr
*** Plusieurs milliers de pages sont en instance de publication
Et si nous parlions de génétique ?
Publié le 18 octobre 2007 à 10:16Paru dans LE PARKINSONIEN INDÉPENDANT N°28 – mars 2007
Jusqu’à un passé récent, la maladie de Parkinson était décrite comme un exemple de maladie neurodégénérative non héréditaire. Durant ces dix dernières années, ce point de vue a changé. Les experts reconnaissent désormais que l’origine de la maladie de Parkinson est complexe, multifactorielle, c’est à dire que parmi ses causes il y a des prédispositions génétiques associées à d’autres facteurs acquis.
Cela ne veut pas dire que la maladie de Parkinson est actuellement considérée comme une maladie héréditaire. Dans la plupart des cas, la génétique joue plutôt le rôle de ce que les médecins appellent un facteur de risque. C’est à dire, le terrain génétique de certains individus les rend plus sensibles à des facteurs d’environnement et au vieillissement, menant au déclenchement du processus pathologique propre à cette maladie.
Les facteurs génétiques responsables ne sont pas encore clairement identifiés mais il est évident qu’ils sont multiples. Il s’agit de l’effet combiné de différents gènes qui finalement détermine le risque de développer la maladie de Parkinson.
En revanche, durant ces dernières années, un certain nombre de formes familiales dites monogéniques de maladie de Parkinson a été identifié. Ce sont des formes rares qui sont la conséquence d’une anomalie d’un seul gène, dont l’effet est tellement fort qu’il suffit à lui seul à donner la maladie.
Les chercheurs ont isolé plusieurs mutations responsables de formes monogéniques de maladie de Parkinson. Leur découverte a permis d’identifier certains mécanismes cellulaires qui caractérisent la maladie de Parkinson, quelle soit la forme classique ou une des formes monogéniques.
Certaines formes familiales monogéniques de maladie de Parkinson sont à hérédité dominante : ce sont les cas clairement perçus comme étant héréditaires. La maladie est transmise des parents à l’enfant et si une personne en est atteinte, c’est qu’un de ses parents et grands-parents aussi souffrait de cette affection.
Le risque de transmission d’une maladie dominante est de 50 %. Par contre, d’autres formes de maladie de Parkinson héréditaires montrent une hérédité récessive : les personnes atteintes apparaissent comme des cas isolés ou sporadiques, ou bien l’histoire familiale révèle dans la même génération des frères ou sœurs atteints. Dans ce cas, il faut avoir reçu la mutation en double dose, donc de chaque parent, et les parents sont donc des porteurs sains de la maladie.
Les formes héréditaires de maladie de Parkinson, surtout les récessives, ont tendance à entraîner un début beaucoup plus précoce que la forme classique. La majorité des patients qui développent une maladie de Parkinson avant l’âge de trente ans présente en fait une forme héréditaire récessive de l’affection. Chez les patients qui commencent la maladie plus tard la fréquence des cas héréditaires monogéniques diminue fortement. Ceci dit, il y a toujours des exceptions et des sujets qui développent la maladie à soixante ans ou plus, peuvent parfois (rarement) aussi être atteints d’une forme héréditaire.
À part cette différence d’âge d’apparition des premiers symptômes et avec quelques exceptions, le tableau clinique des formes héréditaires et la réponse aux médicaments, notamment à la lévodopa, sont similaires dans les cas classiques (sporadiques) et génétiques de maladie de Parkinson.
Les formes héréditaires de la maladie de Parkinson sont classées selon une nomenclature approuvée par un consensus international, et chaque forme est indiquée par le sigle PARK suivi d’un numéro croissant. Actuellement, il y a onze formes de maladie de Parkinson héréditaires répertoriées qui sont nommées de PARK 1 à PARK 11. Cela souligne l’importante hétérogénéité de ces formes génétiques, et illustre que la dégénérescence des cellules de la substance noire (et le manque de dopamine cérébral qui en résulte) peut être la conséquence d’anomalies génétiques bien différentes, toutes aboutissants au même résultat.
Une forme de Parkinson héréditaire est la PARK 1, et dans cette forme le gène muté est celui de l’alpha-synucléine, protéine présente de manière très abondante dans les cellules nerveuses et en particulier dans les neurones dopaminergiques.
La mutation du gène de l’alpha-synucléine provoque soit un excès de production de cette protéine ou la production d’une forme anormale d’alpha-synucléine. Dans les deux cas, la protéine a tendance à précipiter sous forme d’agrégats dans la cellule.
Ces agrégats semblent avoir un effet toxique. La cellule tente donc de les éliminer en mobilisant des systèmes de dégradation des protéines, ce qui entraîne l’apparition de corps de Loewy : inclusions caractéristiques visibles au microscope, et présentes dans les cellules nerveuses des sujets atteints de la maladie de Parkinson, pas seulement les cas rares de PARK1, mais aussi les cas « classiques » sporadiques, à début tardif.
Il est possible que toutes les formes de maladie de Parkinson soient liées à l’accumulation d’agrégats de protéine dans les cellules nerveuses et la découverte de PARK 1 a permis d’identifier et de préciser ces processus cellulaires.
Dans d’autres formes, comme PARK 2 — forme récessive — et PARK 5 — forme dominante, l’accumulation d’agrégats cellulaires de protéines est également important, mais dans les cas de PARK 2 et PARK 5, la mutation génétique ne concerne pas l’alpha-synucléine.
Il s’agit ici plutôt de mutations qui perturbent les mécanismes cellulaires complexes qui permettent de dégrader et d’éliminer les protéines intracellulaires. En effet, les protéines des cellules doivent être renouvelées constamment ce qui implique leur dégradation et élimination quand elles sont » usées » Dans les neurones qui produisent la dopamine, cette usure est particulièrement intense, car le métabolisme de la dopamine entraîne la formation de radicaux libres. Ces radicaux libres, qui sont des dérivés de l’oxygène réagissent avec les composantes de la cellule, et les abîment en les oxydant.
Quand les mécanismes de dégradation et d’élimination des cellules sont altérés et moins efficaces comme dans les cas de PARK 2 et PARK 5, l’accumulation de protéines altérées et d’agrégats protéiques toxiques finissent par intoxiquer les cellules nerveuses, et provoquer la mort cellulaire.
Dans les formes récessives comme PARK 6 et PARK 7, ainsi que la forme dominante PARK 8, les mutations génétiques altèrent d’autres voies métaboliques cellulaires. En ce qui concerne la forme PARK 6, la mutation génétique cible la mitochondrie, structure cellulaire responsable de la production d’énergie.
La découverte de ces formes héréditaires de la maladie a permis de développer des tests génétiques pour poser un diagnostic moléculaire chez des patients présentant des formes de Parkinson familiales. Il est évident que ces patients ne représentent qu’une petite minorité des patients. L’indication d’un test génétique est limitée aux patients dont les premiers symptômes furent précoces, et à ceux chez qui une histoire familiale de maladie de Parkinson peut être mise en évidence.
Le traitement de ces formes génétiques ne diffère pas du traitement de la maladie de Parkinson classique à l’heure actuelle.
Malheureusement, un diagnostic précoce ne permet pas encore de prévenir, de retarder ou de ralentir la progression de la maladie. Toutefois, il est possible que dans certaines formes génétiques on puisse développer dans un avenir proche des traitements spécifiques.
La connaissance des processus pathologiques entraînant la dégénérescence cellulaire cérébrale permettra vraisemblablement de développer des traitements ciblés qui changeront l’évolution inexorable de la maladie de Parkinson avec les traitements actuels.
En effet, alors que les traitements d’aujourd’hui sont efficaces, ils restent symptomatiques et ne ralentissent pas la progression de la maladie de Parkinson.
Prof. Massimo PANDOLFO
Service de neurologie, Hôpital Erasme, ULB.
Source : Parkinson Magazine. Publication trimestrielle de l’Association Parkinson belge.
http://users.belgacom.net/association.parkinson/
Malade, patient, usage… ? Quel est notre « statut » ?
Publié le 18 octobre 2007 à 10:14Éditorial du PARKINSONIEN INDÉPENDANT N°28 –mars 2007
Le hasard (mais y a‑t-il un hasard ?) de nos lectures nous a conduit, dans ce numéro, à privilégier notre statut face à la maladie :
- Avec la recherche médicale : la génétique va-t-elle nous « décréter » susceptible de développer la maladie avant tout effet indésirable et ainsi nous « stigmatiser » par avance ?
- Devant une enquête proposée par l’un d’entre nous : sommes nous prêts à nous investir personnellement dans ce travail qui nous concerne tous ?
- Dans nos engagements associatifs qui ont permis l’évolution de l’INSERM : longtemps bastion de la connaissance distanciée du malade considéré jusqu’alors comme un « objet » d’étude, il est devenu « sujet » et partenaire de cette recherche !
- Mais aussi, la loi qui vient à notre secours et nous permet aujourd’hui d’exiger de pouvoir obtenir les garanties d’une assurance, comme tout un chacun lorsqu’il demande un prêt…
- Et ces multiples témoignages des « aidants » qui nous disent leur désarroi, leur fatigue mais aussi leur joie et leurs espoirs…
Voila quelques thèmes de réflexion qui nous conduisent à nous poser la question du « comment je vis ma maladie » ? Suis-je le SUJET de ma vie ? Ou bien en suis-je devenu le jouet et donc l’OBJET de tous les soins de mon entourage ? Ce qui peut être confortable, avouons le… !
Il ne s’agit pas de porter un quelconque jugement de valeur sur les uns et sur les autres – je m’en garderais bien – mais d’aider la réflexion de chacun dans sa situation qui lui est singulière et dont il peut encore peut-être rester pleinement « acteur ».
Voilà ce que la relecture de cette revue m’a inspiré. Bonne chance à tous et merci à nos fidèles lecteurs qui nous apportent leur contribution.
Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
L’aide à l’aidant de la personne atteinte de la maladie de Parkinson
Publié le 05 mars 2007 à 12:45Article paru dans LE PARKINSONIEN INDEPENDANT N°27 – décembre 2006
Note : le webmestre du GP29 a commis une erreur, qui a résulté dans le retard pour la publication de cet article. Nous nous excusons.

Cahier spécial : numéro 0
Prix au numéro : 1€25 Abonnement à l’année 4€
Association des Parkinsoniens de la Manche
Président : Daniel LE BEURIER
37, rue des Dunes
50230 AGON-COUTAINVILLE
tél : 02 33 46 87 75
E‑mail : asso.parkinsoniens.manche@wanadoo.fr
Suite à l’appel à témoignage lancé sur Médiapark et le Parkinsonien Indépendant
Analyse des résultats de l’enquête annoncée dans notre numéro 25
Ce travail très sérieusement mené à son terme par nos amis Emile et Pierre, a le mérite de mettre le doigt sur des réalités que trop souvent l’on veut « oublier » pour ne se fixer que sur les conditions de vie du malade, de ses besoins en matière médicale, éventuellement dans ses difficultés quotidiennes.
Rarement nous nous préoccupons de son « accompagnant » ; et pourtant sans l’apport « gratuit » de ses proches, et plus particulièrement de son conjoint, les coûts sociétaux en seraient beaucoup plus élevés. A ce propos, nous reproduisons ci-après trois articles dans ce sens et tout particulièrement l’un deux sur ce thème des coûts induits mais non quantifiés.
Avec beaucoup de sensibilité et même parfois de « douleur », nos enquêteurs nous parlent de la réalité quotidienne que les témoignages ont pu révéler.
Plusieurs chapitres permettent de définir ce que l’on entend par « l’aide », la « relation d’aide », ses limites et ses conséquences. Il est ensuite question du rôle du conjoint : partenaire ou soignant ? Ceci va déboucher sur les difficultés rencontrées par celui-ci et les pièges qu’il va lui falloir affronter. « Le capital « patience » du conjoint s’use peu à peu et vivre la lenteur du malade devient chaque jour plus difficile »…
Autre piège : « Le conjoint refuse tout répit (culpabilité, crainte de paraître égoïste). Il refoule ses envies et néglige sa santé… Il refuse l’aide des enfants ou des parents (souci de les protéger)… »
Un chapitre est alors consacré à l’aide psychologique tant du malade que de l’aidant : « gérer les déprimes passagères de fin de dose » en expliquant ce qu’est ce phénomène particulier au Parkinsonien et quoi faire pour s’en sortir. « Aider la personne malade à gérer son anxiété,… à gérer son stress, …à gérer sa dépression… »
Mais ce n’est pas suffisant, il faut aussi aider matériellement la personne dans les tâches de la vie quotidienne, les planifier et apprendre à les faire. Ainsi en est-il, par exemple, d’un homme, occupé largement par ses activités extérieures, qui n’avait jusques là que très rarement eu l’occasion de prendre en charge les tâches ménagères dévolues, avant la maladie, à son épouse et qui ne peut plus les assumer ou du moins beaucoup moins. Ceci, bien évidemment, peut également provoquer les remarques acerbes de l’épouse qui apprécie moyennement le travail effectué : à la fois parce que différemment réalisé mais aussi, et surtout, par sentiment d’échec et de perte d’autonomie. « Je ne suis plus capable de faire quoi que ce soit ! »
Et puis la partie médicale des choses : la gestion des médicaments, leur « optimisation », le planning des rendez-vous chez les divers praticiens en fonction de la « disponibilité » du malade. Il faut également se préoccuper des conditions d’utilisation du logement, l’adapter aux difficultés nouvelles de déplacement. Et aussi vivre avec les difficultés de sommeil sans pour autant le « perdre » pour soi car on aura besoin de toutes ses forces le lendemain matin ! Penser aux loisirs que l’on ne s’accorde que parcimonieusement comme si l’on « volait » du temps à son conjoint. Certains d’ailleurs peuvent avoir des réactions de « jalousie » : « toi tu peux avoir une vie sociale alors que moi je ne suis plus qu’un poids mort… ! »
L’enquête se penche alors sur les difficultés propres à l’aidant, sa santé mentale et physique, et les solutions que l’aide des partenaires peut – et devrait – apporter. Un tableau en résume les principaux points en fonction de l’évolution de la maladie depuis l’indifférence, en passant par l’apprentissage, la gestion, la maîtrise et allant jusqu’à la résignation.
Voici un « avant-goût » de ce que ce travail, modeste dans sa forme, a voulu présenter à tout un chacun afin de dire : « Ne restez pas cloîtré dans vos préoccupations ; vous n’êtes pas seuls à vivre ces difficultés ; vos réactions sont normales et ne doivent pas entraîner des culpabilités indues… ». C’est l’objectif de ce supplément : vous donner la parole et vous proposer des solutions et des échanges d’expériences qui pourront vous aider à vivre ces trop longues journées de « travail gratuit d’aidant », comme on l’écrit ci-après.
Vous pouvez obtenir la totalité des résultats sous forme d’un diaporama en vous adressant à l’Association des Parkinsoniens de la Manche.37 rue des Dunes 50230 AGON-COUTAINVILLE ou : apmanche@wanadoo.fr
Résumé par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Témoignage d’un enfant de Parkinsonien
« Lettre à Monsieur Parkinson »
Monsieur, très cher Monsieur Parkinson,
Je suis polie car je ne vous connais pas bien, pas aussi bien que mon père qui vous côtoie chaque seconde de chaque jour — je vous respecte aussi, par la force des choses, comme on peut le faire avec un de ses plus vieux ennemis… mais… je vous hais, d’une haine froide et sans appel. Je vous hais pour le couperet que vous avez fait tomber un jour sur toute ma famille : mon père, bien entendu, qui à cause de vous, a du entre autres arrêter d’enseigner, ne pouvant plus écrire au tableau ni corriger ses élèves, mon père encore, que j’ai déjà vu trembler, tout seul, recroquevillé, sur le quai d’une gare bretonne où je le laissais, mon père toujours, qui lutte chaque jour contre votre emprise pour conserver quelques espaces de liberté — et puis ma mère, qui se bat fidèlement à ses côtés pour assurer le quotidien, ma mère encore, qui doit se priver d’une retraite paisible et tant méritée, ma mère toujours, qui des fois sourit, le visage plein de mélancolie — et enfin, nous les enfants, qui ne pouvons pas profiter de notre papa, souvent fatigué par vos assauts, nous encore, qui devons souvent faire bonne figure alors que la tristesse nous envahit et que l’envie de pleurer parfois surgit, nous toujours, qui souvent n’arrivons pas à en parler.…
Du courage, certes, vous avez su nous insuffler mais dieu que le fardeau est parfois dur à porter et que d’innocence vous avez su nous enlever !
Monsieur Parkinson, dieu seul sait où vous vous logez, mais je suis sûre qu’un jour, nous allons vous trouver et vous.… tuer. En attendant ce jour…je vous hais, je vous hais, je vous hais…
Salutations
Corinne
1‑Les aidants naturels oubliés
Bernard Viau, le 29 décembre 2003
Coordonnateur dans un centre de soins de longue durée : la maison Aloïs des Laurentides à Saint-Jérôme.
(Il écrit régulièrement dans la presse du Québec)
La tendance au vieillissement de nos sociétés oblige depuis peu les gouvernements de tous les pays riches à examiner attentivement les besoins et les coûts de leurs systèmes de santé. On prévoit pour 2025 une population de 1.2 milliards de vieux, deux fois plus qu’en 2000. Pourtant, dans la comptabilisation du système de santé, un apport de millions de
soignants demeure toujours ignoré. Ces méconnus du système de la santé s’appellent les aidants naturels, ceux qui prennent soin d’un malade, parent ou conjoint à la maison.
Physiquement leur travail est de s’occuper des besoins primaires comme l’habillement, les repas et l’hygiène personnelle. Psychologiquement leur travail consiste à combattre la dépression, la violence, le découragement et le suicide. Dans le cas de la seule maladie d’Alzheimer, par exemple, des enquêtes ont démontré que 75 % des malades sont soignés à la maison.
Étant donné qu’aux États-Unis, on estime actuellement à quatre millions le nombre de malades d’Alzheimer, trois millions de soignants ne sont même pas comptabilisés dans le système de santé. Toujours dans le cas de l’Alzheimer, on sait maintenant que la maladie affecte deux personnes, le malade et son aidant naturel plongé rapidement dans une dépression
profonde car submergé par la charge émotionnelle et physique de cette maladie dans ses premiers stades. [1]
L’aidant naturel est la deuxième victime de l’Alzheimer, ce fléau du XXI siècle comme titrait le Time Magazine en mars 2003. En effet, 80% des coûts de cette maladie sont indirects et donc, supportés par les familles [2]. On dit, pudiquement, qu’ils vivent quotidiennement des défis, mais il serait plus juste de dire qu’ils vivent quotidiennement un enfer, car ils s’épuisent chaque jour un peu plus, de colère et de découragement ; frustration, colère, parfois rage de se sentir impuissant, incompris et ignoré, d’être seul et sans ressources, de voir l’être cher mourir à petit feu à chaque jour.
Les aidants ont un besoin d’aide. Lorsque l’aidant naturel n’en peut plus et craque, le système doit s’occuper en plus de son malade, d’où un double coût financier. Le gouvernement devrait mettre en place un programme national d’aide aux aidants et ce, le plus tôt possible pour aider à freiner la hausse des coûts du système de santé actuel.
Avant toute chose, recenser les aidants naturels en utilisant les informations du réseau de la santé. Ensuite, les prendre en charge en leur assurant quatre choses essentielles : une formation d’appoint, un suivi professionnel et psychologique adéquat, une aide financière plus substantielle qu’un crédit d’impôt et des services de répit pour éviter le « burnout ».
« Quoi, ils travaillent ? »
Oui, la vérité choquante est que les aidants naturels sont des travailleurs au noir du système de la santé, ils sont méconnus ou plutôt oubliés ; ils ne sont pas protégés ; ils sont mal payés et exploités psychologiquement, à chaque jour ! Leur apport financier au système de santé est pourtant très facilement mesurable : ils retardent l’entrée dans les centres de soins de longue durée pour des malades chroniques ce qui permet au système d’économiser des millions de dollars en soins institutionnels.
Les aidants naturels travaillent 365 jours par an et, selon une enquête conservatrice, en moyenne 74 heures par semaines. Ce travail représente $37,000 par patient au salaire minimum des préposés du système de santé. Quel ministre de la santé, quel ministre des finances oserait contester leur valeur économique dans la société ?
Pour faire une évaluation correcte de l’autonomie des personnes âgées à domicile, il est essentiel de déduire l’apport des aidants naturels car, seulement ainsi, leur apport au système pourra être reconnu.
Il est pourtant courant, dans le réseau de la santé, de retarder l’admission d’un vieux dans un centre de soins de longue durée en prétextant qu’il a quelqu’un à la maison pour s’occuper de lui. Si l’apport de l’aidant n’est pas comptabilisé dans l’évaluation de l’autonomie, il pourra être reconnu et apprécié en fonction du travail accompli, c’est d’ailleurs l’approche adoptée par l’Allemagne [3].
Le gouvernement devrait également mettre sur pied un programme d’aide aux organismes à buts non lucratifs qui supportent les aidants naturels, aident les malades à domicile ou hébergent des personnes en perte d’autonomie car, issus du milieu, ces organismes répondent souvent mieux aux conditions des malades.
Être un aidant naturel comporte des coûts multiples tant sur la santé générale, par l’effet du stress et de la dépression, que sur la situation financière, par une baisse de productivité au travail si ce n’est un abandon pur
et simple du travail.
Les gouvernements actuellement ne font presque rien pour les aidants naturels car ceux-ci constituent une main d’ouvre gratuite et de surcroît silencieuse.
Les deux prochaines décennies risquent de coûter très cher car le sens du devoir et du respect des aînés est une valeur morale en voie d’extinction dans nos sociétés : il est à prévoir que les aidants de demain seront moins nombreux et plus dispendieux pour une population vieillissante.
En 2020, de nombreux experts indépendants prévoient une faillite des systèmes de santé nationaux à cause de la seule maladie d’Alzheimer.[4] Si les gouvernements actuels ne réagissent pas maintenant dans le dossier des aidants naturels, la seule solution pour éviter la faillite dans 15 ans sera une dévaluation monétaire déguisée en inflation.
[1] End-of-life
Care and the Effects of Bereavement on Family Caregivers of Persons with Dementia
New England Journal of Medecine, november 2003
et De Volkskrant, Amsterdam, 31 mars 2003
[2] Les coûts indirects de la maladie d’Alzheimer.
A.D. Castro, J.L. Alemany,
Juin 2002, Revue Economia Salud.
[3] Evers, A.
1998 The long-term care insurance program in Germany.
Journal of Aging & Social Policy, 10, 1 – 22.
[4] La maladie d’Alzheimer menace le système de santé américain.
Journal de Montréal,
4 avril 2001.
2 — Aider les aidants
Source : UNAF, le 25 janvier 2006
« Aider les aidants : 16 associations pour la reconnaissance des aidants familiaux »
Définition de l‘aidant : « personne qui vient en aide à titre non professionnel, pour partie ou totalement, à une personne dépendante de son entourage,
pour les activités de la vie quotidienne. Cette aide régulière peut être prodiguée de façon permanente ou non. »
Quelques chiffres :
En France, au minimum, deux millions de personnes, en majorité des femmes, aident une personne proche ayant besoin d’aide.
- 185.000 enfants handicapés (135.000 familles bénéficiaires de l’AES –allocation d’éducation spéciale-)
- 185.000 aidants
- 1.3 millions apportent une aide exclusive
- 0.5 millions conjointement avec des professionnels
- 650.000 aidants Alzheimer
- 100.000 ( ?) aidants Parkinson
Nature de l’aide apportée : Les aidants restent principalement des membres de la famille (conjoint, ascendants, ou descendants..).
Les aides apportées à la personne, quel que soit son âge, varient selon la situation du handicap, Il s’agit par exemple :
- de donner des soins personnels (toilette, habillage, repas…),
- d’intervenir pour l’accès aux soins médicaux et la continuité de ces soins,
- de créer les conditions pour permettre les déplacements dans et en dehors du logement,
- d’assurer la gestion du budget et des démarches administratives,
- d’apporter un soutien moral et affectif à la personne aidée,
- d’intervenir pour l’accès à une vie sociale (loisirs, travail …),
- d’apporter une présence, de la compagnie, et d’être vigilant,
- de créer les conditions pour permettre la communication (voir, entendre, parler, s’exprimer …),
L’épuisement physique et la dépression sont les principaux risques encourus par les d’aidant (Cf. ci-dessous : les risques associés au rôle d’aidant).
Le paradoxe de l’aide aux aidants.
Habitués à apporter une aide à un membre de leur entourage en situation difficile, les aidants familiaux pensent rarement à demander de l’aide pour eux-mêmes. Beaucoup mettent même en péril leur état de santé, compromettant ainsi la qualité de l’aide apportée et leur capacité à aider sur la durée.
Ils doivent être soutenus dans leur lourde tâche afin de pouvoir la mener au mieux.
Les attentes des aidants
Les aidants proches attendent une reconnaissance de leur place et de leur rôle pour être en mesure d’apporter leur aide dans les meilleures conditions possibles. Les aidants non-professionnels exigent des mesures adaptées pour :
- conserver une vie personnelle
- maintenir, s’ils le souhaitent, une activité professionnelle
- préserver leur santé morale et physique.
Les besoins des aidants et les réponses à apporter
Intégrer un volet « d’évaluation des besoins des aidants » au bilan d’évaluation des besoins de la personne dans le cadre du plan d’aide (plan d’évaluation
ou plan APA) et des mesures d’aides pour les aidants dans le plan de compensation individuelle ou plan d’aide de l’Allocation Personnalisée.
Comprendre et être compris
a) Besoin de soutien psychologique
La lourdeur de la charge de l’aidant entraîne parfois la nécessité d’un soutien psychologique pris en charge financièrement dans les plans d’aide. L’aidant doit avoir le libre choix du mode de soutien.
b) Besoin d’information
Tout aidant doit pouvoir identifier des sources d’information (pouvoirs publics et associations) et y avoir accès (Maison Départementale des Personnes
Handicapées, CLIC, CCAS.…)
c) Besoin de formation
Les aidants familiaux doivent pouvoir exprimer leurs besoins individualisés en formation et bénéficier d’une formation adaptée sur tous les aspects de l’accompagnement.
Cette formation doit être prise en charge financièrement et évoluer en fonction de la pathologie et des modifications de l’état de la personne aidée.
Etre remplacé :
L’aidant doit pouvoir être remplacé de trois façons :
a) suppléance au quotidien : pour préserver sa vie personnelle et/ou familiale (temps pour les autres enfants, période de formation …)
b) besoin de répit : bénéficier de temps de pause (accueil temporaire, remplacement au domicile, séjours en famille dans des centres adaptés, séjour-vacances de la personne aidée, familles d’accueil…)
c) renfort ponctuel : pour apporter des réponses aux situations de crise ou d’urgence (accident, maladie, hospitalisation, deuil, événement inopiné …)
Insertion, protection sociale et professionnelle
La reconnaissance des aidants passe par un certain nombre de droits et par une protection sociale adaptée :
Protection sociale pour l’aidant
- affiliation personnelle et gratuite de l’aidant au régime de sécurité sociale (assurance maladie) et bilan de santé annuel,
- droit à une complémentaire santé
- retraite : affiliation gratuite à l’assurance vieillesse du régime général sans tenir compte des revenus du conjoint.
Insertion et protection professionnelle
- Validation des acquis de l’expérience pour l’aidant qui souhaite se reconvertir dans la vie professionnelle,
- Aménagement de la vie professionnelle (congés supplémentaires, horaires adaptés, temps pour enfant malade, temps pour l’accompagnement de fin de vie …).
L’aide aux aidants : une proposition de l’Association des Parkinsoniens de la Manche
Dans le cadre des travaux du Conseil général de la manche relatif au schéma départemental en faveur des personnes âgées, l’Association des Parkinsoniens de la Manche, constatant que les demandes des associations étaient en grande partie similaires, a proposé de créer un collectif ayant a priori plus de poids.
L’idée a été accueillie favorablement par les autres associations (Alzheimer, APF…). Une première réunion va bientôt avoir lieu pour monter ce collectif. La plupart des questions avaient trait à l’aide aux aidants. AP Manche, déjà sensibilisé sur le sujet se proposait d’orienter ses actions 2007 dans ce sens.
Parmi une documentation abondante trois textes ont retenu notre attention car ils résument bien la problématique.
Partant du constat que les associations de malades intègrent de plus en plus les aidants : beaucoup d’entre elles sont passées peu à peu de l’aide au malade à l’aide à la famille, elles ont évolué et considèrent maintenant que les problèmes posés au conjoint ne sont pas identiques à ceux posés à un enfant ou un frère.
Nous proposons, à titre expérimental pour un an, un nouveau département intégré à CECAP :
LES AIDANTS
Objectifs : aider les aidants en informant et en formant
Les moyens :
- Un site Web : « ParkAidants » pour :
- Informer sur ce qui se passe à l’étranger, en Europe voire dans le département voisin…
- Former aux mystères de la maladie (symptômes, traitements, optimisation…) et à la psychologie
- Témoigner
- Revendiquer et agir
Les ressources :
- Abonnement au journal « Park Aidants » : 4 euros annuels (1 euro 25 le numéro y compris les frais d’envoi) proposé au même titre que l’abonnement au « Parkinsonien Indépendant » lors du renouvellement annuel des adhésions.
Pierre LEMAY
Secrétaire de l’Association des Parkinsoniens de la Manche
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.