Salomon SELLAM : un auteur à lire
Publié le 28 février 2007 à 21:30Article paru dans LE PARKINSONIEN INDEPENDANT N°27 – décembre 2006
Note : le webmestre du GP29 a commis une erreur, qui a résulté dans le retard pour la publication de cet article
Salomon SELLAM : un auteur à lire
Deux livres : « Origines et prévention des maladies » et « Enquêtes psychosomatiques »
Editions Quintessence Actiparc 1 bâtiment A4 13821 La Penne sur Huveaune tel : 04.91.44.11.10.
C’est grâce à une amie, psychologue de formation, que j’ai découvert le « décodage biologique » et par voie de conséquence l’auteur dont je vais vous parler.
Mais, tout d’abord de quoi s’agit-il ? Historiquement, il est nécessaire de faire référence au tout premier médecin, le docteur HAMER, qui s’est penché, il y a plus de trente ans, sur le rapport qu’il y a entre nos maux et les « mots » pour en parler. C’est ainsi qu’il a fait la relation entre un choc psychologique violent et la survenue de certains cancers. Il a été suivi dans cette recherche par le docteur SABBAH qui, lui, a cherché puis théorisé sur le rapport de l’ensemble des maladies avec notre psyché. J’ai eu le plaisir de suivre l’une de ces conférences à Marseille.
Evidemment les « élèves » se sont un peu « séparés » en « chapelle » que je ne saurais pas bien dissocier entre elles. Toujours est-il que, après recherche, la meilleure initiation que j’ai trouvé dans ce domaine qui nous intéresse tout particulièrement, se trouve être les deux livres dont je fais état surtout le premier.
Dans la postface de son livre Salomon SELLAM écrit : « Confronté à la maladie, l’individu se pose régulièrement une série de questions : Pourquoi moi ? Pourquoi à ce moment précis de ma vie ? Pourquoi cette maladie et pas une autre ? De leur côté, les médecins ou les thérapeutes s’interrogent d’une manière identique sur l’origine de ces symptômes et les interprètent en fonction de critères scientifiques (cancer), psychologiques (mal-être), mécaniques (fractures), météorologiques (grippe) ou autres. »
« Depuis le début des années 1980, un nouveau domaine de recherche a été découvert : le facteur neuro-psycho-biologique géré entièrement par notre cerveau. La maladie serait le résultat de l’action de trois forces. La première serait une activité conflictuelle psychologique précise à l’origine de toute maladie quand elle dépasserait un seuil de tolérance physiologique. La seconde représenterait l’interprétation cérébrale, neurologique, de cette activité conflictuelle. La troisième en serait la traduction biologique au niveau du corps, des organes ou des cellules. En d’autres termes, la maladie serait un transposé exact, au niveau de notre corps, d’un conflit psychologique conscient ou non.
« Parallèlement, une nouvelle discipline acquiert petit à petit ses lettres de noblesse : la psychogénéalogie. Elle étudie les rapports possibles entre notre état physique et mental d’aujourd’hui et l’Histoire Familiale de clan. Quelquefois, le simple fait d’étudier un arbre généalogique permet de comprendre ce même état physique et mental. »
Bien évidemment, je ne me permettrais pas de résumer ces théories surtout qu’elles s’appuient sur de multiples exemples que je ne pourrais pas redire ici. Cependant, j’insiste sur la simplicité de lecture de ces deux livres et de leur pédagogie tout à fait adaptée à des lecteurs non « initiés ».
Il ne s’agit pas d’arrêter tout traitement, bien au contraire, mais de tenter de comprendre d’où proviennent nos « maux » et de se protéger sinon d’en réduire les conséquences. C’est un travail très personnel mais qui mérite que l’on s’y arrête : c’est la raison qui me conduit à vous conseiller cette lecture.
Par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Deux traductions d’articles scientifiques
Publié le 09 janvier 2007 à 16:06Article paru dans LE PARKINSONIEN INDÉPENDANT N°27 – décembre 2006
Benoît MELCHIOR, notre correspondant aux USA, nous adresse deux traductions d’articles scientifiques
Un essai clinique de thérapie génique réussi avec succès est annoncé par la société Neurologix !
L’essai clinique, qui s’est déroulé sur une période d’un an, a démontré toutes les garanties de fiabilité pour le patient et s’est montré statistiquement significatif tant sur l’amélioration des fonctions motrices que sur le métabolisme cérébral.
Neurologix Inc., une société de biotechnologie engagée dans le développement des désordres du système nerveux central, a annoncée le 17 octobre 2006 qu’elle avait aboutit avec succès à la première phase d’un essai clinique de thérapie génique dans la maladie de Parkinson. Les données ont été présentées au 36ème meeting annuel de la Société des Neurosciences qui s’est déroulé en Octobre dernier à Atlanta.
Les résultats :
Dans sa présentation intitulée : « Subthalamic GAD gene transfer improves brain metabolism associated with clinical recovery in Parkinson’s Disease », le Docteur Matthew J. DURING a présenté les conclusions de son étude qui confirment la bonne tolérance de cette technique de thérapie génique chez 12 patients parkinsoniens traités aux Etats-Unis.
Bien que l’efficacité du traitement n’était initialement que secondaire, l’essai a aussi prouvé une efficacité clinique et des résultats très significatifs sur le plan de l’imagerie cérébrale.
Après un an, les 12 patients ont montrés en moyenne une amélioration clinique de 25%. Neuf patients sur 12 ont montrés une amélioration de 37% ou plus, allant jusqu’ à 65%. « Cet essai clinique de thérapie génique est particulièrement unique et prometteur car le traitement n’a été administré que dans un côté du cerveau » déclare le Dr DURING.
Dans le prochain essai, la compagnie Neurologix projette d’infuser le traitement dans les deux côtés du cerveau.
Les résultats cliniques sont aussi bien corrélés aux changements d’activité métabolique mesure par tomographie à émission de positron (aussi connu sous le nom de PET-scan), qui mesure l’activité métabolique cérébrale après injection d’un analogue très faiblement radioactif du glucose (fluorodeoxyglucose). Les résultats du PET-scan révèlent une amélioration très significative des fonctions métaboliques cérébrales du coté traité à comparer au coté non traité.
A propos de l’étude :
La phase I de l’essai clinique a été effectuée au New-York Presbyterian Hospital par les Drs. Michael G. KAPLITT et DURING, tous deux co-fondateurs de la compagnie Neurologix. Les Drs KAPLITT et DURING ont collaboré dans ce type de recherche depuis plus de 10 ans. Tous les patients ont ensuite été évalués neurologiquement par les Drs Feigin et Eidelberg au North Shore University Hospital, dans l’état de New York.
Toutes les procédures chirurgicales sont effectuées sous anesthésie locale et les 12 patients volontaires sont sortis de l’hôpital dans les 48 heures suivant la procédure, et suivit sur une période de 12 mois.
Le premier bilan de l’étude montre l’innocuité et la bonne tolérance du traitement. Aucun effet nuisible n’étant lié au traitement.
Le procédé de transfert génique utilise un vecteur AAV (adeno-associated virus), un vecteur qui a déjà été utilisé de façon bénigne dans divers essais cliniques. A noter, que ce type de vecteur a aussi récemment démontré son efficacité dans une récente étude sur le transfert de gène dans la rétine réalisée au CHU de Nantes. L’utilisation de ce vecteur a permit de restaurer la vue à des chiens atteints d’une maladie spécifique de l’œil (Gene Therapy, 5 Octobre 2006).
Ce même type de vecteur avait déjà été utilisé avec succès à l’unité INSERM U643 de Nantes par l’équipe du docteur Philippe Brachet sur des rats rendus parkinsoniens. Ce vecteur, transportant un gène pour la survie des neurones, avait montré une certaine efficacité à protéger les neurones dopaminergiques de la substance noire d’une mort cellulaire induite par une toxine, un travail qui avait été soutenu financièrement par la CECAP (Melchior et al., Exp. Neurol., 2003).
Dopamine : Un rôle dans le cortex encore méconnu
La dopamine ne fonctionne pas seulement comme un neurotransmetteur, un messager chimique par lequel un neurone active un autre neurone. Il apparaît que la dopamine aide à la coordination de l’activité de circuits neuronaux bien particuliers.
Dans une étude chez la souris, des chercheurs du Duke University Médical Hospital en Caroline du Nord, ont démontré que le déficit en dopamine dans la maladie de Parkinson pouvait cause la perte du contrôle musculaire et la paralysie à cause d’une désynchronisation de la coordination de l’activité neuronale du cortex.
Ces résultats sont en contraste avec le consensus général qui suggérait que la maladie de Parkinson est causée par une globale inhibition de l’activité cérébrale due au manque de dopamine.
Dans un article publié dans la revue Neuron du 19 Octobre 2006, Rui COSTA et ses collègues suggèrent que leurs résultats peuvent apporter de nouveaux traitements dans le but de restaurer la coordination des circuits neuronaux dopamine-dépendants.
Dans leurs expériences, les chercheurs ont utilisés des souris transgéniques qui sont déficientes pour un transporteur de la dopamine, une protéine qui recycle la dopamine après qu’elle ait été libérée pendant l’activation neuronale. Alors que ces animaux perdent une de leur principale réserve de dopamine, les chercheurs peuvent rapidement réduire la dopamine totale dans le cerveau par l’utilisation d’une drogue qui bloque sa synthèse. Inversement, ils peuvent rapidement rétablir la dopamine par l’administration de L‑dopa et cardidopa.
Pour analyser les effets sur le circuit neuronal de tels changements de concentration en dopamine, les chercheurs utilisent un jeu d’électrodes qui mesurent l’activité cérébrale au travers de groupes de neurones dans les régions cortico-striatales du cerveau qui contrôlent la fonction motrice.
L’activité neuronale a été enregistrée dans 4 conditions différentes :
- chez des animaux au repos dans leur cage.
- chez des animaux placés dans un nouvel environnement, lequel déclenche l’hyperactivité, ou « hyperkinésie », chez de telles souris transgéniques.
- chez des animaux rendus totalement déficients en dopamine, ce qui cause une paralysie musculaire, ou akinésie.
- et au cours de leur rétablissement en dopamine (administration de L‑dopa).
« Contrairement à l’idée reçue qui préconise que les niveaux d’activité corticale ne varient pas pendant les transitions d’un état d’extrême hyperkinésie à un état d’akinésie, nous avons observé de forts et rapides changements de l’ensemble de la coordination neuronale cortico-striatale au cours des hyperkinésies et après une forte réduction de dopamine. Ces variations sont dopamine-dépendantes et sont réversible par l’administration de L‑dopa », écrivent les chercheurs.
Ils concluent que ces résultats peuvent avoir des fortes implications dans le traitement de la maladie de Parkinson par l’utilisation de nouveaux médicaments dédiés au rétablissement de la synchronicite des circuits neuronaux, pas seulement cibles aux ganglions de la base, mais aussi directement à l’ensemble du cortex moteur.
Dr Benoît MELCHIOR
Division of Biomedical Sciences
University of California – Riverside
Contact : benoitm@ucr.edu
Publication de la recherche financée par CECAP
Publié le 09 janvier 2007 à 14:26Article paru dans LE PARKINSONIEN INDÉPENDANT N°27 – décembre 2006
La stimulation à haute fréquence du noyau subthalamique et le traitement à la L‑dopa dans un modèle expérimental de la maladie de Parkinson : effets sur le comportement et la transmission glutamatergique au niveau du striatum.
European Journal of Neuroscience, Vol. 24, pp. 1802 – 1814, 2006
Abid OUESLATI
Institut de Biologie de Développement de Marseille-Luminy, équipe IC2N, UMR 6216
CNRS, 31 chemin Joseph Aiguier 13402 Marseille Cedex
20 Novembre 2006
La maladie de Parkinson (MP) est une atteinte neurodégénérative causée par la mort sélective et progressive des neurones de la substance noire pars compacta (SNc) qui produisent de la dopamine. Cette déplétion en dopamine induit l’apparition des symptômes cliniques parkinsoniens, qui consistent essentiellement en : akinésie/bradykinésie (ralentissement à l’initiation et/ou à l’exécution des mouvements), rigidité et tremblement de repos.
La dégénérescence de la SNc entraîne un dysfonctionnement d’un ensemble de structures cérébrales, appelées ganglions de la base, impliquées dans le contrôle du mouvement et dans des fonctions mentales et motivationnelles.
En particulier, deux systèmes des ganglions de la base, utilisant le glutamate comme neuromédiateur, deviennent hyperactifs : les projections du cortex cérébral sur les ganglions de la base (voie corticostriée) et le noyau subthalamique (NST).
Depuis les années 70, l’administration de la L‑dopa, précurseur de la dopamine, est le traitement pharmacologique de référence de la MP. Cependant, à long terme ce traitement pharmacologique perd son efficacité et induit l’apparition d’effets indésirables très invalidants, notamment des mouvements involontaires anormaux ou dyskinésies. Pendant la dernière décennie, un nouveau traitement de la MP a été développé : la stimulation cérébrale profonde. Ce traitement chirurgical consiste à délivrer une stimulation électrique à haute fréquence (SHF) à l’aide d’électrodes implantées au niveau du NST. Malgré son efficacité incontestée, les mécanismes d’action de ce traitement chirurgical et ses interactions avec la dopathérapie restent encore méconnus.
Dans ce contexte, ce travail vise à caractériser les effets cellulaires et moteurs d’un traitement avec la L‑dopa (induisant des dyskinésies sévères) et surtout les conséquences de la SHF du NST, appliquée pendant 5 jours, chez le rat rendu parkinsonien (par lésion unilatérale de la SNc avec la 6‑OHDA (1)). Nous avons réalisé le test comportemental du cylindre (2) afin d’évaluer les akinésies provoquées par la lésion dopaminergique, ainsi que de tests permettant de classifier les dyskinésies induites par la L‑DOPA. Nous avons aussi réalisé des enregistrements électrophysiologiques sur des tranches cortico-striées(3) obtenues de rats parkinsoniens ayant subi le traitement pharmacologique et/ou la SHF.
- Sur le plan moteur, nous avons montré que la SHF du NST améliore progressivement les akinésies induites par la lésion 6‑OHDA, mais incapable de réduire les dyskinésies induites par la L‑DOPA.
- Sur le plan électrophysiologique, nous avons montré que la lésion 6‑OHDA entraîne une hyperactivité glutamatergique de la voie corticostriée et que le traitement avec la L‑dopa non seulement ne réduit pas cette hyperactivité, mais l’exacerbe.
Par contre, la SHF du NST, associée ou non à la L‑dopa, inhibe la transmission corticostriée, vraisemblablement grâce à la fois à une diminution de la libération de glutamate et à une désensibilisation des récepteurs AMPA et NMDA striataux. - Sur la base de ces données, nous montrons que la SHF du NST, chez le rat parkinsonien, réduit l’hyperactivité glutamatergique et améliore les akinésies.
Il est donc possible de conclure que l’hyperactivité glutamatergique, conséquente à la lésion dopaminergique, est associée aux troubles moteurs parkinsoniens. Inversement, l’exacerbation de cette hyperactivité causée par la L‑dopa induisant des dyskinésies ne semble pas être forcément associée à ce type de trouble moteur, car les dyskinésies sont toujours présentes après la SHF du NST. Ces données confirment que la SHF du NST, ainsi que la L‑dopa, induisent de profonds remaniements fonctionnels dans les ganglions de la base et ouvrent des nouvelles perspectives dans l’étude de la MP et de ses approches thérapeutiques.
Notes :
(1) 6‑OHDA = 6‑hydroxydopamine, une toxine induisant, après injection intracérébrale dans la SNc, la mort sélective des neurones dopaminergiques.
(2) Le test du cylindre permet d’évaluer les déficits moteurs (akinésie) induits par la lésion des neurones de la SNc. Ce test consiste à quantifier le nombre d’appuis, par la patte gauche, droite ou les deux, effectuées par le rat dans un cylindre en plexiglas (voir photo).

Par exemple, la lésion de la SNc du côté gauche entraîne une akinésie de la patte droite, qui résulte en une réduction des appuis effectués avec cette patte.
(3) Tranches cortico-striées : coupes frontales du cerveau contenant sur le même plan des neurones du cortex cérébrale faisant connections avec des neurones du striatum. Cette préparation permet d’étudier la transmission synaptique et l’activité électrophysiologiques des neurones striataux et d’évaluer les effets de traitements pouvant affecter les ganglions de la base.
Comment « bien » répondre ou témoigner à propos d’un problème de santé ?
Publié le 07 janvier 2007 à 15:57Article paru dans LE PARKINSONIEN INDÉPENDANT N°27 – décembre 2006
Comment « bien » répondre ou témoigner à propos d’un problème de santé ?
- Pour répondre efficacement à une question d’ordre médical aussi bien que pour offrir un témoignage utile et utilisable, quelques RÈGLES DE BASE sont à observer :
- RESTER DANS LE SUJET :
Répondre à une question posée oralement ou écrite demande le temps de bien comprendre le sujet (demander ou relire sinon) et celui de réfléchir pour éviter que les réponses partent dans tous les sens ou faire un total hors sujet. - CONSTRUIRE SA RÉPONSE :
Prendre le temps de construire sa réponse et ne pas se jeter oralement ou sur son mail tout de suite car alors ressortira plus le vécu et l’interprétation des faits que la bonne description elle-même. - BÂTIR UN PLAN DE SON TÉMOIGNAGE
- CONCLURE PAR LES ÉVENTUELS PROBLÈMES OU QUESTIONS A RÉSOUDRE
- RESTER DANS LE SUJET :
- COMMENCEZ PAR ÉCRIRE EN VRAC tout ce qui vous vient à l’esprit
- classez du plus au moins important, intéressant…
- sans jamais rien exclure…souvent c’est le petit détail dans la dernière phrase qui importe finalement le plus
- ni juger ce que vous dites idiot, ou répétitif d’un autre témoignage/LI>
- Pour le PLAN et la RÉDACTION, voici quelques idées-conseils :
- UTILISER UN STYLE FACILE POUR LA COMPRÉHENSION :
- Le vôtre si vous êtes à l’aise
- Sujet-Verbe-Complément sinon
- UTILISER un ORDRE DE DESCRIPTION pour distinguer vos paroles ou vos paragraphes :
- Exemple anatomique : la tête, le cou, les bras, le tronc, etc.…
- Exemple dans le temps : en 2003, l’été dernier, hier…
- Exemple dans les grandeurs : très mal au cou, mal au dos, reste du corps : ok
- SÉPARER FAITS RÉELS ET INTERPRÉTATION PERSONNELLE :
- Faites vos exposés en deux parties, soit l’un après l’autre, soit paragraphe par paragraphe
- Et ainsi séparez les faits (ce que j’ai observé) de votre interprétation (ce que je pense)
- USER et ABUSER DE PRÉCISION DANS LA DESCRIPTION :
- circonstances de découverte, de début : comment, cause déclenchante ou non, antécédents éventuels
- où : lieu où se déroule le sujet, endroit du corps décrit précisément (plutôt dire le genou, la cuisse, le mollet que « dans la jambe »)
- quand : horaire, dans la journée, par rapport à une prise de médicaments, ou par rapport à un moment particulier (en me levant le matin, au passage d’une porte, une heure après le dîner)
- combien de temps : durée et/ou horaires
- aspect : un « genou gonflé » est vague, mieux dire « augmenté de volume, œdème ou non, rouge ou non, chaud ou non, douloureux ou non »
- douleur : la mesurer (sourde, vive, intenable), la localiser (dans le genou, ou partant du genou jusqu’au gros orteil…), la qualifier (piqure, brulure, étau, coup de poignard)
- traitement médicamenteux : horaire de prise et nom médicament (ex : Modopar*), posologie (ex : 125), formulation (ex : LP), nombre de comprimés ou gélules
- autre traitement : type de traitement, durée séance, nombre séances, déroulement d’une séance
- effets d’une thérapeutique : combien de temps après le début du traitement (en heures, jours, nombre de séances), comment (amélioration ou pas, progressive, rapide, immédiate), durée (persiste, s’améliore, diminue)
- RAPPORTER des PAROLES le plus PRÉCISEMENT POSSIBLE et pas des pensées prêtées à autrui
- EN FIN DE TÉMOIGNAGE, poser éventuellement les questions non résolues
- UTILISER UN STYLE FACILE POUR LA COMPRÉHENSION :
- En pratique, voilà ce que cela peut donner :
- Réponse ou témoignage trop rapide, pas « préparé » ne serait-ce que quelques secondes :
« Moi aussi, quand j’habitais Paris, j’avais souvent mal du côté de ma MP mais avec les médicaments, c’est passé un peu, pas totalement mais le neurologue ne doit pas me croire puisqu’il n’a rien changé.
Depuis la dernière visite, je re-bloque en plus et je déprime parfois.
Ce n’est pas drôle ! » - Réponse ou témoignage plus structuré et plus détaillé (et… plus long, bien sûr !):
« Mon épaule droite, du côté de ma MP, était souvent très douloureuse, sans raideur ni augmentation de volume, mais avec une nette gêne lors des mouvements. Cela survenait avant tout après mes comprimés du repas de midi (1 Sinemet* 100 et 1 Comtan*), entre 13 à 15 heures mais disparaissait rapidement et sans besoin de nouvelle prise médicamenteuse ensuite.
Depuis que je prends mes comprimés avant le repas, j’ai été amélioré mais la douleur persiste, cependant moins vive et moins durable.
Le neurologue, consulté le 3 juillet, m’a dit « attendons encore quelques temps, n’augmentons pas trop vite votre traitement ».
Par contre, mon freezing au passage des portes est réapparu en fin de journée (18 – 20h) depuis une semaine et je déprime au même moment.
Mon impression est que le neurologue ne trouve pas cela aussi ennuyeux que moi.
Peut-être devrais-je le recontacter et mieux lui expliquer ? »
- Réponse ou témoignage trop rapide, pas « préparé » ne serait-ce que quelques secondes :
Rédigé par le docteur Anne FROBERT
Nos lecteurs nous communiquent leurs informations
Publié le 06 janvier 2007 à 20:50Article paru dans LE PARKINSONIEN INDÉPENDANT N°27 – décembre 2006
Lu dans la Nouvelle République du 20 09 2006
C’est une première. Jamais les tribunaux n’avaient reconnu le caractère professionnel de la maladie de Parkinson. Le 12 mai dernier, le tribunal des Affaires de Sécurité Sociale de Bourges a fait droit à la demande d’un homme d’une cinquantaine d’années qui se battait pour faire admettre que la maladie dont il souffre, est due aux pesticides qu’il a manipulé dans son travail de salarié agricole.
Pourtant le combat de cet homme avait mal débuté. Arrivé dans le Cher sur une exploitation céréalière il a, comme toujours dans son métier, été en contact avec de nombreux produits phytosanitaires et voici quelques années, il a appris qu’il souffrait de cette terrible maladie.
En mai 2003, il a saisi la Mutualité Sociale Agricole pour demander cette reconnaissance. Il a essuyé un refus. Puis il s’adresse au Comité Régional de reconnaissance des maladies professionnelles (C2RMP) à Orléans « qui a refusé en expliquant qu’en l’état actuel des connaissances le lien ne pouvait être établi » explique M° COUDERC ; « nous sommes allés alors devant le tribunal des Affaires de Sécurité Sociale qui le 1er juillet 2005 a rejeté notre demande de reconnaissance. » Cet avis et cette décision ont été contestés.
L’avocat berruyer ne se décourage pas et se plonge dans la littérature médicale. « J’ai trouvé des textes du Ministère de l’environnement faisant état de ses inquiétudes sur ce thème dès 2002 », poursuit Bertrand COUDERC, « puis j’ai lu un rapport de la Direction Générale de la Santé évoquant un facteur de risque de maladie de Parkinson pour les personnes exposées aux pesticides. Mais c’est le travail d’un chercheur, le docteur ELBAZ de l’INSERM qui m’a apporté la preuve de la relation entre maladie et exposition. » L’avocat, avec son client, retourne devant la C2RMP mais à Clermont Ferrand. Il s’appuie notamment sur les travaux du docteur ELBAZ, qui a reçu d’ailleurs le prix Epidaure, et le Comité admet le lien entre le développement de la maladie et l’exposition aux pesticides.
Le 12 mai 2006, M° COUDERC plaide à nouveau devant le tribunal des Affaires Sociales de Sécurité Sociale. Avec succès. Le salarié agricole, grâce à cette décision, va pouvoir obtenir une rente plus conséquente car sa maladie est considérée comme un accident du travail.
La MSA n’a pas fait appel de ce jugement qui, selon toute vraisemblance, devrait faire jurisprudence.
Par J.-F. LEVERT
La Mutualité Sociale Agricole mène une enquête sur les effets des phytosanitaires sur la santé
Le point avec Jean Pierre GRILLET médecin-chef de la santé au travail
Ouest France du 27 11 2006
Question : Le tribunal des Affaires Sociales de Bourges a reconnu la maladie de Parkinson comme maladie professionnelle dans le cas d’un salarié agricole manipulant des produits phytosanitaires ou pesticides. Quelle est la position de la Mutualité Sociale Agricole ?
C’est le second cas en France. Nous avons déjà eu une affaire similaire dans le Nord en 2004. Le jury, composé d’un professeur de pathologie professionnelle, du médecin inspecteur régional du travail et d’un médecin-conseil de la MSA juge au cas par cas. Dans ces deux affaires, il a admis le lien plausible entre la manipulation des phytosanitaires et le développement de la maladie. Mais il ne faut pas généraliser. L’enquête « Terre » que nous avons menée en partenariat avec l’INSERM, a mis en évidence une multiplication du risque par 1,9 en cas d’exposition pendant plus de quinze ans aux pesticides.
Question : Les facteurs héréditaires jouent-ils un rôle ?
Dans le cadre de cette enquête, nous avons, avec leur accord, soumis à des prises de sang 193 personnes du milieu agricole qui avaient développé la maladie de Parkinson. Ces échantillons ont été comparés à 424 personnes exemples de la maladie.
L’étude met en évidence que la déficience d’un enzyme, qui intervient dans l’élimination des toxiques à l’intérieur du corps, multiplie par 3,84 le risque de développer la maladie. Nous allons poursuivre nos investigations sur des échantillons plus larges avec l’INSERM et l’Institut de Veille Sanitaire dans quatre département ou région : le Limousin, la Charente, la Mayenne et la Gironde.
Question : vous avez lancé une autre enquête, « Agrican », pour mettre en lumière d’éventuels liens entre les activités agricoles et le cancer…
Dans le cadre d’ « Agrican », nous suivrons dans onze départements l’évolution de la santé des professionnels de l’agriculture âgés de plus de 18 ans sur une longue partie de leur vie. Nous avons envoyé 560 000 questionnaires et 115 000 personnes ont accepté de répondre. Nous allons faire une relance pour avoir davantage de volontaires. Nous enregistrerons leur exposition professionnelle aux pesticides tous les ans et nous croiserons leurs fichiers de santé avec ceux des registres de cancer et celui de l’INSERM recensant les causes de décès. Pour les cancers les plus fréquents, prostate et sein, nous aurons, dès 2008 – 2009, s’il existe un « surrisque » lié à l’activité agricole. Pour des cancers plus rares, touchant le cerveau, le sang, les ovaires, nous aurons des données en 2013 – 2015.
Question : La MSA a‑t-elle réussi à faire interdire des substances trop dangereuses pour la santé humaine ?
Nous sommes à l’origine de l’interdiction de l’arsenic, largement utilisé dans le traitement des vignes et dont les effets cancérigènes étaient avérés. La commission des toxiques a émis un avis favorable au retrait de l’arsenic, suivi d’un décret d’interdiction par le Ministère de l’Agriculture. La profession a été gênée, car il n’y a pas de produit de substitution. Mais nous pensons d’abord à la santé des agriculteurs.
Question : Combien y a‑t-il d’intoxications par an avec des produits phytosanitaires ?
Nous avons 200 appels en 2005 au numéro vert (0800 887 887) mis en place dans le cadre de la campagne « Phyt’attitude ». Le nombre d’appels augmente car le numéro est de plus en plus connu. Plus de 10% des intoxications ont donné lieu à des hospitalisations, mais nous n’avons pas constaté de décès. Dans 9 cas sur 10, la pénétration du produit se fait par la peau. Le risque n’est pas toujours le plus fort au moment du traitement. Des accidents arrivent ensuite lors d’intervention sur es plantes. Cela a conduit à la promulgation d’un arrêté le 12 septembre 2006. on doit désormais attendre six heures avant d’intervenir dans un champ traité et huit heures pour pénétrer dans une serre.
Recueilli par Jean-Paul LOUEDOC
Le professeur DAMIER confirme les effets secondaires des agonistes dopaminergiques
Chef du service neurologique du CHU de Nantes, le professeur DAMIER confirme la réalité des effets secondaires des agonistes dopaminergiques. « La reconnaissance du phénomène est assez récente. En 2005, une équipe canadienne a estimé à 17% le nombre de patients traités avec cette famille de médicament et souffrant de troubles du comportement. » Ces troubles poussent les malades à des achats compulsifs, à une hyperactivité sexuelle. Ou à une passion immodérée pour les jeux d’argent qui les entraînent parfois à commettre des vols, des agressions.
La maladie de Parkinson est caractérisée par un déficit en dopamine, une substance chimique qui permet aux cellules nerveuses de transmettre leur message (neurotransmetteur). Classiquement les parkinsoniens sont traités par des administrations de L‑dopa. « Nous prescrivons aussi des agonistes dopaminergiques, notamment aux jeunes patients. Contrairement à la L‑dopa, ils n’engendrent pas de mouvements anormaux. Les agonistes demeurent des médicaments utiles et efficaces. » en cas de troubles comportementaux avérés, la réduction des doses suffit souvent à faire disparaître les effets indésirables. Dans certains cas, il faut totalement renoncer au traitement.
Il semble que ces médicaments puissent aussi stimuler d’autres récepteurs que ceux impliqués dans le contrôle du mouvement. Notamment ceux du plaisir et de l’addiction. « Les médecins doivent clairement évoquer les effets secondaires possibles, suivre attentivement l’évolution du traitement et inviter les patients et leurs proches à exprimer tout changement inattendu de comportement » conseille Philippe DAMIER. Tout récemment l’Agence Française de Sécurité Sanitaire des Produits de Santé (AFSSAPS) a émis les mêmes recommandations et imposé aux laboratoires pharmaceutiques d’accompagner leurs médicaments de notices explicites.
« La difficulté, commente le neurologue nantais, c’est que nous touchons ici à la vie intime : les gens éprouvent de la honte à parler de leur pulsions sexuelles ou de leur appétit subit pour les jeux de hasard. Tout repose sur la relation de confiance établie entre le patient et son médecin. »
Recueilli par André FOUQUET
Vous aussi vous pouvez nous transmettre vos lectures
Par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Graphiques et figures élémentaires pour mieux comprendre le phénomène des blocages et des dyskinésies
Publié le 06 janvier 2007 à 12:28Article paru dans LE PARKINSONIEN INDEPENDANT N°27 – décembre 2006
1. Représentation graphique de la concentration plasmatique
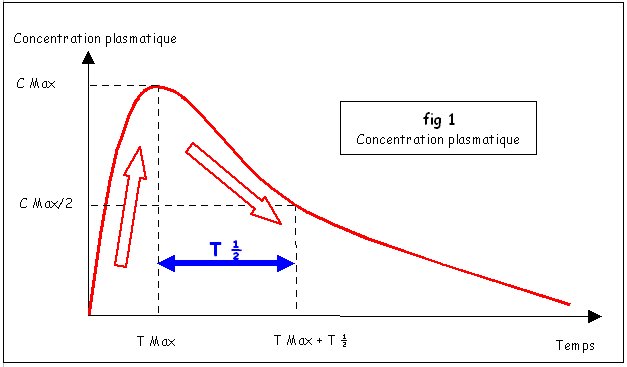
La concentration du médicament dans le sang présente l’allure d’une courbe en cloche : elle croît jusqu’à une valeur maximale (Cmax obtenue après un temps Tmax) puis décroît. La décroissance est exponentielle, la concentration diminue de moitié dans un intervalle de temps caractéristique : la ½ vie (T ½) jusqu’à devenir nulle ou négligeable.
Les temps Tmax et T ½ varient avec les individus, entre des valeurs limites généralement données par le Vidal.
Ordres de grandeurs retenues pour la L‑Dopa (Sinemet ou Modopar) :
T max = 1 h ½
T ½ = 2 h ½
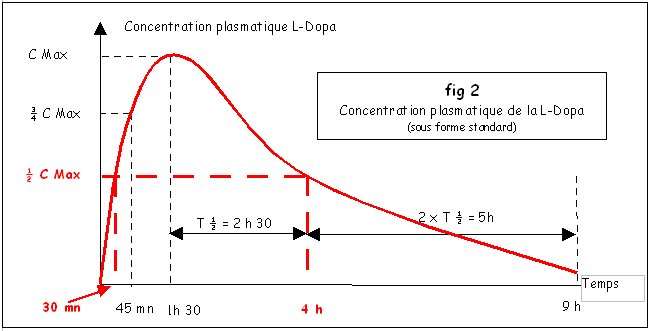
Tous les Parkinsoniens savent que le traitement fait son effet environ 30 minutes après ingestion, ce seuil dit « thérapeutique » correspond en fait à Cmax/2 généralement choisi par le neurologue pour les raisons évoquées ci-après.
2. Fréquence d’administration
Problématique :
- Parvenir rapidement à l’efficacité thérapeutique
- Maintenir une concentration active le plus longtemps possible tout en évitant des pics de concentration excessifs susceptibles d’entraîner des effets secondaires.
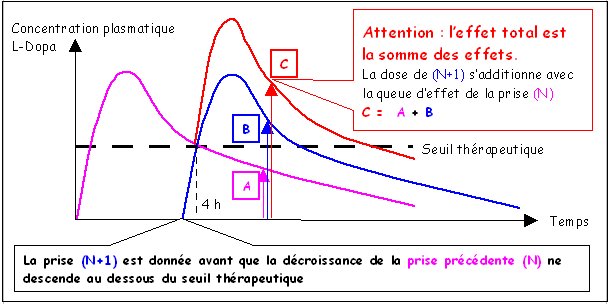
Le seuil thérapeutique étant choisi à Cmax/2, il est nécessaire de délivrer la dose suivante avant que la concentration ne redescende au dessous du seuil thérapeutique (une prise toutes les 4 heures : posologie bien connue en début de traitement)
3. Espace thérapeutique et effets de la L‑Dopa
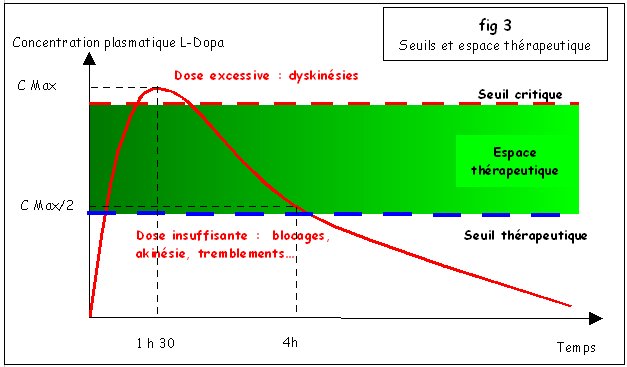
L’effet thérapeutique d’un médicament est généralement en grande partie lié à la valeur des concentrations plasmatiques (dans le sang). On peut observer :
- un seuil « plancher » dit thérapeutique (en dessous duquel aucun effet n’est obtenu)
- un seuil « plafond » dit critique (au delà duquel apparaissent des effets indésirables)
- entre les deux, un intervalle thérapeutique dans lequel les concentrations sont actives et non toxiques. La dose adoptée doit être telle que la concentration maximum soit située dans cet intervalle.
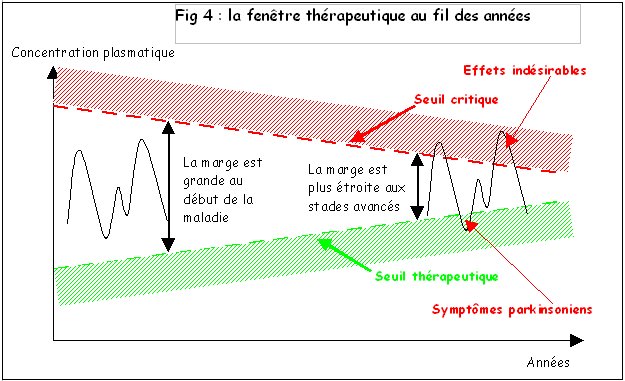
4. Evolution de la fenêtre thérapeutique au fil des années (fig 4)
L’équilibre obtenu avec une dose unitaire adaptée et une fréquence d’administration adéquate n’est pas définitif.
Au fil des années, la fenêtre thérapeutique se referme :
- le seuil thérapeutique augmente (accoutumance au médicament, modification des paramètres pharmacocinétiques de la L‑Dopa par rapport au malade, perte plus importante des neurones dopaminergiques…)
- le seuil critique s’abaisse et les excès de la L‑Dopa, tolérés au début du traitement, génèrent des complications nouvelles :
- fluctuations d’effet : quand la couverture thérapeutique n’est plus assurée, le patient ressent à nouveau les symptômes parkinsoniens, tremblements, akinésies, hypertonie et son confort devient discontinu (malaises en début et fin de dose)
- effets indésirables : les excès de dosage, inutiles mais sans sanctions immédiates en début de traitement par la L‑Dopa, engendrent des complications très pénalisantes (dyskinésies) après quelques années (au voisinage du maximum de concentration plasmatique, au milieu de dose).
5. Chronobiologie
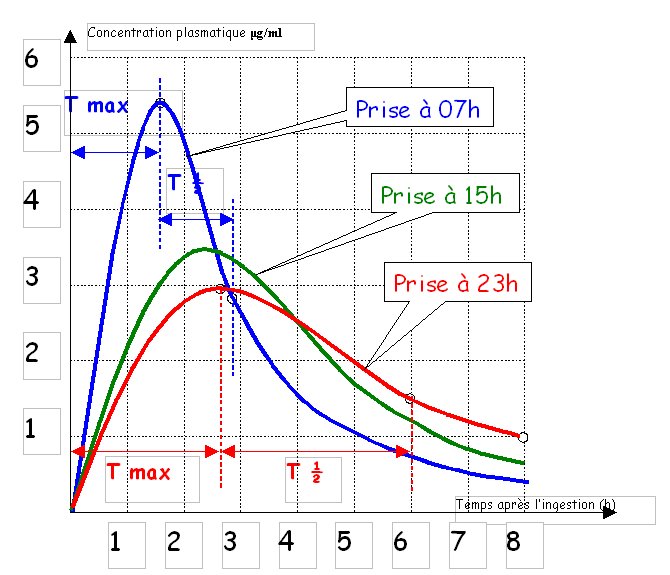
Parmi les variations d’efficacité du traitement, que les malades ressentent, certaines sont périodiques et la médecine a appris à les connaître et à les utiliser. Les principales sont circadiennes, sur la durée du jour, comme l’alternance veille/sommeil, et circannuelles (sur l’année) comme la succession des saisons, plus difficiles à identifier pour la question qui nous intéresse (les centres de gériatrie savent bien que le traitement est plus important l’hiver que l’été).
Exemples de variations d’effet circadiennes
Pour une même dose ingérée, dans cet exemple, la concentration maximum : Cmax, le temps de montée au pic : Tmax et la demi-vie : T ½, varient pratiquement dans le rapport de 1 à 2 ; on imagine les conséquences sur le choix de la posologie !
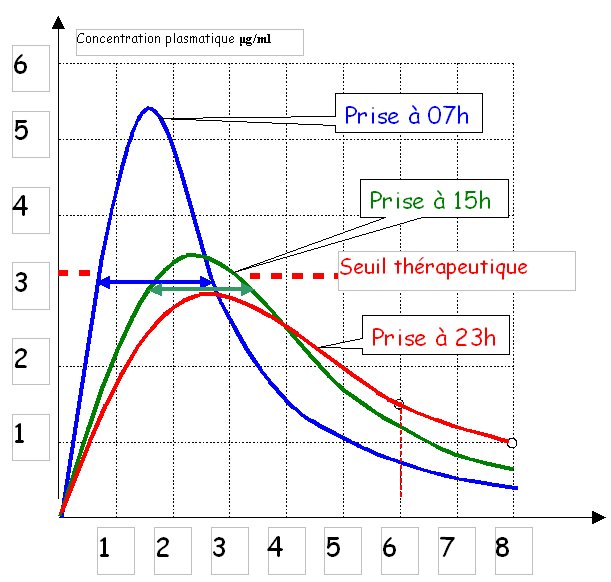
6. Influence des variations d’effet sur l’efficacité du traitement
Dans l’exemple précédent, imaginons que le seuil thérapeutique se situe à un niveau 3, une prise donnée à 7 heures sera efficace pendant environ 2h 1/4, celle donnée à 15 heures sera efficace pendant environ 2 heures alors que celle donnée à 23 heures n’aura aucune efficacité, d’où la perplexité du malade et de son entourage. Ce qui peut être le cas pour certains d’entre vous !
Encore quelques pas vers l’optimisation ?
Pas évident mais compréhensible, non ? oui ?
Demain : interro écrite…
Ceux qui ont en dessous de la moyenne devront faire de solides révisions avant de passer au stade de l’optimisation.
Conclusions (Tout ça pour ça !)
Sans doute beaucoup d’entre vous seront déçus dans leurs attentes, par cet exposé difficile, qui ne débouche pas sur une solution rapide, valable à très long terme et leur demande une participation exigeante, pas toujours compatible avec leur état de forme.
Pourtant c’est à ce prix que l’on peut arriver à mieux connaître sa maladie et à mieux se soigner en apportant son concours à son médecin.
Diminuer l’inconfort et ralentir la survenue des handicaps c’est aussi ménager l’avenir et garder l’espoir de bénéficier des progrès que la Recherche médicale nous promet.
Pierre Lemay & Emile Rainon
Septembre 2006
Éditorial — tous nos vœux pour cette nouvelle année 2007
Publié le 06 janvier 2007 à 12:19Article paru dans LE PARKINSONIEN INDÉPENDANT N°27 – décembre 2006
Nous sacrifions bien volontiers à cette agréable tradition : souhaiter à tout un chacun, malades, accompagnants, amis, médecins, professionnels de la santé, chercheurs…, enfin tous ceux qui nous accompagnent et nous permettent d’espérer vivre plus longtemps dans une vie décente et malgré tout remplie – c’est que nous souhaitons à chacun – d’espérance dans un avenir meilleur !
Vous allez trouver un numéro exceptionnellement « épais » par sa taille mais aussi dense par ses textes ! C’est notre cadeau de début d’année : vous trouverez au centre un « encart » d’une douzaine de pages que vous pourrez détacher et conserver comme le numéro zéro de « Park Aidants », une création de l’association de La Manche.
Nous avons voulu soutenir cette initiative qui veut s’adresser tout particulièrement à nos « accompagnants » qui sont appelés là des « Aidants », initiative qui insiste sur le côté « bénévole-professionnel » de nos conjoints, nos partenaires, qui sont à la « tâche » 24 heures sur 24, 7 jours sur 7 !
Si les premières pages vous paraîtront ardues et denses dans leur contenu, n’y voyez pas malice de notre part : nous avons tout simplement voulu donner la parole à nos jeunes amis chercheurs que le CECAP soutient dans leurs travaux. C’est notre « cadeau » de début d’année : leur donner une tribune dans un journal qui – nous le savons – est lu par delà nos associations !
Nous avons aussi ouvert – ou plutôt rouvert – nos colonnes à l’ajustement de nos médications. Là aussi, nous avons voulu remercier nos amis Bernard GEFFRAY, Emile RAINON et Pierre LEMAY qui se sont dépensés sans compter pour faire avancer la recherche dans le domaine des incidences des horaires de prise de nos médicaments.
À ce propos, nous venons d’apprendre que le Ministère de la santé, lors d’une réunion de la Haute Autorité de la Santé réunie le 27 novembre dernier, a été avisé de cette recherche. Il est encore trop tôt pour savoir ce qu’il va en résulter. Mais les plus hautes instances nationales en ont donc été informées. Nous espérons vivement que ce travail, commencée dans le début des années 90, trouvent enfin son aboutissement !
Voila en quelques mots ce qui nous a semblé devoir être souligné en ce début d’année qui, nous l’espérons, vous trouvera encore suffisamment « vaillant » et « volontaire » pour affronter l’évolution, actuellement inéluctable, de cette « foutue saloperie » qui nous empoisonne la vie !
L’espace des usagers du CHU de Nantes
Publié le 05 octobre 2006 à 17:29Article paru dans LE PARKINSONIEN INDEPENDANT N°26 – septembre 2006
En 2001, à la demande de la Direction du CHU et de deux représentants des Usagers siégeant au Conseil d’administration, un groupe d’Usagers a été amené à réfléchir et à poser des recommandations dans le cadre du Projet d’Etablissement 2003 – 2007.Puis la volonté du groupe est d’aller plus loin et de créer une structure reconnue au sein du CHU de Nantes : « un Espace des Usagers » ayant pour mission d’écouter , d’accompagner et d’informer , en partenariat avec les professionnels du CHU .
Aujourd’hui, c’est une association composée d’associations (30 actuellement, comme l’association des Polyarthritiques, Vaincre la mucoviscidose, les Diabétiques, la Croix d’Or, l’UNAFAM, l’ADPLA) et une quinzaine d’usagers individuels.
Depuis mars 2003, une convention lie la Direction du CHU de Nantes et l’Espace des Usagers afin de mieux organiser un partenariat d’action en faveur des Usagers.
L’association participe à l’accréditation : procédure qui à lieu tous les quatre ans où il est demandé aux professionnels de s’interroger sur leur pratique, la prise en charge des patients et des risques. C’est un travail sérieux qui s’inscrit dans une démarche de progrès (déjà 4 000 heures de bénévolat au compteur !).
L’association mène une réflexion permanente sur l’accueil ‑particulièrement aux Urgences‑, sur la signalisation –spécialement pour les handicapés-. Elle participe et intervient dans de nombreux forums et ateliers de réflexion. A la rentrée, un travail mené auprès de la TAN et de Nantes Métropole va déboucher sur l’amélioration de la desserte de l’Hôpital Nord (ligne 93). Un atelier d’écriture, pour une meilleure compréhension, retraduit les documentations d’information remises aux usagers. Aujourd’hui, l’association participe au Projet d’Etablissement 2008 – 2012.
Une permanence au CHU Nord est tenue par Gisèle CHIFFOLLEAU (tel. 02 40 16 50 71) :
- Lundi : 13H30 – 17H00
- Mardi et jeudi : 9H30 – 17H00
- Vendredi : 9H30 – 13H00
Il a été crée un Livret d’Accueil que chaque usager doit pouvoir trouver dans la chambre à chaque hospitalisation : voici un document assez complet qui présente les établissements hospitaliers, les formalités administratives, le séjour, le règlement intérieur, mais aussi la charte du patient, les droits et les obligations. En annexe, on trouve un questionnaire de sortie où il est demandé l’avis de l’usager sur son séjour.
En fait il y a un sérieux manque de retour pour bien mesurer le niveau de satisfaction des usagers. Evidemment, on comprend bien que lorsque l’on quitte l’hôpital, le souci premier est d’oublier ce « mauvais moment » plutôt que de se replonger sur un questionnaire de satisfaction. Cependant, l’association ne cesse d’inciter chacun à communiquer ses impressions afin de disposer de témoignages pour continuer à faire évoluer les choses.
Pour conclure, je crois que l’on ne peut que saluer tout ce travail mené par l’association, travail qui porte ses fruits et qui permet que Nantes soit reconnu exemplaire parmi les autres établissements hospitaliers pour la place accordée aux Usagers : bilan positif résultant d’une volonté de la Direction de l’Etablissement d’une part et de la disponibilité et de l’engagement de bénévoles d’autre part.
L’ADPLA reste membre de l’association des Usagers du CHU de Nantes, pour le moment nous ne prenons pas de participation plus importante, notre désir étant de consacrer notre énergie à développer la présence de notre association dans les différents secteurs du département. Toutefois nous ne refuserons aucune bonne volonté désirant s’engager plus particulièrement auprès de « l’A.E.U ».
Courriel : asso.espacedesusagers@chu-nantes.fr
Rédigé par Guy SEGUIN, Président de l’ADPLA
Randonnée autour du Mont Blanc
Publié le 05 octobre 2006 à 07:54Article paru dans LE PARKINSONIEN INDEPENDANT ‑N°26 — septembre 2006
Invité par une amie à me joindre à un groupe de randonneurs, je me suis retrouvé embarqué dans une aventure que je ne croyais pas à ma portée. Et pourtant…
Il faut dire que régulièrement je pratique la marche avec des amis : départ pour la journée dans le Luberon ou les Alpilles. C’est excellent pour coordonner les mouvements et ça entretient le cœur et le corps. Mais là il s’agissait d’un autre défi : 7 jours de marche de six à huit heures par jour ; soit, pour donner un ordre d’idée, 120 Kms et 3 000 mètres de dénivelée (le cumul de toutes les montées).
Je me suis donc préparé à cette épreuve en faisant plus régulièrement des parcours accidentés dans les Calanques et un week-end dans la Vallée des Merveilles située dans le Mercantour au-dessus de Nice, une balade avec 1 100 mètres de dénivelé.
Je craignais l’intervention impromptue de Parkinson qui m’aurait cloué, coincé dans une impasse. Je ne voulais pas obliger tout le groupe à supporter cette difficulté et le retarder dans ses déplacements…
En fait, le guide, prévenu de mon éventuelle appréhension, s’est tout autant intéressé à ma situation qu’à chacun des membres de l’équipe ; elle était constituée de couples avec de jeunes adolescents qui savaient marcher vite mais n’avaient pas toujours la résistance sur la durée.
Pour les connaisseurs, nous sommes partis des Houches pour atteindre les Contamines ; le lendemain nous sommes montés au col du Bonhomme (2 329 m.) pour atteindre, le troisième jour, Courmayeur en Italie après avoir traversé la Ville des Glaciers. Le quatrième jour nous franchissons le col Ferret (2 537 m.) pour entrer en Suisse et grimper à la Fenêtre d’Arpette (2 665 m.) ; puis retour le sixième jour dans la vallée de Chamonix par le col de Balme…
Nous avons eu la chance de bénéficier d’un temps splendide sans une goutte de pluie ni d’orage comme souvent en haute montagne : toutes les conditions étaient réunies pour une réussite de cette randonnée.
L’hébergement en gîtes collectifs ne m’a pas posé de problèmes particuliers.
Ce fût un périple magnifique dans un cadre grandiose où la principale difficulté que je rencontrais s’est portée sur mes genoux dans les descentes, problème qui peut toucher n’importe qui et n’est pas lié au Parkinson.
En décrivant sommairement ce voyage, je ne veux qu’indiquer à tout un chacun que, en sachant doser son effort, en se préparant sérieusement comme pour toute épreuve sportive et en étant assuré d’un encadrement correct, rien ne nous est interdit ; bien au contraire…
C’est le véritable enseignement que j’en ai tiré. Il faut savoir ne pas s’installer dans la maladie comme dans un cocon trop précieux et qui rend impossible toute action soi-disant réservée à des « bien-portants » !
Mais ne croyez que je veuille « donner une leçon » : c’est à chacun de mesurer sa capacité et ce qu’il peut accomplir pour se dépasser. Je voulais juste indiquer à nos « accompagnants » qu’ils peuvent, quelquefois, savoir prendre – et nous faire prendre – des risques limités pour nous sortir de nos habitudes ankylosantes !
Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
La Mucuna Pruriens ou Pois Mascate
Publié le 05 octobre 2006 à 07:44Article paru dans LE PARKINSONIEN INDEPENDANT N°26 – septembre 2006
Dans le numéro 20 de notre revue, nous vous avions présenté cette plante en résumant un article de la revue « Plante et Santé » paru en décembre 2004.
Depuis, de nombreux lecteurs nous ont interpellés pour en savoir plus. Par ailleurs, plusieurs articles nous ont été adressés toujours dans le sens d’une explication des bienfaits de cette plante dans le cadre de notre maladie.
Une recherche simple sur Google, (moteur de recherche sur Internet), permet de découvrir 289 pages en français sur le sujet, y compris pour l’achat de ce produit ! Encore faut-il être utilisateur d’Internet !
Nous ne souhaitons pas faire une publicité maladroite pour cette utilisation d’une plante naturelle. Cependant, nous souhaiterions vivement que des spécialistes en pharmacologie se penchent sur cette question d’autant plus qu’il semblerait – au dire des diverses communications – que les effets indésirables de L‑dopa* (dyskinésie en particulier) n’existeraient pas en cas d’utilisation de cette plante.
Je sais bien que le « fonds de commerce » de la L‑dopa* est particulièrement intéressant pour les divers laboratoires qui la produisent. Cependant, ne serait-il pas souhaitable qu’une étude sérieuse vienne préciser pour tous les bienfaits et les limites d’utilisation de cette plante connue depuis plus de 4 500 ans par les médecines indiennes (ayurvédiques) ?
Peut-être connaissez-vous un proche, un chercheur, voire un laboratoire, qui pourrait être intéressé par cette recherche, source – espérons le – d’un progrès réel dans notre vie quotidienne ?
Par Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
Le rat : Un bon modèle de la maladie de Parkinson ?
Publié le 04 octobre 2006 à 15:00Article paru dans LE PARKINSONIEN INDEPENDANT ‑N°26 – septembre 2006
Le rat : Un bon modèle de la maladie de Parkinson ?
Les études portant sur la maladie de Parkinson (comme les autres maladies neurodégénératives) requièrent l’utilisation de modèles animaux. L’utilisation d’un modèle animal performant, et le plus proche possible de la maladie humaine, est une des clés de la compréhension de la maladie de Parkinson et de l’amélioration de ses traitements.
L’absence de « maladie de Parkinson animale spontanée » rend nécessaire l’utilisation de modèles d’étude « artificiels ». De façon schématique, la maladie de Parkinson peut se résumer en l’expression clinique (symptômes parkinsoniens) de la destruction des neurones dopaminergiques de la Substance Noire (SN). Ainsi des modèles animaux ont été obtenus, soit par chirurgie, soit par traitement, ayant pour but de détruire ces neurones de manière spécifique.
Ces modèles animaux sont utilisés depuis maintenant plus de 30 ans, et ont sans cesse été améliorés au cours des années.
Parmi les modèles animaux (rat, souris, singe), le rat représente un modèle de choix pour plusieurs raisons :
La taille du rat est optimale (assez grande pour faire de la chirurgie stéréotaxique avec précision, et suffisamment petite pour faciliter le stockage).
Son génome est bien caractérisé, ce qui permet d’utiliser tous les outils de la biologie moléculaire (PCR, puces à ADN…)
Il est possible d’utiliser des animaux pratiquement identiques CAD de même poids, de même âge et surtout génétiquement semblables permettant d’avoir des résultats reproductibles.
La neuroanatomie du rat est également bien caractérisée et présente des similitudes avec celle de l’homme.
Le modèle de rat 6‑OHDA
Le modèle de rat 6‑OHDA obtenu par une injection unilatérale de cette toxine dans une zone spécifique du cerveau appelée : faisceau médian du télencéphale (FMT), est incontestablement le modèle animal qui a le plus contribué à la recherche préclinique sur la MP. Ce modèle a été utilisé pour la première fois dans les années 70 et correspond à une dégénérescence unilatérale quasi-totale des neurones dopaminergiques de la substance noire, associé à un syndrome bien décrit :
- Un déficit quasi-total en dopamine au niveau de la structure cible des neurones de la SN : le striatum
- Une akinésie et une bradykinésie (difficulté à se déplacer et à initier les mouvements) qui peuvent être quantifiés en utilisant différents tests comportementaux (stepping-test, rotarod, open-field …).
Ce modèle permet donc d’étudier la perte de motricité due au manque de dopamine dans le cerveau. De plus, un traitement à la lévodopa permet d’améliorer la motricité des rats sur ces tests.
Cependant, ces rats développent-ils des dyskinésies (ou mouvements anormaux involontaires qui sont les complications motrices du traitement de la maladie, pouvant être plus invalidantes que la maladie elle-même) sous ce traitement et comment les quantifier ?
Cet aspect a été étudié par le groupe du docteur A. Cenci (en Suède). Ces chercheurs ont mis au point une technique pour quantifier ces dyskinésies, induites par une injection biquotidienne de lévodopa. Pour quantifier ces dyskinésies, ils ont utilisé une échelle ressemblant à celle utilisée chez l’Homme. Ainsi, sur le plan clinique, ces rats présentent une akinésie du membre antérieur (une difficulté à initier le mouvement) mise en évidence par différents tests comportementaux ; de plus, la récupération fonctionnelle entraînée par le traitement à la lévodopa s’accompagnent (dans 50% des cas) des dyskinésies.
Ce modèle de rat est à présent utilisé, entre autres, pour analyser les dyskinésies. Ces dernières résultent probablement de puissants mécanismes adaptatifs striataux consécutifs à la perte des afférences dopaminergiques. En effet, chez l’Homme, les primates non-humains et les rongeurs, le striatum est impliqué, avec d’autres structures cérébrales, dans un circuit neuronal important pour l’apprentissage de tâches motrices et de mémorisation. Le manque de dopamine ou son apport exogène par le traitement à la lévodopa perturbe cette plasticité. Afin de comprendre ces mécanismes, la modulation de la plasticité synaptique striatale est étudiée sur ce modèle en utilisant des techniques élaborées d’enregistrements électrophysiologiques. Ainsi, depuis plus de 10 ans l’équipe du professeur Calabresi, à Rome, a contribué à améliorer la compréhension de ces phénomènes complexes de plasticités dans la maladie de Parkinson, pouvant être la base de nouveaux traitements.
Pour finir, ce modèle peut être la base de développement des stratégies thérapeutiques de demain :
- Stratégies de neuroprotection, ayant pour but d’empêcher les neurones dopaminergiques encore présents de dégénérer.
- Stratégies de remplacement, visant à remplacer les neurones morts par des cellules souches, cellules génétiquement modifiées …
Ce modèle de rat de la maladie de Parkinson, même s’il est imparfait, est d’un intérêt majeur pour comprendre les mécanismes de la maladie et la manière dont le cerveau s’adapte à cette maladie (plasticité). Ce modèle peut être également la base d’étude de nouveaux traitements. Cependant, avant d’envisager des nouveaux traitements chez l’Homme, des études sont d’abord effectuées chez les primates, représentant le modèle ultime de la recherche préclinique.
Par Vincent PAILLE vincent_paille@yahoo.fr
Dr es-Sciences de l’European Brain Reserch Institute à Rome
NB- Nous rappelons que ce chercheur a été, en partie, financé par CECAP , lors de la présentation de sa thèse de doctorat.
Le « chaussage » pour Parkinson
Publié le 04 octobre 2006 à 14:44Article paru dans LE PARKINSONIEN INDEPENDANT N°26 – septembre 2006
Mortain – 8 avril 06
Conférence animée par Olivier NICOLLE,
Podo-orthésiste à Granville.
Quelques mots d’introduction
J’appareille un certain nombre de Parkinsoniens dans la région Granvillaise et beaucoup d’entre eux refusent d’adhérer à des associations comme la vôtre, deux causes principales motivent leur refus : la crainte du futur et l’isolement.
La crainte du futur n’est pas uniquement le fait du malade, c’est parfois aussi celui du conjoint : l’une de mes patientes devait venir aujourd’hui et je ne l’ai pas aperçue, son mari refuse de l’emmener aux réunions d’informations que vous organisez par crainte de percevoir l’état qu’elle serait susceptible d’avoir dans quelques années.
La maladie de Parkinson est une maladie invalidante physiquement et socialement, je me déplace chez beaucoup de Parkinsoniens qui ne sortent plus de chez eux soit parce qu’ils sont en fauteuil roulant et que les déplacements posent trop de problèmes soit parce qu’ils ne supportent plus le regard des autres.
La conférence
Le membre inférieur est l’objet principal de mon travail et je traite principalement deux problèmes : le « chaussage » et la déformation.
Il faut éviter d’amplifier les problèmes du Parkinsonien qui a du mal à initier le mouvement et dont les pieds connaissent des déformations et traînent un peu, des chaussures mal adaptées accroissent le risque de chutes.
Le chaussage
- Le chaussage homme
Deux critères sont importants dans la chaussure homme : la largeur et la souplesse.
Le déroulé est le devant de la chaussure, il est important d’avoir un bon déroulé afin d’éviter les chutes provoquées par l’extrémité du pied qui accroche un obstacle.
L’intérieur de la chaussure est également important car le cuir a tendance à durcir sous l’effet de la transpiration excessive et un bloc chaussure rigide va accroître les difficultés du Parkinsonien, il convient de noter également que cette rigidité risque de provoquer des petites blessures participant aux difficultés de la marche. - Le chaussage femme
La chaussure femme pose deux problèmes : la hauteur du talon et l’esthétique.
Le pied féminin est un pied cambré et l’adoption de chaussures plates risque d’entraîner des problèmes de dos. La hauteur du talon idéale se situe entre 2 et 4 centimètres. Les petites femmes ont tendance à choisir des talons plus hauts. Modifier la hauteur du talon chez une personne habituée à cette hauteur pendant toute sa vie risque de poser de sérieux problèmes d’adaptation.
Pour des raisons essentiellement esthétiques, beaucoup de femmes portent durant leur vie des chaussures un peu étroites et serrées, les pieds qui ont été ainsi malmenés pendant longtemps ont plus de cors et de durillons qui ajoutent encore aux difficultés ;
Pour avoir un bon déroulé, l’extrémité de la chaussure doit être plus relevée, ce qui n’est pas sans poser quelques problèmes d’esthétique.
Les déformations
Le pied équin, en extension et en rotation par rapport à la jambe, et la rétraction des orteils sont les deux principaux problèmes qui affectent les pieds du Parkinsonien.
- Le pied équin
Il faut trouver le juste équilibre entre la contrainte et le confort, il vaut mieux « conseiller aux pieds » ce que l’on aimerait qu’ils fassent plutôt que leurs imposer.
Le releveur est une pièce disposée sous la chaussure qui a pour effet de maintenir la cheville à « angle droit » par rapport au pied pour lui éviter de tomber ou de tourner et par conséquent d’accrocher au premier passage. Le releveur métallique est trop rigide et on peut lui préférer des matériaux plus souples. - La rétraction des orteils
Pour ce qui concerne la rétraction des orteils, on peut considérer deux stades :- au début de la maladie, lorsque cette rétraction n’est pas trop importante et qu’il y a encore une certaine souplesse, on peut disposer un petit bourrelet juste en arrière des articulations (barre recto-capitale) qui a pour effet d’étirer les orteils
- lorsque la maladie est plus évoluée avec une rétraction très importante et une forte tension tendineuse qui ne permet plus un étirement total des orteils, on va travailler le confort en donnant plus de hauteur de chaussage et en utilisant un matériau plus souple pour la semelle.
Pour le pouce en erectus qui se relève à la moindre sollicitation, la hauteur est limitée dans l’habitacle da la chaussure ; en utilisant des matériaux thermo-formables on peut lui donner la place suffisante, la forme des chaussures sera peu ordinaire mais elles seront confortables.
La recherche du confort passe également par la qualité de l’orthèse plantaire (la semelle). Un pied repose sur environ 1/3 de sa surface, l’utilisation de matières thermo-formables lui permet de reposer sur la surface entière, ce qui procure un réel confort.
Il faut évoquer également le Parkinsonien très évolué en fauteuil roulant. Du fait de son immobilisation et de la fonte musculaire, les malléoles vont facilement s’abimer sur les cale-pieds et il est nécessaire d’appareiller ces patients pour protéger le pied.
Quelques mots sur ma profession :
La profession est relativement récente (1976) et nous ne sommes que 150 en France.
Sur les trois ans de formation, moins de 10 minutes ont été consacrées à Parkinson, j’exerce depuis 8 ans et j’ai du rechercher toutes les informations possibles pour mieux appareiller mes patients parkinsoniens.
Le dialogue avec les médecins prescripteurs, assez pauvre il y a encore peu temps, a tendance à s’amplifier et je souhaite qu’il s’améliore encore.
Conférence du Docteur Olivier NICOLLE
Communiquée par l’association de La Manche
Les problèmes psychologiques posés la maladie de Parkinson
Publié le 04 octobre 2006 à 14:11Article paru dans LE PARKINSONIEN INDEPENDANT N°26 – septembre 2006
Mortain – 8 avril 06
Conférence animée par Maryvonne ROGINSKI,
Psychologue à Rennes :
« Les problèmes psychologiques posés la maladie de Parkinson »
Voilà 15 années que j’accompagne des Parkinsoniens et leurs familles à Rennes
Je dis leurs familles car il est important de penser à l’entourage : ses difficultés et ses besoins particuliers doivent également être pris en compte. J’ai une pensée particulière pour les personnes qui vivent seules cette maladie car son évolution entraîne des moments de désespoir et de découragement particulièrement difficiles à vivre dans la solitude.
Les personnes viennent à la consultation à trois moments clés de la maladie : l’annonce du diagnostic, le début de période des fluctuations d’effet et lors de la prise de décision d’une neurostimulation.
L’annonce du diagnostic
Les patients évoquent souvent la brutalité de l’annonce. Certains me disent que le médecin a pris des précautions et leur a présenté en même temps les différentes possibilités thérapeutiques. D’un point de vue psychologique il semble que ces patients ont mieux supporté l’annonce faite avec ménagement, mais il n’en reste pas moins que cette annonce reste une mauvaise nouvelle que chacun va devoir « encaisser » à sa façon.
Je me souviens d’une dame qui avait particulièrement mal vécu cette annonce, son mari ne savait plus quoi faire car elle était prostrée et ne voulait plus vivre : elle se voyait dépendante, grabataire et quasi mourante alors que ses symptômes étaient encore très légers.
L’annonce de la maladie est maintenant plus accompagnée que par le passé ; les neurologues présentent les différentes possibilités thérapeutiques ce qui permet de limiter les peurs des malades générés par la représentation qu’ils se font de cette maladie bien mystérieuse.
La décision de l’intervention
Les neurologues proposent beaucoup plus d’interventions que par le passé et ils m’adressent souvent leurs patients car la décision n’est pas facile à prendre. Beaucoup me posent la question : « vous qui voyez beaucoup de Parkinsoniens, j’ai intérêt à me faire opérer ou pas ? ». Bien évidemment, je ne peux pas répondre à cette question car chaque cas est particulier et chacun doit envisager les bénéfices et les inconvénients avec son neurologue avant de prendre sa propre décision.
En ce moment je travaille avec une dame qui n’arrive pas à prendre sa décision. Elle a connu 12 ans de Parkinson avec un traitement bien adapté qu’elle supportait bien. Son neurologue lui a proposé le principe d’une intervention, elle s’est inscrite sur la liste des « consentants » mais elle a reculé chaque fois qu’on lui a proposé une date d’intervention. J’ai donc cherché à connaître les raisons de ses craintes. Elle pensait que la maîtrise de ses symptômes pendant les 12 années écoulées provenait de sa seule volonté. Elle était persuadée que c’était une question de mental : elle y était parvenue et il n’y avait pas de raison pour que cela ne continue pas comme ça. Je lui ai rappelé que la maladie de Parkinson est une maladie neurologique évolutive et que si le moral joue un rôle important, l’évolution elle, est indépendante de sa volonté. La maladie l’a rattrapée de manière trop brutale, les symptômes qu’elle ressentait de nouveau ainsi que la future intervention ont été vécus comme un échec de sa volonté. Il fallait lui laisser plus de temps pour digérer tout cela.
Il y a quelques temps, les délais entre le principe de l’intervention et l’intervention elle-même étaient plus longs ce qui laissait plus de temps pour envisager la décision plus sereinement. Le raccourcissement des délais semble précipiter la prise de décision qui semble hâtive et prise dans l’urgence.
Le début de la période des fluctuations d’effet
Pendant la « lune de miel » le traitement fait son plein effet et les symptômes sont peu perceptibles. Lorsque les difficultés commencent à se faire sentir, les symptômes sont plus visibles et le regard des autres pose un certain nombre de questions notamment : « comment vivre la maladie avec son entourage familial et professionnel ? » et « quelles sont les répercussions sociales et comment les surmonter ? ».
Beaucoup de Parkinsoniens cherchent à cacher les symptômes qu’ils estiment gênants pour les « biens-portants », il ne faut pas inverser les rôles, c’est aux « biens-portants » de s’adapter et d’accepter les malades tels qu’ils sont.
L’attitude de l’entourage a beaucoup d’importance et je remarque fréquemment que les causes des souffrances ressenties par le malade et par son entourage ne sont pas identiques et surtout qu’elles ne sont pas synchrones ce qui entraînent souvent des complications relationnelles.
Les malades expriment souvent cette remarque : « mon conjoint ne me comprend pas » alors que le conjoint rapporte plutôt : « on demande toujours des nouvelles du malade et on ne s’occupe pas de moi » ou « le malade ne voit pas tout ce que je fais pour lui ».
Chaque couple a son histoire, l’irruption de la maladie va modifier la perception de l’un et de l’autre et les réponses aux problèmes posés ne peuvent être qu’individuelles. On distingue cependant quelques attitudes et situations typiques : la surprotection, la négation, le miroir, l’abandon, l’isolement, l’arrêt de la conduite automobile…
« La surprotection »
Le conjoint a tendance à surprotéger le malade qui perd peu à peu son autonomie.
« La négation »
Le conjoint nie la maladie et fait comme si elle n’existait pas.
La bonne attitude se situe vraisemblablement entre ces deux attitudes opposées : pas trop de protection, pas trop de déni pour que Parkinson ne prenne pas trop de place dans la maison
« Le miroir »
Trouver la bonne attitude n’est pas facile pour certains et j’ai encore en mémoire le cas d’une épouse d’un Parkinsonien qui faisait un effet de miroir : « s’il va bien, je vais bien, s’il mange, je mange, s’il ne mange pas, je ne mange pas… », cela faisait en fait deux malades. Cette personne avait besoin d’aide pour trouver la bonne distance.
« L’abandon »
L’abandon existe malheureusement dans beaucoup de maladies chroniques. Certains conjoints ne supportent pas cette situation. Il n’y a pas de jugement à porter car chaque couple a son histoire et la maladie peut survenir à un moment particulièrement difficile de la vie du couple.
Il existe également une forme d’abandon plus tardif, pour l’illustrer je citerai le cas d’une infirmière conjointe d’un Parkinsonien. Du fait de son métier, elle aidait d’autres malades au cours de la journée et lorsqu’elle rentrait le soir à la maison, elle aidait son mari et elle trouvait cette situation parfaitement normale. Elle a trouvé la tâche de plus en plus lourde et petit à petit elle a délégué son rôle aux enfants qui ont pris une place qui ne leur appartenait pas. L’appel à une aide externe (soins à domicile, assistante de vie…) a permis à chacun de retrouver sa vraie place.
« L’isolement »
Pour beaucoup de malades et leurs familles, l’isolement est ressenti douloureusement. Devant les difficultés générées par les symptômes de la maladie de Parkinson dans la vie sociale, beaucoup de malades ne veulent plus sortir de chez eux. Ils cherchent à se protéger en s’éloignant des situations où ils seraient susceptibles d’être en situation d’échec.
L’époque a le culte de la bonne santé et la maladie est souvent mal tolérée, beaucoup d’amis désertent et n’invitent plus : « je croyais que l’on avait plus de vrais amis que ça » me disait récemment une de mes patientes.
Dans la maladie de Parkinson, le rejet peut provoquer plus de souffrances que la maladie elle-même, les modifications des relations affectives peuvent être plus destructrices que les blocages et les dyskinésies.
« L’arrêt de la conduite automobile »
La personne qui est obligé de s’arrêter de conduire le ressent comme une véritable catastrophe car c’est réellement une perte d’autonomie. Je connais un monsieur qui adorait conduire, c’était chez lui une véritable passion, obligé de s’arrêter, il a d’abord critiqué son épouse : « j’ai peur, tu conduis trop mal » puis il a préféré ne plus sortir pour ne pas lui laisser le volant.
Le rôle du psychologue
La maladie est la réalité et chacun doit s’adapter à cette réalité.
Le rôle du psychologue ne consiste pas à trouver des solutions aux problèmes posés par la maladie mais elle consiste à aider les personnes à les trouver : comment allez-vous faire pour supporter cette réalité ?
On sait très bien l’influence du moral sur le vécu des personnes, je connais un monsieur parkinsonien qui vivait seul et qui a rencontré la femme de sa vie, c’est bien connu, l’amour donne des ailes et de l’énergie, sa maladie était toujours présente mais il surmontait tous les problèmes.
Au fur et à mesure de la progression de la maladie chacun exprime ses peurs pour l’avenir, en parler avec quelqu’un de neutre permet de les rationnaliser et de les remettre à leur juste place. Parler c’est aussi exprimer des émotions, faire sortir ses émotions fait le plus grand bien, il faut donc parler de ses problèmes.
Nous sommes tenus au secret, cependant j’aimerais bien parfois dire quelques mots au neurologue, je le fais de temps à autre avec l’accord du malade mais je reste très prudente pour ne pas perturber la relation thérapeutique entre malade et neurologue.
Conférence de Maryvonne ROGINSKI
Communiquée par l’association de La Manche
LE PARKINSONIEN INDEPENDANT — N°26 – octobre 2006 — Éditorial
Publié le 04 octobre 2006 à 13:58Je vous souhaitais bonnes vacances dans le dernier numéro, rappelant, dans le même temps, les risques de la solitude face à une éventuelle canicule. Celle-ci a bien eu lieu mais elle n’a pas engendré les mêmes effets catastrophiques qu’il y a trois ans : la prévention a joué à plein pour nous les éviter. Les leçons d’un passé récent ont donc été tirées et ont joué pleinement leur rôle de précaution.
Je me permets, sur les conseils avisés de membres du comité de lecture, de vous évoquer mes vacances ou tout du moins d’une expérience que j’ai vécu cet été : n’y voyez surtout pas la volonté de me mettre en avant ; j’ai voulu souligner combien il est important de nous « secouer » pour que nous dépassions notre statut de « malade » et que nous sommes tout à fait capables de nous confronter aux « bien-portants » !
J’aurais pu aussi vous parler d’un ami qui, connaissant ma tendance à souffrir du vertige depuis que je me soigne, a commencé mon initiation à l’escalade ; vous avez bien lu : l’escalade avec baudrier, cordes et tout l’équipement qui va avec ! Rien d’extraordinaire dans cette affaire, mais là aussi, le dépassement d’une difficulté peut s’appréhender avec des moyens que l’on ne croit pas à notre portée ; et pourtant !
Vous trouverez dans ce numéro les interventions, relatées par l’association de la Manche, d’une psychologue et d’un podo-orthésiste ; les explications d’une orthophoniste sur les difficultés liées à la déglutition et des gestes qui « sauvent » lors de « fausses routes » ; en un mot des moyens à notre disposition pour nous aider dans nos difficultés particulières.
Sachons s’informer mais aussi décrire les astuces que nous avons mises en œuvre pour combattre la dépendance et les méfaits de la maladie : nous sommes « preneurs » de toutes vos expérimentations qui pourraient apporter réconfort et soutien à tout un chacun, malade ou accompagnant.
Bonne rentrée à tous :
Reprenons les rythmes quotidiens avec l’espoir de voir des progrès se concrétiser
Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
Journée mondiale Parkinson Le 8 avril 2006 — en Bretagne et en Normandie
Publié le 02 juillet 2006 à 10:00Article paru dans Le Parkinsonien Indépendant n°25
Les Associations de la Manche et de l’Ille et Vilaine avaient déjà organisé une réunion d’information en commun et nous avons décidé de renouveler l’expérience en 2006 à l’occasion du Plan Parkinson.
Nous avions également décidé d’y associer les autres associations des départements limitrophes (FFGP . Orne, Mayenne/Sarthe, France Parkinson . Calvados, Mayenne). Les premiers contacts téléphoniques étaient très encourageants puisque tous les responsables locaux donnaient leur accord.
Hélas, 15 jours après, il n’en était plus de même, les présidents départementaux avaient contacté leur fédération qui s’opposait à tout travail commun. Quel gâchis ! Perdre ainsi l’occasion d’œuvrer ensemble pour le seul bien des malades et de leurs familles sous de fallacieux prétextes dissimulant de banales histoires de préséance, de conservation d’un statut personnel ou autres fariboles. Vous devriez avoir honte. Vous ne méritez pas la place que vous occupez ; il faut espérer que les malades de vos associations sauront vous le faire savoir un jour.
Revenons à notre réunion du 8 avril 06, nous avons privilégié deux axes de travail .
- Informer et convaincre les politiques de nos départements du bien-fondé du plan Parkinson
- Informer les malades et leurs familles sur des sujets peu traités à ce jour.
Après avoir synthétisé le plan Parkinson, nous l’avons envoyé aux Députés et Sénateurs de nos départements, nous avons ensuite rencontré certains Députés pour discuter du plan Parkinson et les inviter à participer à la réunion du 8 avril 06, leur emploi du temps est très chargé et seul monsieur René André, député d’Avranches, a réussi à se libérer.
Environ 80 personnes ont participé à la journée entièrement consacrée à Parkinson avec un programme varié .
| Matin | Le Plan Parkinson | (les 2 Associations) |
| Problèmes podologiques et appareillage |
Mr Nicolle
(podo-orthésiste |
|
| Repas | ||
| Après-midi | L’évolution de la maladie de Parkinson |
Dr Philippe Busson
(Neurologue |
| Intervention du Député René André |
||
| Prise en charge des problèmes psychologiques posés par la maladie de Parkinson |
Maryvonne Roginski
(psychologue |
|
Il nous reste à remercier les CLIC locaux, notamment celui de Mortain qui nous a bien assisté dans la mise en oeuvre de cette journée
Pierre LEMAY
(AP Manche) Jean MAIGNE (APIV)
Journée mondiale Parkinson le 8 avril — à Marseille.
Publié le 02 juillet 2006 à 09:47Article paru dans Le Parkinsonien Indépendant n°25
A l’initiative de quelques correspondants marseillais de Coeruleus1, des Parkinsoniens se sont réunis pour mettre en œuvre une action fêtant le dixième anniversaire de la journée mondiale du Parkinson le 11 avril 2006.
Nous avons intitulé notre journée . « Mieux vivre avec Parkinson ».
Notre premier objectif étant de rassembler le maximum de partenaires intéressés par la maladie et son accompagnement médical et social afin de donner des « outils » aux malades et à leur entourage, nous avons contacté les associations et les institutions qui oeuvraient dans ce sens.
Le comité de pilotage ainsi constitué s’est réuni à plusieurs reprises, aidé dans son travail technique par Anne Sophie et Marine, deux jeunes stagiaires en BTS action commerciale. Ce sont elles qui ont alors organisé les contacts avec les médias, presse radio et télévision – qu’elles soient ici remerciées de l’excellent travail fourni !
C’est ainsi que France Parkinson, le Groupe Parkinson Provence et le Réseau Parkinson Sud-Est ont intégré notre équipe de base pour apporter une large contribution tant financière que technique. Nous avons pu apporter la preuve qu’il est possible, avec beaucoup de bonne volonté de part et d’autre, de réaliser des actions communes sur un thème rassembleur pour tous . le « Mieux vivre » du parkinsonien et de son entourage.
Le samedi 8 avril donc nous avons pu rassembler jusqu’à près de 350 personnes dans l’amphithéâtre de la faculté de la Timone pour écouter des spécialistes médicaux (neurologue, neurochirurgien, chercheur…), para médicaux (kinés, infirmiers, orthophonistes, ergothérapeute,
psychologue…), ainsi que les CLIC (Centre Local d’Information et de Coordination) et les associations.
Anne Frobert nous a présenté le Plan Parkinson et les démarches effectués pour le faire approuver par le gouvernement.
Certes l’après midi a été fortement occupée et le minutage a du être respecté avec une certaine « rigueur » mais tout un chacun a pu s’exprimer pour présenter son action et les participants poser les questions qui leur étaient importantes.
Et puis, comme nous l’avions promis, une « boîte à outil » a été remise à chacun des participants . un dépliant reprenant les adresses Internet d’informations et les coordonnées des différents partenaires de la manifestation, à quoi s’est ajouté le guide . « Les mots pour le dire » conçu par l’association Mediapark.
Nous avons pu avoir une bonne couverture médiatique . la presse, la radio, FR3 et la télévision de Marseille ont informé de cette manifestation et couvert la journée du 11 avril en complément des couvertures nationales.
Une journée ambitieuse par son caractère « œcuménique » mais que la réelle volonté de quelques uns a rendu possible ; elle a pu ainsi répondre à l’attente du plus grand nombre et prouver, contrairement à ce que l’on peut rencontrer parfois à un niveau plus important (national en particulier), que les collaborations sont tout à fait possibles !
Merci encore à tous et – qui sait – à l’année prochaine !
Par
Jean GRAVELEAU graveleau.jean2@wanadoo.fr
1 Voir le site Internet . www.medicalistes.org/wws
La conduite automobile « Comment te sens-tu quand je roule ? »
Publié le 02 juillet 2006 à 09:29Extrait de la revue Parkinson (mars 06) de l’association suisse
« De nombreux patients parkinsoniens ne veulent pas renoncer à leur voiture.
Est-ce qu’ils sont encore aptes à conduire ? Il est important de prendre des mesures de précaution, de parler franchement et de faire preuve de bon sens. La revue Parkinson évoque les risques qu’encourent les parkinsoniens dans la circulation ». Par Johannes KORNACHER.
… « De nombreux patients évaluent leur aptitude à conduire avec des simulateurs de conduite comme il en existe à la clinique de Valens (suisse germanique) et à la clinique Suva à Sion. Ces simulateurs de conduite permettent également de prendre des leçons de conduite et de passer un examen. Car il est tout à fait possible de conduire en toute sécurité même en étant atteint de la maladie de Parkinson. D’après des études faites avec des simulateurs, des chercheurs de Würzburg (Allemagne) ont constaté que les patients parkinsoniens, au début de la maladie, faisaient même moins de fautes que les sujets en bonne santé. Mais le nombre de fautes a évidemment augmenté avec la progression de la maladie. »
« C’est pour cette raison que chaque automobiliste, mais surtout chaque patient parkinsonien, devrait régulièrement se poser la question : « au fait, je conduis de quelle façon ? ». Notre partenaire ou tout autre membre de la famille sont les meilleures personnes pouvant évaluer notre capacité à conduire, parce que notre perception de la situation est souvent déformée. On devrait alors demander : « Comment te sens-tu quand je roule ? ».
« La somnolence et les accès de sommeil représentent un problème important pour les patients parkinsoniens.
Aux USA en 1999, des patients parkinsoniens se sont fortement inquiétés lorsqu’il a été fait état d’accidents de la route provoqués par des accès de sommeil dus aux agonistes dopaminergiques Sifrol* et Requip*. Le neurologue Fabio BARONTI confirme : « Il existe un risque certain de s’endormir subitement avec cette classe de médicaments ». Ces effets secondaires sont également mentionnés avec le Modopar* une préparation pharmaceutique à base de L‑dopa » …1
« Le neurologue BARONTI souligne que les patients parkinsoniens qui conduisent une voiture devraient réagir instantanément lorsqu’ils ressentent les premiers signes de fatigue. « Avant l’apparition de ce que l’on appelle un accès de sommeil, la personne avait déjà vécu une alerte même minime » di-il. Tous les automobilistes en bonne santé connaissent les accès de fatigue lorsque les yeux sont si lourds de fatigue qu’ils se ferment presque. A cet instant même, le patient parkinsonien n’a déjà plus de réserve.
« A la prochaine manifestation de fatigue, il s’endort brusquement. Le premier avertissement marque déjà la limite à ne pas franchir ! »
Il est alors impératif qu’il s’arrête de conduire.
Fabio BARONTI conseille de bien réfléchir si l’on veut continuer de conduire et à quelle fréquence. Celui qui s’estime à la limite de ses possibilités doit passer un examen. On ne devrait plus conduire en présence de sommeil nocturne perturbé et de somnolence occasionnelle.
« Parlez ouvertement de ce sujet avec votre médecin », conseille-t-il.
Et il nous livre encore un « secret » qui tient plus du caractère de chaque personne que de la maladie de Parkinson. Il arrive souvent que la partenaire d’un patient lui dise : « Veuillez interdire à mon mari de conduire ». Mais on ne lui a encore jamais fait la demande inverse : « Veuillez interdire à mon épouse… ! »
1 Une circulaire concernant les mentions de précaution à prendre pour la conduite sous médicament est parue et doit prochainement s’appliquer. Voir à ce sujet l’article rédigé par l’association du Limousin.
Astuces pour une conduite plus sûre.
- Vous ne devez pas changer de vitesse avec une voiture munie d’une boîte automatique.
- Installez un rétroviseur panoramique pour une meilleure vue d’ensemble.
- Des rétroviseurs latéraux à angle mort permettent de réduire le risque des angles
morts. - Des poignées installées spécialement ou un siège surélevé vous permettent de descendre plus facilement de voiture.
- Une housse faite de boules en bois permet de réduire la transpiration et de tourner plus facilement les jambes pour monter ou pour sortir de la voiture.
- Veillez à être assis confortablement ; enlevez vos manteaux et vos vestes.
- Evitez les longs trajets de jour comme de nuit ; ne faites pas de trajets inutiles.
- Ne roulez si possible pas seul.
- Ne soyez pas pressé ; faites de nombreuses haltes.
Ce sont là quelques conseils de bon sens qu’il ne faut pas perdre de mémoire. Et surtout rappelons-nous que la conduite, synonyme d’autonomie, ne doit pas pour autant nous entraîner à prendre des risques inconsidérés pour nos passagers ou les autres usagers de la route.
Par
Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Projet : Aide aux conjoints et accompagnants de personnes malades
Publié le 02 juillet 2006 à 09:16Article paru dans Le Parkinsonien Indépendant n°25
Avis de recherche
Emile, Parkinsonien depuis plus de dix ans et Pierre, conjoint d’une Parkinsonienne diagnostiquée depuis 20 ans, après avoir travaillé ensemble sur l’optimisation des traitements aimeraient réaliser une étude dans le but d’apporter de l’aide aux conjoints et accompagnants de personnes malades..
Pour cela, ils recherchent des témoignages de mari et de femme et ce, à divers stades de la maladie :
- Le début : le diagnostic est récent et les médicaments font leur plein effet.
- Les premières fluctuations d’effet : le diagnostic est un peu plus ancien et les symptômes qui avaient totalement disparu réapparaissent à certains moments
- La maladie installée : le diagnostic est ancien et le malade connaît des alternances « on » et « off », deux cas :
- Le malade est encore autonome
- Le malade a perdu beaucoup de son autonomie
- La maladie sévère : le malade est diagnostiqué depuis longtemps et son autonomie est sévèrement
réduite
- Cas particulier des neurostimulés récents et plus anciens
La forme du témoignage : Pas de question orientant le discours
- mais votre récit libre d’une journée type : la nuit, le réveil, le petit déjeuner, la toilette, les paramédicaux (psychologue, kiné, orthophoniste, orthoptiste, pédicure…), les loisirs, les repas du midi et du soir, la soirée, le coucher.
- sans oublier les événements débordant du cadre de la vie quotidienne : la vie professionnelle, les enfants et petits enfants, les amis, les vacances… sans oublier la consultation
Cela va sans le dire mais ça va mieux en le disant :
- Les témoignages se font dans le respect du plus strict anonymat. Cependant, si vous souhaitez répondre aux quelques questions complémentaires qui ne manqueront pas de survenir, donnez-nous les moyens de vous joindre.
- Il s’agit, bien sûr d’aider le conjoint à aider le malade, mais surtout de l’aider à vivre lui ou elle aussi : de ce fait, non seulement l’expression de tous vos problèmes et des éventuelles solutions trouvées nous intéressent, mais aussi le témoignage de la personne malade sur ce sujet.
- si cette personne a des difficultés pour écrire, elle peut parler devant son magnétophone et nous envoyer une K7.
Le document final n’utilisera pas de citation, même partielle, de votre témoignage si vous ne le souhaitez pas.
Nous avons besoin de vous, alors à vos plumes ou à vos K7 audio.
C’est pour le bien commun et nous comptons sur vous.
Emile Rainon Pierre Lemay
Fâches 16, rue de la
Foire
58 270 – ANLEZY 50 590
MONTMARTIN SUR MER
Tél. : 03 86 60 29 02 Tél. :
02 33 46 76 23
apmanche@wanadoo.fr
Communiqué : enquête en cours « Parkinson et qualité de vie »
Publié le 02 juillet 2006 à 09:11Article paru dans Le Parkinsonien Indépendant n°25
L’Association Départementale des Parkinsoniens du Limousin1 lance une grande enquête (500 réponses espérées) sur le thème « Parkinson et qualité de vie ». Elle a pour ambition l’élaboration d’un état des lieux de la situation des Parkinsoniens et de leurs accompagnants en France en 2006. « Mieux connaître la maladie pour mieux la combattre » Cette enquête est dirigée par le secrétaire, Bernard COMPERE, lui-même PcP, docteur en psychologie sociale (Sorbonne) et maître de conférences honoraire à l’université. Il sera aidé dans son travail par deux adhérents, Irène PORCHER et Jacques PIASER, ainsi que son épouse Danièle.
Vos associations ont sans doute été déjà contactées et tiennent à votre disposition les questionnaires à remplir (questionnaire malade et questionnaire accompagnant). Si ce n’est déjà fait, prenez contact avec l’association ADPL (adpl.limousin@wanadoo.fr ) ou avec Bernard COMPERE (compereb@wanadoo.fr ), qui se feront un plaisir de vous les adresser.
Soyez attentifs à répondre assez vite lorsque vous serez en leur possession ; un cinquième des réponses attendues a été traité à ce jour.
Évidemment, cette étude est strictement anonyme. Vous serez régulièrement informés de l’état d’avancement des travaux. Soyez patients, le travail est énorme.
Les questionnaires sont à retourner à l’adresse suivante :
Bernard COMPERE — 17, place saint Fortunat — 87 230 Flavignac
Par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Pensez à vos dents
Publié le 02 juillet 2006 à 09:07Article paru dans Le Parkinsonien Indépendant n°25
De nombreux malades parkinsoniens ont en effet des problèmes dentaires et notamment la nuit ils grincent des dents ; ce qui a pour effet une usure prématurée des dents et une fragilité accentuée au niveau des gencives et des racines .Cela s’appelle le « bruxisme » et ce serait lié au sommeil. Le bruxisme du sommeil ferait partie d’une entité de la pathologie du contrôle des mouvements pendant le sommeil, notamment un dérèglement du système dopaminergique ou/et du système neuro-masticateur.
Tout çà pour vous dire que ces grincements de dents provoquent des altérations dentaires (usure dentaire, fêlures et fractures verticales déchaussement dentaire) pouvant aller jusqu’à la nécessité d’extraire la dent.
La seule parade à cet état de choses est le port d’une gouttière occlusale, la nuit, afin que les dents du haut et du bas n’entrent plus en contact.
Attention aux gingivites qui se manifestent par une gencive rouge et gonflée qui saigne facilement .Elles peuvent se transformer en une parodontite et l’un des symptômes les plus confondants est la mobilité de plus en plus grande des dents par destruction des tissus de soutien.
Si un de ces symptômes apparaît, n’hésitez pas, allez consulter votre dentiste.
Attention, pour les anesthésies, ne pas oublier qu’il ne faut pas d’adrénaline dans le produit anesthésiant, incompatible avec nos traitements.
Colette VEGUER
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.