[vu sur le net] PARKINSON : Nouvelle preuve de l’efficacité de la stimulation cérébrale externe
Publié le 25 septembre 2015 à 11:59article trouvé sur le site santé log
Nouvelle preuve de l’efficacité de la stimulation cérébrale externe, donc non invasive, sur l’amélioration temporaire des symptômes moteurs chez les patients atteints de la maladie de Parkinson, avec cette étude de la Johns Hopkins Medicine, publiée dans le Journal of Neuroscience.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : la stimulation magnétique améliore les troubles moteurs
Publié le 05 septembre 2015 à 09:48article trouvé sur le site pourquoidocteur.fr
Chez les patients atteints de la maladie de Parkinson, les troubles de la marche et de l’équilibre sont atténués par la stimulation magnétique transcrânienne.
pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : le burnout de certains neurones expliqué
Publié le 31 août 2015 à 21:16article trouvé sur le site psychomédia
Un épuisement des neurones dans certaines régions du cerveau serait à l’origine de la maladie de Parkinson, selon une étude publiée dans la revue Current Biology. Ces neurones, en raison de certaines de leurs caractéristiques, doivent produire beaucoup d’énergie, ce qui entraînerait leur épuisement et leur mort prématurée.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Maladie de Parkinson : quand les traitements modifient les pulsions sexuelles
Publié le 21 août 2015 à 09:16article trové sur le site de Sciences et Avenir
De nombreux patients recevant un traitement pour cette grave affection neurologique manifestent un désir sexuel incontrôlable. L’ampleur de cet effet secondaire aurait été sous-estimée, selon une étude française.
Pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Le mécanisme de la maladie de Parkinson enfin élucidé
Publié le 12 juin 2015 à 11:17article trouvé sur le site du Figaro Santé
Avez-vous percé le mystère de la maladie de Parkinson ? « En partie, certainement », répond sans hésiter le Pr Ronald Melki, directeur de recherche CNRS, qui a publié le 10 juin dans la revue Nature les résultats étonnants de recherches menées par son équipe de l’Institut des neurosciences Paris Saclay avec celle du Pr Veerle Baekelandt à Louvain (Belgique).
pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Maladie de Parkinson : la dépression augmente le risque par 3
Publié le 31 mai 2015 à 17:07article trouvé sur le site Sciences et Avenir
Les personnes dépressives sont plus susceptibles de développer la maladie de Parkinson. Un risque qui augmente avec la sévérité des troubles dépressifs, révèle une étude.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Ces protéines folles qui minent notre cerveau
Publié le 22 mai 2015 à 06:16article trouvé sur le journal du CNRS
Des protéines corrompues sont-elles à l’origine d’Alzheimer, de Parkinson, Charcot, Creutzfeldt-Jakob et des autres maladies neurodégénératives ? C’est l’hypothèse soutenue par un nombre croissant de chercheurs.
pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Le stationnement gratuit pour les handicapés étendu à toute la France
Publié le 19 mai 2015 à 14:49article trouvé sur le site de France Info
Depuis lundi, le stationnement est gratuit partout pour les personnes handicapées sur les emplacements réservés, mais aussi sur toutes les autres places dans toute la France. Pour les associations, il s’agit d’une avancée pratique mais elle demande des mesures pour contrôler l’usage des cartes de stationnement.
Pour lire l’article dans son intégralité, suivez ce lien…
le Parkinson’s Well-Being Map
Publié le 14 avril 2015 à 08:25Le Parkinson’s Well-Being MapTM a été conçu avec des médecins et des patients pour faciliter la description de vos difficultés et faire ressortir ce qui vous gêne le plus afin d’orienter votre prise en charge.
Pour avoir les instructions qui vous permettront de préparer votre rendez-vous avec votre médecin, téléchargez ce document (au format .pdf)
[vu sur le net] Arrêter de fumer : une manifestation précoce de la maladie de Parkinson
Publié le 21 février 2015 à 11:11article trouvé sur le site e‑santé.fr
Partant du constat qu’il y a moins de fumeurs parmi les malades de Parkinson, des chercheurs américains se sont demandés si cela pouvait être dû au fait que ces malades seraient tout simplement moins attirés par le tabac que le reste de la population générale.
pour lire l’article dans son intégralité, suivez ce lien…
La France est leader mondial dans la recherche et la lutte contre la maladie de Parkinson (Dr Etienne Hirsch)
Publié le 17 décembre 2014 à 08:53Article paru dans LE PARKINSONIEN INDÉPENDANT n°59
Maladie de Parkinson : des progrès prometteurs
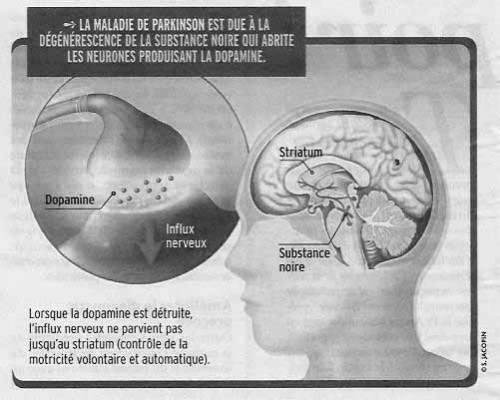
En France, on dénombre 120 000 personnes souffrant de la maladie de Parkinson et 9 000 nouveaux cas par an. La plupart des troubles sont liés à la dégénérescence de la substance noire (voir schéma). Ce qui provoque un déficit de 50% à 70% de dopamine (molécule essentielle au contrôle du mouvement), à l’origine du ralentissement des gestes, de raideurs, tremblements, perte de la dextérité manuelle, troubles de la marche et dépression. « Il n’y pas une mais des maladies de Parkinson, insiste le Dr Etienne Hirsch, chercheur spécialiste en neurosciences. Si 10% sont d’origine génétique, 90% n’ont pas de cause identifiée, même si l’on soupçonne des facteurs environnementaux », comme les pesticides.
Améliorer le diagnostic précoce
Outre les signes cliniques prédictifs de la maladie (association de troubles du sommeil et du transit intestinal avec un déficit de l’olfaction), l’imagerie cérébrale par DAT-scan pourrait aussi favoriser les diagnostics précoces mais en cas de doute clinique seulement. Des marqueurs biologiques sont à l’étude pour diagnostiquer, un jour, la maladie à partir d’une seule prise de sang, ciblant la protéine alphasynucléine. Dans sa forme anormale, cette dernière se propage d’un neurone à l’autre, altérant lentement de grandes régions du système nerveux.
Expérimenter un traitement qui réduit le fer
La présence d’une surcharge ferrique localisée dans le cerveau des patients parkinsoniens est désormais connue et notamment démontrée par l’équipe du Dr Hirsch. Elle exacerbe le stress oxydatif, en partie à l’origine de la dégénérescence des neurones. L’étude d’innovation thérapeutique, pilotée par le Dr David Devos, neuro-pharmacologue, en partenariat avec des équipes nationales et internationales, suscite beaucoup d’intérêt. Elle fait appel au défériprone, une molécule chélatrice (attrapeuse) de fer. Ce médicament réduit ce dernier à ses fonctions bénéfiques – oxygénation du sang des cellules et des muscles – si l’on en diminue la quantité. « Un premier essai clinique sur 40 malades a montré que ce traitement était capable de ralentir la destruction des neurones et la progression du handicap. D’autres études sont nécessaires pour démontrer de manière définitive l’intérêt thérapeutique, avec une autorisation de mise sur le marché (AMM) d’ici 5 à 10 ans » projette le Dr Devos. Son équipe a répondu à un appel d’offres de la Commission européenne (Horizon 2020) en vue de financer une étude européenne de phase 3 (incluant 338 patients) fin 2014, destinée à valider ce traitement. En attendant, patience, car aucun malade ne peut actuellement en disposer.
Ralentir la mort neuronale
Le Dr Hirsch et l’équipe thérapeutique expérimentale de la maladie de Parkinson travaillent à faire en sorte que les lymphocytes, protecteur du système immunitaire, n’attaquent pas les neurones surchargés en protéines alphasynucléine. « Le projet est d’identifier ces mécanismes au niveau des vaisseaux plutôt que d’agir sur le cerveau, avec un horizon thérapeutique à dix ans. » Des traitements, voire des vaccins, visant à empêcher l’agrégation de cette protéine sont à l’étude en Autriche.
Corriger les troubles de l’équilibre
Associés à des dérèglements psychiques, ils constituent un risque vital pour les Parkinsoniens. A partir d’une IRM fonctionnelle, l’équipe du Dr Hirsch a réussi à localiser les régions cérébrales impliquées dans ces troubles, grâce à l’étude de non-malades imaginant qu’ils marchaient. « Nous avons ainsi visualisé un petit noyau du cerveau (noyau pedonculopontin) qui s’active lors de la marche imaginaire », explique le neurobiologiste. L’analyse de cerveaux « donnés » du vivant par des patients parkinsoniens décédés a permis de prouver que « la mort neuronale dans le noyau de sujets chutant pouvait être responsable des troubles de l’équilibre ». Sont en cours des essais de stimulation cérébrale profonde, par introduction d’électrodes dans le noyau pedonculopontin de patients. Pour des résultats prévus d’ici à trois ans.
Apporter la dopamine par des gènes-médicaments
Le Pr Stéphane Palfi, neurochirurgien, travaille depuis 1998 sur une thérapie génique. Le but : « Apporter au patient la dopamine qui lui manque en activant les enzymes nécessaires à sa synthèse. » La thérapie utilise un virus naturel « désarmé », et donc inoffensif, chargé de transporter trois gènes-médicaments qui codent les enzymes impliqués dans la biosynthèse. Ce vecteur viral est injecté dans le striatum (voir schéma ci-dessous), qui, à partir des informations sensorielles (vue, toucher, etc.), adapte le mouvement au contexte. « Les neurones qui n’étaient pas compétents pour fabriquer de la dopamine se mettent alors à en produire », constate le Pr Palfi.
Depuis 2008, un essai est mené auprès de 15 patients (12 au CHU Henri-Mondor de Créteil, et 3 autres à l’hôpital Addenbrooke de Cambridge). « Les résultats publiés en janvier 2014 sont encourageants. D’une part, parce que nous avons constaté une bonne tolérance de ce type de vecteur (à grosse capacité de transport, 3 gènes), avec six ans de recul sur les premiers patients traités. D’autre part, parce que l’essai a montré une amélioration des symptômes moteurs chez tous les malades. » Avec un vecteur légèrement modifié afin d’accroître la sécrétion de dopamine, l’équipe du Pr Palfi a pour objectif d’augmenter les doses pour plus d’efficacité sur les symptômes de la maladie et de diminuer en parallèle la prise de dopamine par voie orale. Dès 2015, une dizaine de patients devraient être inclus dans les phases suivantes des études biomédicales, puis une soixantaine en France, en Europe et aux Etats-Unis. Objectif : disposer d’un médicament de transfert de gènes à l’horizon 2020.
Pleine Vie, octobre 2014
Lu par Jean Claude Moraines
[vu sur le net] Nouvel espoir Parkinson et maladies neurodégénératives
Publié le 08 décembre 2014 à 15:46Article trouvé sur le site de l’Institut du cerveau et de la moelle épinière
Les chercheurs de l’équipe « Thérapeutiques expérimentales de la neurodégénérescence » dirigée par Etienne Hirsch au sein de l’ICM – Institut du Cerveau et de la Moelle épinière – et leurs collaborateurs, viennent de publier un travail qui représente un réel bon en avant dans la lutte contre les maladies neurodégénératives. Ces travaux parus dans Nature Communications – 21 octobre 2014 – mettent en évidence un petit peptide d’origine virale qui semble protéger les neurones impliqués dans la maladie de Parkinson contre la dégénérescence.
Pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson. Une cuillère anti-tremblements pour les malades
Publié le 29 novembre 2014 à 14:41Article trouvé sur le site de Ouest-France
Manger une soupe peut devenir un véritable calvaire pour les malades de Parkinson. Une cuillère anti-tremblements vient d’être mise sur le marché par Google.
Pour lire l’article dans son intégralité, suivez ce lien…
Les incontinences urinaires
Publié le 06 octobre 2014 à 17:48Article paru dans LE PARKINSONIEN INDÉPENDANT n°58
Introduction
Les troubles urinaires sont fréquents au cours de la maladie de Parkinson. Ces troubles peuvent apparaitre dès le début de la maladie et participer au diagnostic neurologique initial, mais cela est assez rare. Par contre, ils apparaissent souvent alors que la maladie est déjà installée, à un âge où on peut observer chez le patient les différentes pathologies urologiques, comme l’adénome de la prostate chez l’homme ou une carence hormonale chez la femme. La possibilité de différentes pathologies pose un problème diagnostic de la compétence de l’urologue. Les troubles urinaires au cours de la maladie de Parkinson sont variés. La dysurie (difficulté à uriner), voire la rétention chronique sont assez rares. Le plus souvent, le patient se plaint d’incontinence urinaire.
L’incontinence urinaire se définit par une perte accidentelle ou involontaire d’urine.
Ce trouble est largement répandu, puisque les spécialistes s’accordent pour estimer à 3 millions en France (les 3/4 sont des femmes), le nombre de personnes sujettes à des épisodes d’incontinence urinaire, lors de la miction (miction = action d’uriner). L’incontinence urinaire est pour beaucoup de ces personnes un sujet dont on ne parle pas, ni en famille ni même au médecin. Et pourtant, il existe des solutions pour pallier certains troubles urinaires.
C’est pourquoi, il a paru intéressant de reprendre un article paru en septembre 2009 dans le PI n°38 sous le titre « les impériosités urinaires » et de le réactualiser. Pour écrire ce nouvel article, nous avons pleinement utilisé les informations fournies dans le Site Internet de Sphère Santé (L’incontinence urinaire par le docteur Dahan, urologue à Paris, mis à jour par Isabelle Eustache).
Un peu de vocabulaire
Il y a plusieurs formes d’incontinence urinaire :
- l’incontinence urinaire d’effort est caractérisée par une fuite involontaire d’urine par l’urètre survenant à l’occasion d’un effort physique, à la toux ou aux éternuements.
- L’incontinence urinaire par urgences mictionnelles est caractérisée par une fuite involontaire d’urine, accompagnée ou immédiatement précédée d’un besoin urgent et irrépressible d’uriner aboutissant à une miction ne pouvant être retenue. Les terminologies d’incontinence par impériosité ou d’impériosité urinaire (IU) sont aussi utilisées. Les spécialistes parlent aussi de vessie hyperactive.
- L’incontinence urinaire mixte qui combine les deux formes d’incontinence
Quelles sont les victimes ?
Bien que l’incontinence soit un sujet tabou, on sait qu’elle touche un large public de tous les âges, hommes et femmes confondus. En effet, contrairement aux idées reçues, l’incontinence urinaire n’est pas l’apanage des troisième et quatrième âges. Les études de prévalence montrent par exemple que l’incontinence des femmes est de 12% entre 20 et 29 ans et atteint 32%, après 80 ans.
Chez la femme, l’incontinence est le plus souvent de type urinaire d’effort et concerne 50% des patientes, plutôt chez les femmes jeunes (moins de 50 ans), on ne trouve que de 10 à 20 % d‘impériosités urinaires, plutôt chez les femmes âgées. Les femmes sont plus touchées que les hommes par les problèmes de fuites urinaires. Cela est la conséquence des grossesses, des accouchements et de la ménopause.
Chez l’homme, l’incontinence par impériosité est équivalente à celle de la femme, soit de 12% à 16% pour la population jeune et la prévalence augmente avec l’âge. L’incontinence urinaire d’effort chez l’homme est souvent consécutive à la présence d’une pathologie de la prostate.
Description et fonctionnement de l’appareil urinaire
Pour mieux comprendre comment les choses se passent, faisons un peu d’anatomie, et décrivons tout d’abord l’appareil urinaire. En premier, on trouve les reins qui filtrent et épurent le sang et produisent l’urine. L’urine sort des reins et s’écoule en permanence, via les uretères, vers la vessie. La vessie est reliée à l’orifice urinaire par un tuyau, l’urètre, long chez l’homme, plus court chez la femme. La vessie comprend 2 parties :
- la partie supérieure appelée « dôme vésical » ou « dôme de la vessie » Le dôme vésical est très élastique et permet à la vessie de jouer un rôle de réservoir d’urine entre chaque miction. Il contient un muscle puissant, le détrusor qui en se contractant lors de la miction évacue l’urine vers l’office urinaire.
- la partie inférieure appelée « col vésical » : Le col vésical est le point de départ de l’urètre. Il est constitué par 2 muscles en forme d’anneau, les sphincters urétraux, interne et externe, dont le rôle est d’empêcher l’urine de sortir de la vessie. Ces sphincters interne et externe sont ouverts pendant la miction et fermés en dehors de la miction (ils fonctionnent comme des robinets).
Comment fonctionnent normalement la vessie et l’urètre ?
Le fonctionnement de la vessie comprend 2 phases : une phase de remplissage et une phase de vidange. Pendant le remplissage, l’urine sort en permanence des reins et s’écoule vers la vessie, via les uretères. Entre 2 mictions, la vessie se remplit progressivement d’urine. A partir d’une certaine quantité d’urine, apparait un besoin d’uriner. Plus la vessie se remplit, plus le besoin d’uriner augmente. Cette sensation se ressent grâce à des capteurs placés dans la paroi de la vessie. Pendant le remplissage, les 2 sphincters sont fermés.
La phase de vidange est déclenchée volontairement par la personne qui décide d’uriner. L’ordre part du cerveau et entraîne les actions suivantes simultanées et cordonnées :
- les 2 sphincters se relâchent et s’ouvrent comme des robinets pour permettre à l’urine de sortir de la vessie vers l’urètre.
- le détrusor se contracte vigoureusement et chasse l’urine vers l’urètre et l’office urinaire
- la contraction du détrusor empêche l’urine de remonter vers les reins
Après la miction, le détrusor se relâche et les sphincters se ferment. Quand le fonctionnement de l’appareil est normal, comme il vient d’être décrit, il y a de 4 à 8 mictions par jour et généralement aucune, la nuit.
Impériosité urinaire
Que se passe-t-il en cas d’impériosité urinaire ? La personne atteinte éprouve brutalement et sans avertissement préalable le besoin impérieux d’uriner. Ce besoin doit être satisfait et ne peut être différé que de quelques dizaines de secondes, quelquefois après avoir mouillé ses sous-vêtements, son pantalon ou sa jupe ! Cela oblige la victime à étudier ses déplacements et ses sorties du domicile en repérant à l’avance les toilettes et constitue un handicap familial, social et professionnel.
De plus, pour le Parkinsonien atteint d’akinésie, se lever la nuit en toute hâte en cas d’impériosité, accroît le risque de chutes, pouvant entraîner des fractures.
Quelles sont les causes de l’impériosité ?
Les causes en sont des contractions anormales du détrusor, alors que la vessie est peu remplie. Les sphincters urétraux sont fermés, mais la pression dans la vessie, en raison de la contraction du détrusor, devient supérieure à la pression des sphincters. Alors les sphincters s’ouvrent et l’urine sort vers l’urètre. Cette miction se fait de façon involontaire et par ailleurs peut être favorisée par des stimuli (eau qui coule, clé dans une porte). On constate une augmentation du nombre de mictions par jour et par nuit (parfois le double). On parle parfois « d’hyperactivité vésicale » et aussi de « vessie hyperactive ».
Comment expliquer la contraction anormale du détrusor ?
La contraction du détrusor est sous la dépendance de récepteurs (appelés récepteurs muscariniques) contenus dans la paroi de la vessie. La contraction du détrusor se produit, lorsqu’une molécule appelée acétylcholine, libérée par des neurones et transmise à la vessie par le nerf parasympathique, se fixe au niveau des récepteurs muscariniques.
Chez une personne non incontinente, la molécule acétylcholine est libérée sous commande du cerveau, lorsque l’envie d’uriner se fait ressentir. La contraction du détrusor est commandée et la miction est contrôlée.
Chez une personne atteinte d’impériosité urinaire, la molécule acétylcholine est libérée par le cerveau, sans contrôle conscient et volontaire de la personne, d’où des mictions incontrôlées. L’impériosité urinaire, dans ce cas, a donc une raison neurologique, et se retrouve par exemple chez les patients atteints de la sclérose en plaques ou de la maladie de Parkinson.
On notera toutefois que l’impériosité urinaire peut aussi avoir d’autres causes, par exemple des causes urologiques, comme les irritations de la muqueuse vésicale, dues à des cystites.
Les traitements médicamenteux
Parmi les différents types d’incontinence, seule l’incontinence urinaire par impériosité bénéficie de médicaments efficaces pour son traitement. On a vu comment la molécule acétylcholine est émise de façon intempestive, puis captée par les récepteurs muscariniques, provoque la contraction du détrusor. Le rôle des médicaments sera donc de bloquer les récepteurs muscariniques et ainsi de diminuer la capacité de la vessie à se contracter.
Les médicaments les plus utilisés sont les anticholinergiques / antispasmodiques. Tous ces médicaments utilisés dans le traitement de l’hyperactivité vésicale agissent comme antagonistes des récepteurs cholinergiques muscariniques, à l’origine des contractions du détrusor. Les médicaments les plus courants : le Trospium® (Trosec®), l’Oxybutynine® (Ditropan®), la Darifénacine® (Enablex®), la Solifénacine® (Vesicare®).
Tous ces médicaments présentent des effets indésirables (sécheresse buccale, maux de tête…), ainsi que des contre-indications (risque de glaucome avec fermeture de l’angle). Mais ils ont fourni à certains patients atteints d’impériosités urinaires des solutions non invasives (en particulier le Vesicare®). Ces médicaments sont décrits dans le bulletin d’information du Centre Hospitalier Universitaire du Québec.
Consulter un urologue
Le patient parkinsonien au fur et mesure de l’évolution de sa maladie consulte, après son médecin généraliste, tout d’abord un neurologue, puis assez rapidement après la confirmation des premiers troubles Parkinsoniens et l’annonce du diagnostic, un kinésithérapeute et un orthophoniste.
Les troubles urinaires n’apparaissent généralement pas tout de suite, et le parkinsonien n’éprouve donc pas la nécessité de consulter un urologue. Le sujet des troubles urinaires est tabou pour beaucoup de personnes qui préfèrent ne pas en parler. Plus de la moitié des personnes atteintes garde le silence. Ce comportement est très dommageable, car à partir d’un certain âge, le risque de survenue de pathologies urologiques, d’origine ou non Parkinsonienne, croit rapidement.
Quand se manifeste chez le Parkinsonien un trouble urinaire, quel qu’il soit, il faut en parler à son généraliste et au neurologue et consulter un urologue. L’urologue a la compétence et les moyens techniques pour analyser le problème et proposer des solutions.
Par ailleurs, parler d’un trouble urinaire, par exemple de ses impériosités urinaires, à son entourage familial, reste encore un sujet tabou pour beaucoup de personnes. En parler sobrement permet pourtant de supprimer bien des incompréhensions.
Pour conclure, il serait souhaitable, à partir d’un certain âge, par exemple 60 ans de consulter par prévention un urologue (éventuellement un gynécologue pour les femmes).
Enfin, la consultation d’un urologue est indispensable en cas de survenue de troubles urinaires, comme les impériosités urinaires.
Bibliographie : Site Internet de Sphère Santé (L’incontinence urinaire par le docteur Dahan, urologue à Paris).
Rédigé par Jean Pierre Lagadec
L’Éveil : un film à (re-)voir.
Publié le 14 août 2014 à 12:22A l’ occasion de la disparition de Robin Williams, Henri DAVID (32 ans de Parkinson), nous a recommandé de voir ou de revoir le film « L’ éveil », film de Penny Marshall, avec un scénario de Steven Zaillian, d’ après le livre éponyme d’ Oliver Sacks.
Acteurs principaux : Robert De Niro & Robin Williams. (Sortie en 1990 aux états-Unis), en France le 20 février 1991.
Ce film parle de l’ avènement de la dopathérapie, de ses bienfaits et de ses effets psychiques secondaires.
Ce film a été tiré du livre « Awakenings » d’ Oliver Sacks, première édition 1973 par Gerald Duckworth & Co, édition revue en 1976 et 1982 par Pan Books
Traduit en français aux éditions du Seuil, avril 1987, avec comme titre : « L’ éveil » d’ Oliver Sacks, Pierre POLLAK en prend référence dans son livre « La maladie de parkinson au quotidien », page 104/105 aux éditions Odile Jacob, août 1993. (On peut trouver ces deux ouvrages sur internet, ainsi que le DVD).
[vu sur le net] PARKINSON : Les troubles du sommeil, indice précoce de la maladie
Publié le 22 juillet 2014 à 14:07article trouvé sur le site Santé log
Des éveils répétés au cours de la nuit, à la somnolence excessive diurne, les troubles du sommeil « vont souvent avec » la maladie de Parkinson, confirme cette étude de l’Université de Dresde. Jusqu’à 70% des patients atteints de la maladie souffrent aussi de ces troubles qui ajoutent un impact négatif supplémentaire sur leur qualité de vie. Ces travaux présentés dans le Journal of Parkinson’s Disease identifient les causes sous-jacentes de ces troubles, décrivent les comorbidités, et suggèrent des options de traitement.
Pour lire cet article dans son intégralité, suivez ce lien…
[Vu sur le net] MALADIE de PARKINSON : L’efficacité à large spectre d’une activité physique adaptée
Publié le 16 mai 2014 à 06:50Article trouvé sur le site santelog.com
La pratique quotidienne d’une activité physique régulière est recommandée pour limiter les répercussions biopsychosociales liées à la maladie de Parkinson.
Pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net…] Du nouveau du côté de la maladie de Parkinson ?
Publié le 14 avril 2014 à 11:38Article trouvé sur le site de Sciences et Avenir
Elle concerne 1% des personnes ayant plus de 65 ans. Et comme notre population vieillit, le pic épidémiologique de la maladie est sans doute pour demain. Comment progressent les recherches à ce sujet ?
Pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Un nouveau remède pour traiter la maladie de Parkinson
Publié le 10 février 2014 à 11:03Vu sur le site La Russie d’aujourd’hui
Généralement, la maladie de Parkinson touche des personnes âgées de 60 à 70 ans, pourtant, ces dernières années, ses symptômes ont commencé à apparaître chez des personnes de 30 à 40 ans. En Russie, environ 2% de la population de plus de 60 ans souffre de cette maladie.
Pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Le ventre, notre deuxième cerveau
Publié le 01 février 2014 à 12:44Article trouvé sur le site du Monde
On s’est aperçu que la maladie de Parkinson, qui s’attaque aux neurones du cerveau, s’en prend aussi à ceux du ventre. Cette maladie neurodégénérative démarre longtemps avant que les premiers troubles moteurs n’apparaissent. Or, quand les tremblements surviennent, il est trop tard puisque 70 % des neurones sont déjà détruits. Si on arrivait à diagnostiquer Parkinson dix à vingt ans plus tôt par une simple biopsie intestinale de routine, cela pourrait permettre d’anticiper sur la destruction de neurones
Pour lire cet article dans son intégralité, suivez ce lien…
[mise à jour, le 17 mars 2014]
Si la vidéo de l’article du Monde ne s’affiche pas, vous pouvez la trouver là…
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.