[vu sur le net] Un gène découvert à Lille
Publié le 31 octobre 2011 à 10:48Trouvé sur le site de Nord éclair
Une équipe de scientifiques rattachée à l’université de Lille 2 a réussi à isoler un nouveau gène à l’origine de la maladie de Parkinson. Cette découverte pourrait aider les médecins à détecter plus rapidement les « personnes à risques ».
Pour lire l’article dans son intégralité, suivez ce lien
Informations Régionales : 29- Association De Parkinsoniens Du Finistere
Publié le 28 octobre 2011 à 07:52Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Eté pluvieux, Automne lumineux…Il faut seulement patienter !
- La rentrée, c’est la reprise de nos points rencontre mensuels à Brest, Morlaix, Quimper et Quimperlé. Nos adhérents de Brest, Quimper et depuis Janvier Ploudaniel sont ravis de retrouver leurs amis aux séances de gymnastique, une fois par semaine (voir texte de Michèle Guianvarch)
- L’appel du 18 Juin a été entendu. Nous étions 66 à Châteauneuf du Faou, réunis autour d’une bonne table. Le temps était exécrable mais les convives n’ont pas tardé à détendre l’atmosphère et à mettre de l’ambiance : histoires, chants, accordéons, danses…Une journée qui laisse de bons souvenirs.
- Pendant l’été, nous avons répondu à plusieurs enquêtes, dont une sur la maladie de Parkinson et psychomotricité. Deux étudiantes se sont déplacées auprès des adhérents de 60 ans et plus. Elles présenteront leur mémoire à Toulouse fin Septembre.
- Courant Octobre, nous organisons une journée ayant pour thème, le maintien à domicile (annulée au mois de Mai). Des intervenants du Conseil Général, de la MDPH , d’un CLIC, de l’ANAH, une ergothérapeute se succèderont et répondront aux demandes du public. Une société exposera du matériel médical pouvant aider nos malades et présentera ses nouveautés.
- La vente du livre Dans la roue de Jo Velly se poursuit. A ce jour, 836 euros ont été versés à la recherche. Un grand bravo à Jean Claude le Guéziec qui a eu cette merveilleuse initiative et qui a écrit ce livre ainsi qu’à Jo, notre champion cycliste, atteint de la maladie de Parkinson qui a bien voulu faire ses confidences. Merci !!!
- Nous participerons en Octobre au forum sur la dépendance à Quimper. Des rendez-vous sont pris auprès des CLIC, maisons de retraite, AFPA pour des réunions d’information …..Nous cherchons des volontaires pour nous aider !!!
Profitons bien de cette fin d’été et à bientôt à Piriac sur Mer.
Claire Ducros
Plan Alzheimer : l’argent, ce grand oublié
Publié le 27 octobre 2011 à 09:20Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
« Un modèle pour le monde. » A la conférence internationale annuelle de l’Association Alzheimer qui se tenait ces jours-ci à Paris, c’est en ces termes que le président de l’association américaine a qualifié le plan français Alzheimer lancé en 2008. Nicolas Sarkozy n’a pas manqué de reprendre l’expression ce mercredi dans le discours en forme de bilan qu’il a énoncé devant un parterre de chercheurs du monde entier.
« Nous voulons doter la France d’un système complet sur l’ensemble du territoire français pour qu’aucun malade d’Alzheimer ne soit ignoré (…) qu’aucune famille française ne soit laissée sans assistance et nous voulons qu’aucune piste de recherche ne soit négligée », le chef de l’Etat rappelant ainsi les trois volets du plan 2008 – 2012 : la santé, la recherche et la solidarité. Et s’il s’est félicité d’avoir « dégagé en cette période de crise un budget considérable de 1,6 milliard d’euros », il ne s’est en revanche pas avancé sur son financement.
Sa décision sur la réforme de la dépendance était attendue mi-juillet, après la remise par le sénateur UMP de Loire-Atlantique André Trillard du rapport sur la prévention de la dépendance. Roselyne Bachelot a déjà rendu sa copie fin juin, avec les recommandations des quatre groupes de travail qui planchaient sur le financement du dispositif selon l’aspect sociétal, démographique, médical et financier. Du tout public au tout privé, plusieurs scénarios sont à l’étude. Les 850.000 malades français d’Alzheimer, leurs familles, les associations de soutien et structures d’aide, tous attendaient que le chef de l’Etat tranche enfin, car ils sont directement concernés puisque 70% des cas de dépendance sont causés par Alzheimer.
« Après 2 ans et demi d’expérimentation, nous sommes maintenant en phase de développement. Les 44 mesures du plan sont une bonne chose… Mais pour ce qui est de l’application, sur le terrain, c’est plus compliqué », commente Marie-Odile Desana, présidente de France Alzheimer. Son souhait serait que la maladie d’Alzheimer ne se résume pas à « un énorme problème financier » même si « pour les familles le problème est toujours le même : l’argent ». Le maintien à domicile est la solution dans 70% des cas, mais « le choix n’est pas toujours libre » : le placement en établissement coûte cher. Et c’est dans ces cas que l’aidant souffre le plus.
La présidente de l’association rappelle ainsi que « 30% des aidants meurent avant le malade ». « S’occuper d’une personne atteinte d’Alzheimer c’est 24h sur 24, l’entourage est épuisé », explique-t-elle. Il existe des dispositifs permettant de soulager les aidants, mais là encore, ils ne sont pas accessibles à tous.
« Quand on sait que la retraite d’une femme s’élève en moyenne à 850 euros par mois, comment peut-on s’offrir les services d’une auxiliaire de vie, le portage des repas à domicile, l’accueil de jour ou l’hébergement temporaire pour prendre quelques jours de vacances, dormir, aller chez le coiffeur ? », interroge Marie-Odile Desana.
Un article de Médiapart (journal numérique) faisant le bilan du plan Alzheimer (bilan assez négatif : de bonnes idées mais pas de financement, en sera-t-il de même pour le futur plan Parkinson)
Pierre LEMAY
Place de l’orthophonie dans la maladie de Parkinson
Publié le 23 octobre 2011 à 08:31Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Les signes de la MP sont la conséquence de l’atteinte du Locus Niger, petite structure du cerveau faisant partie du système extrapyramidal et entrainant la disparition des neurones qui fabriquent la dopamine. Ce système intervient dans le contrôle de tous les mouvements automatiques : posture, marche, parole, écriture.
Conséquence sur la communication :
Troubles de la voix, de la parole et du langage souvent accompagnés par des troubles de l’écriture. Après quelques années d’évolution, une dysarthrie modérée est constante. Ces troubles sont souvent précoces et apparaissent avant les troubles de la déglutition.
Signes observés :
- Dysphonie avec altérations de l’intensité vocale, du timbre, de la mélodie, du débit (voix monotone, bredouillement, intensité diminuée, timbre voilé …)
- Dysarthrie avec articulation imprécise des consonnes. Au niveau de la mâchoire, l’articulation se réduit et la différenciation entre voyelles et consonnes se fait mal (démarrage hésitant, répétition de syllabe, parfois débit de paroles accéléré, rigidité des muscles des lèvres et de la langue avec manque de coordination entre l’émission sonore et l’articulation).
- Dysphagie avec perturbations de la phase buccale, pharyngée, œsophagienne. Les troubles de la déglutition étant une complication tardive dans l’évolution avec formation difficile du bol alimentaire et contraction pharyngée insuffisante avec pour conséquence une perte d’appétit, des difficultés à avaler les médicaments. La dysphagie peut empêcher aussi que la salive soit absorbée automatiquement ; celle-ci s’accumule et peut provoquer des « bavages » en cas de mauvaise posture de la tête (tête baissée).
- Amimie avec diminution de l’expression gestuelle du visage, support habituel de la parole. Les contractions modifient l’expression faciale.
- Troubles cognitivo-visuels apparaissent au décours de la maladie avec troubles de l’attention, de la concentration, pertes de mémoire, troubles du raisonnement, limitation et lenteur du mouvement des yeux et des mouvements tête-yeux.
- Akinésie qui est un ralentissement de l’initiation du mouvement avec raideur musculaire ou au contraire hypertonie, tremblements, et entraine des troubles de l’écriture qui peut être le premier signe de l’installation de la maladie et constituer un motif de consultation médicale. L’écriture est ralentie ou micrographique, reste lisible mais peut être perturbée au point que la phrase soit illisible. Cela entraîne souvent une modification de la signature.
La perte de l’automatisme doit être remplacée par un mouvement volontaire.
Prise en charge orthophonique :
Globalement le but est de renforcer la volonté pour tenter de conserver le plus longtemps les automatismes. Après évaluation, de la dysphonie, de la dysarthrie, de la dysphagie, de l’écriture, une rééducation s’avère indispensable. Les traitements antiparkinsoniens sont efficaces pour l’amélioration de la motricité des membres mais pas efficaces pour traiter les autres problèmes.
La rééducation consistera :
- parler
- détente musculaire, relaxation
- travail du souffle abdominal et de la respiration
- travail de la verticalité, de la posture, du regard,
- travail des praxies bucco-faciales,
- travail de la déglutition afin d’éviter les pneumopathies de déglutition,
- travail vocal pour augmenter l’étendue de la voix, son expressivité
- travail de l’articulation de la parole
- travail du langage en proposant une stimulation de la parole spontanée dirigée
- texture des aliments, adaptation des apports caloriques, posture,
- comportement graphique : position du tronc, du membre supérieur concerné par l’écriture,
- participation et information de l’entourage.
L’orthophoniste informe de la façon de limiter les situations de handicap et de maintenir au mieux la motricité et préserver au maximum l’autonomie. C’est un complément indispensable à la kinésithérapie. Le malade doit devenir co-acteur de sa prise en charge.
Association Solidarités Parkinson 93
Essais cliniques et Autorisation de Mise sur le Marché (AMM)
Publié le 18 octobre 2011 à 18:36Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Le développement d’un nouveau médicament pour le traitement d’une maladie humaine est une entreprise très régulée, nécessitant des années de recherche et un important investissement en temps, en argent et en moyens humains. Le chemin à parcourir pour passer d’un produit prometteur jusqu’à l’obtention d’un médicament approuvé prend souvent de 10 à 15 ans, et la plupart des produits expérimentés (plus de 90%) ne vont jamais aussi loin.
La durée de développement du produit peut créer de l’impatience et de la frustration chez le patient et sa famille, chez les médecins, et les firmes pharmaceutiques. Mais chez tous les acteurs concernés, il y a un large assentiment pour exiger une évaluation scientifique du produit.
Après plusieurs années d’études en laboratoire, puis éventuellement des essais sur des cobayes animaux, le produit (ce candidat médicament !), devra, avant d’être autorisé à la mise sur le marché (AMM), subir un certain nombre de tests, appelés essais cliniques.
Les essais cliniques :
Les autorités gouvernementales exigent que tous les médicaments potentiels passent une série de tests avant d’être proposés aux malades. Ces tests comprennent les essais cliniques qui ont pour but d’examiner l’innocuité et l’efficacité d’un médicament potentiel. Les essais cliniques se déroulent en 3 phases successives, avant l’approbation du médicament, ces phases pouvant se superposer. Généralement, les phases se déroulent de la façon suivante :
- Phase I : Ces essais cliniques sont l’occasion de la première application du produit à des sujets humains, en fait des volontaires en bonne santé. Ces essais ont pour but de déterminer l’innocuité, les effets indésirables, la tolérance, l’absorption, la distribution, le métabolisme, l’élimination et la pharmacocinétique.
- Phase II : Ces essais cliniques sont réalisés sur un nombre limité de patients. Ils ont pour but : d’évaluer l’efficacité du médicament pour des indications spécifiques et ciblées, de déterminer le dosage toléré et le dosage optimal, d’identifier les effets indésirables possibles et les risques.
Bien qu’il n’y ait pas de définition officielle, on utilise parfois les termes Phase IIa et Phase IIb.
- La Phase IIa est utilisée pour décrire un essai clinique évaluant l’efficacité, les effets indésirables et les risques sanitaires.
- La Phase IIb, succédant à IIa, elle évalue la tolérance au dosage, la fréquence optimale du dosage, et cela sur un nombre de patients plus important que dans la phase IIa.
Ces essais de Phase II concernent pour la première fois des patients atteints de la maladie. Ces patients sont répartis de façon aléatoire (random) en 2 groupes, l’un recevant le produit, l’autre un placebo et selon une procédure en double aveugle. Les résultats des patients des 2 groupes sont comparés à la fin de l’essai.
- Phase III : Si on trouve que le produit est potentiellement efficace et présente une innocuité acceptable dans l’essai de Phase II, le programme des essais cliniques sera étendu pour démontrer l’efficacité, le dosage optimal et l’innocuité du produit et cela sur une population étendue de malades sur des sites dispersés géographiquement. En fait, les essais de Phase III concernent de plusieurs centaines à plusieurs milliers de patients, selon la maladie et l’importance espérée de l’effet du produit.
Par ailleurs, plus l’efficacité du produit est faible, plus le nombre de patients de l’essai III devra être élevé. Comme en Phase II, les patients sont répartis de façon aléatoire en 2 groupes, selon la procédure en double aveugle, pour une comparaison patients avec produit/patients avec placebo.
- Phase IV : Nous citerons pour mémoire la Phase IV qui recouvre les essais sur le médicament après sa mise sur le marché.
L’autorisation de mise sur le marché (AMM)
L’autorisation de mise sur le marché ou AMM est l’accord donné à un médicament pour être commercialisé. Lorsqu’un laboratoire pharmaceutique désire mettre en vente un produit de santé (médicament, produit d’analyse, etc.), il doit présenter un dossier auprès de l’autorité compétente du pays concerné : l’Agence Française de Sécurité Sanitaire des Produits de Santé (AFSSAPS) pour la France, la Food and Drug Administration (FDA) aux Etats Unis, l’Agence Européenne des Médicaments (EMEA) en Europe. Le dossier déposé auprès de l’autorité compétente est établi à partir des résultats obtenus à l’issue des essais de Phase III.
Cet article a été rédigé à partir des articles cités en bibliographie, traduits et résumés.
Jean Pierre LAGADEC
Bibliographie :
— Site Internet de Santhera Pharmaceuticals à la rubrique Fipamezole
— Discovering and Developping New Medications, The long and challenging journey de William T Andrews
Vers un traitement pour la maladie de Parkinson ?
Publié le 17 octobre 2011 à 07:41Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Les patients atteints de la maladie pourraient être soignés grâce à des cellules issues de leur peau.
Un article, paru dans le New Scientist du 7 juillet 2011, rapporte que Vania Broccoli de l’Institut Scientifique San Raffaele à Milan en Italie et ses collègues auraient trouvé un moyen de transformer des cellules de peau en neurones spécialisés pouvant fabriquer de la dopamine. Ce neurotransmetteur situé dans notre cerveau, dont les patients atteints de la maladie de Parkinson en sont déficients, est à l’origine de notre mobilité. En rétablissant le niveau de production de la dopamine à la normale, la mobilité des patients pourrait nettement s’améliorer. Bien que les virus utilisés ne puissent pas perturber l’ADN et causer le cancer, l »équipe précise toutefois qu’elle a dû d’abord infecter les cellules de la peau pour réaliser les facteurs de transcription.
« Notre objectif est d’utiliser des cellules de souris en premier, puis les cellules humaines dans des souris », explique Vania Broccoli. « Si cela fonctionne, nous allons passer à des modèles de singe de la maladie. » Son équipe essaie également d’évaluer quelles méthodes de reprogrammation des cellules de peau pourraient passer par des virus sans aucun risque pour les receveurs humains.
Article transmis par Sylvain BIELLE
Plus de clairvoyance pour la recherche causale
Publié le 14 octobre 2011 à 14:55Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Par le professeur Dr. Peter JENNER
Director du Neurodegenerative diseases Research Centre of School Of Health and Biomedical Sciences, King’s College, Londres
Traditionnellement, la maladie de Parkinson est associée à la dégénérescence des neurones dopaminergiques dans la substantia nigra et à la perte de dopamine striatale qui en résulte, facteur déclenchant des symptômes moteurs. Un point de vue qui explique pourquoi depuis près de quarante ans, la substitution de la dopamine manquante par l’administration de levodopa ou d’agonistes dopaminergiques constitue la clé de voûte du traitement antiparkinsonien. Un point de vue parfait dont la véracité n’est pas contestée, mais qui, comme nous le savons aujourd’hui, est nettement insuffisant.
En réalité, la maladie de Parkinson est définie par une multitude d’altérations pathologiques – dans le cerveau comme dans les organes périphériques – et par de nombreuses anomalies biochimiques cérébrales qui résultent des altérations pathologiques primaires ou des adaptations consécutives à la perte de dopamine.
Tout cela modifie également l’équilibre de différents autres systèmes neurotransmetteurs, qui à leur tour contribuent au déclenchement des symptômes moteurs ou non-moteurs du Parkinson. S’ajoutent à cela les fluctuations motrices (phénomène de « wearing-off » et phases « on/off ») et les complications motrices qui accompagnent le traitement médicamenteux et la progression de la maladie.
La multiplicité des facteurs cités et leur influence contradictoire explique la complexité de la maladie de Parkinson et le nombre de difficultés que doivent surmonter les médecins quand ils essaient de contrôler au mieux les différents aspects du tableau clinique très individuel du Parkinson.
Tout inconvénient manifeste n’en est pas un.
Nombre de ceux qui ont commencé la lecture de cet article ne souhaitent pas poursuivre au-delà de ce point. L’espoir de pouvoir isoler et analyser les relations très complexes décrites précédemment semble trop faible pour permettre une compréhension détaillée de la situation. Cependant, si abstrus que cela semble, c’est précisément de la complexité du Parkinson que pourrait découler une nouvelle approche pour le futur traitement médicamenteux d’une maladie qui est davantage un syndrome tout entier.
Ci-après, je souhaite notamment développer la conscience du fait que les processus de La maladie de Parkinson dépassent largement une simple baisse du taux de dopamine striatale et que les traitements futurs devraient suivre une approche « intégrale » afin d’obtenir une normalisation globale du déséquilibre des transmetteurs occasionné par la maladie de Parkinson.
La pathologie du Parkinson
Quiconque sort de l’arène dopamine pour la première fois découvre rapidement l’ampleur et la complexité du tableau pathologique du Parkinson. La perte des neurones n’a pas lieu seulement dans le système dopaminergique. Elle concerne également différents systèmes monoaminergiques, parmi lesquels le locus coeruleus et les noyaux du raphé. Elle conduit à une baisse de la concentration en noradrénaline et en sérotonine (5‑HT) (deux substances transmettrices comme la dopamine) dans différentes zones du cerveau.
Par ailleurs, les dites projections cholinergiques corticales dégénèrent dans le prosencéphale. Il s’agit d’altérations pathologiques bien documentées, clairement identifiable en tant que Parkinson par la présence de corps de Lewy. Les caractéristiques pathologiques dans les noyaux olfactifs, dans le noyau dorsal du nerf vague et du noyau pédonculopontin génèrent des altérations de l’innervation dans le tronc cérébral, le mésencéphale et le prosencéphale par les neurotransmetteurs acétylcholine, glutamate et GABA (acide gamma-aminobutyrique).
Une telle analyse détaillée des pertes de neurones dans le cerveau montre clairement qu’en cas de Parkinson, les neurones disparaissent dans des régions très différentes du cerveau – c’est la raison pour laquelle différents systèmes de transmission sont atteint.
Tout ceci indique que la maladie de Parkinson est caractérisée par des altérations pathologiques complexes qui ne concernent pas uniquement la dopamine, mais bien plusieurs neurotransmetteurs.
Malheureusement, personne ne sait très précisément comment tout cela mène aux symptômes du Parkinson. Cependant, étant donné que la maladie de Parkinson comporte des symptômes moteurs et non-moteurs qui réagissent très mal, voire pas du tout à la médication dopaminergique, il est fort possible que ces symptômes résistants à la thérapie émanent de la perte de neurones non-dopaminergiques en dehors des ganglions de la base – et soient donc imputables à un déséquilibre dans un autre système de transmission.
Cette hypothèse semble d’autant plus probable que l’on sait aujourd’hui que d’autres neurotransmetteurs – tels que la noradrénaline, la sérotonine (5‑HT) et l’acétylcholine – interagissent de manière complexe avec les neurones dopaminergiques et jouent par conséquent, selon toute vraisemblance, un rôle dans les aspects moteurs de la maladie de Parkinson. En outre, le lien entre les caractéristiques pathologiques dans les régions non-dopaminergiques du cerveau et la progression lente de la maladie, pourrait être d’une importance capitale. A cet égard, nous sommes à présent contraints de penser de manière non conventionnelle.
La maladie se déclare-t-elle tout à fait ailleurs ?
Jusqu’à présent, la recherche des causes du Parkinson mettait l’accent sur la substance noire et la perte de neurones dopaminergiques. Une approche qui pourrait se révéler fausse. En effet, certaines observations indiquent que la maladie n’apparaît ni dans la substance noire, ni dans les ganglions de la base !
Au contraire, on suppose qu’il s’agit plutôt d’une pathologie systémique qui trouve son origine dans les organes périphériques, chemine via le système nerveux central dans le tronc cérébral, s’étend dans le cerveau et seulement ensuite atteint les neurones dopaminergiques de la substance noire avant que les neurones cholinergiques qui alimentent le prosencéphale soient détruits.
Certes, ce scénario est controversé – mais le concept de maladie progressive correspond parfaitement bien aux nombreuses altérations pathologiques et biochimiques et au fait que les symptômes moteurs n’apparaissent que relativement tard dans l’évolution de la maladie et qu’ils sont précédés par toute une série d’aspects non-moteurs tels que la constipation, la perte d’odorat, les jambes sans repos, les troubles du comportement dans le sommeil paradoxal, les dépressions et les états anxieux.
Altérations adaptatives
Pour en revenir à la perte primaire de neurones dopaminergiques dans la substance noire, il s’avère que des altérations adaptatives dans les processus biochimiques apparaissent d’une part dans les réseaux des ganglions de la base, et d’autre part dans les boucles qui commandent les mouvements volontaires via le thalamus, le cortex-moteur et en retour vers les ganglions de la base. En d’autres termes : si l’alimentation en dopamine des ganglions de la base vis la substance noir est perturbée, l’activité des neurones qui utilisent les autres transmetteurs que la dopamine (par ex. : l’acétylcholine, le glutamate ou le GABA) est obligatoirement modifiée. Et ce parce que les neurones des ganglions de la base sont agencés dans des chaînes alignées ou parallèles, qui traitent les informations motrices, sensorielles ou cognitives et permettent les mouvements contrôlés par le biais de boucles avant et arrière.
Ou plus simplement : en cas de Parkinson, la perte de dopamine modifie parallèlement l’activité électrique des neurones, au-delà de la voie dopaminergique endommagée ! La libération des neurotransmetteurs qui acheminent les signaux entre les neurones successifs de la chaîne est également transformée. Ainsi, la perte de dopamine dans les ganglions de la base génère également des modifications dans la transmission du signal par l’acétylcholine, le glutamate et le GABA. Cela explique pourquoi des médicaments, tel l’Amantadine, antagoniste des récepteurs NMDA, et le benzhexol, antagoniste de la muscarine, qui agissent sur d’autres systèmes de transmission que le système dopaminergique, peuvent influencer les symptômes du Parkinson. L’action positive d’une pallidotomie et de la stimulation cérébrale profonde s’explique.
Que signifie tout cela ?
La substitution traditionnelle de la dopamine par la L‑dopa permet sans aucun doute une amélioration drastique des symptômes moteurs du Parkinson et, dans une certaine mesure, des problèmes non-moteurs tels que les troubles du sommeil, les altérations de la perception sensorielle et les dépressions.
De grands défis doivent encore être relevés lors du traitement de toute la gamme des composantes pathologiques motrices (marche, équilibre) et – notamment – de nombreux aspects non-moteurs (capacités cognitives, langage, comportement obsessionnels, douleurs), et des complications motrices connues (dyskinésies, freezing) et des fluctuations. Pour un meilleur contrôle thérapeutique, nous devons toutefois regarder et penser plus loin et créer de nouvelles conditions dans lesquelles les altérations neuronales à la fois dopaminergiques et non-dopaminergiques peuvent être abordées – et ce à l’intérieur comme à l’extérieur des ganglions de la base. En matière de traitement médicamenteux, nous devons donc adopter une approche intégrative, globale.
Il est éventuellement envisageable de cibler individuellement les systèmes non-dopaminergiques, dont on sait qu’ils sont touchés par la maladie de Parkinson. Des tentatives sont déjà conduites actuellement, avec des médicaments qui agissent sur les récepteurs de la sérotonine (sarizotan), de la noradrénaline (fipamezole) et de l’adénosine (istradéfylline, preladenant). Cependant, à ce jour ces substances ne constituent qu’un complément au traitement dopaminergique. Les patients doivent donc prendre encore plus de pilules et ces dernières n’apportent jusqu’à présent que peu de progrès.
A la recherche de « la » superpilule
Le plus grand espoir reposerait sur les médicaments multifonctionnels, qui combinent plusieurs effets pharmacologiques, remplacent la dopamine tout en stabilisant et en normalisant les anomalies des transmetteurs sur lesquelles reposent de nombreux symptômes de la maladie de Parkinson.
Toutefois, compte tenu de la complexité des liens de causalité, il est plus difficile de savoir comment une telle action intégrale doit être visée. La transmission de l’activité électrique des neurones pourrait être une possibilité. Elle est définie par le travail des dits canaux ioniques, qui régulent le flux du calcium, du potassium et du sodium vers les neurones et en dehors des neurones. Ce mécanisme général, qui est valable pour de nombreux types de neurones différents, pourrait offrir la future génération de molécule pour le traitement de Parkinson.
Des expériences prouvent le potentiel de tels concepts futuristes. Elles démontrent que les modifications de l’activité des canaux sodiques dans le sous-thalamus peuvent provoquer des améliorations des composantes cliniques de Parkinson qui ne peuvent aujourd’hui être contrôlées que par des interventions chirurgicales. Une autre application pourrait toutefois en résulter : une normalisation de la fonction neuronale dans l’ensemble du cerveau.
Malheureusement de tels médicaments restent jusqu’à présent un pur concept – et sont loin d’être disponibles. Il ne fait toutefois aucun doute que considérer le cerveau dans sa globalité fait davantage avancer la recherche que de se concentrer sur le seul système dopaminergique. Le Parkinson est beaucoup trop complexe pour cela.
Source : EPDA Plus, n°14 2010
Dans la revue Parkinson Suisse N°102 de juillet 2011
Lu par Jean GRAVELEAU
La Recherche : un long parcours…
Publié le 12 octobre 2011 à 08:25Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
C’est fin 1999 que la recherche sur la Xénotransplantation a débuté, à l’INSERM de Nantes sous la direction de Philippe BRACHET. CECAP RECHERCHE avait alors subventionné le jeune chercheur Benoît MELCHIOR.
Depuis plus de 10 ans maintenant… Cela prouve que le chemin est long et parsemé d’embûches pour arriver à un résultat satisfaisant pour les malades ? Que de paramètres à vérifier, de stratégies à confirmer…
Première étape de cette recherche : la création d’un porc transgénique
Philippe BRACHET écrivait dans le Parkinsonien Indépendant N° 24 de mars 2006 :
Près de 5 ans ont été nécessaires pour obtenir deux animaux transgéniques, après 2.286 injections d’œufs ensuite réimplantés dans des truies, qui ont abouti à la naissance de 151 porcelets seulement, dont 2 présentaient les propriétés recherchées.
Tout cela pour dire que la Recherche est toujours un grand espoir mais qu’il faut s’armer de patience pour en constater un résultat définitif et probant.
Donc PATIENCE, ne nous emballons pas aveuglément sur des annonces alléchantes que l’on croirait définitives pour notre bien. Wait and see (attendre et voir) disent les Anglais.
Lire dans ce numéro l’article très intéressant : « Plus de clairvoyance pour la recherche causale »
Xénotransplantation : les anticorps contre-attaquent !
Publié le 09 octobre 2011 à 22:44La maladie de Parkinson est une maladie progressive caractérisée par la dégénérescence bilatérale des neurones dopaminergiques de la substance noire. La destruction des neurones dopaminergiques de la substance noire se projetant dans le striatum a pour conséquence une diminution de la sécrétion de dopamine au niveau de cette structure. Ce déficit en dopamine est à l’origine des principaux troubles caractéristiques de la maladie de Parkinson.
Actuellement, il n’existe pas de traitement curatif de la maladie, mais différents traitements symptomatiques sont utilisés. L’administration par voie orale de L‑DOPA (lévodopa), précurseur de la dopamine capable de traverser la barrière hématoencéphalique, est l’un des plus couramment prescrits. Un inconvénient majeur de la prise de L‑DOPA est l’apparition, au bout de quelques années, de dyskinésies (mouvements anormaux) qui aggravent fortement le handicap du malade. Plus récemment, une stratégie basée sur la stimulation électrique du noyau subthalamique, entre autre, a été développée. Son efficacité sur les troubles moteurs est assez spectaculaire, dans la plupart des cas, mais les risques chirurgicaux et les critères d’inclusion en font une opération accessible à un très faible nombre de patients. De plus, de nombreux symptômes ne sont pas corrigés par ces thérapies.
Aussi, il apparaît important de poursuivre les recherches sur les stratégies restauratrices, notamment la greffe intracérébrale de neuroblastes.
Des neuroblastes mésencéphaliques issus d’embryons humains (8 à 9 semaines) et transplantés dans le striatum de patients parkinsoniens ont conduit à des améliorations cliniques basées notamment sur la production de dopamine par les neurones greffés. Cependant, le recours à des embryons d’origine humaine pose des problèmes éthiques et logistiques, notamment dus au fait que 7 à 8 embryons sont nécessaires pour réaliser ces greffes. D’où l’intérêt d’utiliser des neuroblastes d’origine animale et en particulier porcine. En effet, le porc présente de nombreux avantages pour la xénotransplantation : un grand nombre d’embryons à chaque portée, une facilité d’élevage, la possibilité de contrôler la reproduction des animaux et de pouvoir pratiquer des manipulations génétiques. De plus, son cerveau étant de grande taille, les neurones porcins ont la capacité d’émettre des neurites sur de longues distances comme chez l’Homme. Une survie des cellules greffées, une réinnervation du striatum ainsi qu’une récupération des fonctions motrices ont été observées lors d’essais cliniques menés chez certains patients parkinsoniens traités par des immunosuppresseurs (molécules permettant de limiter l’activité du système immunitaire). Mais le problème rencontré reste le rejet de ces greffes.
En effet, en l’absence d’immunosuppresseur comme la cyclosporine A, les greffes de neuroblastes porcins dans le striatum de rat sont rejetées au bout de 7 – 8 semaines. Les traitements par des immunosuppresseurs prolongent la survie de la greffe, mais de manière transitoire, de plus, utilisés à fortes doses, ceux-ci entraînent des effets secondaires, notamment une toxicité rénale. Il est donc important de comprendre et d’étudier les mécanismes en cause dans le rejet pour envisager une survie à long terme de la greffe.
Diverses études ont mis en évidence un rôle important de la réponse immunitaire cellulaire dans le rejet. L’analyse de xénogreffes chez le rat a révélé un recrutement précoce des cellules dendritiques Ces cellules, connues pour leur rôle dans la présentation des antigènes, pourraient favoriser le recrutement de lymphocytes T dans le cerveau. En effet, en l’absence d’immunosuppresseur, on observe vers 7 à 8 semaines, une forte infiltration de la greffe par des lymphocytes T et des cellules dendritiques. Cette réaction immune est accompagnée d’une activation des cellules microgliales. Elle a pour conséquence le rejet de la greffe.
Outre la réponse cellulaire, il a été observé un dépôt d’anticorps et de complément au niveau du greffon. Cette observation suggère une réponse humorale, caractérisée par la production d’anticorps dirigés contre la greffe, qui, à ce jour, a été très peu étudiée.
Nos travaux au sein de l’INSERM U643 ont pour but d’étudier la réponse humorale lors de xénogreffes. Pour cela, nous nous intéressons à l’analyse de la production d’anticorps dans le sérum de rats greffés avec des neuroblastes porcins.
Les anticorps produits suite à la greffe vont venir se fixer sur les cellules porcines du greffon et le détruire. Nous avons pu mettre en évidence que la production d’anticorps augmentait en fonction du délai post greffe et du statut de la greffe. En particulier, une forte concentration d’anticorps est observée dans le sérum de rats pour qui la greffe est rejetée.
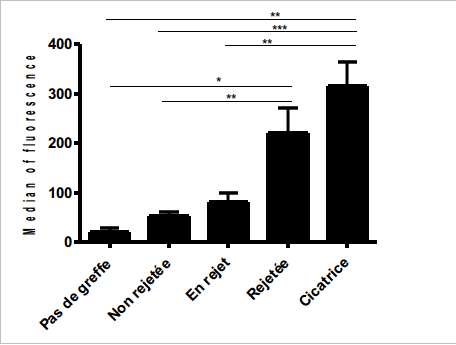
De plus, ces anticorps ont la capacité de cibler différentes populations cellulaires tels que les neurones et les astrocytes. Nous essayons maintenant de déterminer dans quelle mesure cette réponse humorale est importante dans le phénomène du rejet par le suivi de la survie de la greffe chez des rats ne possédant plus d’anticorps. En effet, il est important de pouvoir visualiser quelle est la balance dans le rejet entre les réponses immunitaires cellulaire et humorale. Ces données nous permettront de mieux comprendre le rejet dans le but final de développer des stratégies immunosuppressives locales pouvant intervenir sur les deux types de réponse immunitaire afin de permettre une survie de la greffe à plus long terme.
Je tenais à remercier tous les membres de l’association CECAP pour leur soutien dans la réalisation de ce travail.
Elodie MATHIEUX – INSERM 643 Nantes
Les pesticides à nouveau mis en cause
Publié le 07 octobre 2011 à 08:31Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Parmi les publications de ces dernières années, diverses études montraient qu’une exposition prolongée aux pesticides entraînait un risque accru de Parkinson. A ce propos, des chercheurs américains ont, pour la première fois, analysé les liens de cause à effet. Il semblerait que la substance active roténone bloque le développement des mitochondries et empêche la production d’énergie cellulaire. Le paraquat, quant à lui, intensifie la formation de dérivés de l’oxygène qui endommagent les structures cellulaires. D’après les auteurs de l’étude, les personnes qui ont été exposées aux pesticides précités courent un risque 2.5 fois plus grand d’être touché par la maladie que les autres.
Source : National Institut of Health
Articles lus dans le Parkinson suisse n°102 de juillet 2011 par Jean GRAVELEAU
Risque de démence et Parkinson
Publié le 05 octobre 2011 à 09:48Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Le Parkinson est souvent associé à des problèmes neuropsychologiques et neuropsychiatriques dont la prévalence augmente avec l’âge. C’est ce qu’à rapporté le Professeur Heinz Reichmann, de Dresde, lors du congrès Parkinson 2011 à Kiel. Il a fait référence à une étude réalisée sur 1 300 patients âgés de 66 à 75 ans, dont 38% souffraient de démence, 35% de dépression et 18% de psychose. Seul un tiers des patients n’étaient atteints d’aucun trouble. D’autres études confirment que le risque de démence est multiplié par six pour les patients parkinsoniens. M. Reichmann explique que 25% des patients développent une démence huit ans après le diagnostic, 50% douze ans après et plus des deux tiers seize ans après – celle-ci se manifestant aux environs de la 70ème année, indépendamment de la durée de la maladie. Une étude de 2005 donne les mêmes résultats : au bout de quinze années, environ un tiers des 149 patients participants vivait encore. 50% souffraient d’une démence, l’autre moitié de dépressions et d’hallucinations.
Article lu dans le Parkinson suisse n°102 de juillet 2011 par Jean GRAVELEAU
Les résultats encourageants d’une thérapie génique
Publié le 04 octobre 2011 à 12:55Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
De nouveaux espoirs pour les parkinsoniens dont les symptômes ne réagissent pas aux traitements médicamenteux traditionnels : à l’avenir, une thérapie génique pourrait permettre de limiter les troubles moteurs.
Les neurologues de l’équipe du professeur Peter A. LeWitt de Bloomfeld (Etats-Unis) ont franchi une étape supplémentaire dans le développement d’une thérapie génique pour traiter les symptômes moteurs du Parkinson résistants au traitement.
Dans le cadre d’une étude en double aveugle contrôlée contre placebo, ils ont introduit un gène de l’enzyme glutamate-décarboxylase (DAB) dans le cerveau de 22 patients. Des expérimentations sur des animaux ont déjà prouvé que ce gène pouvait intensifier l’activité du neurotransmetteur GABA (acide gamma-aminobutyrique) dans le noyau sous thalamique, qui participe au contrôle de la motricité dans le cerveau. Le groupe témoin était composé de 23 patients parkinsoniens. Ils ont également subi toutes les interventions chirurgicales, mais une injection de sérum remplaçait celle du gène. L’âge des participants allait de 30 à 75 ans. Tous souffraient du Parkinson depuis au moins 5 ans.
Résultats d’une première étude
Les résultats de l’étude, publiés au mois de mars 2011 dans l’édition en ligne du magazine spécialisé The Lancet Neurology, sont encourageants : chez les patients traités par le gène, les fonctions motrices d’après l’échelle UPDRS (United Parkison’s Disease Rating Scale) se sont améliorées de 23% en l’espace de six mois, contre 12.7% chez les patients du groupe témoin. Les symptômes ne se sont aggravés chez aucun des patients traités – contrairement à quatre patients du groupe témoin.
Cette étude confirme ainsi dans une large mesure les résultats d’une étude réalisée en 2007 sur cette thérapie génique. A l’époque, il n’y avait pas de groupe témoin et les sceptiques avaient crié à l’effet placebo.
Bien que tous les patients ne se soient plaints que de légers effets secondaires tels que des céphalées et de la nausée, d’autres chercheurs, tels que Michael Hutchinson de la New York University School of Medicine, modèrent les espoirs et évoquent la possibilité d’une réponse négative. « Personne ne sait combien de temps les effets durent. Par ailleurs, un virus adéno-associé inoffensif a été utilisé comme vecteur génétique pour intégrer le gène. Toutefois, personne ne peut dire quelles séquelles à long terme il peut avoir », explique-t-il. Dans un commentaire sur l’étude publié dans The Lancet Neurology, M. Hutchinson écrit que les résultats de l’amélioration des symptômes par la stimulation cérébrale profonde (stimulateur neurologique), qui a également lieu dans le noyau sous-thalamique, sont jusqu’à deux fois meilleurs que ceux que permet la thérapie génique.
Source : www.thelancet.com
Éditorial
Publié le 03 octobre 2011 à 10:08Article paru dans LE PARKINSONIEN INDÉPENDANT n°46 – octobre 2011
Nous avons été un peu en manque de textes et j’ai du puiser dans la production de l’association suisse qui réalise une excellente revue toujours bien informée. Qu’elle en soit ici remerciée.
Il m’a semblé fort pertinent de vous soumettre un texte du docteur Peter JENNER directeur d’une institution de Londres. Il souligne tout l’intérêt qu’il y aurait à ouvrir les recherches dans une direction plus large qu’actuellement : car se fixer comme objectif le seul phénomène de la perte de neurones dopaminergiques et les effets liés à la baisse de dopamine dans le cerveau, fait l’impasse sur de nombreux phénomènes complémentaires qui s’avèrent, à la longue, invalidants. Cela ne veut pas dire abandonner les recherches en cours bien au contraire mais tenter de trouver des réponses multifonctionnelles aux différentes gênes qui perturbent notre vie quotidienne.
Ce n’est pas pour demain que l’on trouvera ce remède « miracle » multifonctionnel mais cela semble crédible de se donner les moyens d’une recherche plus ouverte sur les causes diverses qui touchent d’autres anomalies biochimiques provoquant des symptômes divers. Telle est la thèse de ce directeur d’un service de recherche.
La situation économique actuelle ne nous incite pas particulièrement à l’optimisme. J’en veux pour preuve la circulaire que nous vous invitons à lire sur les remboursements des frais de transport en cas de longue maladie. Ce n’est qu’un début, j’en ai peur ; d’autres mesures vont sûrement apparaître liées à la nécessité de faire des économies ! Il est sans doute nécessaire de tout faire pour tenter de retrouver les équilibres indispensables à la survie de notre système de santé. Mais ne va-t-on pas vers une Sécurité Sociale à plusieurs vitesses l’une réservée à ceux qui ont les moyens de se soigner et l’autre un minimum vital tout juste correct pour les plus pauvres ? Soyons vigilants !
Et je ne crois pas que le « Plan Parkinson » annoncé à grands bruits médiatiques va permettre de rebondir. En effet, si l’on compare avec les résultats de la « grande cause nationale » (dixit le Président) de lutte contre la maladie d’Alzheimer, il s’avère que les très bonnes intentions exprimées par les partenaires, se heurtent au mur de moyens financiers inexistants ! Là aussi, soyons très vigilants et demeurons attentifs à tout ce qui va se dire et, surtout, se faire en la matière d’autant plus que nous allons entrer dans une période de « promesses électorales » diverses !
Nous saurons, avec nos associations prendre les moyens de réagir en temps et en heure ; c’est là tout l’intérêt d’être regroupé : à plusieurs nous sommes plus forts que seul dans son coin !
Jean GRAVELEAU graveleau.jean2@orange.fr
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.