Témoignages : les cauchemars parkinsoniens…
Publié le 22 mars 2011 à 21:12Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
Les troubles du sommeil sont fréquents et variés chez le Parkinsonien. Le sujet a déjà fait l’objet d’un article dans le numéro 26 du Parkinsonien Indépendant d’août 2006 sous le titre « Des troubles du sommeil aux conséquences multiples ». Parmi tous les troubles évoqués dans cet article, je souffre surtout de cauchemars. Aussi après vous avoir raconté mes mésaventures nocturnes, je vous donnerai l’avis des médecins et des chercheurs en neurosciences sur les cauchemars Parkinsoniens, avant de se demander que peut-on faire ?
Des nuits agitées :
Depuis le début de ma maladie, il m’arrive parfois dans mon sommeil de m’agiter dans le lit conjugal, de lancer des coups de pied ou de bras, tout en criant ou en insultant un ennemi imaginaire. Réveillé en urgence par mon épouse, qui songe surtout à esquiver les coups, je ne conserve aucun souvenir de ce cauchemar. Quand mon épouse me raconte ce que j’ai fait et dit, je suis tout à fait incapable d’en expliquer le contenu par des évènements de ma vie. Je n’ai pas d’ennemi, et je n’utilise pas de mots orduriers.
De plus, il m’est arrivé à la suite de cauchemars, deux incidents qui auraient pu être plus graves : La première fois, je suis tombé du lit et en me relevant, sans doute brutalement dans l’obscurité, j’ai heurté un meuble et me suis blessé au bras. Le lendemain matin, les draps étaient maculés de sang. La deuxième fois, je suis encore tombé du lit, et me suis blessé à l’arcade sourcilière. De plus, j’ai pu constater que dans ma chute, j’avais heurté du front un coin de meuble situé à plus d’un mètre de haut. J’étais donc plus ou moins debout sur le lit avant de tomber.
Certains lecteurs doivent penser que j’exagère dans la description de ces nuits agitées. A ces lecteurs sceptiques, je conseillerais la lecture d’un article, intitulé : « Quand vivre son rêve, c’est le cauchemar des autres », où le docteur Delphine Oudiette évoque par exemple des tentatives de strangulation ou de défenestration.
Je pense que beaucoup de Parkinsoniens sont sujets aux cauchemars. La plupart d’entre eux préfèrent ne pas en parler. Les conjointes (conjoints) victimes de ces extravagances se confieraient plus volontiers.
Pourquoi des cauchemars ?
Tout d’abord quelques rappels sur le sommeil (Source : Institut National du Sommeil). Notre sommeil se divise en trois phases : le « sommeil léger », le « sommeil lent profond » et le « sommeil paradoxal ». L’alternance entre ces trois phases forme un cycle de sommeil qui s’étale sur près de 90 minutes. Une nuit complète correspond généralement à 4, 5 ou 6 cycles, soit l’équivalent de 6 à 9 heures de sommeil.
Le sommeil paradoxal est de loin la phase la plus fascinante ! Contrairement aux précédentes, elle se caractérise par une relance très importante de l’activité cérébrale. Alors que nous sommes bien installés dans notre sommeil, c’est à ce moment que les rêves se bousculent dans notre tête. Le pouls et la respiration sont alors irréguliers. On note une atonie musculaire et la présence de mouvements oculaires rapides sous les paupières fermées. C’est cette atonie, qui permet au dormeur, en bloquant ses mouvements d’avoir des rêves paisibles. Le sommeil paradoxal représente en moyenne, 20% de notre temps de sommeil.
Cependant, dès 1986, le psychiatre américain Carlos Schenck décrivait un trouble du sommeil paradoxal, caractérisé par une perte totale ou partielle de l’atonie musculaire et l’apparition de comportements indésirables (parler, frapper, sauter, injurier etc…). Ce trouble a reçu la dénomination de « Trouble comportemental en sommeil paradoxal » (TCSP) ou RBD en anglais. Pendant longtemps, on a considéré que ce trouble du sommeil paradoxal n’avait pas de conséquences sur la vie éveillée.
Mais des études plus récentes ont montré que les patients atteints de TCSP avaient un risque supérieur à la moyenne de voir s’installer une maladie neurodégénérative comme la maladie de Parkinson (MP), la démence à corps de Lewy (DCL) ou l’atrophie multisystémique (AMS). Ces maladies débutent rarement de façon subite. Elles ont débuté sournoisement par atteinte des systèmes neuronaux, plusieurs années avant le diagnostic clinique. D’autres études ont montré que chez un grand nombre de malades, le TCSP représente un stade précoce d’une maladie neurodégénérative, comme la maladie de Parkinson. Ce marqueur précoce pourrait permettre de détecter plus tôt de futurs Parkinsoniens et de les soigner dès que des traitements de neuroprotection seront disponibles.
Par ailleurs, il a été constaté que dans les populations de personnes diagnostiquées MP, plus d’un tiers d’entre elles étaient affligées d’un TCSP. Ces malades sont souvent atteints d’une dégradation de leurs fonctions cognitives, ce qui n’est pas le cas des malades non atteints d’un TCSP. Le TCSP est plus qu’une maladie du sommeil et présente des liens communs avec la maladie de Parkinson.
Que peut-on faire ?
En présence de cauchemars, les solutions qui viennent immédiatement à l’esprit consistent pour protéger le conjoint à aménager le logement pour la nuit : lits séparés ou mieux chambre séparée. Pour protéger la victime des cauchemars, il y a lieu d’éloigner du lit tous les meubles qui pourraient être dangereux en cas de chute et même de prévoir des coussins amortisseurs. C’est à chacun d’imaginer les moyens d’éviter et d’amortir les chutes. Bien entendu, il faut consulter un neurologue ou un psychiatre.
Dans l’article cité en bibliographie, Carlos Schenck répond à des questions fréquemment posées sur les troubles du sommeil, et ce sera la conclusion de cet article : en raison des progrès dans le diagnostic et les traitements, la plupart des troubles du sommeil peuvent être traités avec succès, par des médicaments ou un changement de mode de vie, ou les deux. Ne pas s’inquiéter si les troubles sont peu fréquents. Par contre, si les troubles persistent et s’aggravent, on peut craindre un TCSP.
L’ignorance est un handicap. Il est facile de nier les faits qui se sont passés pendant le sommeil. Il faut se faire raconter le contenu de ses cauchemars.
tout le monde, même bien portant, peut avoir, pendant le sommeil, toute sorte de comportement, à partir de « basic instincts » : sexualité, nourriture, agression…etc.
Enfin, signalons le livre de Carlos Schenck : Sleep The mysteries, the problems and the solutions (disponible sur Amazon)
Jean Pierre LAGADEC
Bibliographie (accessible sur Internet)
Quand vivre son rêve est le cauchemar des autres de Delphine Oudiette (Sciences Humaines.Com)
Trouble comportemental en sommeil paradoxal et maladies dégénératives de J. F. Gagnon (edk.fr)
Advice from Carlos H. Schenck, MD, on Sleep Problems, Strange Behaviors, and When to See a Doctor (health.com).
Enquête MACIF Aidants et Aidés (suite)
Publié le 15 mars 2011 à 16:28Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
ÉTATS GÉNÉRAUX du 23 novembre 2010 à PARIS
La MACIF a terminé son enquête comme prévu le 23 novembre en réunissant plus de 1000 personnes à l’occasion de ses états généraux. Au cours de cette journée des ateliers thématiques ont été réunis, chacun avec un sujet défini.
ATELIER 1 : L’économie de l’aide : entre solidarité collective et responsabilité individuelle, quel partage des coûts ? Intervenant Professeur Henry NOGUES.
Le soutien des proches est une variable déterminante souvent favorable à la qualité de vie de tous. Quand les plus proches sont présents et aidants, la tentation pour la collectivité a toujours été de se désengager au nom d’un principe de subsidiarité mal interprété et d’arbitrages protégeant coûte que coûte les prélèvements obligatoires. La construction de ce welter – mixte est toujours délicate pour éviter l’isolement des aidants et des aidés. Elle suppose intelligence et responsabilité individuelle mais aussi collective car elle implique l’Etat et les collectivités territoriales mais également les employeurs et singulièrement les entreprises de l’économie sociale (associations et mutuelles).
ATELIER 2 : Comprendre pour mieux accepter. Faire face aux regards des autres. Intervenant : Professeur Michaëla MARZANO.
L’autre dérange et déstabilise. Surtout dès lors qu’il est différent, lorsqu’il est malade ou qu’il est touché par un handicap, lorsqu’il est plus faible et qu’il vieillit. Par la différence en effet, il dépayse, étonne, surprend, déstabilise. Il oblige à s’interroger sur la place que l’altérité occupe dans notre vie et sur celle que nous sommes disposés à lui accorder. C’est alors cependant que l’inconnu surgit. La proximité révèle nos faiblesses et nous fragilise : plus on regarde, plus on risque d’avoir peur. Comment sortir de cette peur et faire face aux regards des autres ? Y a‑t-il un moyen pour faire comprendre et accepter la différenceV ?
ATELIER 3 : De l’expérience à l’expertise : le savoir-faire des aidants. Intervenant : Mme Florence LEDUC, Présidente de l’Association Française des aidants.
L’expérience des aidants familiers les amène à développer une véritable expertise sur la situation de la personne aidée. Quels sont les enjeux de celle-ci dans l’évaluation des situations et la prise en charge globale des personnes aidées par les professionnelsV ? C’est ce que cet atelier propose de questionner. Dans une relation parfois difficile ou chaque intervenant doit négocier sa place. Quelles pourraient être les modalités d’un transfert de savoir-faire ?
ATELIER 4 : Les nouvelles technologies au service de la personne aidée ou au service de la personne aidant. Intervenant : Mr Bernard ENNUYER, sociologue.
Le développement des nouvelles technologies pour les personnes en situation d’incapacité ou de handicap semble incontournable car il apporte un confort et un bien-être à de nombreux niveaux : transport, loisirs, culture, éducation, communication. Ces technologies sont plurielles en fonction de l’âge ou du handicap et permettent de conserver une mobilité et une indépendance. Elles s’avèrent aussi très utiles pour alléger la pénibilité de certaines tâches et permettent aux aidants de mieux s’investir sur la qualité des relations humaines et affectives auprès des proches qu’ils accompagnent.
ATELIER 5 : Autocensure et sentiment de culpabilité de l’aidant. Intervenant : Professeur Jacques GAUCHER, psychosociologue.
Face à la dépendance d’un conjoint ou d’un membre de sa famille, l’aidant s’emploie à être disponible, présent et généreux avec celui-ci. C’est mon devoir, je ne peux pas imaginer laisser ce rôle à d’autres … L’aidant se consacre à sa tâche au point de s’y épuiser et de se fragiliser. Insensiblement, il se soustrait à la vie sociale, il renonce à son bien-être, son épanouissement personnel et son entourage ne se rend pas toujours compte, s’y habitue et parfois le laisse se mettre en danger. Parfois même l’entourage le culpabilise s’il entreprenait de trouver des solutions autres et ou complémentaires. « Vous mettez votre mère, votre conjoint en accueil de jour. Moi, je ne pourrais pas, je suis trop attaché à ma mère, mon mari et je sais que je lui ferais du mal ». Est ce devenir un monstre que de chercher de l’aide et du soutien lorsqu’on est dans l’épreuve ?
ATELIER 6 : Un aidant éclairé et librement accompagné. Intervenant : Docteur Alain CALVEZ.
Référent de suivi, gestionnaire de cas, case manager, plusieurs expressions actuellement utilisées pour désigner un éventuel professionnel qui serait en charge, non pas d’une personne ayant un problème complexe d’incapacité, que celle-ci soit consécutive à une maladie chronique ou un état global de pluri-pathologies et de fragilité, mais de l’ensemble de la situation d’un ménage confronté aux conséquences de cet état, en charge d’accompagner un couple aidant-aidé en difficulté. Il y a sûrement pertinence à aborder certaines situations de santé chronique avec une telle approche et en particulier quand une maladie affecte les fonctions intellectuelles supérieures. Toutefois une démarche doit être considérée à la lumière des besoins effectifs d’un couple aidant-aidé. Il ne saurait y avoir aide aux aidants ou aux familles sans consentement des intéressés, sans professionnalisme des réponses.
A la lumière de différentes expériences française et étrangère, il est nécessaire d’envisager le contour de ce type d’action d’aide aux aidants au moment ou le programme MAIA visant une meilleure intégration des services vient d’être généralisé.
Raoul GRIFFAULT
Pesticides : quels effets sur la santé ?
Publié le 14 mars 2011 à 22:06Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
C’est le thème de la conférence qui s’est tenue à LEZAY le 26 novembre. Le conférencier est docteur en pharmacie au laboratoire de recherche du CHU de POITIERS.
L’appellation pesticide recouvre les herbicides, les insecticides et les fongicides. Ces produits que nous absorbons par contact, par inhalation ou ingestion se fixent sur les corps graisseux et à la longue agissent sur nos cellules et les détraquent ainsi que notre système hormonal. La contamination par ingestion se fait par les fruits et les légumes que nous consommons, ce sont les fraises venant d’Espagne qui contiennent le plus de pesticides.
Dans beaucoup de ces pesticides, la molécule est connue et donc peut être analysée ; par contre l’excipient reste inconnu et peut provoquer des troubles comme les maux de tête, nausées, vomissements, allergies, cancers, maladie de Parkinson.
C’est chez les agriculteurs que l’on trouve le plus de Parkinsoniens et de cancers de la prostate. Il est aussi constaté une baisse importante de la fécondité chez les jeunes agriculteurs et une augmentation de la stérilité chez les jeunes agricultrices. Il y a de plus en plus d’enfants d’agriculteurs naissant avec des malformations génitales. Il a également été constaté qu’un bébé était plus handicapé à la naissance si la maman était touchée par des pesticides que si le papa seul était touché.
Il faut souvent des années avant de constater les méfaits des pesticides et donc les chercheurs n’ont pas suffisamment de recul pour dire quel produit est responsable de tel ou tel problème.
Les statistiques montrent aussi que c’est en GUADELOUPE et en MARTINIQUE qu’il y a le plus de cancers de la prostate et ce n’est pas un hasard.
Comme derrière tout cela, il y a d’énormes enjeux financiers, tout ce que nous pouvons faire c’est de ne pas acheter ces produits et également de conseiller à nos adhérents agriculteurs parkinsoniens de ne pas hésiter à porter l’affaire devant les tribunaux bien que monter un dossier soit un vrai parcours du combattant.
Raoul GRIFFAULT
Parkinson : découverte d’un chercheur albigeois
Publié le 09 mars 2011 à 17:46Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
Quand il parle de son métier, Patrice Péran a l’accent qui chante. Normal, cet Albigeois pure souche travaille à l’Unité 825 à Toulouse. Le jeune chercheur de 35 ans, vient d’identifier la signature cérébrale de la maladie de Parkinson (*).
Un simple examen suffira donc demain pour détecter Parkinson ?
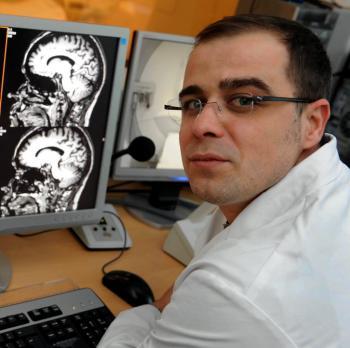 Au départ, j’avais une formation de biologiste, puis j’ai préparé un doctorat de neuropsychologie déjà tourné vers les parkinsoniens avant de m’orienter vers la neuro-imagerie. Le parcours est atypique mais c’est lui qui m’a permis de me trouver à l’interface entre le radiologue, le physicien et le patient. Jusqu’à présent, on ne faisait pas d’IRM pour détecter mais pour vérifier la maladie. Notre travail dé-montre aujourd’hui que l’IRM est capable de faire la distinction entre les cerveaux de patients parkinsoniens et ceux de sujets sains.
Au départ, j’avais une formation de biologiste, puis j’ai préparé un doctorat de neuropsychologie déjà tourné vers les parkinsoniens avant de m’orienter vers la neuro-imagerie. Le parcours est atypique mais c’est lui qui m’a permis de me trouver à l’interface entre le radiologue, le physicien et le patient. Jusqu’à présent, on ne faisait pas d’IRM pour détecter mais pour vérifier la maladie. Notre travail dé-montre aujourd’hui que l’IRM est capable de faire la distinction entre les cerveaux de patients parkinsoniens et ceux de sujets sains.
La revue Brain a donné un écho important à votre découverte. Quelle sera la suite ?
Nous n’en sommes pas encore à la routine clinique. Mais c’est une première pierre. Par contre, après la détection d’Alzheimer révélé aussi par l’U825, l’utilisation d’un ensemble de bio-marqueurs issus de l’IRM, dessine des perspectives prometteuses. En matière de Parkinson, le diagnostic est parfois difficile. En focalisant sur cette signature cérébrale, nous pouvons penser que nous saurons bientôt faire la différence entre les vrais et les faux syndromes parkinsoniens, définir non seulement les profils pathologiques et sains mais aussi ceux des patients à risque. Enfin, il serait intéressant de suivre la maladie et sa détérioration.
(*) Les équipes de l’U825 (Inserm/UPS) dirigées par Pierre Celsis à Toulouse ont travaillé en coopération avec la Fondation Santa Lucia à Rome.
Publié le 25/11/2010 08:33 | Propos recueillis par Ch.R.-P.
Lu par Sylvain BIELLE s.bielle@laposte.net
La RPP (Relaxation Pneumo Phonique) et la maladie de Parkinson
Publié le 08 mars 2011 à 09:38Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
Je suis orthophoniste depuis plus de trente ans et la pratique de la rééducation de la voix m’a conduit à élaborer des outils qui, au fil des années, sont devenus une technique à part entière : la RPP (Relaxation Pneumo Phonique).
J’enseigne aujourd’hui La RPP, et je l’utilise tous les jours dans ma pratique auprès de nombreux patients et, au bénéfice, entre autre, des malades atteints de maladies dégénératives comme la maladie de Parkinson.
Les choses essentielles sont toujours les plus simples. Et les choses simples sont celles auxquelles on ne fait plus attention parce qu’elles sont devenues banales, familières. En effet, quoi de plus banal que respirer ? 15.000 fois par jour nous inspirons et nous expirons. Et nous ne pensons même pas que notre vie en dépend. Si nous nous arrêtons quelques minutes de respirer, nous mourons purement et simplement. Et sans aller jusque là, si nous respirons mal, alors, nous vivons mal.
Dire à quelqu’un comment il doit respirer ne donne en général pas de résultats satisfaisants. C’est comme demander à quelqu’un de regarder ses pieds quand il court dans un escalier. Il risque fort de trébucher. Mais on peut guider quelqu’un vers un bon geste respiratoire sans consignes verbales, en « parlant » à son corps avec les mains.
Pour en revenir à la respiration. Tout le monde sait que notre respiration est sans cesse influencée par nos émotions. Si nous éprouvons une peur, une joie… notre respiration se modifie le temps de cette émotion, puis, l’émotion passée, notre respiration reprend son fonctionnement originel. Mais parfois, lorsque les émotions sont trop fortes ou bien qu’elles durent trop longtemps, ou encore qu’elles sont répétées, nous perdons notre respiration originelle et, sans nous en rendre compte, nous nous installons dans une respiration modifiée et même, parfois, nous pouvons vivre le reste de nos jours de cette façon.
Nous ne respirons plus aussi bien qu’avant. Or, si nous ne respirons plus comme avant, il est évident que nous ne vivons plus comme avant.
Ainsi, cette personne à qui on vient d’annoncer qu’elle a une maladie dégénérative, est dans un état de choc émotionnel qui va modifier son mode respiratoire. Bientôt elle va souffrir autant de mal respirer, que de la maladie elle même, et cette respiration modifiée va l’empêcher de se battre pour guérir car elle aura intégré un mode respiratoire d’échec et non de victoire. Ne croyez-vous pas qu’elle a tout à gagner à retrouver une respiration confiante et que cela va sans doute l’aider à vivre ?
Et bien voilà, la RPP est un chemin privilégié pour retrouver une respiration confiante. C’est une thérapie manuelle, un « langage manuel » qui montre au corps comment retrouver sa respiration d’origine, et donc, comment retrouver le chemin de la vie, pleinement vécue. On vit comme on respire, il faut donc se remettre à respirer comme on veut vivre. C’est ce que propose la RPP.
Comment se pratique La RPP ?
En quelques mots, voici les outils que j’utilise :
Le premier c’est le bercement :
Nous avons pour la plupart tous été bercés quand nous étions enfant, et nous savons tous à quel point cet acte tout simple peut consoler, apaiser, rassurer et effacer nos souffrances et nos craintes… Je berce mes patients tout au long de la séance et de nombreuses tensions s’effacent. C’est un acte régressif qui comme tous les actes régressifs servent d’assise à la progression et à la maturation.
Le deuxième outil c’est la vibration :
La vibration est la manifestation même de la vie. Ce qui vit vibre, et ce qui vibre vit. Dès que nous mettons en vibration une partie de notre corps nous activons les processus de vie à ce niveau, nous remettons en circuit les énergies vitales. Nous démantelons les processus de densification tissulaire qui sont à terme des processus mortifères.
Je fais vibrer le thorax de mes patients afin d’en effriter les édifices d’auto protection qu’ils ont construits à un moment de leur vie et qu’ils ont gardés. Ces murailles sont souvent devenues des prisons à l’intérieur desquelles ils sont enfermés. Le geste respiratoire d’auto protection qui a été protecteur au moment du stress devient toxique s’il perdure dans le temps.
En effet l’état de méfiance qui permet d’éviter de souffrir trop, dans une situation donnée, ne peut devenir un état permanent de vie. Nous sommes faits pour vivre détendus, donc confiants. La respiration aussi doit être confiante et non méfiante.
Le troisième outil c’est le son de la voix :
Il s’agit de la voix même du patient. En effet, la voix met en vibration notre squelette et notre masse corporelle. On sait l’importance que revêt la voix dans les techniques spirituelles des moines en occident ou en orient… L’action apaisante et libératrice du fameux Om tibétain. Dans certaines pathologies dégénératives, les mécanismes d’hypophonie sont très récurrents. De fait, l’intensité vocale est intimement liée à la synergie pneumo phonique. La voix est un fruit du souffle. Je fais émettre des sons vocaux à mes patients et ces sons sont émis sous le contrôle pneumo phonique de mes mains qui dispensent vibrations et bercement pendant leur émission afin de libérer le patient des tensions issues du stress.
Ainsi mes mains travaillent sur le corps du patient et négocient avec lui un accès à la respiration confiante. Avec une main j’invite le patient à aller plus loin dans son geste respiratoire et avec l’autre main je le rassure et l’encourage à le faire. Avec une main je libère les tensions thoraciques issues du stress et avec l’autre main j’efface les densités que ce stress a générées dans l’abdomen. Le patient fait alors, en général, l’expérience d’une libération qui est le signe d’un retour à une vie plus forte et plus sereine.
Faire confiance à la Vie.
Pourquoi est-il si difficile d’obéir à des consignes respiratoires sans s’embrouiller ? Cest une question intéressante à laquelle on peut répondre de multiples façons.
Je pense que c’est un mécanisme de sauvegarde naturel qui nous protège en nous interdisant de faire de la respiration une fonction contrôlée.
Bien sûr en travaillant sur soi on peut finir par contrôler sa respiration de façon très pointue mais je reste persuadé que la meilleure respiration est celle qui échappe à notre contrôle.
Mais si j’ai un mode respiratoire modifié par le stress comment vais-je pouvoir le rectifier si je ne passe pas par une correction consciente et volontaire de mon geste respiratoire ?
La RPP permet ce retour à une respiration spontanée et libre sans passer par la conscience et la maîtrise corporelle.
L’accès ou le retour à la confiance ne se fait pas en dehors de la confiance, c’est-à-dire que pour apprendre la confiance il faut exercer le lâcher prise qui est exactement le contraire de la maîtrise.
C’est comme pour apprendre à nager, il faut être dans l’eau. On n’apprend pas la nage sur le bord de la piscine, parce que, justement, nager, c’est être dans l’eau et trouver l’inspiration du geste adapté à cet élément.
Pour la respiration c’est pareil : on ne respire bien que confiant, c’est-à-dire hors de la maîtrise et du contrôle.
Ce n’est pas notre intellect qui doit savoir respirer, c’est notre corps. C’est-à-dire notre être intuitif dégagé de l’emprise du mental. C’est une fonction animale, primitive, archétypale, disent les scientifiques. C’est une fonction qui ne peut bien s’exercer qu’en dehors du concept et de la pensée.
La respiration originelle est celle du petit enfant qui est encore dans la confiance. Le retour à cet état de confiance est le but de la RPP.
Je vous propose un petit exercice :
Voilà, vous venez de vous réveiller, il fait beau, et vous êtes en vacances. Vous allez ouvrir la fenêtre et remplir vos poumons d’un bon bol d’air frais.
Imaginez la scène. Comment ça se passe ?
Eh bien je pense qu’une fois la fenêtre ouverte, vous écartez les bras fléchis, les poings serrés, vous bombez le torse et vous inspirez fortement en rentrant le ventre.
N’est-ce pas ce que vous avez imaginé ?
Eh bien, je suis désolé de vous dire que vous n’avez pas fait le meilleur geste pour remplir vos poumons, car vous venez de monter votre diaphragme et de comprimer toute la partie basse de vos poumons qui, du coup, n’a pas pu se remplir. Seule la partie thoracique s’est remplie, soit environ 1/3 de votre capacité réelle. En plus dans votre geste aspiratoire forcé vous avez pincé en partie vos narines et freiné ainsi le passage de l’air inspiré.
Voilà. Ce petit exemple vient confirmer que notre image du bon geste inspiratoire est spontanément erronée.
Nos expressions verbales confirment notre façon de concevoir la respiration : nous disons par exemple : « prendre l’air » ce qui suppose que cela dépend d’un acte volontaire de notre part, alors que la réalité c’est que « l’air nous prend » comme il s’engouffre spontanément dans une éponge.
Ceci nous montre à quel point nous avons besoin d’apprendre à lâcher prise. A laisser notre corps retrouver ses fonctions naturelles hors du contrôle de notre pensée.
On apprend à marcher et à lire, mais on n’apprend pas à respirer. On retrouve sa respiration originelle.
C’est ce que j’appelle faire confiance à la Vie.
En résumé :
La RPP, Relaxation Pneumo Phonique, thérapie manuelle issue de la rééducation vocale, est au départ, un outil de restauration du mode respiratoire modifié par le stress. Il s’est révélé adaptable à de nombreuses pathologies (maladie de Parkinson et autres maladies dégénératives, bégaiement, hyperactivité, troubles du sommeil, troubles psychiques et somatiques, troubles de l’attention et de la concentration, …) Les résultats thérapeutiques obtenus au fil des années ont permis d’ouvrir le champ d’application de la technique RPP au-delà du symptôme initial.
Le fondement de la technique repose sur la restauration d’une respiration confiante spontanée en lieu et place d’une respiration méfiante qui est toujours hypo-oxygénante et génératrice de multiples dégradations de l’ensemble des fonctions vitales et du système immunitaire.
Une formation à la technique RPP est maintenant dispensée depuis cette année 2010 aux thérapeutes qui le désirent (médicaux et para médicaux en exercice) et enseigne les techniques manuelles de la RPP : Toucher, Vibration, Bercement, Onde vocale, Manipulation corporelle, Apprentissage des conduites thérapeutiques propres à la RPP. Fondements théoriques.
Pour tous renseignements :
Robert DE GUARDIA
24 Av du Grand Large
66000 Perpignan
04.68.34.38.13
robert.de-guardia@wanadoo.fr
Jean Michel GASTON CONDUTE
1 rue Victor Hugo
66500 Prades
04.68.96.28.2
jeanmigaston@orange.fr
Jean Louis BRUN
1 Av Jean Jaurès
30900 Nîmes
04.66.21.94.94
lean-louis.brun5@wanadoo.fr
Magali MARCHAL
Le Mas
66220 Ansignan
06.14.13.64.96
magmarchal@gmail.com
La vitamine D
Publié le 07 mars 2011 à 09:42Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
En manquez-vous ? Comment le savoir et y remédier ?
Du fait de l’accumulation des données scientifiques concordantes, la déficience en vitamine D est désormais reconnue comme affectant surtout les pays de l’hémisphère nord. Plus on s’éloigne de l’équateur, plus la fréquence de certaines maladies augmente : l’ostéoporose, la maladie de Parkinson, la sclérose en plaques, le diabète, l’autisme, certains cancers. Elles ont en commun d’être corrélées à une déficience en vitamines D.
Aussi, il convient de demander un dosage sanguin à son médecin si l’on se trouve dans les groupes de population ayant intérêt à faire mesurer leur taux sérique de vitamine D : Femmes enceintes, allaitantes, ou ménopausées, Femmes ayant une densité osseuse basse, Personnes âgées de plus de 60 ans et plus particulièrement celles âgées placées en institution ou ne quittant pas leur domicile, Personnes souffrant de faiblesse et douleurs musculaires, Personnes à risques de chutes, Personnes obèses, Personnes suivant certains traitements médicamenteux.
Interprétation des résultats
Préalablement à la lecture des résultats, il faut connaître trois données de base pour s’y retrouver facilement : Comme l’organisme ne commence vraiment à stocker la vitamine D qu’à partir du moment où le taux sérique atteint et se maintient au moins à 40 ng/ml, l’objectif ne se limitera pas à combler le déficit en vue d’atteindre la valeur plancher, mais consistera à conserver tout au long de l’année une valeur attestant de la reconstitution d’un stock minimal de 40 ng/ml (ng = nanogramme). On peut escompter une augmentation de 1 ng par ml du taux sérique par apport quotidien complémentaire de 100 UI (Unité Internationale). A nos latitudes, il y a très peu ou pas du tout de synthèse cutanée de vitamine D entre octobre et mars inclus, celle-ci se formant au niveau de la peau par action des rayons ultraviolets solaires.
Le taux sérique est exprimé en ng/ml
10 : Carence avérée
20 : Déficience marquée
30 Déficience modérée
30 : Valeur plancher à partir de laquelle le taux sérique est classiquement considéré comme « normal »
40 : Valeur moyenne corrélée à un stockage de la vitamine D dans l’organisme
50 : Valeur optimale corrélée à un stockage de la vitamine D dans l’organisme
50/70 : Plage à atteindre pour optimiser son immunité et sa santé osseuse et extra-osseuse
80 : Valeur optimale à rechercher selon certains des plus grands spécialistes américains de la vitamine D
100 : Valeur plafond marquant habituellement la fin de la « normalité »
> 100 : Hypervitaminose
150 et plus : Toxicité (risque d’hypercalciurie et d’hypercalcémie)
(Extraits d’un article paru dans la revue « Belle Santé ») www.belle-santé.com
Maladie de Parkinson et vitamine D
Les besoins de l’organisme en vitamine D sont difficiles à évaluer puisque l’on ignore la quantité fabriquée naturellement. Les personnes ayant des niveaux élevés de vitamine D dans le sang paraissent avoir un moindre risque à développer la maladie de Parkinson, selon une étude de chercheurs finlandais. La Finlande étant un pays où l’exposition au soleil est réduite, la population souffre généralement d’un bas niveau chronique de vitamine D. La vitamine D est déjà connue pour son rôle clé joué pour la santé osseuse ainsi que pour, peut-être, contribuer à réduire le risque de cancer, de maladies cardiovasculaires et de diabète chez les adultes. La maladie de Parkinson affecte les cellules nerveuses dans plusieurs parties du cerveau, en particulier celles qui utilisent la dopamine. Des études ont montré que la vitamine D a une action importante sur le fonctionnement normal de ces cellules. Ces résultats confortent l’hypothèse qu’une carence chronique en vitamine D est un facteur de risque de développer la maladie de Parkinson ; aussi un complément pourrait être nécessaire.
les suppléments nutritionnels
Antioxydants : vitamine C, vitamine E, sélénium, contribuent à protéger les cellules dans le cerveau et notamment la progression de la maladie de Parkinson.
Les acides gras essentiels : oméga 6, oméga 3, sont des anti-inflammatoires.
Vitamines B, surtout la vitamine B 6 essentielle pour le système nerveux donné avec du zinc.
Les acides aminés aident à maîtriser les tremblements.
La vitamine D, comme expliqué plus haut.
D’autres éléments peuvent être pris également en supplément mais accompagnés d’un apport en magnésium indispensable à leur bonne utilisation par l’organisme.
Hygiène de vie
D’abord et avant tout, il est important d’avoir une bonne hygiène de vie, à savoir : une alimentation équilibrée ; la pratique d’un sport (hors compétition), marche, natation, vélo, gymnastique douce de préférence au grand air ; la pratique de la kinésithérapie d’une façon régulière. En évitant les vêtements trop couvrants et trop serrés.
La vitamine D dans l’alimentation
Les sources sont peu nombreuses : Pour 100 grammes,
— Le lait : 0.4 à 10 UI, le beurre : 40 à 100 UI, la margarine : 10 UI
— Les œufs, le foie : 100 UI et plus
— Les abats : 10 à 80 UI
— Le thon, les sardines : 1500 à 2500 UI
— Les huîtres : suivant la saison 1000 à 75000 UI.
En conclusion :
En raison de l’importance que joue la Vitamine D pour la santé osseuse, il convient d’être vigilant compte tenu des risques de chutes occasionnées par la maladie de Parkinson autant que par l’âge.
Lu par Lucie Salentiny Besnard Luciemichel93@free.fr
La maladie de Parkinson : actualités physiopathologiques et axes de recherche thérapeutique.
Publié le 06 mars 2011 à 08:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
La maladie de Parkinson a été décrite pour la première fois en 1817, par James Parkinson (1755 – 1824), médecin anglais. Depuis cette première description clinique de la maladie de Parkinson, notre compréhension de cette pathologie neurodégénérative a fortement progressé, mais reste encore partielle. Actuellement, beaucoup de questions se posent encore aux chercheurs, médecins et acteurs de santé. Comment définir la maladie de Parkinson ? Alors que cette question parait simple et fondamentale, la réponse n’en est pas évidente. Or cette réponse ne conditionne-t-elle pas la recherche de nouvelles stratégies thérapeutiques, leurs bonnes mises en œuvre et par conséquent l’amélioration de l’état de santé du patient parkinsonien ? Ainsi, une compréhension toujours plus approfondie du fonctionnement cérébral, des réseaux neuronaux, des dysfonctionnements cellulaires et moléculaires, et des causes potentielles à l’origine de ces troubles, est indispensable à l’émergence de stratégies thérapeutiques curatives, ou ralentissant la progression de la maladie. C’est dans cet esprit et avec ces considérations que j’ai souhaité faire le point, sous la forme d’une thèse pour le diplôme d’Etat de Docteur en Pharmacie, sur les actualités physiopathologiques et les axes de recherche thérapeutique actuellement en développement dans la maladie de Parkinson.
La maladie de Parkinson peut se définir selon des critères cliniques (symptômes des patients) ou des critères physiopathologiques (nature des dysfonctionnements des réseaux neuronaux et des altérations moléculaires au sein des cellules). Actuellement, la maladie de Parkinson est définie comme une affection neurodégénérative, d’étiologie mal connue, touchant l’ensemble des systèmes monoaminergiques (dopaminergique, noradrénergique, et sérotoninergique) au niveau intracérébral et au niveau du système nerveux périphérique autonome. La principale caractéristique est la dégénérescence des neurones dopaminergiques de la substance noire pars compacta (zone cérébrale) entrainant un déficit en dopamine dans le striatum (zone cérébrale), responsable des troubles moteurs tels que le tremblement de repos, l’akinésie (incapacité à initier et à exécuter des mouvements volontaires et automatiques) et l’hypertonie (rigidité). De plus, le patient parkinsonien est affecté par des troubles cliniques non-moteurs davantage pris en considération de nos jours.
Tous les patients parkinsoniens ne présentent pas les mêmes troubles cliniques. Il existe des différences dans la nature et dans l’intensité de ces symptômes. De plus, ces symptômes apparaissent plus ou moins précocement (40 à 75 ans par exemple). Ces différences cliniques sont vraisemblablement liées à des troubles physiopathologiques différents. Peut-on alors parler d’une seule maladie de Parkinson ? Depuis plusieurs années, la compréhension de la nature des troubles cellulaires (et non cliniques) amènent les acteurs de santé à catégoriser les différentes formes de maladies de Parkinson. La maladie de Parkinson se caractérise par l’accumulation dans certains neurones (notamment dopaminergiques), d’une protéine altérée, mal repliée, et non éliminée par la cellule, à savoir l’alphasynucléine. La maladie de Parkinson appartient donc aux alpha-synucléinopathies. Bien que d’autres protéines soient également accumulées, l’alphasynucléine est majoritaire. Ces protéines accumulées forment une structure intracellulaire caractéristique, appelée corps de Lewy. D’autres pathologies dans lesquels on retrouve des signes cliniques parkinsoniens, comme la démence à corps de Lewy ou les atrophies multi systématisées présentent également une accumulation de cette protéine dans des neurones. Il existe aussi des tauopathies, dans lesquelles on retrouve une accumulation cellulaire d’une autre protéine, la protéine tau. Certaines de ces pathologies présentent également des signes cliniques de type parkinsonien.
Dans le cas de la maladie de Parkinson, l’origine de l’accumulation de cette protéine (alphasynucléine) est encore incomprise. Quel est le processus qui amène à la mort des neurones dopaminergiques dans lesquels cette alphasynucléine est anormalement accumulée ? Cette question n’a pas encore de réponse complète et satisfaisante. Toutefois, depuis de nombreuses années, les facteurs environnementaux, à savoir les pesticides et les métaux, sont suspectés de jouer un rôle clé dans ce processus. Des enquêtes épidémiologiques mettent bien en corrélation l’exposition à des pesticides et la plus grande fréquence de maladies de Parkinson dans des populations souvent agricoles ou rurales. Ainsi, la majorité des cas de maladie de Parkinson (environ 90%), dits idiopathiques ou sporadiques, ont probablement pour origine une susceptibilité génétique associée à des facteurs environnementaux. Cependant, depuis une dizaine d’années, des formes génétiques de la maladie de Parkinson ont été mises en évidence. En effet, des mutations sur certains gènes sont responsables de maladies de Parkinson. Pour certaines d’entre-elles, les signes cliniques sont similaires à ceux de la maladie de Parkinson idiopathique, alors que d’autres présentent une symptomatologie plus éloignée. Actuellement, une dizaine de gènes ont été identifiés comme potentiellement liés à la pathogénèse de la maladie de Parkinson (exemples de gènes : SNCA, PRKN, PINK1, LRRK2). Bien que ces formes génétiques ne représentent que 10% des cas de maladie de Parkinson, leur étude n’en demeure pas moins importante. En effet, de par la mutation de ces gènes, les chercheurs peuvent étudier l’implication des protéines issues de ces gènes dans le processus moléculaire amenant les neurones à accumuler l’alphasynucléine et à mourir.
Actuellement, plusieurs phénomènes ont été identifiés comme participant à la mort des neurones, notamment dopaminergiques. Tout d’abord, la métabolisation oxydative de la dopamine qui conduit à la formation d’un composé appelé aminochrome peut, dans certaines conditions, favoriser la production de métabolites réactifs au sein des neurones et donc augmenter le stress oxydatif cellulaire. L’aminochrome pourrait alors constituer une source endogène toxique pour les neurones dopaminergiques. Par ailleurs, des dysfonctions mitochondriales, une altération du système d’élimination des protéines altérées (système ubiquitine- protéasome), et des lysosomes sont également associées à l’accumulation de l’alphasynucléine dans les neurones. Le système immunitaire et inflammatoire cérébral est également impliqué dans le processus pathologique de la maladie de Parkinson. Cependant, malgré ces avancées dans l’identification des acteurs intracellulaires dans le processus dégénératif des neurones, les mécanismes, les séquences, et les liens entre ces acteurs restent encore inconnus. Or, le développement de stratégies thérapeutiques curatives semble étroitement lié à notre compréhension de ces mécanismes moléculaires conduisant à la mort des neurones.
La compréhension de la pathogénie a été améliorée par une meilleure compréhension du fonctionnement des circuits neuronaux (notamment ceux des ganglions de la base fortement impliqués dans la maladie de Parkinson) et des altérations cellulaires et moléculaires, même si l’ensemble des interactions n’est pas encore totalement défini. Ces avancées permettent actuellement l’essai de différentes stratégies thérapeutiques contre la maladie de Parkinson. Lorsque les thérapeutiques classiques comme la lévodopa-thérapie ou les agonistes dopaminergiques deviennent inefficaces contre des formes avancées de la maladie, une stimulation cérébrale profonde peut être, dans certains cas précis, proposée au patient. Cette approche est à différencier de la stimulation magnétique transcrânienne qui est en cours de développement. Cette stratégie permettrait un remodelage des certains circuits neuronaux et ainsi favoriserait une augmentation de libération de dopamine. Des essais cliniques ont montré une amélioration des troubles moteurs de 15 à 50%. Des résultats d’autres essais sont moins favorables, mais il reste beaucoup de travail de mise au point, afin que cette approche soit la plus efficace possible. D’autre part, pour renouveler le stock de neurones dopaminergiques ou contrecarrer les dysfonctions cellulaires, d’autres approches se développent actuellement. Tout d’abord, il est important de parler de la thérapie cellulaire. Au cours des années, plusieurs essais chez l’animal ont été réalisés à partir de types cellulaires différents (neuroblastes fœtaux, cellules souches mésenchymateuses, cellules souches neurales) et dans des conditions de greffes variées que ce soit dans la substance noire ou le striatum. Cette stratégie qui offre un grand espoir de remplacement cellulaire, n’est encore pas applicable chez le patient parkinsonien. Il demeure encore beaucoup de questions sur des plans de sécurité d’emploi de cette stratégie, d’efficacité et de conditions d’utilisation. Depuis quelques années, le transfert de gènes d’intérêt (thérapie génique) dans les structures cérébrales lésées, a suscité un grand engouement. Différentes stratégies de thérapies géniques permettraient d’augmenter la capacité de survie des neurones et de ralentir la progression de la maladie. On peut citer, à titre d’exemples, le facteur GDNF (glial cell line-derived factor) connu pour ses effets neuroprotecteur et de régénération des axones. Des essais cliniques encourageants ont été réalisés. La neurturine, qui est un facteur de croissance agissant sur les neurones dopaminergiques, est également à l’essai. Des stratégies de thérapie génique de gènes codant pour des enzymes (tyrosine-hydroxylase, dopa-décarboxylase, GTP-cyclohydrolase‑1) permettant d’augmenter la synthèse de dopamine dans les neurones, sont aussi étudiées. De plus en plus de travaux combinent ces deux approches en modifiant génétiquement des cellules d’intérêt avec des gènes d’intérêt, qui seront ensuite greffées (thérapie génique ex vivo). Par ailleurs, il existe aussi une autre approche afin de combattre la progression de la maladie de Parkinson : la neuroprotection. Cette stratégie consiste à protéger les neurones du processus de mort cellulaire et ainsi permettre un ralentissement de la progression de la maladie. La neuroprotection est donc destinée aux maladies débutantes, avant même que les troubles moteurs connus ne se manifestent. Cette stratégie nécessiterait donc un diagnostic beaucoup plus précoce. Cette neuroprotection essaie de contrer les dysfonctions intracellulaires en ciblant, notamment, les altérations mitochondriales. Des molécules sont actuellement en cours d’essai comme par exemple la créatine et le coenzyme Q10. Des approches permettant de diminuer la composante neuro-inflammatoire délétère pour le fonctionnement cellulaire sont aussi testées. Un autre axe de recherche thérapeutique consiste à bloquer certains types de canaux calciques à la surface des neurones dopaminergiques à l’aide de molécules comme l’isradipine. Enfin, une dernière approche est de nos jours en développement afin de diminuer les symptômes des patients parkinsoniens. En effet, bien que les neurones dopaminergiques soient les principaux neurones touchés dans cette maladie, d’autres structures cérébrales non dopaminergiques sont impliquées dans le contrôle des mouvements et notamment dans les fluctuations motrices et les dyskinésies apparaissant souvent à la suite d’une lévodopa thérapie au long cours. Des antagonistes des récepteurs à l’adénosine A2A comme l’istradéfylline sont en cours d’essais cliniques. Sont également à l’étude des inhibiteurs du glutamate, des antagonistes des récepteurs adrénergiques alpha2c, des inhibiteurs des récepteurs NMDA (N‑méthyl-D-aspartate), et des modulateurs sérotoninergiques.
Ainsi, l’ensemble des travaux de recherche ont contribué à améliorer la définition de la maladie de Parkinson, et ce, à différents niveaux. Sur le plan clinique car les symptômes de la maladie sont variés qu’ils soient moteurs ou non-moteurs, et différents entre les patients. Sur le plan des réseaux neuronaux, car la vision du fonctionnement de ces réseaux qui contrôlent notamment la motricité est fortement complexifiée. Sur le plan des processus cellulaires et moléculaires, car la compréhension des différents acteurs participant à l’agrégation de cette protéine, l’alphasynucléine, retrouvée dans les neurones en dégénérescence s’est grandement améliorée, même si beaucoup de questions restent encore sans réponse. Or, notre compréhension dans ces trois aspects est indispensable à l’émergence de nouvelles stratégies thérapeutiques, notamment curatives. Actuellement, de nombreuses recherches et essais précliniques ou cliniques dans les domaines de la stimulation magnétique transcrânienne, de la thérapie cellulaire, de la thérapie génique, de la neuroprotection, et concernant des traitements symptomatiques non-dopaminergiques, sont porteurs d’espoir dans l’amélioration de la prise en charge du patient parkinsonien. Bien-sûr, beaucoup de travail reste à faire, et l’intérêt que les patients parkinsoniens et leur entourage portent aux chercheurs et aux acteurs de santé en général, motive encore plus la détermination à combattre la maladie de Parkinson.*
Vincent LE FOL.
* L’ensemble de ces informations et les références s’y rapportant, figurent dans la thèse suivante : Vincent LE FOL, thèse pour le diplôme d’Etat de Docteur en Pharmacie, « La maladie de Parkinson : actualités physiopathologiques et axes de recherche thérapeutique », Faculté de Pharmacie de Nantes, 2010.
La thèse est consultable depuis le site internet Nantilus (http://nantilus.univ-nantes.fr, portail documentaire de l’université de Nantes).
Éditorial
Publié le 02 mars 2011 à 10:57Article paru dans LE PARKINSONIEN INDÉPENDANT n°44 – mars 2011
Cette fois-ci, nous n’avons pas eu d’angoisse pour la réalisation du journal. Il a fallu plutôt déterminer des priorités entre les informations reçues : que les généreux lecteurs non retenus se rassurent, ils auront la primeur du prochain numéro. Entre autre, une publication particulièrement intéressante du « Parkinson suisse qui fête son 100ème numéro avec plusieurs articles importants. Nous en profitons pour adresser toutes nos félicitations à l’association suisse pour son 25ème anniversaire.
En primeur, nous vous proposons un article de fonds faisant le point sur l’actualité de la Recherche, permettant ainsi d’avoir une vision plus large des avancées thérapeutiques et fondamentales. Il est suivi d’une étude concernant la vitamine D et d’une présentation d’une technique originale : la Relaxation Pneumo Phonique (RPP).
Nous poursuivons l’information sur l’enquête conduite par la MACIF (cf. P.I. n°42) à propos des aidants/aidés et qui a fait l’objet d’une réunion d’information et de débats importants. Puis un certain nombre de témoignages dont un qui a fait débat sur le Net et dans les journaux locaux et nationaux.
Nous prenons acte d’une situation particulièrement délicate : les effets pervers des agonistes dopaminergiques reconnus par la Justice. Le plaignant nous a interpellés pour l’aider dans sa recherche de cas similaires. Nous ne prenons pas partie dans ce dossier : ce n’est pas de notre compétence. Mais il nous semble, en effet, nécessaire d’engager nos lecteurs à s’intéresser à leurs « réactions inhabituelles » afin de pallier les difficultés qu’ils pourraient ressentir en rééquilibrant, avec leur neurologue, leur médication. Et, s’ils le souhaitent, d’aider la prise en compte réelle par les laboratoires de ces effets induits, grâce à une démarche collective. C’est l’objet du petit questionnaire joint qui vous est proposé dans ce numéro.
Il n’est pas dans nos intentions de provoquer des polémiques inutiles mais de permettre à une action qui se veut collective de se réaliser dans les meilleures conditions. Nous pensons être dans le droit fil de notre engagement : informer, aider et soutenir les actions en faveur d’une meilleure prise en charge de la maladie.
Il est d’ailleurs important de souligner combien l’action collective peut obtenir des résultats importants : la circulaire sur l’ALD en est la preuve flagrante. A la suite du dépôt du Livre Blanc et des actions d’information auprès des Pouvoirs Publiques, une circulaire vient préciser les conditions de mise en œuvre de cette mesure qui était, jusque là, assez diversement appliquée.
Nous vous souhaitons bonne lecture, en vous rappelant la date limite pour réserver vos vacances d’automne.
Jean GRAVELEAU graveleau.jean2@orange.fr
Les effets indésirables des traitements dopaminergiques : une enquête lancée par CECAP
Publié le 01 mars 2011 à 08:05Dans la liste des questions posées par les participants aux réunions d’information que nous organisons, le sujet relatif aux effets indésirables des traitements prend maintenant la place de tête, d’abord timidement consacrées aux nausées puis aux dyskinésies, les questions abordent peu à peu les « troubles compulsionnels impulsifs » tels que l’usage immodéré de l’ordinateur, l’hyperactivité, la boulimie, les achats inconsidérés, les jeux d’argent et quelques fois même l’hyper sexualité. Les chiffres trouvés dans la littérature vont de quelques cas à des pourcentages à deux chiffres assez inquiétants.
La médiatisation de l’affaire du Médiator ainsi que la publication de la liste des médicaments sous surveillance de l’Afssaps ont délié les langues me semble t‑il et nous recevons de plus en plus de témoignages de personnes qui en parlent maintenant de manière plus ouverte. Les personnes témoignent plus facilement de cette poussée à agir contre leur volonté et en dehors de toute raison.
Nous n’avons pas ni les connaissances ni le temps et encore moins l’argent pour nous lancer dans une étude forcément complexe des effets indésirables mais nous pouvons, avec votre appui, tenter de déterminer de manière artisanale un ordre de grandeur des personnes connaissant ces problèmes en essayant de distinguer des liens éventuels avec la quantité de médicaments ingérés, la complexité du traitement… Une question a entrainé beaucoup de discussions au sein du groupe : « La tendance à ces conduites addictives préexistait-elle ? », nous y avons répondu simplement : posons la question et nous verrons bien au dépouillement.
Compte tenu des conséquences personnelles, familiales et sociales des « troubles compulsionnels impulsifs », qui peuvent atteindre des niveaux de gravité élevée, nous voulions également rappeler la nécessité d’en parler à votre neurologue et à votre médecin traitant. La honte, le déni sont des freins puissants et il faut savoir les surpasser. Une autre attitude également me parait potentiellement dangereuse, une jeune femme affectée de Parkinson me téléphonait il y a quelques temps et me disait que son couple trouvait son compte dans une forme légère d’addiction sexuelle, attention, ce qui peut paraître agréable aujourd’hui peut poser des drames demain, il faut donc y réfléchir sérieusement.
Cela va sans le dire, mais ça va mieux en le disant cependant, l’enquête est strictement anonyme, nous ne vous demandons que le N° du département (simplement pour nous permettre de retrouver une fiche en cas d’erreur de saisie) et vous pouvez nous répondre en toute sécurité même si vous n’en avez pas encore parlé à votre médecin ! Nous vous encourageons toutefois à lui en parler car une simple diminution du traitement ou un changement de médicament peut faire cesser ces effets potentiellement dangereux.
Que vous connaissiez ces problèmes ou non, il est très important d’y répondre afin que les chiffres retenus soient le plus exact possible pour que de justes mesures de prévention soient prises.
Dans l’esprit de coopération du collectif associatif Parkinson ayant présidé à l’élaboration du Livre Blanc, nous invitons toutes les associations à participer à cette enquête, quelques unes ont déjà répondu positivement et nous les en remercions sincèrement, d’autres préfèrent se lancer dans d’autres voies, nous respectons leurs choix.
Nous espérons remettre le résultat de l’exploitation de ce questionnaire au représentant du Ministère de la Santé le 11 avril, à Paris, lors de la Journée Mondiale de Parkinson.
Nous vous remercions donc de retourner le questionnaire ci-joint, dans les plus brefs délais, à l’adresse de votre association départementale ou à l’adresse de l’Association départementale de la Manche (AP Manche. 16 rue de la Foire 5059 – Montmartin sur Mer e‑mail : apmanche@wanadoo.fr ) si vous n’adhérez à aucune association ou si votre association ne participe pas à cette aventure.
Bien cordialement à toutes et à tous
Raymonde Jacquemart : Présidente de CECAP
Pierre Lemay : Association Parkinson de la Manche
Depuis l’affaire du Médiator et la parution de la liste des médicaments à surveiller de l’Afssaps, incluant les agonistes dopaminergiques, les adhérents de nos associations s’interrogent sur les effets indésirables des médicaments qu’ils ingèrent. En l’absence de statistiques fiables, nos associations ont décidé d’en savoir un peu plus par cette enquête flash. Répondez-nous nombreux.
Pour vous conforter dans cette idée, voilà un texte trouvé sur Internet sur un groupe de discussion rattaché au blog http://jp31.unblog.fr dédiés tous deux aux jeunes adultes parkinsoniens, je vous invite à prendre connaissance de ce texte que je trouve personnellement admirable de précision et de concision.
Pierre Lemay
Je vais essayer à mon tour d’apporter quelques éléments utiles dans ce combat contre les effets secondaires de nos chers médicaments. Voici ce que j’ai tiré de ma propre expérience :
1. Sifrol, Requip ou autre, pour ma part, il semble que c’est le dosage plus que le médicament choisi qui fait la différence.
2. L’état général est prépondérant. Plus d’anxiété, de fatigue, de déprime, d’irrégularité dans l’hygiène de vie augmente la sensibilité à l’addiction.
3. Comme pour le reste des effets de ces médicaments, il y a des moments « on » et des moments « off ». D’où ce sentiment d’être Dr Jekyll et Mr Hyde.
4. En phase d’addiction active (phase on), notre comportement est entièrement tourné vers l’assouvissement de nos désirs. Désinhibés, sans foi ni loi, tous les moyens sont bons (mensonge, tricherie, etc.). Nous nous sentons plus forts, la maladie mieux maîtrisée.
5. En phase off l’état psychologique varie entre déni et culpabilité, ce qui a tendance à générer de l’anxiété et de la tristesse. S’ajoute le sentiment que la maladie est à nouveau plus présente. Le prochain moment « on » n’en sera que d’autant plus actif.
6. C’est en phase « off » qu’on peut identifier l’addiction.
Malheureusement le plus souvent par le constat des dégâts occasionnés (compte en banque vide, choses futiles plutôt que choses utiles dans les placards, etc.)7. Dr Jekyll et Mr Hyde ne se parlent pas, ne veulent pas se connaître. Il faut donc les forcer à communiquer (post-it dans les lieux clés des phases addictives (portemonnaie, ordinateur, …). C’est un peu trivial, mais c’est un moyen d’augmenter les petits moments de prise de conscience qu’on est en train de rentrer en phase addictive.
8. En avoir conscience ne suffit pas à résoudre le problème. Le problème se résout chez le neurologue en exigeant qu’il change les doses ou les médicaments. Il n’existe AUCUN autre moyen de tuer réellement l’addiction.
9. Arriver à résoudre le problème veut dire passer par dessus sa peur d’être pris pour un malade psychiatrique, sa honte d’avouer des choses inavouables, sa crainte de perdre la maîtrise de son existence. Mais c’est aussi forcer le neurologue à empoigner un problème qu’il n’assume pas le plus souvent. Il est formé à gérer des problèmes de neurones et se trouve gêné et désemparé face à des problèmes d’hypersexualité ou d’achats compulsifs. Mais c’est son job, alors il doit le faire !
10. Même une fois la médication adaptée, l’effet « addiction » demeure présent. Il s’agit de réussir à trouver le bon équilibre entre effets positifs et négatifs des médicaments. Cela peut prendre des mois. La bonne nouvelle c’est que, comme les autres effets secondaires de ces médicaments, ils finissent par s’estomper. Reste à demeurer vigilant face à cet effet addictif qui s’est fait tout petit et inoffensif, mais qui demeure un démon dont il faut se méfier.
11. On n’est pas obligé de parler à tout le monde de ses problèmes, surtout lorsqu’ils sont si personnels. Mais on se doit à soi-même de les livrer à ceux qui ont les moyens de nous aider !
Voilà, c’est un regard tout à fait personnel, basé sur ma propre expérience. Chacun en fera ce qu’il voudra, si cela peut aider ne serait-ce qu’une personne c’est déjà bien ;-).
Clément Colliard
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.