Une journée bien ordinaire …
Publié le 14 mars 2007 à 12:55Le rôle de l’aidant proche est souvent méconnu. Nos amis de la Manche se
sont préoccupés de ce problème . Nous sommes heureux de vous communiquer
le résultat de leur travail — Nul doute que ce document rendra service
à beaucoup .
L’aide à l’aidant de la personne atteinte de la maladie de Parkinson
Publié le 05 mars 2007 à 12:45Article paru dans LE PARKINSONIEN INDEPENDANT N°27 – décembre 2006
Note : le webmestre du GP29 a commis une erreur, qui a résulté dans le retard pour la publication de cet article. Nous nous excusons.

Cahier spécial : numéro 0
Prix au numéro : 1€25 Abonnement à l’année 4€
Association des Parkinsoniens de la Manche
Président : Daniel LE BEURIER
37, rue des Dunes
50230 AGON-COUTAINVILLE
tél : 02 33 46 87 75
E‑mail : asso.parkinsoniens.manche@wanadoo.fr
Suite à l’appel à témoignage lancé sur Médiapark et le Parkinsonien Indépendant
Analyse des résultats de l’enquête annoncée dans notre numéro 25
Ce travail très sérieusement mené à son terme par nos amis Emile et Pierre, a le mérite de mettre le doigt sur des réalités que trop souvent l’on veut « oublier » pour ne se fixer que sur les conditions de vie du malade, de ses besoins en matière médicale, éventuellement dans ses difficultés quotidiennes.
Rarement nous nous préoccupons de son « accompagnant » ; et pourtant sans l’apport « gratuit » de ses proches, et plus particulièrement de son conjoint, les coûts sociétaux en seraient beaucoup plus élevés. A ce propos, nous reproduisons ci-après trois articles dans ce sens et tout particulièrement l’un deux sur ce thème des coûts induits mais non quantifiés.
Avec beaucoup de sensibilité et même parfois de « douleur », nos enquêteurs nous parlent de la réalité quotidienne que les témoignages ont pu révéler.
Plusieurs chapitres permettent de définir ce que l’on entend par « l’aide », la « relation d’aide », ses limites et ses conséquences. Il est ensuite question du rôle du conjoint : partenaire ou soignant ? Ceci va déboucher sur les difficultés rencontrées par celui-ci et les pièges qu’il va lui falloir affronter. « Le capital « patience » du conjoint s’use peu à peu et vivre la lenteur du malade devient chaque jour plus difficile »…
Autre piège : « Le conjoint refuse tout répit (culpabilité, crainte de paraître égoïste). Il refoule ses envies et néglige sa santé… Il refuse l’aide des enfants ou des parents (souci de les protéger)… »
Un chapitre est alors consacré à l’aide psychologique tant du malade que de l’aidant : « gérer les déprimes passagères de fin de dose » en expliquant ce qu’est ce phénomène particulier au Parkinsonien et quoi faire pour s’en sortir. « Aider la personne malade à gérer son anxiété,… à gérer son stress, …à gérer sa dépression… »
Mais ce n’est pas suffisant, il faut aussi aider matériellement la personne dans les tâches de la vie quotidienne, les planifier et apprendre à les faire. Ainsi en est-il, par exemple, d’un homme, occupé largement par ses activités extérieures, qui n’avait jusques là que très rarement eu l’occasion de prendre en charge les tâches ménagères dévolues, avant la maladie, à son épouse et qui ne peut plus les assumer ou du moins beaucoup moins. Ceci, bien évidemment, peut également provoquer les remarques acerbes de l’épouse qui apprécie moyennement le travail effectué : à la fois parce que différemment réalisé mais aussi, et surtout, par sentiment d’échec et de perte d’autonomie. « Je ne suis plus capable de faire quoi que ce soit ! »
Et puis la partie médicale des choses : la gestion des médicaments, leur « optimisation », le planning des rendez-vous chez les divers praticiens en fonction de la « disponibilité » du malade. Il faut également se préoccuper des conditions d’utilisation du logement, l’adapter aux difficultés nouvelles de déplacement. Et aussi vivre avec les difficultés de sommeil sans pour autant le « perdre » pour soi car on aura besoin de toutes ses forces le lendemain matin ! Penser aux loisirs que l’on ne s’accorde que parcimonieusement comme si l’on « volait » du temps à son conjoint. Certains d’ailleurs peuvent avoir des réactions de « jalousie » : « toi tu peux avoir une vie sociale alors que moi je ne suis plus qu’un poids mort… ! »
L’enquête se penche alors sur les difficultés propres à l’aidant, sa santé mentale et physique, et les solutions que l’aide des partenaires peut – et devrait – apporter. Un tableau en résume les principaux points en fonction de l’évolution de la maladie depuis l’indifférence, en passant par l’apprentissage, la gestion, la maîtrise et allant jusqu’à la résignation.
Voici un « avant-goût » de ce que ce travail, modeste dans sa forme, a voulu présenter à tout un chacun afin de dire : « Ne restez pas cloîtré dans vos préoccupations ; vous n’êtes pas seuls à vivre ces difficultés ; vos réactions sont normales et ne doivent pas entraîner des culpabilités indues… ». C’est l’objectif de ce supplément : vous donner la parole et vous proposer des solutions et des échanges d’expériences qui pourront vous aider à vivre ces trop longues journées de « travail gratuit d’aidant », comme on l’écrit ci-après.
Vous pouvez obtenir la totalité des résultats sous forme d’un diaporama en vous adressant à l’Association des Parkinsoniens de la Manche.37 rue des Dunes 50230 AGON-COUTAINVILLE ou : apmanche@wanadoo.fr
Résumé par Jean GRAVELEAU graveleau.jean2@wanadoo.fr
Témoignage d’un enfant de Parkinsonien
« Lettre à Monsieur Parkinson »
Monsieur, très cher Monsieur Parkinson,
Je suis polie car je ne vous connais pas bien, pas aussi bien que mon père qui vous côtoie chaque seconde de chaque jour — je vous respecte aussi, par la force des choses, comme on peut le faire avec un de ses plus vieux ennemis… mais… je vous hais, d’une haine froide et sans appel. Je vous hais pour le couperet que vous avez fait tomber un jour sur toute ma famille : mon père, bien entendu, qui à cause de vous, a du entre autres arrêter d’enseigner, ne pouvant plus écrire au tableau ni corriger ses élèves, mon père encore, que j’ai déjà vu trembler, tout seul, recroquevillé, sur le quai d’une gare bretonne où je le laissais, mon père toujours, qui lutte chaque jour contre votre emprise pour conserver quelques espaces de liberté — et puis ma mère, qui se bat fidèlement à ses côtés pour assurer le quotidien, ma mère encore, qui doit se priver d’une retraite paisible et tant méritée, ma mère toujours, qui des fois sourit, le visage plein de mélancolie — et enfin, nous les enfants, qui ne pouvons pas profiter de notre papa, souvent fatigué par vos assauts, nous encore, qui devons souvent faire bonne figure alors que la tristesse nous envahit et que l’envie de pleurer parfois surgit, nous toujours, qui souvent n’arrivons pas à en parler.…
Du courage, certes, vous avez su nous insuffler mais dieu que le fardeau est parfois dur à porter et que d’innocence vous avez su nous enlever !
Monsieur Parkinson, dieu seul sait où vous vous logez, mais je suis sûre qu’un jour, nous allons vous trouver et vous.… tuer. En attendant ce jour…je vous hais, je vous hais, je vous hais…
Salutations
Corinne
1‑Les aidants naturels oubliés
Bernard Viau, le 29 décembre 2003
Coordonnateur dans un centre de soins de longue durée : la maison Aloïs des Laurentides à Saint-Jérôme.
(Il écrit régulièrement dans la presse du Québec)
La tendance au vieillissement de nos sociétés oblige depuis peu les gouvernements de tous les pays riches à examiner attentivement les besoins et les coûts de leurs systèmes de santé. On prévoit pour 2025 une population de 1.2 milliards de vieux, deux fois plus qu’en 2000. Pourtant, dans la comptabilisation du système de santé, un apport de millions de
soignants demeure toujours ignoré. Ces méconnus du système de la santé s’appellent les aidants naturels, ceux qui prennent soin d’un malade, parent ou conjoint à la maison.
Physiquement leur travail est de s’occuper des besoins primaires comme l’habillement, les repas et l’hygiène personnelle. Psychologiquement leur travail consiste à combattre la dépression, la violence, le découragement et le suicide. Dans le cas de la seule maladie d’Alzheimer, par exemple, des enquêtes ont démontré que 75 % des malades sont soignés à la maison.
Étant donné qu’aux États-Unis, on estime actuellement à quatre millions le nombre de malades d’Alzheimer, trois millions de soignants ne sont même pas comptabilisés dans le système de santé. Toujours dans le cas de l’Alzheimer, on sait maintenant que la maladie affecte deux personnes, le malade et son aidant naturel plongé rapidement dans une dépression
profonde car submergé par la charge émotionnelle et physique de cette maladie dans ses premiers stades. [1]
L’aidant naturel est la deuxième victime de l’Alzheimer, ce fléau du XXI siècle comme titrait le Time Magazine en mars 2003. En effet, 80% des coûts de cette maladie sont indirects et donc, supportés par les familles [2]. On dit, pudiquement, qu’ils vivent quotidiennement des défis, mais il serait plus juste de dire qu’ils vivent quotidiennement un enfer, car ils s’épuisent chaque jour un peu plus, de colère et de découragement ; frustration, colère, parfois rage de se sentir impuissant, incompris et ignoré, d’être seul et sans ressources, de voir l’être cher mourir à petit feu à chaque jour.
Les aidants ont un besoin d’aide. Lorsque l’aidant naturel n’en peut plus et craque, le système doit s’occuper en plus de son malade, d’où un double coût financier. Le gouvernement devrait mettre en place un programme national d’aide aux aidants et ce, le plus tôt possible pour aider à freiner la hausse des coûts du système de santé actuel.
Avant toute chose, recenser les aidants naturels en utilisant les informations du réseau de la santé. Ensuite, les prendre en charge en leur assurant quatre choses essentielles : une formation d’appoint, un suivi professionnel et psychologique adéquat, une aide financière plus substantielle qu’un crédit d’impôt et des services de répit pour éviter le « burnout ».
« Quoi, ils travaillent ? »
Oui, la vérité choquante est que les aidants naturels sont des travailleurs au noir du système de la santé, ils sont méconnus ou plutôt oubliés ; ils ne sont pas protégés ; ils sont mal payés et exploités psychologiquement, à chaque jour ! Leur apport financier au système de santé est pourtant très facilement mesurable : ils retardent l’entrée dans les centres de soins de longue durée pour des malades chroniques ce qui permet au système d’économiser des millions de dollars en soins institutionnels.
Les aidants naturels travaillent 365 jours par an et, selon une enquête conservatrice, en moyenne 74 heures par semaines. Ce travail représente $37,000 par patient au salaire minimum des préposés du système de santé. Quel ministre de la santé, quel ministre des finances oserait contester leur valeur économique dans la société ?
Pour faire une évaluation correcte de l’autonomie des personnes âgées à domicile, il est essentiel de déduire l’apport des aidants naturels car, seulement ainsi, leur apport au système pourra être reconnu.
Il est pourtant courant, dans le réseau de la santé, de retarder l’admission d’un vieux dans un centre de soins de longue durée en prétextant qu’il a quelqu’un à la maison pour s’occuper de lui. Si l’apport de l’aidant n’est pas comptabilisé dans l’évaluation de l’autonomie, il pourra être reconnu et apprécié en fonction du travail accompli, c’est d’ailleurs l’approche adoptée par l’Allemagne [3].
Le gouvernement devrait également mettre sur pied un programme d’aide aux organismes à buts non lucratifs qui supportent les aidants naturels, aident les malades à domicile ou hébergent des personnes en perte d’autonomie car, issus du milieu, ces organismes répondent souvent mieux aux conditions des malades.
Être un aidant naturel comporte des coûts multiples tant sur la santé générale, par l’effet du stress et de la dépression, que sur la situation financière, par une baisse de productivité au travail si ce n’est un abandon pur
et simple du travail.
Les gouvernements actuellement ne font presque rien pour les aidants naturels car ceux-ci constituent une main d’ouvre gratuite et de surcroît silencieuse.
Les deux prochaines décennies risquent de coûter très cher car le sens du devoir et du respect des aînés est une valeur morale en voie d’extinction dans nos sociétés : il est à prévoir que les aidants de demain seront moins nombreux et plus dispendieux pour une population vieillissante.
En 2020, de nombreux experts indépendants prévoient une faillite des systèmes de santé nationaux à cause de la seule maladie d’Alzheimer.[4] Si les gouvernements actuels ne réagissent pas maintenant dans le dossier des aidants naturels, la seule solution pour éviter la faillite dans 15 ans sera une dévaluation monétaire déguisée en inflation.
[1] End-of-life
Care and the Effects of Bereavement on Family Caregivers of Persons with Dementia
New England Journal of Medecine, november 2003
et De Volkskrant, Amsterdam, 31 mars 2003
[2] Les coûts indirects de la maladie d’Alzheimer.
A.D. Castro, J.L. Alemany,
Juin 2002, Revue Economia Salud.
[3] Evers, A.
1998 The long-term care insurance program in Germany.
Journal of Aging & Social Policy, 10, 1 – 22.
[4] La maladie d’Alzheimer menace le système de santé américain.
Journal de Montréal,
4 avril 2001.
2 — Aider les aidants
Source : UNAF, le 25 janvier 2006
« Aider les aidants : 16 associations pour la reconnaissance des aidants familiaux »
Définition de l‘aidant : « personne qui vient en aide à titre non professionnel, pour partie ou totalement, à une personne dépendante de son entourage,
pour les activités de la vie quotidienne. Cette aide régulière peut être prodiguée de façon permanente ou non. »
Quelques chiffres :
En France, au minimum, deux millions de personnes, en majorité des femmes, aident une personne proche ayant besoin d’aide.
- 185.000 enfants handicapés (135.000 familles bénéficiaires de l’AES –allocation d’éducation spéciale-)
- 185.000 aidants
- 1.3 millions apportent une aide exclusive
- 0.5 millions conjointement avec des professionnels
- 650.000 aidants Alzheimer
- 100.000 ( ?) aidants Parkinson
Nature de l’aide apportée : Les aidants restent principalement des membres de la famille (conjoint, ascendants, ou descendants..).
Les aides apportées à la personne, quel que soit son âge, varient selon la situation du handicap, Il s’agit par exemple :
- de donner des soins personnels (toilette, habillage, repas…),
- d’intervenir pour l’accès aux soins médicaux et la continuité de ces soins,
- de créer les conditions pour permettre les déplacements dans et en dehors du logement,
- d’assurer la gestion du budget et des démarches administratives,
- d’apporter un soutien moral et affectif à la personne aidée,
- d’intervenir pour l’accès à une vie sociale (loisirs, travail …),
- d’apporter une présence, de la compagnie, et d’être vigilant,
- de créer les conditions pour permettre la communication (voir, entendre, parler, s’exprimer …),
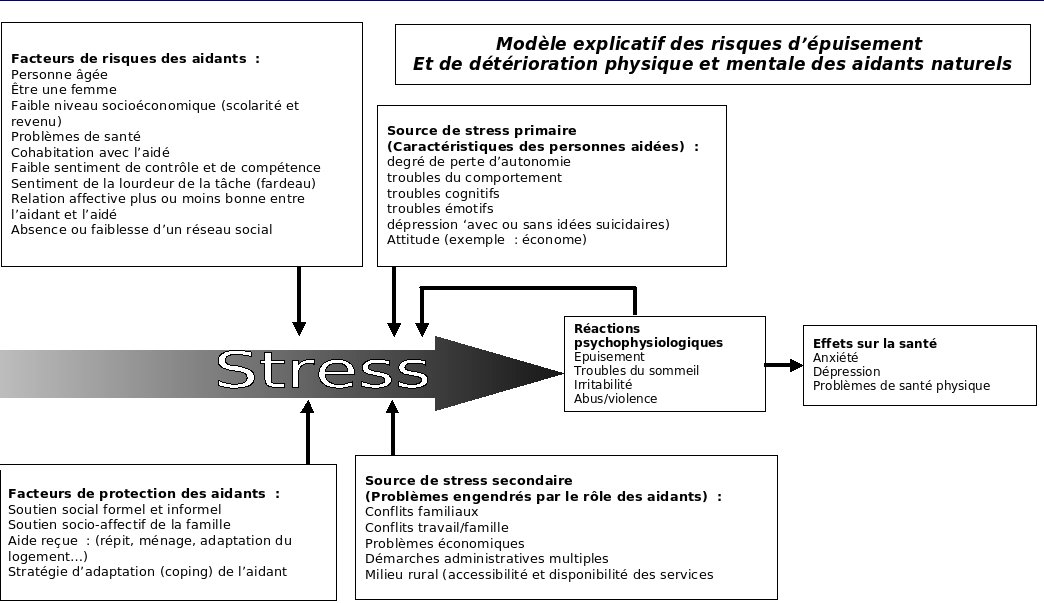
L’épuisement physique et la dépression sont les principaux risques encourus par les d’aidant (Cf. ci-dessous : les risques associés au rôle d’aidant).
Le paradoxe de l’aide aux aidants.
Habitués à apporter une aide à un membre de leur entourage en situation difficile, les aidants familiaux pensent rarement à demander de l’aide pour eux-mêmes. Beaucoup mettent même en péril leur état de santé, compromettant ainsi la qualité de l’aide apportée et leur capacité à aider sur la durée.
Ils doivent être soutenus dans leur lourde tâche afin de pouvoir la mener au mieux.
Les attentes des aidants
Les aidants proches attendent une reconnaissance de leur place et de leur rôle pour être en mesure d’apporter leur aide dans les meilleures conditions possibles. Les aidants non-professionnels exigent des mesures adaptées pour :
- conserver une vie personnelle
- maintenir, s’ils le souhaitent, une activité professionnelle
- préserver leur santé morale et physique.
Les besoins des aidants et les réponses à apporter
Intégrer un volet « d’évaluation des besoins des aidants » au bilan d’évaluation des besoins de la personne dans le cadre du plan d’aide (plan d’évaluation
ou plan APA) et des mesures d’aides pour les aidants dans le plan de compensation individuelle ou plan d’aide de l’Allocation Personnalisée.
Comprendre et être compris
a) Besoin de soutien psychologique
La lourdeur de la charge de l’aidant entraîne parfois la nécessité d’un soutien psychologique pris en charge financièrement dans les plans d’aide. L’aidant doit avoir le libre choix du mode de soutien.
b) Besoin d’information
Tout aidant doit pouvoir identifier des sources d’information (pouvoirs publics et associations) et y avoir accès (Maison Départementale des Personnes
Handicapées, CLIC, CCAS.…)
c) Besoin de formation
Les aidants familiaux doivent pouvoir exprimer leurs besoins individualisés en formation et bénéficier d’une formation adaptée sur tous les aspects de l’accompagnement.
Cette formation doit être prise en charge financièrement et évoluer en fonction de la pathologie et des modifications de l’état de la personne aidée.
Etre remplacé :
L’aidant doit pouvoir être remplacé de trois façons :
a) suppléance au quotidien : pour préserver sa vie personnelle et/ou familiale (temps pour les autres enfants, période de formation …)
b) besoin de répit : bénéficier de temps de pause (accueil temporaire, remplacement au domicile, séjours en famille dans des centres adaptés, séjour-vacances de la personne aidée, familles d’accueil…)
c) renfort ponctuel : pour apporter des réponses aux situations de crise ou d’urgence (accident, maladie, hospitalisation, deuil, événement inopiné …)
Insertion, protection sociale et professionnelle
La reconnaissance des aidants passe par un certain nombre de droits et par une protection sociale adaptée :
Protection sociale pour l’aidant
- affiliation personnelle et gratuite de l’aidant au régime de sécurité sociale (assurance maladie) et bilan de santé annuel,
- droit à une complémentaire santé
- retraite : affiliation gratuite à l’assurance vieillesse du régime général sans tenir compte des revenus du conjoint.
Insertion et protection professionnelle
- Validation des acquis de l’expérience pour l’aidant qui souhaite se reconvertir dans la vie professionnelle,
- Aménagement de la vie professionnelle (congés supplémentaires, horaires adaptés, temps pour enfant malade, temps pour l’accompagnement de fin de vie …).
L’aide aux aidants : une proposition de l’Association des Parkinsoniens de la Manche
Dans le cadre des travaux du Conseil général de la manche relatif au schéma départemental en faveur des personnes âgées, l’Association des Parkinsoniens de la Manche, constatant que les demandes des associations étaient en grande partie similaires, a proposé de créer un collectif ayant a priori plus de poids.
L’idée a été accueillie favorablement par les autres associations (Alzheimer, APF…). Une première réunion va bientôt avoir lieu pour monter ce collectif. La plupart des questions avaient trait à l’aide aux aidants. AP Manche, déjà sensibilisé sur le sujet se proposait d’orienter ses actions 2007 dans ce sens.
Parmi une documentation abondante trois textes ont retenu notre attention car ils résument bien la problématique.
Partant du constat que les associations de malades intègrent de plus en plus les aidants : beaucoup d’entre elles sont passées peu à peu de l’aide au malade à l’aide à la famille, elles ont évolué et considèrent maintenant que les problèmes posés au conjoint ne sont pas identiques à ceux posés à un enfant ou un frère.
Nous proposons, à titre expérimental pour un an, un nouveau département intégré à CECAP :
LES AIDANTS
Objectifs : aider les aidants en informant et en formant
Les moyens :
- Un site Web : « ParkAidants » pour :
- Informer sur ce qui se passe à l’étranger, en Europe voire dans le département voisin…
- Former aux mystères de la maladie (symptômes, traitements, optimisation…) et à la psychologie
- Témoigner
- Revendiquer et agir
Les ressources :
- Abonnement au journal « Park Aidants » : 4 euros annuels (1 euro 25 le numéro y compris les frais d’envoi) proposé au même titre que l’abonnement au « Parkinsonien Indépendant » lors du renouvellement annuel des adhésions.
Pierre LEMAY
Secrétaire de l’Association des Parkinsoniens de la Manche
Bien constituer son dossier médical quelle que soit la maladie
Publié le 23 août 2006 à 19:52Constitution d’un dossier général :
- Faire la liste de tous les événements survenus depuis la naissance, tels que allergies, grossesses (noter comment ça s’est passé), tension artérielle en position couchée/debout
- Demander au médecin les comptes-rendus précis de leurs constatations
- Faire des photocopies en plusieurs exemplaires des : lettres médicales, ordonnances, arrêts de travail, imageries (radios, scanners…), résultats d’analyses de sang, d’urines…
- Classer tous ces documents par ordre chronologique
- Eventuellement faire un dossier informatique de toutes ces pièces et sauvegarder le tout sur CD ou DVD
Concernant la maladie de Parkinson, faire un dossier à part dans lequel vous allez retracer :
— L’historique de votre maladie
— L’évolution de la maladie
— L’évolution du traitement (toujours avec copie des ordonnances)
— Noter les résultats de toutes les questions auxquelles vous avez répondu
— Garder le double de votre suivi de médicaments (fiche ci-dessous)
— Observer tous les effets secondaires qui peuvent survenir après une prise médicamenteuse
— Noter chaque fait important et chaque nouveau symptôme, tout au long de la journée.
Lors de chaque visite au neurologue, préparer l’histoire de votre maladie depuis votre précédente visite :
— Lui apporter vos fiches de suivi de médicaments
— Préparer la liste, par ordre d’importance, de vos troubles les plus marquants et les plus gênants
— Noter toutes les questions que vous désirez lui poser.
| Horaires | Médicament | Quantité | Médicament | Quantité | Médicament | Quantité |
| Modopar | xx | |||||
Des troubles du sommeil aux conséquences multiples
Publié le 23 août 2006 à 19:35Les troubles du sommeil dans la maladie de Parkinson combinent :
- une insomnie d’endormissement et /ou une fragmentation du sommeil
et /ou
un réveil matinal précoce et /ou une somnolence diurne excessive.
La fragmentation du sommeil
Le tremblement de repos doit normalement s’estomper avec le début du sommeil, parfois il peut reprendre en cas d’éveils nocturnes et entraîner une fragmentation du sommeil.
Mais aussi d’autres troubles moteurs peuvent être présents chez les patients parkinsoniens dont certains sont liés aux complications motrices du traitement dopaminergique : les fluctuations motrices nocturnes, les dyskinésies et les dystonies douloureuses. Il faut aussi noter que des myoclonies nocturnes fragmentaires des extrémités peuvent survenir pendant la phase de sommeil lent léger.
Le syndrome des mouvements périodiques du sommeil touche environ un tiers des patients parkinsoniens. Il est souvent associé au syndrome des jambes sans repos. Il se traduit par une extension rythmique du gros orteil et une dorsiflexion du pied survenant à des intervalles plus ou moins réguliers.
L’akathisie nocturne
C’est une sensation subjective d’impatience empêchant le patient de rester immobile. Elle survient chez les patients qui bougent peu.
Sa caractéristique principale est que, contrairement au syndrome des jambes sans repos, elle n’est pas soulagée par le mouvement ou l’activité.
Les parasomnies sont fréquentes dans la maladie de Parkinson :
cauchemars, vocalisations nocturnes, hallucinations nocturnes, épisodes de somnambulisme, terreurs nocturnes, attaques de panique et troubles du comportement en sommeil paradoxal. Ces phénomènes peuvent être en partie provoqués par la prise de lévodopa et (ou) d’agonistes dopaminergiques.
Les troubles du comportement en sommeil paradoxal
Ils se manifestent par un comportement auto- et (ou) hétéro-agressif exprimant le vécu d’un rêve. Ils peuvent précéder les troubles moteurs dans l’histoire de la maladie.
Les troubles respiratoires
Les apnées obstructives et centrales sont fréquentes.
La somnolence diurne excessive
Elle est la conséquence des troubles du sommeil, des troubles de l’humeur et (ou) du traitement dopaminergique, peut être observée, même en l’absence de troubles du sommeil. Elle est plus fréquente en cas de troubles du système nerveux autonome. Quelle que soit sa cause, la somnolence excessive pendant la journée est responsable de la détérioration de la qualité de vie des patients et parfois d’accidents de la voie publique, d’autant plus qu’elle peut se manifester de manière brutale et irrépressible (v. échelle Epworth).
La prise en charge de ces troubles du sommeil impose à la fois des mesures aspécifiques et spécifiques de la maladie. Une consultation au laboratoire du sommeil peut vous être proposée par votre médecin.
Il est important de recommander des mesures d’hygiène qui peuvent contribuer à l’amélioration de la qualité du sommeil :
- - Exercice régulier pendant la journée.
— Relaxation le soir,
— Eviter les boissons caféïnées, les repas lourds, le tabac et l’alcool.
— Limiter l’apport de liquide le soir en cas de besoins urinaires nocturnes.
— Assouplir les horaires du coucher, mais maintenir des horaires de réveil relativement fixes,
— Quitter le lit en cas d’insomnie afin de réduire l’anxiété conséquente et éviter les siestes prolongées.
La somnolence pathologique — somnolence diurne excessive — est la survenue d’endormissements à des moments où il faudrait rester éveillé. Elle doit être recherchée systématiquement lors de tout interrogatoire du patient et de son entourage. En effet, le sujet minimise souvent sa somnolence et de plus peut ne pas prendre conscience de son endormissement. Cette somnolence est plus évidente pour l’entourage. Elle peut être atténuée ou masquée lors de moments de forte motivation, concentration, stimulation, Mais elle est rapidement démasquée lors de situations calmes ou monotones : tâche ennuyeuse, environnement calme, réunion, conduite automobile… Il y a alors un risque d’endormissement brutal.
On parle d’ « attaques de sommeil ».
Dans la maladie de Parkinson, la somnolence excessive pendant la journée est fréquente.
Elle contribue à la détérioration de la qualité de vie des patients et a été incriminée dans la survenue d’accidents de la voie publique.
Les patients victimes de ces accidents ont décrit des accès brutaux de sommeil ou attaques de sommeil », suite à la prise de nouveaux agonistes dopaminergiques.
En fait, ces accès de sommeil irrépressible constituent le point culminant d’une somnolence excessive préexistante qui se trouve exacerbée par un effet sédatif supplémentaire apporté par l’adjonction d’un agoniste dopaminergique quel qu’il soit.
L’échelle de somnolence d’Epworth
Chaque patient parkinsonien doit avoir un carnet avec des échelles d’Epworth à remplir tous les trimestres et à montrer à son médecin traitant. C’est l’outil le plus utilisé en pratique clinique de routine pour quantifier de manière subjective la somnolence. Cette échelle comprend 8 situations de votre vie quotidienne au cours desquelles vous devez évaluer le risque de vous assoupir.
Elle est efficace pour prédire les endormissements au volant.
Une somnolence pathologique doit être suspectée à partir d’un score de 10/24 sur cette échelle.
Somnolence au volant = danger !
Et la loi à cet égard est stricte.
En effet, l’hypovigilance, quelle que soit son origine, contre-indique la conduite automobile !
L’arrêté ministériel du 7 mai 1997 du code de la route stipule que les pathologies du sommeil et les troubles de la vigilance (apnée du sommeil, narcolepsie, hypersomnie idiopathique, …) sont en principe une contre-indication à la conduite de tout véhicule. Il est du rôle du médecin traitant d’en informer son patient afin d’évaluer les conséquences de cette somnolence sur ces aptitudes professionnelles notamment en ce qui concerne la conduite automobile.
Des troubles mictionnels, souvent dès le début de la maladie
Publié le 23 août 2006 à 19:27Les troubles urinaires dans la maladie de Parkinson sont communs, souvent présents dès le début de la maladie ; ils ont tendance à s’accentuer au fur et à mesure que la maladie évolue.
Le symptôme le plus fréquent est la multiplication des urinations, en particulier nocturnes.
Cette multiplication des urinations (pollakiurie) peut être compliquée d’impériosités mictionnelles avec parfois perte d’urines, quand le patient ne peut atteindre rapidement les toilettes. Ces troubles sont liés à une vessie « instable » d’origine neurogène et, chez l’homme, ne doivent pas être attribués à tort à une pathologie prostatique.
La pollakiurie participe à l’inconfort nocturne et au risque dû à des levers multiples.
La prise en charge par votre médecin repose sur un bilan de base consistant à vérifier :
- - l’absence d’obstacle prostatique,
— la stérilité des urines
— l’absence de résidu urinaire (votre médecin pratiquera un toucher rectal, une échographie vésico-prostatique à la recherche d’un résidu post-mictionnel et examen cytobactériologique des urines).
En l’absence d’obstacle, d’infection, de résidu supérieur à 100 cm³ ou de troubles cognitifs exposant aux hallucinations, il faut utiliser les petits moyens :
- - réduire les boissons du soir,
— uriner avant le coucher et régulièrement la nuit.
Une stimulation dopaminergique plus continue la nuit, agonistes dopaminergiques, formes à libération prolongée de L‑dopa, contribue à diminuer la pollakiurie nocturne et améliore l’état moteur.
En cas de difficultés pour uriner ou de rétention urinaire, vous entendrez alors des termes tels que : hypoactivité du détrusor, dyssynergie vésico-sphinctrienne, phénomènes dystoniques…
Dans ces cas, un bilan spécialisé (bilan urodynamique, électrophysiologie périnéale) est nécessaire afin de déterminer la meilleure stratégie thérapeutique qui peut vous être proposée.
Des troubles sexuels, souvent dès le début de la maladie
Publié le 23 août 2006 à 19:22Les troubles de la sexualité
Ils sont très fréquents (2 / 3 des patients).
Ils ont un caractère multidimensionnel ; cependant, l’évolution de la maladie, l’état moteur et la dépression jouent un rôle important. Chez l’homme, 60 à 70 % des patients ont un dysfonctionnement érectile.
Il faut en parler à votre médecin. En effet la prise en charge repose sur un bilan étiologique non spécifique de la maladie de Parkinson, un meilleur contrôle de l’état moteur et de l’état psychique et la non utilisation de certains médicaments lorsque cela est possible.
Il faut vous rappeler que tous les médicaments dopaminergiques favorisent l’éveil sexuel et les érections. Un bon équilibre thérapeutique améliore souvent la situation et des dopaminergiques à action rapide avant les rapports (Modopar dispersible, Apokinon) peuvent rendre service.
Le Viagra, 50 à 100 mg, une heure avant les rapports, est efficace sur l’obtention et le maintien de l’érection et sur la qualité de vie sexuelle.
Ce médicament est bien toléré dans la maladie de Parkinson.
Bien qu’il n’y ait pas eu d’effet majeur sur la pression artérielle, il est raisonnable d’en parler avec votre médecin, surtout si vous présentez des signes d’hypotension aux changements de position du corps. Discutez-en avec lui. Il vous expliquera la conduite à tenir.
À l’inverse, l’hypersexualité est un effet adverse à connaître du traitement antiparkinsonien (particulièrement des agonistes dopaminergiques).Il se caractérise par une augmentation de la libido et la survenue de conduites inappropriées d’hypersexualité pouvant entraîner des conséquences médicolégales. Elle peut être isolée, mais aussi annoncer ou émailler un état psycho-hallucinatoire. L’arrêt du médicament en cause s’impose.
Des cas d’érections prolongées associées à une hypersexualité ont aussi été décrits avec des agonistes ergotés (p. ex. pergolide).
La constipation
Publié le 22 août 2006 à 19:18La constipation atteint une majorité de patients (il faut avertir votre médecin)
La sévérité de la constipation est parallèle à l’évolution de la maladie.
Il faut surveiller :
- - une constipation de transit
- une constipation terminale (difficulté de défécation) accompagnée ou non de dystonie du plancher pelvien.
Des complications sérieuses de ces troubles peuvent survenir : fécalome, volvulus du colon sigmoïde… La prise en charge thérapeutique de la constipation dépend de la cause. Ici aussi, il faut noter tous ces signes et en parler régulièrement avec votre médecin.
L’injection sous-cutanée d’apomorphine (Apokinon) ou les injections locales de toxine botulique peuvent aider dans des cas sévères de troubles de 1’exonération. Il faut en parler avec votre médecin.
La prévention de la constipation
La prévention de la constipation par l’hydratation et l’administration systématique de laxatifs doux, la mobilisation et éventuellement de petits lavements lors de passage difficile.
La place du kiné est importante dans la prévention de la constipation.
La constipation du parkinsonien, fréquente et fréquemment négligée.
Publié le 22 août 2006 à 19:08La maladie de Parkinson est une affection neurodégénérative d’une grande fréquence. Ses stigmates neurologiques et son évolution sont bien connus, mais il est des domaines où les connaissances sont beaucoup plus fragmentaires. Les troubles du transit intestinal, notamment la constipation, ont tout lieu d’être plus fréquents chez le parkinsonien que chez le sujet sain, mais peu d’études se sont penchées sur le problème.
Un questionnaire sur la constipation a été distribué à la clientèle habituelle des médecins généralistes britanniques pendant 4 mois et deux groupes de sujets âgés de plus de 65 ans ont été constitués : 156 présentaient une maladie de Parkinson et 148 n’avaient pas de maladie neurologique connue. De cette étude cas-témoins, il ressort que les parkinsoniens se plaignent plus fréquemment de constipation que les témoins, si l’on se réfère aux trois indicateurs couramment utilisés pour définir cette dernière :
- 1) les critères de Rome qui reposent sur une mesure objective validée du trouble du transit, en l’occurrence 59 % des parkinsoniens contre 20,9 % des témoins ;
2) la prise de laxatifs, indicateur comportemental (38,4 % contre 14,2 %);
3) le fait d’être souvent gêné par ce problème, selon une appréciation purement subjective (33,4 % contre 6,1 %).
Nombreux sont les parkinsoniens concernés par la constipation, mais rares sont ceux qui parlent ouvertement de ce trouble à leur médecin. Des recherches supplémentaires sont à l’évidence nécessaires pour préciser les causes de la constipation survenant au cours de cette affection neurodégénérative. Il importe aussi de définir les options thérapeutiques optimales face à ce syndrome fréquent.
Dr Philippe Tellier
Kaye J et coll. : « Excess burden of constipation in Parkinson’s disease : A pilot study. » Movement Disorders 2006 ; aop : 10.1002/mds.20942.
© Copyright
2006 http://www.jim.fr
La polymédication
Publié le 22 août 2006 à 19:05La polymédication est un élément à prendre en considération.
Souvent elle résulte de l’addition de médicaments lors de problème ponctuel non suivi de son retrait lorsque le problème pour lequel il a été prescrit est résolu.
Au-dessus de 5 spécialités différentes, les complications des médicaments sont très fréquentes. Il faut toujours en discuter avec votre médecin car il est parfois nécessaire d’envisager l’arrêt de certaines médications et de se limiter aux produits essentiels.
Cet aspect est crucial dans la maladie de Parkinson où le patient est déjà soumis à une thérapie lourde.
Les escarres
Publié le 22 août 2006 à 19:02La fréquence significative d’escarres de décubitus s’explique par les facteurs de risque comme la déshydratation, la dénutrition et l’immobilisation associée à une aggravation de la rigidité dès une déstabilisation provoquée par une affection intercurrente.
Les mesures de prévention doivent être renforcées.
Les soins de support dans la maladie de Parkinson
Publié le 21 août 2006 à 09:21Les soins de support dans la maladie de Parkinson concernent :
1. Les troubles associés à la maladie de Parkinson qui sont fréquents et détériorent la qualité de vie des patients.
2. Parmi les troubles digestifs, les fausses routes et la constipation qui peuvent engendrer des complications sérieuses.
3. Les troubles urinaires (allers-retours multiples aux toilettes la nuit), le dysfonctionnement érectile et l’hypotension aux changements de position du corps qui peuvent bénéficier d’une prise en charge spécifique et efficace.
4. Les douleurs sensitives primaires qui sont à soigner.
5. Les troubles du sommeil qui sont d’origines multiples et doivent être explorés par un interrogatoire minutieux et une exploration dite « polysomnographique ». Elle se fait dans un laboratoire de sommeil (Brest, Rennes). Une somnolence excessive pendant la journée doit faire considérer le risque pour la conduite automobile.
6. Les troubles de la déglutition
Signes de gravité :
- Faible efficacité de la toux
Infections pulmonaires récidivantes
Durée des repas supérieure à l’heure
Blocage du bol alimentaire dans le pharynx ou l’ oesophage
Hypersalivation et « bavage » important
Signes d’alerte à rechercher :
- Hypertonie des muscles de la mâchoire
Stagnation buccale des aliments et de la salive
Fractionnement de la déglutition
Reflux alimentaire nasal et buccal
Douleurs à la déglutition
Perte d’appétit
Les troubles de la déglutition
Publié le 21 août 2006 à 08:44Les troubles sont en général minimisés par le patient et c’est une erreur.
Les troubles de la déglutition sont fréquents dans la maladie de Parkinson, mais la difficulté d’avaler affecte surtout les stades avancés de la maladie et accompagne les autres signes axiaux marquant le déclin moteur :
- troubles de l’articulation des mots, troubles de la marche et du contrôle de la station debout.
chutes.
Votre médecin vous expliquera que l’évolution des troubles de la déglutition nécessite une démarche clinique précise visant à reconnaître les facteurs de gravité.
L’interrogatoire, par votre médecin, permet de préciser :
- la durée des repas,
les habitudes alimentaires,
une sensation de « blocage »,
la survenue de toux et de fausses routes,
des sensations d’étouffement ou d’étranglement ou une perte de poids.
L’examen médical permet surtout d’évaluer l’état dentaire, qui est complété par une nasofibroscopie et (ou) un transit radioscopique.
La prise en charge des troubles de la déglutition (dysphagie) passe aussi par un meilleur équilibre de l’état moteur.
Certains médicaments comme la lévodopa d’action rapide (p. ex. Modopar dispersible), ou l’apomorphine par voie sous-cutanée (Apokinon), peuvent entraîner un bénéfice chez certains patients.
Le contrôle d’un éventuel reflux gastro-resophagien ou de nausées par un autre médicament prescrit par votre médecin, pris avant le repas, est très utile.
Il faut conserver un bon état buccodentaire et traiter de manière adaptée l’édentation.
Des petits moyens sont parfois suffisants :
- ergonomie des couverts,
confort de l’installation pour les repas,
fractionnement des repas,
posture adaptée (assise antéfléchie),
modification de texture (haché. mouliné)
épaississement de l’eau, eau gazeuse et (ou) froide, paille, verre à bec verseur, etc.
Pour la prise en charge des troubles de la déglutition, il ne faut pas négliger les retombées sur la déglutition des méthodes de rééducation, en particulier orthophonique (méthode de Lee-Silverman).
Quand l’alimentation orale n’est plus sûre, la gastrostomie s’impose et doit être anticipée ou proposée en cas de signes de gravité. Tout doit être fait pour éviter l’infection pulmonaire de déglutition, une des causes de décès les plus fréquentes de la maladie de Parkinson avancée.
L’hypersalivation
Publié le 21 août 2006 à 08:33L’hypersalivation avec bavage nocturne puis pendant le jour est très fréquente et ressentie comme dégradante par le patient et l’entourage. Elle est due à une diminution de la déglutition automatique de la salive et non à un excès de salive.
La prise en charge est souvent difficile.
- De petits moyens permettant d’activer la déglutition automatique sont proposés (sucer un bonbon, mâcher un chewing-gum), ainsi que des traitements pour tarir la sécrétion salivaire :
Il faut savoir que les médicaments prescrits ont des effets secondaires psychiques.
Le seul traitement ayant une efficacité prouvée est l’injection guidée par échographie de toxine botulique dans les parotides et sous-maxillaires. Il existe une amélioration subjective et objective chez la majorité des patients après une semaine, et au moins pendant un mois, avec peu d’effets adverses à type de sécheresse
Association Fleur de Pomme
Publié le 21 août 2006 à 07:03Bienvenue à l’association « Fleur de Pomme ». Nous allons régulièrement publier leurs articles.
Association Fleur de Pomme (loi 1901) Association déclarée à la Sous-Préfecture de Brest sous le n° 11238
Buts : développer les soins de support dans les maladies chroniques et le neuro-handicap.
La continuité et la globalité des soins sont inhérentes à la médecine moderne. Pour mettre en application ces concepts, particulièrement importants pour les personnes malades et pour les professionnels, l’organisation des soins de support est devenue indispensable.
Les soins de support sont l’ensemble des soins et soutiens nécessaires aux personnes malades, en renforcement des traitements spécifiques lorsqu’il y en a, tout au long des maladies graves et du neuro-handicap.
La structure de soins de support est inter-disciplinaire et inter-professionnelle.
L’association Fleur de Pomme assure sur le Finistère le développement des soins de support.
Elle s’appuie sur son réseau de professionnels pour accompagner les patients : prise en charge des douleurs chroniques rebelles, soutien socio-psychologique pour le patient, son entourage et aux personnels soignants…
Ses buts :
Contact : Association Fleur de Pomme,
61, route de Kéroumen
29480 LE RELECQ KERHUON
adresses courriel :
site de l’association :
http://douleurchronique.canalblog.com
Changement d’adresse AGP et CECAP RECHERCHE
Publié le 21 novembre 2005 à 12:07Attention, une nouvelle addresse pour :
ACTUALITES GÉNÉRALES PARKINSONIENNES (A.G.P.) et CECAP RECHERCHE
Leurs nouvelles coordonnées postales et téléphoniques sont :
A.G.P : 10 rue du 8 mai – 44240 LA CHAPELLE s/ERDRE
Tél/Fax : 02 40 97 83 89
CECAP RECHERCHE : 10 rue du 8 mai – 44240 LA CHAPELLE s/ERDRE
Tél/Fax : 02 40 97 83 89
Sortie annuelle de l’ADPLA
Publié le 21 novembre 2005 à 11:58ASSOCIATION De PARKINSONIENS DE LOIRE ATLANTIQUE
A.D. P. L. A.
Notre sortie annuelle a eu lieu le 4 Juin à JANS, lieu choisi par une adhérente de longue date qui y est née, y a étudié et s’y est mariée ; elle avait obtenu, pour y assister,l’autorisation de sortie de l’hôpital de jour..
Journée réussie : nous étions 34 avec le Chauffeur des Cars Brounais (très attentionné, serviable, il a rapproché au plus près le groupe du restaurant, difficile d’accès.
Le repas très bon, l’accueil sympathique, le cadre typique de la région, l’église, les maisons et le restaurant en pierre « bleue » de Nozay.
La presse était présente (Presse Océan, Ouest-France et l’Eclaireur de Chateaubriant) qui a interviewé notre Président. Le Maire de Jans nous a honorés de sa présence. Une photo de famille a été prise.
Les « Bacchanales » pour leur 7ème édition ont apporté une ambiance musicale, de détente après le déjeuner.
Au retour nous avons fait une halte et pour certains une promenade digestive autour du Lac de Nozay. Il a fait beau, une température idéale.
Cette expérience est à renouveler – si possible avec les membres de la Chorale.
A.D.P.L.A. était présente au Forum des Associations à Saint Herblain (Salle de la Carrière) le 10 septembre.
Mi-novembre nous organisons une Journée « Parole et Echange » à Pornichet ouverte aux parkinsoniens et accompagnants, non seulement de Loire Atlantique mais aux départements limitrophes. Les détails seront précisés dans le prochain Parkin’sonne Infos 44. Merci de nous contacter si ce projet vous intéresse.
M. BERTHELOT, Secrétaire
Le CECAP
Publié le 20 février 2005 à 17:51Comité d’entente et de coordination des associations de parkinsoniens

Association de Parkinsoniens de Charente
Mme Carmen Demaille — Argence 16430 Champniers
Tél : 05 45 69 98 32
Association de Parkinsoniens du Finistère (GP29)
Mme Émilienne Six — Larvor Huella — 29460 Logonna Daoulas
Tél/fax : 02 98 20 61 85
E‑mail : gp29@altern.org
Association de Parkinsoniens d’Ille et Vilaine
Mr Jean Claude MORAINES — 52 av. de Caradeuc — 35510 CESSON-SEVIGNE
tél 02 99 83 25 22 ou 0 878 322 679
E.mail jean-claude.moraines@orange.fr
Mr Jean Maigné 29 rue des violettes 35132 VEZIN LE COQUET
tél/fax 02 99 64 56 51
E‑mail : apiv@wanadoo.fr
Association de Parkinsoniens de la Manche
Mr Daniel LE BEURIER — 37 rue des Dunes 50230 AGON COUTAINVILLE
tél : 02 33 46 87 75
E‑mail : apmanche@orange.fr
Association de Parkinsoniens du Limousin
Mr Bernard GEFFFRAY — 7 route de Mont Ceix — 19370 CHAMBERET
tél/fax : 05 55 98 15 82
E‑mail : henri.minaret@wanadoo.fr / jean.gandois@orange.fr
Mr Henri Minaret — Bellac
tél : 05 55 68 08 62
E‑mail : henri.minaret@wanadoo.fr
Association de Parkinsoniens des Côtes d’Armor
Mr Sylvain BIELLE — 9 rue Pasteur — 22950 TREGUEUX
tél : 02.96.71.19.52
E‑mail : s.bielle@laposte.net
Association de Parkinsoniens de l’Hérault
Mr Jean Dagany
tél 04 67 25 10 67 ou 06 14 86 16 85
E‑mail — jeannot@dagany.com
Association de Parkinsoniens de Loire Atlantique
Mr Guy SEGUIN — 14 rue de La Barbinais — 44100 NANTES
tél/Fax : 02.40.48.23.44
E.mail : ass.adpla@wanadoo.fr
Association de Parkinsoniens du Morbihan
Mr Alain Kervella — 18 allée du Pargo — 56000 VANNES
tél : 02 97 63 15 64
E‑mail : lanigalain@wanadoo.fr
Mme Françoise Vignon
21 rue de Bellevue — 56000 VANNES
tél : 02 97 47 65 30
E‑mail : francoise.vignon@free.fr
Association de Parkinsoniens des Deux-Sèvres
Mme Nicole Duret — 7 alllée Bains de Canes — 79000 BESSINES
tél — 05 49 09 10 54
E‑mail : nicole.imenez@orange.fr
Mr Raoul Griffault — 13 rue de la moinauderie — 79120 LEZAY
tél/fax : 05 49 29 41 51
E‑mail : raoul.griffault@tele2.fr
Pharmacocinétique appliquée : notions élémentaires
Publié le 20 avril 2002 à 18:10Aucun médicament efficace n’est anodin (Aspirine comprise)
L’utilisation prolongée, dans le traitement des maladies chroniques, entraîne des effets indésirables parfois sévères qui justifient l’observation d’une thérapie aussi prudente et réfléchie que possible.
Beaucoup de prescripteurs, souvent sous la pression des malades eux-mêmes, ont tendance à forcer les doses et à simplifier leur administration. C’est le danger de la pratique du « qui peut le plus, peut le moins » et du « matin, midi et soir ». N’accablons pas les médecins, la routine guette toutes les professions techniques et la médecine n’est pas seulement un art !
Beaucoup de médecins de familles et de spécialistes connaissent très bien leurs patients et savent les soigner, aussi notre intention n’est pas d’interférer dans cette relation de confiance.
Si cela peut être utile, nous donnons ici quelques rudiments pour faciliter le dialogue entre le praticien et le malade et obtenir un traitement satisfaisant, évoluant de façon prudente avec la maladie.
Le livre de J.P Labaune : « Pharmacocinétique », Edit. Masson, est la source essentielle des notions de base résumées ci-après.
1) Trajectoire du médicament vers la cible et perte en route (fig. 1)
La figure 1 résume le sort du médicament administré par voie orale.
Une partie seulement parvient à la circulation générale (41 % dans notre exemple), c’est la biodisponibilité.
Véhiculée par le sang, cette partie disponible, en partie fixée et neutralisée est distribuée dans tous les organes et tissus, dont l’organe cible (qui reçoit seulement 6.1 % de la dose dans notre exemple).
L’organisme se débarrasse du produit par la fonction d’excrétion. Cette « auto-épuration » se caractérise par le paramètre de clairance. La ½ vie est l’intervalle de temps durant lequel une concentration X de médicament est réduite de moitié.
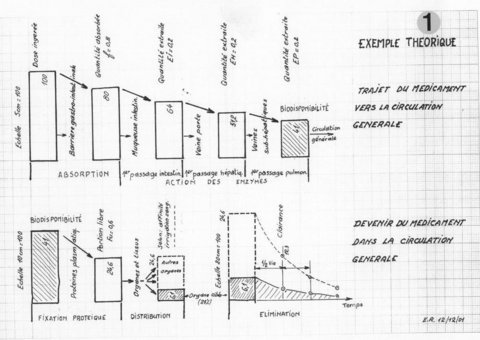
Généralement, ces paramètres sont indépendants de la dose administrée, la cinétique est dite linéaire, mais varient avec les individus.
2) Dose administrée (fig. 2)
L’effet thérapeutique d’un médicament est surtout lié à la valeur des concentrations plasmatiques. On peut définir :
‑Un seuil thérapeutique, en dessous duquel aucun effet n’est obtenu,
‑Une limite supérieure, au delà de laquelle apparaissent des effets indésirables,
‑Entre les deux, un intervalle thérapeutique dans lequel les concentrations sont actives et non toxiques.
3) Fréquence d’administration (fig. 3)
Problème posé :
‑Parvenir rapidement à l’efficacité thérapeutique.
‑Maintenir une concentration active, dans l’intervalle thérapeutique.
‑Eviter les accumulations toxiques.
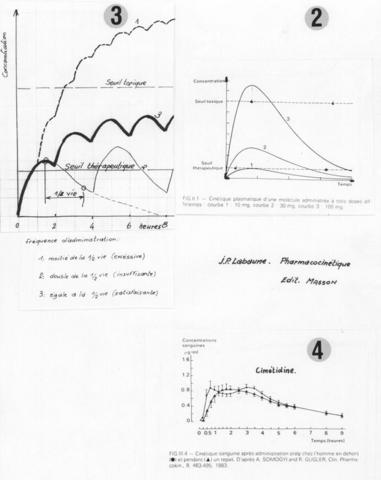
Règle générale :
La dose unitaire étant bien adaptée, l’intervalle entre deux prises doit être proche de la ½ vie du produit.
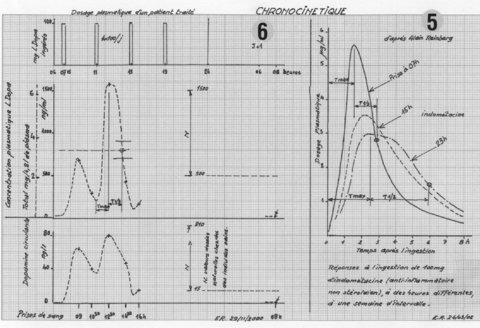
4) Facteurs influençant la pharmacocinétique (fig. 4,5 et 6)
De nombreux facteurs influencent les paramètres pharmacocinétiques : âge, insuffisance rénale et hépatique, facteurs génétiques, interactions médicamenteuses… Nous évoquerons seulement ici l’alimentation et les rythmes biologiques.
Alimentation.
Elle peut influencer l’absorption et l’effet de premier passage, c’est à dire la biodisponibilité :
‑On peut en faire un bon usage : ainsi dans le cas de la cimétidine (traitement de l’ulcère gastrique), l’alimentation ne modifie pas le coefficient d’absorption mais retarde le premier pic d’absorption et élimine le second(fig. 4). Pour être plus efficace, la cimétidine doit être administrée au cours du repas, de manière que le pic de concentration coïncide avec le pic de sécrétion gastrique.
-A l’inverse, il faut privilégier la prise de L‑Dopa (traitement du Parkinson) en dehors des repas pour éviter d’en ralentir la vidange gastrique et pour limiter sa dégradation dans l’estomac.
Pour la sieste ou le coucher suivant de près les repas, se coucher sur le côté droit facilite et accélère la vidange gastrique
Rythmes biologiques. Chronocinétique.
Les plus familiers concernent le caractère saisonnier du développement des espèces animales et végétales (rythme circannuel) et l’alternance veille/sommeil (rythme circadien, de période 24 heures).
Ce phénomène affecte bien des fonctions et la médecine a appris à les connaître et à les utiliser (en chimiothérapie par exemple).
Sur l’exemple de la figure 5, entre les prises de 07 heures et 23 heures, les paramètres pharmacocinétiques : pic de concentration, temps de montée au pic : T max et demi-vie : T ½, varient dans un rapport de 1 à 2. La dose unitaire peut être insuffisante à certaines heures.
L’exemple de la figure 6, donne les résultats pour un Parkinsonien en cours de traitement. Les six prises de sang ne permettent pas une analyse complète et détaillée, on retiendra :
-La confirmation du diagnostic par le dosage de 08 heures à J+1 : pas de dopamine naturelle ou endogène.
-La plus grande efficacité relative de la L‑Dopa prise à 10 heures.
-La brièveté relative de son action
5) Application pratique (fig. 7 et 8)
Dans cet exemple réel, pour adapter le traitement à l’évolution de la maladie, il s’agissait de tirer le meilleur profit d’une augmentation de 25 % de la dose journalière, établie depuis 3 ans et ½ et de passer de 4x125 mg Modopar soit 500 mg/jour à 625 mg/jour, soit en L‑Dopa, de 400 mg à 500 mg/jour. Passons sur le détail des essais successifs, toujours prolongés sur 5 jours pour bien juger de leur effet, pour en arriver à la solution préférée par le malade et validée par le neurologue (Cf. fig. 8) :
‑Maintien des horaires des prises et des repas (le laboratoire fabricant recommande un délai minimum de ½ heure avant le repas et 1 heure après)
‑Maintien de 4 prises.
‑Modulation des doses unitaires.
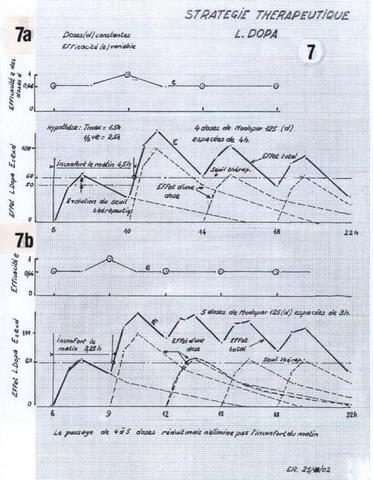
Le choix est basé sur les manifestations de la maladie et les considérations techniques exposées dans les paragraphes précédents, traités dans le graphique que nous préconisons (fig.7).
Pour un tracé plus facile, la courbe en cloche représentative de l’effet de tout médicament absorbé, est schématisée par 4 segments de droite (voir exemple sur la prise de 18 heures. Fig. 7b).
Les valeurs de base : temps de montée au pic : T max et ½ vie : T ½ , ne sont généralement pas fournies sur les notices d’utilisation, mais elles sont dans le Vidal que vous pouvez demander au médecin ou au pharmacien de consulter.
La cinétique du médicament étant linéaire, l’effet total © est la somme des effets des doses successives (A+B). Le passage de 4 à 5 doses par jour de Modopar 125, donne en principe un meilleur effet total, plus élevé et plus lisse que la thérapie antérieure : 4x125 mg, devenue insuffisante. Son essai a été infructueux.
Les données des figures 5 et 6 invitaient dès lors à penser que la dose unitaire de Modopar, de 125 mg, était insuffisante à certaines heures, passant à un effet inférieur au seuil thérapeutique, ce qui fait intervenir la chronocinétique, représentant une efficacité variable des prises (e).
On peut prendre en compte cette variation d’efficacité (e) comme indiqué sur les figures 7 et 8, l’effet (E) de chaque prise (d) résultant du produit (e x d).
E = e x d
Cette correction permet de se référer à un seuil thérapeutique invariable dans la journée.
Le dosage plasmatique (figure 6) indique pour ce patient, une efficacité inférieure de la première prise par rapport à la seconde (dosage de la dopamine circulante).
En compensation, on a ajouté une gélule de 62.5 mg deModopar à cette première prise et, sans justificatif particulier, un second supplément de 62.5 mg de Modopar à la troisième prise. L’amélioration a été très sensible et les doses successives 187.5, 125, 187.5 et 125 mg, ont été adoptées pendant 1 mois environ, avec satisfaction (fig. 8a).
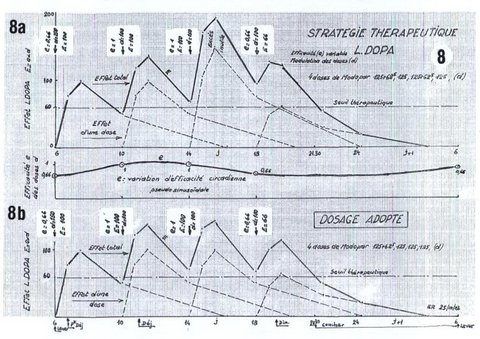
Le neurologue et le patient voulurent dès lors s’assurer que l’augmentation de la dose journalière (2x50 mg de L‑Dopa) était pleinement justifiée. Le doute concernait la prise additionnelle de 62.5 mg de L‑Dopa à 14 heures. Elle a pu être supprimée sans conséquence (fig. 8b).
Ce constat est en accord avec l’hypothèse d’une variation d’effet circadienne simple, pseudosinusoïdale, schématisée sur la figure 8. Cette hypothèse mériterait d’être confirmée par une étude plus complète du dosage plasmatique.
La dose journalière finalement adoptée n’est donc que de 450 mg de L‑Dopa. L’amélioration ressentie semble surtout résulter de l’effet de « booster » de la dose additionnelle de 50 mg de L‑Dopa le matin, qui évite un long sous-dosage, pénalisant toute la journée du patient.
L’inconfort nocturne étant jugé acceptable, il reste une courte période de manque le matin pendant une demi-heure, acceptée également et il est conseillé de se coucher avant 21 heures 30.
Avril 2002, modifié en octobre 2002. E. Rainon
Émile Rainon
27bis route de Limours
78470 Saint Rémy Les Chevreuse
Tél. : 01 30 52 94 82
Principales sources :
§J.P Labaune. Dr en Pharmacie. Pharmacocinétique. Edit. Masson.
§A. Reinberg. Dr de recherche au CNRS. Les rythmes biologiques. P.U.F (Que sais-je ?)
§Vidal professionnel 2000.
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.