Du danger des pesticides
Publié le 07 décembre 2009 à 06:51Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
source : Ouest-France 13 octobre 09
Atteint de Parkinson, un agriculteur de Celle‑L’Evescault (Vienne) mettait en cause les pesticides. La justice l’approuve.
C’est une décision judiciaire qui fera date et jurisprudence. Hier matin, le tribunal des affaires de sécurité sociale (régime agricole) de Poitiers a émis un jugement historique. Ses membres ont ainsi estimé que « la maladie de Parkinson subie par Monsieur Pascal Choisy, et déclarée le 22 octobre 2007, doit être prise en charge au titre d’une maladie professionnelle ». Et du même coup, « renvoie Pascal CHOISY devant l’Association des assureurs — AAEXA – pour liquidation de ses droits ».
Cette décision de justice est une véritable victoire pour cet agriculteur et Aïman Madmouj, le secrétaire juridique de la FNATH qui l’a épaulé sans faillir de longs mois.
Pascal Choisy dirige depuis 1982 une exploitation agricole (céréales bovins viande) à Celle‑L’Evescault. En octobre 2007, il fait une déclaration de maladie professionnelle des non-salariés agricoles auprès de sa caisse d’assurance maladie, l’AAEXA. Cette maladie, disent les médecins qui l’ont examiné, est provoqué par les travaux d’agriculture l’ayant exposé de manière prolongée aux pesticides et produits phytosanitaires…Le 6 avril 2009, le comité de reconnaissance des maladies professionnelles de Nantes établit le « lien de causalité entre la maladie et l’activité habituelle de la victime ».
Le tribunal des affaires de sécurité sociale de Poitiers a donc estimé, hier, que la maladie de Parkinson qui frappe Pascal Choisy, est due à une exposition prolongée aux produits phytosanitaires et aux pesticides. En France, deux procès similaires ont déjà eu lieu. Celui concernant le dossier de Pascal Choisy est le premier à reconnaître un tel lien de cause à effet. Et d’estimer surtout qu’il s’agit bien d’une maladie professionnelle.
Lu par Raoul GRIFFAULT
Les états généraux de la maladie de Parkinson
Publié le 06 décembre 2009 à 21:01Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
La participation de CECAP à cette aventure initialisée et menée par France Parkinson
En 2009, France Parkinson a lancé une enquête : « les états généraux de la maladie de Parkinson » qui se déroule en deux phases :
- Avril à juin, écoute et échanges : les comités locaux organisent des rencontres et recueillent les témoignages des malades et de leurs proches
- de septembre à novembre, le temps des débats et des concertations : les malades et leurs proches débattront avec les acteurs de la maladie, professionnels et institutionnels
En avril 2010, des propositions concrètes seront rassemblées dans un Livre Blanc et présentées aux autorités publiques en charge de la santé.
Le temps où les associations représentant les malades atteints de la maladie de Parkinson se combattaient ne doit plus être, nous devons au contraire nous rassembler pour mieux nous défendre.
J’ai pensé que l’idée était excellente et j’avais demandé à chaque association composant CECAP comment nous pourrions participer à cette vaste enquête.
Nous n’avions pas les moyens financiers pour nous lancer dans une aventure parallèle (France Parkinson réalise cette enquête avec des cabinets spécialisés), cependant, la volonté et l’énergie ne nous font pas défaut, nous l’avons déjà prouvé par le passé et nous pouvions apporter notre contribution à ce projet.
Je voulais en effet porter la stricte parole des adhérents sans distorsion et sans y ajouter ni retirer quoi que ce soit.
Vous avez tous répondu présent et je vous en remercie. Nous avons décidé de participer à notre manière, c’est-à-dire en élaborant un questionnaire d’enquête assez vaste pour prétendre représenter tous les aspects de la vie quotidienne d’une personne affectée de la maladie de Parkinson et de son conjoint et en le faisant remplir par les adhérents de chaque département.
Le questionnaire était d’importance et le faire remplir n’a pas été une mince affaire, les efforts des responsables des associations ont permis de récupérer un bon nombre de questionnaires exploitables et de les traduire dans la base de données proposée. Je remercie tous ceux qui ont participé à ce travail souvent fastidieux, ils peuvent être fiers du travail accompli car la base de données concerne 305 personnes : 175 malades et 130 aidants familiaux. L’association de la Manche, qui s’était proposée pour cette tâche, a terminé le dépouillement des informations de la base de données.
Le rapport terminal ainsi réalisé a été validé par les présidents des associations composant CECAP. Ce rapport a examiné les dysfonctionnements révélés par les adhérents eux-mêmes et a proposé quelques pistes de solutions dans le tableau récapitulatif suivant :
| Constat des problèmes posés | Pistes d’amélioration |
| La maladie de Parkinson est une maladie complexe (symptômes multiples) dont le traitement semble peu optimisé (nombreuses plaintes de dyskinésies, de périodes « OFF », de déséquilibre du traitement…) | Améliorer l’éducation thérapeutique des malades et des aidants pour améliorer la compliance et favoriser l’optimisation du traitement |
| L’ajustement du traitement est le plus souvent effectué par une hospitalisation souvent mal vécue par les malades fragiles « loin de chez eux » | Possibilité d’ajuster le traitement à domicile avec l’aide du généraliste ? D’infirmières spécialisées ? |
| Annonce du diagnostic souvent mal vécue par les malades | Modérer l’annonce en évoquant les divers traitements possibles susceptibles d’améliorer la qualité de vie pendant une longue période |
| Quelques signalements d’ALD tardive | Systématiser la mise en ALD dés le début du traitement. |
| Peu de prise en charge psychologique | Inciter les médecins généralistes à prescrire dès l’apparition de certains troubles (solitude, isolement social par exemple) |
| Amélioration des connaissances du personnel soignant en hospitalier | Actions de sensibilisation et de formation |
| Les malades et les aidants familiaux ont une faible connaissance de la maladie de Parkinson | Améliorer l’éducation thérapeutique Mise en œuvre d’un N° vert susceptible de répondre à de nombreuses questions |
| L’urgence n’est pas prise en compte | Education thérapeutique ? Ajustement des traitements ? Répondre aux situations d’urgence ? |
| Critères d’attribution de la carte de stationnement et d’invalidité non homogènes sur le territoire | Nationaliser les critères |
| Les personnes interrogées font peu appel à l’aide sociale malgré une charge lourde et l’expression de plaintes | |
| Les aides pour l’aménagement du logement sont limitées aux couples dont les gains annuels sont inférieurs à un plafond de l’ordre de 2200€ | Rendre les aides inversement proportionnelles aux gains du couple pour éviter cette frontière souvent mal vécue par les demandeurs au regard des coûts engagés |
| L’aide apportée par les aidants familiaux est plus matérielle que psychologique | Education thérapeutique |
| La charge de travail des aidants familiaux est importante et les plaintes révèlent une certaine forme d’épuisement. | Groupes de paroles Prise en charge par un psychologue |
Associations d’aide à domicile :
|
Imposer un minimum de 25% d’assistantes de vie formées et la mise en œuvre de contrôles dans le cadre de la mise en œuvre l’Assurance Qualité par exemple |
Besoins des aidants peu pris en compte pour :
|
Education thérapeutique et formation type « aides-soignants » N° vert (information Parkinson) Prise en charge du « baluchonnage » à l’image de ce qui se fait au Canada (le cadre légal existe, il reste à trouver des financements, Cf. l’expérience APF à Lyon) Téléphone d’urgence (une des missions de la MDPH pour les plus de 60 ans, peu remplie par les départements) |
Nous nous y étions engagés auprès de France Parkinson, nous leur avons présenté ce travail début septembre comme convenu.
France Parkinson nous a remercié pour la qualité du travail réalisé, l’enquête sera intégrée en partie dans le livre blanc à paraître en avril 2010.
Qui plus est, l’association de la Loire-Atlantique est en charge d’organiser la rencontre avec les professionnels relative au point 10 :
Maintien à domicile
- Faciliter l’accès aux services à domicile : de l’essentiel à l’indispensable
- APA, prestation de compensation et autres aides sociales : quelle est la réalité ?
- Comment accéder à un habitat adapté ?
- Aménagements urbains
Merci à tous pour votre participation active et un grand merci pour l’énorme travail de Pierre qui a contribué à la réussite de cette action en permettant un rapprochement entre toutes les associations de malades atteints de la maladie.
Colette VEGUER, présidente de CECAP
Le QIGONG une gymnastique chinoise à la portée de tous
Publié le 06 décembre 2009 à 09:42Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Conférence présentée lors de l’AG du CECAP2009 à ERQUY par Gérard TIMON(1))
Compte rendu succinct de l’intervention et de l’exercice pratique conduit sur place
Définition
Le QIGONG est une pratique corporelle qui, par des mouvements du corps précisément étudiés, permet à l’énergie qui circule dans les méridiens d’assurer son passage harmonieux.
Cette méthode corporelle consiste en des mouvements ou des postures simples ayant pour but de faciliter la circulation de l’Energie (Qi) dans toutes les parties du corps. En fait c’est l’énergie – c’est-à-dire notre vitalité – qui fait sa gymnastique ! Les gestes sont dans l’externe mais le travail énergétique réel se fait dans l’interne (muscles, articulations, fibre nerveuse, etc.) et également en relation avec les organes et les entrailles.
La pratique
La pratique du Qigong contribue à une remise en forme par une stimulation de certains points, de certaines zones, de certains trajets, pour obtenir une action énergétique sur les organes.
Le but principal est de faire circuler le « qi », de le mettre en mouvement, d’assurer sa mise en valeur, c’est-à-dire de développer son expression.
Au cours de notre congrès le conférencier à proposé une mise en situation sur place après avoir donné quelques éléments de base de la pratique. Le premier exercice de qigong est « l’exercice d’enracinement debout (2)) » de référence afin de découvrir la méthode : la posture debout, les pieds parallèles écartés de la largeur des épaules, les genoux fléchis, le poids du corps autant sur le devant du pied que sur les talons, assis dans son bassin, les épaules détendues, le regard à l’horizontal sur un point, la langue sur le palais, les muscles du visage détendus, etc…
Une première découverte
C’est en essayant d’exécuter cette posture d’enracinement que j’ai découvert que je ne sentais aucune douleur particulière, comme si j’étais en « position juste », c’est-à-dire une posture qui permettait d’équilibrer la structure physique et la structure énergétique et qui de plus était antalgique(3)).
Cette première expérience m’a fait prendre conscience d’une mauvaise position de mon corps de l’un des quatre défauts de posture(4)); depuis lorsque j’ai des douleurs lombaires je me remets dans cette position d’enracinement et en quelques minutes la douleur disparaît. En faisant circuler l’énergie à travers tout mon organisme bien détendu cela m’a permis de me découvrir par l’intérieur.
Les quatre défauts de nos postures sont : l’instabilité, l’asymétrie, la tension en arrière, baisser la tête en serrant les cervicales. Les exercices de qigong servent à combattre ces défauts et à se maintenir debout les pieds sur terre enraciné dans le sol (qui est solide) et la tête au ciel avec sensation de légèreté dans le haut du corps (comme un fil de soie qui tire le corps vers le haut).
Il semblerait que les Parkinsoniens cumulent plusieurs de ces quatre handicaps. Le travail est d’autant plus important à réaliser, mais le résultat est envisageable par une pratique très régulière.
Conseil d’utilisation
Respectant ces indications (du bas vers le haut, et en détail) et en pratiquant régulièrement (5 minutes par jour pour commencer) l’on découvre un bien-être évident, une légèreté de ses structures physiques, et une force qui circule en nous et qui nous aide.
La pratique personnelle est le secret de la réussite pour se découvrir soi, avoir confiance en soi et pour s’aimer et s’ouvrir sincèrement et vraiment aux autres.
Renseignements complémentaires sur le site : www.chine.org
Rédigé par Colette VEGUER
(1) Gérard Timon : Acupuncteur traditionnel, directeur du Cercle Sinologique de l’Ouest de Rennes ; CSO voir www.chine.org et dans boutique télécharger les DVD de pratique de qigong ; et lire « qigong les premiers pas », son premier ouvrage sur le qigong ; voir liste des ouvrages du CSO.
(2) Certains exercices se pratiquent assis sur une chaise, d’autres allongés (voir DVD)
(3) Qui empêche une douleur de s’exprimer dans cette posture.
(4) Les Chinois reconnaissent quatre défauts que le pratiquant doit corriger sans arrêt, c’est-à-dire tout au cours de sa vie. Si l’on ne fait pas attention, ces défauts nous pourrissent la vie.
Voyager avec Parkinson
Publié le 04 décembre 2009 à 11:38Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Lu dans la revue Parkinson suisse de septembre 2009.
Avoir la maladie de Parkinson n’est pas une raison pour renoncer à voyager. Au contraire, changer d’air et partir à l’aventure peut procurer un grand bien-être. A conditions de respecter quelques règles.
Voyager avec la maladie de Parkinson : les risques
Les principaux facteurs de problèmes lorsque l’on voyage avec la maladie de Parkinson sont l’efficacité fluctuante des médicaments due au changement d’alimentation, le risque de chute accru, la résistance moindre au stress ainsi que la sensibilité thermique exacerbé qu’entraîne la maladie. Cette dernière a pour cause des troubles de la régulation thermique. Sous les climats très froids, la tension musculaire déjà élevée des patients augmente encore, les tremblements et la raideur pouvant également s’accentuer. En cas de grosse chaleur et de forte humidité, les patients parkinsoniens ont tendance à « surchauffer », à se déshydrater et à souffrir de troubles circulatoires (étourdissement, collapsus). Un phénomène qui peut s’avérer particulièrement pénible en cas d’hypotonie orthostatique (chute de tension due à un changement de position).Il s’agit également de tenir compte du risque de chute accru. Si les patients connaissent les zones de risques chez eux, les dangers qui les guettent sont multiples dans les endroits lointains, même dans leur chambre d’hôtel. C’est pourquoi il est préférable d’éviter les terrains problématiques et les voies très fréquentées (attention au trafic !), et de prendre toutes les précautions pour prévenir les chutes.
Le changement d’alimentation constitue également un problème. Les nourritures exotiques, les épices inconnues et surtout une éventuelle « tourista » peuvent altérer la résorption des médicaments dans l’intestin, ce qui peut fortement réduire leur efficacité. Ajoutés à la foule de nouvelles impressions, à un emploi du temps serré et au stress éventuel provoqué par un environnement inhabituel, ces problèmes peuvent entraîner une accentuation des symptômes de la maladie.
Bien s’informer et planifier son voyage en toute tranquillité
Tous ces problèmes potentiels ne doivent pourtant pas vous empêcher de voyager. Il suffit de planifier avec soin votre périple. L’essentiel est de choisir sa destination avec son cœur tout en faisant preuve de bon sens pour déterminer si le voyage est réaliste eu égard à la condition physique et à la disposition morale du patient. Les séjours de plusieurs jours au même endroit sont particulièrement reposants. Les croisières, qui permettent de récupérer en mer entre deux excursions sur terre, sont également recommandées. En revanche, les circuits en car ou en train sont réservés aux patients suffisamment autonomes. Pour les destinations lointaines, y compris en Europe, l’avion est le moyen de transport le plus pratique en raison de la courte durée du trajet.Lors de la réservation de votre voyage, renseignez-vous sur les hôtels […] et demandez à l’organisateur d’informer le personnel de votre maladie. Il sera ainsi possible de prendre toutes les mesures importantes pour le voyage. … Assurez-vous également que vous pourrez bénéficier d’une assistance médicale adaptée en cas d’urgence. […] Renseignez-vous sur les éventuelles restrictions à l’importation concernant vos médicaments.
Avant le voyage : contrôle médicale et conseil spécialisé
Une fois votre destination choisie, fixez un rendez-vous chez votre neurologue et votre médecin de famille. Lors de ces consultations, abordez les points suivants :
- La possibilité et la pertinence, selon votre praticien, d’effectuer le voyage prévu (ne procédez à la réservation définitive qu’après avoir obtenu un « oui » clair).
- Les éventuelles conditions particulières du suivi médical avant, pendant et après le voyage.
- Les heures de prise et la posologie de tous les médicaments pendant le voyage aller et retour ainsi que sur le lieu de vacances (à consigner par écrit !). ce point est particulièrement important lorsque votre destination vous amène à changer de fuseau horaire (décalage horaire).
- Les vaccins nécessaires en prévision du voyage.
- Les règles à suivre en cas de problème au cours du voyage (par ex. : tourista, nausées, accentuation des syndromes parkinsoniens, allergie solaire, troubles circulatoires) et les médicaments appropriés.
- Une quantité de médicaments suffisante pour la durée du voyage, plus deux ou trois doses d’urgence.
- Des ordonnances de réserve pour vos médicaments.
- Une liste de numéros à contacter en cas d’urgence
- Une liste de toutes vos maladies et les médicaments correspondants (en anglais).
- Les noms (nom commercial, nom du principe actif et dosage) de vos médicaments dans la langue du pays de destination.
Faire sa valise et ne rien oublier
Gardez à l’esprit que si vous voyagez par avion, vos bagages peuvent arriver en retard, voire se perdre. Veillez donc à conserver votre pharmacie de voyage et tous vos papiers importants dans votre bagage à main. Répartissez dans vos autres bagages les doses d’urgence ainsi que des copies de tous vos papiers. De cette façon, vous aurez la garantie de ne pas vous trouver à court de médicament le temps de vous en procurer de nouveaux sur votre lieu de vacances […]Une fois sur place : s’acclimater, se détendre, profiter.
Laissez-vous assez de temps après votre arrivée pour vous acclimater à votre lieu de vacances, en particulier en cas de gros décalage horaire. Habituez-vous progressivement aux nourritures inconnues. […] Ne consommez aucun fruit non lavé et renoncez aux glaçons. Buvez peu d’alcool, mais au moins trois litres de liquide par jour (ne buvez l’eau que si elle est dans une bouteille industrielle fermée !).Planifiez les grandes lignes de votre séjour en vous ménageant de longues pauses… Dans les pays du sud, prenez le temps de savourer la traditionnelle « siesta » à l’ombre d’un palmier, une boisson rafraichissante à portée de main, avec le bruit des vagues en fond sonore.
Jörg ROTHWEILER
Lu par Jean GRAVELEAU
La mobilité, prévention des chutes
Publié le 03 décembre 2009 à 09:57Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Lu dans Parkinson de septembre 09 la revue de l’association suisse
Rédigé par Elizabeth OSTLER
Que l’on soit malade ou en parfaite santé, jeune ou vieux, la vie est pleine de dangers. Nous pouvons en écarter certains. Nous en acceptons d’autres en raison de leur moindre importance ou de leur invraisemblance. Cependant, certains risques représentent un tel danger que nous voulons à tout prix les éviter – sans pour autant y parvenir.
Le risque de chute, qui guette en particulier les personnes âgées, appartient à cette troisième catégorie – la plus pernicieuse. En effet, la chute est pour les seniors une expérience extrêmement dure et effrayante. La peur et la douleur ne sont pas les seules conséquences d’une chute : se retrouver brusquement par terre, impuissant, peut anéantir un plan de vie jusque-là positif.
[…]
D’après les estimations du Bureau suisse de prévention des accidents (bpa), les chutes sont les accidents les plus fréquents chez les seniors. […] Environ un tiers des victimes de chutes souffrant d’une fracture du col du fémur ne peuvent plus rentrer chez elles. Et parmi les patients qui échappent à ce triste sort, un tiers devient dépendant d’un déambulateur ou d’une autre forme d’assistance.
25 à 33% des victimes de chute sont définitivement handicapées suite à une fracture de la hanche, certaines ne pouvant même plus marcher. Mais les chiffres les plus effrayants concernent les personnes qui décèdent dans l’année suivant leur accident, soit 17 à 23% des seniors ayant souffert d’une fracture du col du fémur. […] Avec la maladie de Parkinson, le danger est plus grand encore. En raison de leur mobilité réduite et de la perte progressive des réflexes de protection et de posture, les personnes touchées – en particulier au stade avancé – sont les premières victimes de ces accidents.
Les chutes font partie des risques de la vie que l’on peut partiellement prévenir en prenant quelques précautions, sans jamais être complètement à l’abri. C’est pourquoi les personnes les plus fragiles, comme les patients parkinsoniens, doivent veiller à protéger leurs os en cas de chute. Les motards […] nous montrent l’exemple : ils équipent les parties de leur corps les plus vulnérables de protections qui absorbent les chocs. Ces protections sont légères, confortables et pratiquement invisibles sous les vêtements de tous les jours. Leur effet protecteur est remarquable : d’après les études, les protections peuvent réduire le risque de fractures de la hanche de 70%.
Les conséquences possibles d’une chute
Une chute ne cause pas seulement de la douleur. Elle est souvent le déclencheur d’une crise qui peut déboucher sur une perte totale d’autonomie. C’est l’une des expériences les plus pénibles et les plus dangereuses que puisse endurer une personne âgée. En effet, une chute se répercute à quatre niveaux importants :
- Conséquences sur l’état physique : La fracture du col du fémur est une blessure très grave, qui met du temps à guérir. Elle entraîne une diminution de l’autonomie, voire la perte totale de la mobilité. Chez les patients souffrant déjà de troubles moteurs, comme les parkinsoniens, cette perte d’autonomie peut être définitive.
- Conséquences sur l’état mental : La peur de chuter de nouveau mène à un manque d’assurance … qui entraîne encore plus de chutes. En outre, les chutes, surtout lorsqu’elles sont répétées, causent fréquemment une perte massive de l’estime de soi, jusqu’à devenir une pathologie propre – la peur de chuter (fear of falls). Cette phobie peut mener à une perte totale de la mobilité et rendre les victimes dépendantes au point de devoir être placées en foyer médicalisé.
- Conséquences sur l’entourage : Les conséquences d’une chute, notamment la perte de mobilité, peuvent conduire à une dépendance accrue aux réseaux formels et informels, qui représente à son tour une charge financière supplémentaire (soins à domicile, maison de retraite).
- Conséquences financières : Les accidents survenant à domicile ou pendant les loisirs coûtent chaque année 3 milliards de francs (suisses). Environ deux tiers sont à imputer aux chutes. Soigner une fracture du col du fémur coûte en moyenne 65 000 francs (suisses).
Prévention des chutes : apprenez à vous protéger.
Évitez les chutes :
- Mise au point optimale du traitement médicamenteux
- Exercices destinés à favoriser la force, la mobilité et l’équilibre.
- Entraînements ciblés à la marche libre ou assistée (canne, déambulateur).
- Exercice pour se lever du lit ou d’une chaise.
- Éliminations des sources de danger (seuil trop haut, tapis, etc …)
- Bon éclairage des pièces de vie, même la nuit (veilleuse)
- Poignées et siège spécial dans la douche, la baignoire et les WC, tapis antidérapant dans la baignoire et dans la douche.
- Pose de rampe dans les escaliers.
- Chaussures stables à talons plats.
Prévenez les fractures :
- Traitement de l’ostéoporose.
- Port de protections spéciales au niveau des hanches (L’association suisse propose une culotte de protection comportant des poches au niveau des hanches où se glissent des protections faites d’un plastique viscoélastique qui, sous l’effet de la chaleur, épouse parfaitement les parties à protéger. Se renseigner auprès de l’association : www.parkinson.ch)
Lu par Jean GRAVELEAU
Lu dans la revue Parkinson suisse de septembre 2009.
Publié le 02 décembre 2009 à 09:35Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Le virus de la grippe aviaire peut-il provoquer les maladies de Parkinson ou d’Alzheimer ?
« Le virus H5N1, responsable de la grippe aviaire, peut entraîner chez les animaux des dommages neurologiques, rapportent les chercheurs de l’équipe de Haeman Jang, de l’Universiy of Tennessee, dans la revue spécialisée PNAS. Ayant inoculé le virus à des souris, les chercheurs ont été stupéfaits du résultat : si le système immunitaire des souris combattait le virus avec succès, les cellules nerveuses et cérébrales présentaient en revanche, longtemps après l’infection, des altérations caractéristiques de la maladie de Parkinson. D’après Jang, les virus se propagent depuis l’appareil digestif par la moelle épinière et le tronc cérébral pour envahir tout le système nerveux central, atteignant ainsi le cerveau. Outre la formation d’amas de protéines, les chercheurs ont observé, soixante jours après l’infection, la mort de cellules dopaminergiques dans la substantia nigra, comme c’est le cas chez les patients parkinsoniens. »
« Les scientifiques en ont déduit que les virus pourraient être un facteur de risque jusque-là ignoré dans les maladies telles que Parkinson. Pour appuyer cette thèse, on trouve des témoignages datant du Moyen Âge et de l’épisode de grippe espagnol survenu en 1918 dans lesquels les victimes de la grippe relatent des conséquences tardives de la maladie, telles que tremblements, troubles de la coordination ou ralentissement des mouvements. »
Source : PNAS août 2009
Un dépistage précoce grâce au diagnostic par ultrasons
« L’imagerie ultrasonore haute résolution met en évidence chez les parkinsoniens des altérations caractéristiques du tissu cérébral, qui pourraient être détectées avant même l’apparition de la maladie. »
« Comme souvent dans l’histoire de la science, le hasard s’en est mêlé : au milieu des années nonantes, Mme le Professeur Dr Daniela Berg découvre que la substantia nigra des patients parkinsoniens renvoie un écho amplifié aux ultrasons haute résolution. En 2006, le professeur Berg … publie le résultat de ses recherches dans des revues spécialisées, où elle décrit ce phénomène de zones « hyperéchogènes » et, partant, la possibilité d’établir un diagnostic précoce grâce aux ultrasons. »
« Aujourd’hui, cette méthode est utilisée dans plusieurs cliniques européennes, avec des résultats surprenant : 80 à 90% des parkinsoniens présentent à l’imagerie ultrasonore transcrânienne des altérations pathologiques signalées par des images particulières. Deux aspects de cette découverte étonnent les médecins : les ultrasons permettent de détecter des altérations du tissu cérébral qui ne sont décelables ni au scanner ni à l’IRM ; en outre, un écho ultrasonore amplifié est également perçu chez 10% des sujets sains. Les raisons n’en sont pas entièrement claires, mais ce phénomène pourrait indiquer une prédisposition à la maladie de Parkinson. »
« Il y a quelques semaines, le professeur Dr. Daniela Berg a entamé avec le professeur Gerhard Eschweiler une étude qui pourrait s’étendre sur vingt ans et devrait démontrer l’intérêt du diagnostic par ultrason. Dans ce cadre, plusieurs centaine de personnes âgées de cinquante à quatre vingt ans, ne souffrant pas de la maladie de parkinson mais présentant des symptômes précoces « typiques », tel que troubles de l’odorat ou du sommeil paradoxal, ubiront tous les deux ans un examen par ultrason. Grâce au dépistage précoce par ultrasons, les médecins espèrent pouvoir traiter les patients plus tôt et, à tout le moins, ralentir ainsi la mort des cellules dopaminergiques dans la substantia nigra. »
Par JRO
Comment procéder à la prise de médicaments en cas d’opération sur le tube digestif ?
« Il est important que les patients parkinsoniens devant subir une intervention lourde sur l’appareil digestif continuent de prendre leurs médicaments, même s’ils n’ont pas le droit de manger. Il existe plusieurs manières d’administrer des médicaments sans solliciter le tube digestif. La plus simple consiste à utiliser le patch Neupro (rigotine), un agoniste dopaminergique transdermique. Une deuxième possibilité consiste à pratiquer une perfusion de PK-Merz. C’est une préparation à base d’amantadine que l’on trouve dans le commerce sous forme de solution pour perfusion. Enfin, il est possible d’injecter de l’apomorphine, un autre agoniste dopaminergique, directement sous la peau. On peut procéder par injections ponctuelles, mais il est préférable d’utiliser une pompe électronique diffusant le médicament en continu. »
« Le choix de la méthode dépend d’une part de l’état du patient, d’autre par de l’expérience des médecins traitants. En principe un dosage inférieur à la posologie habituelle est suffisant, en raison de la faible mobilité du patient après l’opération. En outre les mouvements involontaires (dyskinésie) doivent être évités dans toute la mesure du possible. »
Le professeur Hans-Peter LUDIN
Lu par Jean GRAVELEAU
Les troubles du comportement
Publié le 01 décembre 2009 à 17:32Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Intervention de Bruno HELLEUX à l’AG CECAP du 30 septembre 09
INTRODUCTION :
Parmi les symptômes dits « secondaires » observés dans la Maladie de Parkinson, les troubles psychiatriques, même s’ils sont rares et tardifs, sont ceux qui inquiètent et déroutent le plus les malades et leurs aidants.
Je propose ici de vous faire part de mon expérience professionnelle en établissement hospitalier psychiatrique et d’évoquer la nécessité d’adapter notre attitude à la pathologie du malade.
Sans entrer dans un exposé technique, il est utile de préciser quelles sont les différentes pathologies que nous rencontrons et d’en donner une définition aussi simple que possible (cf. en annexe les définitions sommaires des termes utilisés) :
- les PSYCHOSES : parmi les quelles on peut ressortir trois catégories :
- la schizophrénie
- la paranoïa
- les pathologies maniaco-dépressives
- les NEVROSES : parmi lesquelles on peut observer :
- la névrose obsessionnelle
- la névrose phobique
- la névrose hystérique
- la dépression
- les Toc ou « troubles obsessionnels compulsifs »
- les COMPORTEMENTS PSYCHOPATHIQUES : Appelés « états limites », ils se situent aux frontières entre la psychose et la névrose. Ils se caractérisent par une grande intolérance à la frustration qui se manifeste par des passages à l’acte souvent de nature agressive.
- les CONDUITES ADDICTIVES : Situation de dépendance physique ou psychologique face à un désir impérieux à prendre une substance. Parmi ces addictions on trouve entre autre :
- l’alcoolisme et la toxicomanie
- la boulimie et l’anorexie
- le tabagisme etc …
Il peut s’agir d’un besoin d’ordre psychologique tel que l’addiction au jeu ou les autres besoins compulsifs (achats, ou sexuels par exemple).
En présence d’un patient qui présente l’un de ces troubles ou une forme apparentée, il est nécessaire d’accompagner la personne dans les actes essentiels de la vie quotidienne en tenant compte de ses besoins et de son degré d’autonomie.
I — ÉTAT CLINIQUE D’UNE PERSONNE
Le soignant doit être en mesure d’apprécier l’état clinique du malade à partir des points suivants :
- observer la personne et noter les changements de son état clinique (physiques ou psychiques)
- identifier les signes de détresse et de douleur
- identifier les risques encourus par le malade
- estimer le caractère urgent et alerter les intervenants compétents en fonction du degré de risque.
Nécessité pour le soignant :
- de différencier la notion de maladie somatique et de maladie psychique,
- de noter les signes de dépression,
- de faire la différence entre les différentes pathologies que nous avons évoquées pour définir le soin et le protocole de soin adapté.
II – OBJECTIFS :
- écouter le malade et son entourage, prendre en compte les signes non verbaux de communication sans porter de jugement.
- Faire exprimer les besoins et les attentes de la personne, les reformuler et proposer le soin adapté.
- Identifier les situations de crise ou de violence en prenant du recul par rapport au malade, ce qui est plus aisé pour un soignant que pour un aidant proche.
Dans le cas de comportement perturbé de type psychiatrique, il convient de se préoccuper de savoir si le trouble est dû à la recherche d’une solution face à un effet de sa maladie ou d’un trouble réellement psychiatrique.
Exemples : un malade qui déambule ou semble s’agiter est, en psychiatrie considéré comme étant en situation de trouble alors que le Parkinsonien déambule ou quitte son siège pour relâcher les contractures musculaires.
De même, pour le malade Parkinsonien, les troubles de la parole sont le plus souvent la conséquence des effets indésirables du traitement. Ils se manifestent par une voix atone ou anormalement forte qui semble exprimer la dépression ou la colère.
Il faut prendre en compte également le fait que certains comportements compulsifs peuvent être induits par le traitement pharmaceutique.
III- DEMARCHE DE SOIN :
Il est donc nécessaire avant de poser un diagnostic de trouble psychique de s’assurer que ces comportements ne sont pas dus à la maladie elle-même ou à son traitement. Dans les deux cas, il convient :
- d’avoir une attitude calme pour ne pas stresser ou déstabiliser le malade et l’aider à reprendre la maîtrise dans ces moments critiques.
- de transmettre ces observations aux intervenants compétents tels que le médecin traitant, l’infirmière, le kiné, l’orthophoniste (dans le cadre d’une coordination) afin que les soins les mieux adaptés soit mis en place.
- de veiller à ce que la transmission de l’information soit ciblée, orale mais aussi écrite pour que les intervenants qui ne se rencontrent pas toujours puissent adopter la même démarche de soin.
- de stimuler le malade, ne pas se substituer à lui, dans les actes quotidiens même s’il les réalise plus lentement.
- d’assurer une communication verbale et non verbale (exemple par le toucher) pour contribuer au bien-être du malade.
- de ne pas chercher à supprimer des troubles (comme les tocs) ce qui risquerait de créer pour le malade un sentiment de frustration encore plus important, mais plutôt d’aider le malade à mieux les gérer.
- il en va de même pour les accès de colère ou d’agressivité : chercher à opposer au malade une attitude calme et rassurante avant d’opposer un comportement plus ferme si la situation l’exige.
- de signifier au malade qu’il n’est pas jugé mais qu’il est en droit d’attendre des soignants de la compréhension, de l’aide en même temps qu’un cadre bien défini pour répondre à sa pathologie.
Ces attitudes sont d’autant plus valables face à un malade parkinsonien qu’il est le plus souvent conscient des troubles qu’il présente et en éprouve un sentiment de culpabilité et de dévalorisation de soi.
En outre la même attitude d’écoute, de conseil est adoptée vis-à-vis des familles et des aidants qui vivent souvent ces situations de façon conflictuelle ou angoissée, en leur donnant les conseils adaptés s’ils les sollicitent.
CONCLUSION :
L’attitude du soignant n’est pas comparable à celle de l’aidant du Malade Parkinsonien. Le soignant n’a pas de lien affectif avec le malade contrairement à l’aidant. Il lui est plus facile d’adopter une attitude calme et rassurante face aux troubles du malade alors que l’aidant est dans une relation affective qui rend ces troubles difficilement supportables tant au plan de l’épuisement physique que moral.
Néanmoins les soignants en milieu hospitalier doivent porter leur effort sur la spécificité de la M.P en particulier pour le respect scrupuleux des horaires de distribution des médicaments.
Pour ces raisons deux axes me semblent indispensables à dégager :
- patience, calme, écoute et prise de distance à l’égard du malade face aux situations de troubles.
- nécessité pour l’aidant de se faire aider par un intervenant qualifié extérieur à son entourage, près de qui il pourra à son tour trouver écoute et aide.
Le malade et son aidant, sont en droit d’attendre de tous les soignants l’aide et l’écoute auxquelles ils ont droit face à l’épreuve que leur impose la Maladie de Parkinson ou toute autre pathologie. C’est dans ce sens que les soignants s’efforcent d’orienter leur démarche de soins en essayant de l’améliorer chaque jour.
Dans le milieu psychiatrique, l’important est de communiquer, le travail est basé sur la relation et la confiance il se fait avec les familles et l’entourage du malade. Les soignants en Psychiatrie insistent sur le fait qu’il ne faut pas hésiter à venir leur parler puisque leur travail est basé sur l’écoute.
Rédigé par Bruno HELLEUX
I – LES PSYCHOSES :
La schizophrénie : du grec « schizein » (fendre) et « phrën » (esprit)
- dissociation mentale
- Discordance affective
- Activité délirante incohérente
- Rupture avec le monde extérieur
- Repli autistique (absence de communication)
-
La Paranoïa : Psychose chronique caractérisée par un délire généralement bien construit, s’accompagnant de trouble du jugement et de la perception mais sans détérioration intellectuelle.
- La phase maniaque :
- une grande agitation chez le patient aussi bien au niveau des idées, du discours que du comportement (il peut se souvenir de ses comportements) ;
- des idées de grandeur, extrêmement agité, attitudes très familières avec son entourage.
- A la fin de la phase maniaque le malade a un souvenir précis de son attitude, ressent une très forte culpabilité.
- La phase dépressive : Ralentissement psychomoteur, les idées sont extrêmement lentes, le malade ressent une forte culpabilité. L’estime de soi et l’image de soi sont très mauvaises.
- Névrose obsessionnelle (toc : trouble obsessionnel compulsif) :
- obsession : une idée qui envahit le système de pensée du patient et qui est présente en permanence et se traduit par la compulsion systématique
- compulsion : fait allusion à l’incapacité du patient à lutter contre l’idée obsessionnelle
Ces obsessions ont valeur d’anxiolytique, c’est-à-dire qu’elles lui permettent de lutter contre l’angoisse. Ces névroses sont rythmées par des rituels (rangement, comptage, répétition des gestes, des phrases, des chiffres, recherche de la symétrie ou du parallélisme, lavage, ménage. Ces rituels n’ont pas nécessairement de rapport avec l’action en cours, ils peuvent même l’interrompre.
- Névrose phobique :
Ces personnes sont sujettes à des peurs irrépressibles contre lesquelles il leur est quasiment impossible de lutter. Exemples :- agoraphobie : peur des grands espaces ou de la foule
- claustrophobie : peur d’être enfermé dans un espace plus ou moins réduit.
- arachnophobie : peur des araignées
Lorsque ces patients sont confrontés à l’objet de leur peur, ils éprouvent une angoisse très forte. Cette névrose est très handicapante sur le plan social.
- Névrose hystérique :
Contrairement aux définitions données aux débuts de la psychiatrie, l’hystérie n’est pas exclusivement féminine, elle se trouve également chez l’homme sous des formes différentes et la proportion de malades qui en sont atteints est plus faible.Il y a deux symptômes principaux : la séduction et la conversion somatique.
La séduction est présente à la fois dans le discours et le comportement :
- pour la femme : la relation à l’autre est fondée sur une envie exagérée de plaire, les autres femmes sont vécues comme des rivales.
- pour l’homme : quête de virilité et d’amitié masculine passionnelle qui témoigne d’un trouble d’identité sexuelle.
Ces patients bien que conscients de leur trouble ne sont pas capables de faire autrement. L’angoisse est présente et leur souffrance est réelle.
Pathologie maniaco-dépressive : Psychose maniaco-dépressive ou psychose bipolaire.
II – LES NEVROSES
Contrairement aux psychotiques, les patients névrotiques sont conscients de leurs troubles mais n’ont pas la capacité d’y remédier, pas de délire ni d’hallucinations.
III ‑LA DEPRESSION : (névrose)
Maladie mentale caractérisée par une modification de l’humeur dans le sens de la tristesse, de la souffrance morale et du ralentissement psychomoteur, s’accompagnant parfois d’anxiété. Elle entretient chez le patient une impression douloureuse d’impuissance globale, de fatalité désespérante et parfois l’entraîne à des ruminations subdélirantes à thèmes de culpabilité, d’indignité et d’autodépréciation pouvant conduire le malade à envisager le suicide et parfois à le réaliser.
La semaine du Cerveau-Nantes
Publié le 01 décembre 2009 à 11:42Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Mardi 16 mars 2010 de 14h à 17h
Amphithéâtre n°9 Faculté de Médecine de Nantes 1, rue Gaston Veil 44035 NANTES
La semaine du cerveau est une campagne à l’échelle de toute l’Europe pour informer le grand public sur l’importance des recherches sur le cerveau. Différents évènements seront organisés dans une vingtaine de villes de France, sous la responsabilité de la Société des Neurosciences. Elle est faite également en partenariat avec la Fédération pour la Recherche sur le Cerveau (le Neurodon).
Conférences « grand public » faites par des étudiants en thèse :
- Le futur de la recherche sur le cerveau, Laurent ESCAUDRON Inserm U 643
- Grandes discussions entre neurones, Julie ANGIBAUD Inserm U 643
- A la découverte de la sclérose en plaques, Ségolène PETTRE Inserm U 643
- Du gène au fonctionnement normal de notre cerveau : un chemin semé d’embûches, Reynald THINARD Inserm U 643
- Il était une fois … la maladie de Parkinson, Faustine LELAN Inserm U 643
- Dans le cochon, tout est bon, Xavier LEVEQUE Inserm U 643
- Le gliome, une tumeur du système nerveux, Marie MORFOUACE Inserm U 892
- Obésité et système nerveux entérique, Dr. Raphaël MORIEZ Inserm U 913
Une nouvelle piste pour traiter la maladie de Parkinson
Publié le 28 novembre 2009 à 11:24Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Le Figaro s’intéresse à une « trithérapie génique prometteuse » pour traiter la maladie de Parkinson.
Le journal note, en effet, que « les résultats obtenus chez le primate sont spectaculaires et durables », selon les travaux menés par Béchir JARRAYA et Stéphane PALFI, neurologues à l’hôpital Henri-Mondor de Créteil, chercheurs CEA/INSERM et publiés dans Science Translationnal Medicine.
Le Figaro explique que les chercheurs « ont implanté dans le cerveau de macaques rendus parkinsonien par l’injection d’une toxine, grâce à un virus de la famille du HIV, des gènes capables de produire de la dopamine »
Le docteur JARRAYA indique que « après un délai de 4 à 6 semaines, les animaux traités ont eu une amélioration de 80% de leur motricité. Ce résultat est resté stable pendant les 12 mois de l’expérience ».
Le quotidien remarque que « contrairement à la L‑Dopa, la thérapie génique n’a pas entraîné de mouvements anormaux, ni d’ailleurs d’autres effets secondaires ».
« Reste à savoir si ces résultats enthousiasmants seront reproductibles chez l’homme. Des essais cliniques ont commencé à l’hôpital Henri-Mondor chez 6 malades avec un Parkinson évolué » indique Le Figaro.
Sandrine CABUT Le Figaro 15 oct. 09
Lu par Laurent LESCAUDRON
L’Azilect (Rasagiline), je l’ai essayé …
Publié le 27 novembre 2009 à 10:07Article paru dans LE PARKINSONIEN INDÉPENDANT N°39 – décembre 2009
Par Jean Pierre LAGADEC
En décembre 2008, paraissait dans le Parkinsonien Indépendant, un article de Benoît Melchior, intitulé « la Rasagiline, un nouvel espoir pour limiter la progression de la maladie ? »
La Rasagiline, commercialisée sous le nom d’Azilect, a été développée par la société israélienne Teva. Elle a été approuvée en février 2005 en Europe et en 2006 aux États-Unis et au Canada Elle est commercialisée en Europe par les laboratoires Lundbeck. Disponible à l’achat, dans beaucoup de pays, elle peut être prescrite en France depuis début 2009. On peut l’acheter en pharmacie, sur ordonnance, au prix de 183 Euros la boîte de 30 comprimés. Mais elle n’est pas remboursée pour l’instant par la sécurité sociale, en raison d’un désaccord sur le prix entre la Sécurité Sociale et les laboratoires Lundbeck.
Ce non remboursement crée pour le malade une situation nouvelle, puisque jusqu’à présent tous les médicaments antiparkinsoniens étaient remboursés. Dans l’attente d’un accord sur le remboursement, le patient Parkinsonien doit il demander à son neurologue de prescrire cette nouvelle molécule ?
Dans le texte qui suit, on se propose de donner au lecteur Parkinsonien les informations suivantes, de façon à faciliter son choix : Caractéristiques générales de l’Azilect, Résultats des essais cliniques, Avis du corps médical, Contre-indications et effets indésirables, Prix des médicaments.
1 Caractéristiques générales de l’Azilect
La Sélégiline (Déprenyl) est le premier I Mao‑B (inhibiteur de la monoamine oxydase B) apparu sur le marché en 1989. Elle est utilisée dans le traitement des patients prenant de la levodopa, et présentant une réponse diminuée à ce médicament. Elle était annoncée comme neuroprotectrice, mais cela n’a pas été confirmé. Le Déprenyl est de moins en moins utilisé, car il a de nombreux effets indésirables.
En 2001, est apparue une nouvelle présentation de la Sélégiline, sous forme de comprimés lyophilisés, appelée Otrasel.
La Rasagiline (Azilect) est un nouvel Inhibiteur de la Mao B qui contrairement à la Sélégiline ne serait pas transformée en métabolites toxiques (amphétamines). De plus, la Rasagiline serait neuroprotectrice (c’est à dire qu’elle retarderait l’évolution de la maladie). Dans le futur, la Rasagiline (Azilect) serait amenée à remplacer la Sélégiline dans les prescriptions. La dose journalière est de 1 mg en une prise.
2 Résultats des essais cliniques
L’Azilect a fait l’objet de plusieurs essais cliniques. On citera pour mémoire les essais Tempo, Presto et Largo. On trouvera la description de ces essais et les résultats obtenus dans un avis de la commission de la transparence de la Haute Autorité de la Santé de Mars 2006.
Ensuite, il y a eu l’étude Adagio. Il s’agit d’une méthode multicentrique (129 centres dans 14 pays), en double-aveugle versus placebo de 72 semaines, menée chez 1176 patients atteints de la maladie de Parkinson, à un stade précoce, non traités précédemment.
Les patients ont été répartis en deux groupes afin de recevoir :
- soit de la Rasagiline 1 mg ou 2 mg une fois par jour pendant 18 mois (début précoce)
- soit un placebo pendant 9 mois, suivi de Rasagiline 1 mg ou 2 mg une fois par jour pendant 9 mois (début différé).
Les résultats de l’étude ont été analysés et publiés dans un article de C.Warren Olanow et d’Olivier Rascol, dans The New England Journal of Medicine, du 24 septembre 2009. L’état de chaque patient était mesuré chaque semaine, en utilisant l’échelle UPDRS, échelle de zéro à 176 points (plus le nombre de points est élevé, plus le patient est atteint).
Le diagramme joint (groupe 1 pour le début différé, groupe 2 pour le début précoce) résume les conclusions de l’étude. On a constaté :
- un accroissement plus faible du score global pour les patients sous Rasagiline (0.09 points par semaine), que pour les patients sous placebo (0,14 points par semaine) entre les mois 3 et 9.
- moins d’augmentation du nombre de points entre le début des essais et la fin des essais (mois 18), pour le groupe 2 à début précoce (2,82 points au lieu de 4,52).
- entre les mois 9 et 18, l’augmentation du nombre de points par semaine est quasi identique pour les deux groupes (0,085 point par semaine).
Sur le diagramme, qui a été emprunté à un article de Techno sciences du 29 septembre 2009, les deux portions « descendantes », correspondent à l’effet I MAO de la Rasagiline, provocant une diminution rapide des symptômes, donc du nombre de points.
Si la Rasagiline jouait seulement sur les symptômes et non sur les causes de leur aggravation, les 2 groupes devraient parvenir au même résultat au bout des 18 mois. La Rasagiline a donc, en plus de son effet symptomatique immédiat déjà connu, un effet sur la progression des symptômes de la maladie.
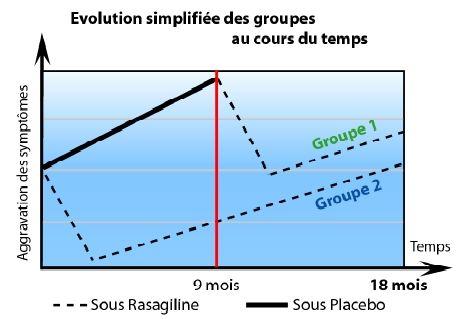
Il est tentant d’extrapoler ces résultats pour estimer à (0,14 — 0,085) x 52, soit 2,86 points le gain annuel sur l’échelle UPDRS pour le patient sous Rasagiline 1 mg, soit un ralentissement de 39% de la progression de la maladie. Mais cela devra être confirmé par le suivi des patients des essais Adagio. Rappelons aussi que l’augmentation moyenne annuelle du nombre de points sur l’échelle UPDRS est estimée de 6,3 à 10,4, sans Rasagiline.
Par contre, l’emploi de doses journalières à 2 mg n’a guère été concluant en ce qui concerne la diminution de la cause des symptômes.
3. Les avis du corps médical
La publication des résultats de l’étude Adagio en 2008 et 2009 a entraîné de nombreux commentaires.
Citons d‘abord les commentaires favorables :
France Parkinson le 9 Octobre 2008 : « Les résultats de l’étude ADAGIO ont été présentés le 26 août 2008. Ils soulignent le double bénéfice apporté par l’antiparkinsonien Azilect® (Rasagiline) : effets de modification de la progression de la maladie par ralentissement de l’évolution de la maladie de Parkinson et bénéfices symptomatiques. La Rasagiline est commode à prendre, à raison d’une seule dose par jour (1mg) et globalement, la tolérance est excellente » annonce le Pr Olivier Rascol, Professeur de Pharmacologie clinique au CHU de Toulouse.
Un espoir pour les malades, dont 1 sur 20 a moins de 40 ans. « En outre, Adagio est un essai clinique important qui remet en cause la façon dont on appréhende actuellement la prise en charge de la maladie de Parkinson. Un traitement précoce avec la Rasagiline en monothérapie présente un bénéfice par rapport à un début de traitement différé. Par ailleurs, ces résultats renforcent l’idée que les patients souffrant de la maladie de Parkinson devraient être traités dès que le diagnostic est posé pour augmenter les chances de succès du traitement » souligne celui-ci. « Jusqu’à présent, le traitement était mis en place seulement quand les symptômes devenaient gênants. »
Cet avis a été récemment confirmé par un article du Quotidien du Médecin, en date du 18 septembre 2009, sous le titre : « Ralentir la progression de la maladie de Parkinson – La Rasagiline démontre son action dans l’étude Adagio » : « Il semble de plus en plus clair qu’il faille traiter les patients atteints de maladie de Parkinson (MP) le plus rapidement possible afin d’obtenir le meilleur bénéfice clinique sur le long terme. Les travaux réalisés avec la Rasagiline, nouvel inhibiteur irréversible, sélectif, de seconde génération, de l’enzyme monoamine oxydase B (MAO‑B) qui améliore la symptomatologie et, surtout, ralentit la progression de la maladie participent à ce changement d’attitude thérapeutique. »
Mais, il y a aussi des commentaires défavorables à la Rasagiline. Certains experts, en particulier aux Etats Unis, émettent des doutes sérieux sur les conclusions de l’étude Adagio.
La parution, le 24 septembre 2009, de l’article du New England Journal of Médecine, dont les éléments ont été repris tels quels, par beaucoup de journaux a été suivie par une controverse d’experts médicaux. On citera par exemple, les avis exprimés dans un article de John Gever paru dans Medpage Today. De nombreux doutes y ont été émis sur la méthode utilisée dans Adagio, sur le peu de gain obtenu (selon certains) et sur l’inefficacité assez surprenante du traitement à 2 mg par jour.
4 Contre indications et effets indésirables :
L’usage de l’Azilect est contre indiqué dans les cas suivants : insuffisance hépatique sévère, prise d’un autre I Mao, prise de péthidine, un médicament puissant contre la douleur. De plus, la prise de nombreux antidépresseurs avec l‘Azilect nécessite un avis particulier du neurologue.
Comme tous les médicaments, l’Azilect peut avoir des effets indésirables, bien que tous les patients n’y soient pas sujets. Les effets indésirables suivants ont été rapportés au cours des essais cliniques contrôlés versus placebo :
- très fréquents (plus de 10% des patients) : dyskinésie, maux de tête.
- fréquents (de 1 à 10% des patients) : hypotension orthostatique, leucopénie, dystonies, ataxie, etc…
- Par ailleurs, des cas de cancer de la peau ont été rapportés chez environ 1% des patients inclus dans les études cliniques contrôlées versus placebo. Un patient sous Azilect doit donc informer son médecin de toute modification de sa peau.
5 Prix des médicaments :
Prix de l’Azilect 183 Euros pour une boîte de 30 comprimés soit le coût pour un traitement mensuel.
A titre de comparaison, examinons les coûts des traitements utilisés jusqu’à présent. Pour ce faire, on utilisera les prix en France des médicaments antiparkinsoniens courants, prix que l’on trouve sur le site Euréka Santé, en date de septembre 2009.
Prenons par exemple une ordonnance, comprenant un Levodopa, un agoniste dopaminergique et un I MAO, avec les posologies journalières suivantes :
- 6 comprimés de Sinemet 100 (ou l’équivalent en Modopar)
- 5 comprimés de Requip 1mg (ou l’équivalent en Sifrol)
- 1 comprimé d’Otrasel
Le coût du traitement pharmaceutique par mois est de 20 à 27 Euros pour la Levodopa, de 75 à 100 Euros pour l’agoniste, et de 35 Euros pour l’Otrasel.
On constate sur ces exemples que la part de la Levodopa, même en cas de doses plus élevées, reste minoritaire, ce qui n’est pas le cas des agonistes dont le coût reste élevé, en particulier le Sifrol. Le prix mensuel de l’Otrasel reste mesuré. L’introduction de l’Azilect dans les ordonnances fera au moins doubler le montant de la facture !
Actuellement, tous les médicaments antiparkinsoniens sont remboursés intégralement aux patients parkinsoniens en ALD.
Par contre, si la Rasagiline peut être prescrite par un neurologue, elle n’est pas remboursée en France faute d’un accord sur le prix entre les laboratoires Lundbeck et l’assurance maladie. On ne sait jusqu’à quand durera ce désaccord et le non remboursement.
Le patient devra donc, en cas de prescription d’Azilect être averti du non remboursement et du coût mensuel de 183 Euros. Après avoir été conseillé par le neurologue sur l’intérêt du médicament, il devra prendre la décision d’achat. Mais il est certain que certains ne pourrons pas se payer ce nouveau médicament !
Même en cas de remboursement par la sécurité sociale, le prix de l’Azilect peut inciter un neurologue à ne pas le prescrire, selon le jugement qu’il porte sur les qualités du produit.
5 Conclusion
Bien que l’unanimité n’existe pas sur les qualités de l’Azilect, il semble toutefois que le corps médical estime majoritairement à partir des résultats des essais cliniques que l’Azilect, outre ses fonctions d’inhibiteur de la MAO‑B, a la capacité de ralentir la progression de la maladie de Parkinson.
A partir de cette constatation, il est proposé un changement de la stratégie thérapeutique, consistant à prescrire de l’Azilect, aux patients non traités en début de maladie.
Les contre indications et effets indésirables ne paraissent pas très probables, même le risque de cancer de la peau.
Le prix actuel du médicament et son non remboursement restent pour l’instant des obstacles à sa prescription. Mais cela peut changer !
Jean Pierre LAGADEC jpmo5@wanadoo.fr
NOTE DE LA RÉDACTION : N’y aurait-il pas possibilité d’une action conjointe de CECAP et de toutes les associations Parkinson (FFGP, France Parkinson, etc…) sur ce sujet pour faire déboucher dans les meilleurs délais une solution à cette situation ?
Association de parkinsoniens du Limousin (ADPL)
Publié le 27 septembre 2009 à 08:55Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
L’article suivant d’ADPL nous a été transmis pour le dernier journal malheureusement nous n’avions plus de place pour l’insérer. Nous prions nos amis de bien vouloir nous excuser et réparons aujourd’hui ce contretemps .
Rapide regard sur l’année 2008
L’année a débuté, pour notre association avec la mise en place, en janvier, d’une permanence à la MDPH (Maison Départementale des Personnes Handicapées de Haute-Vienne)
Cette permanence est tenue par un membre de l’association (la plupart du temps par notre dévouée secrétaire Marie-Cécile), le troisième vendredi de chaque mois.
En février, la dégustation de la traditionnelle Galette des Rois avait permis de réunir une trentaine d’adhérents. Une causerie sur l’orthophonie, assurée par Madame Teysandier Maury, s’ensuivait.
En mars, deux membres du Bureau ont assisté à une réunion organisée par la CAF, ayant pour but d’informer les associations sur la mise en place, à la MDPH, d’une bonne information. Cette dernière permettra aux bénéficiaires et utilisateurs de consulter leurs dossiers à la CAF, mais aussi d’obtenir des informations auprès de divers autres organismes ( CPAM, URSSAF, MSA, « ANPE, ASSEDIC » ces deux dernières ayant fusionné sous le vocable de Pôle Emploi ….)
Le 23 mai se tenait notre Assemblée Générale : trente adhérents présents porteurs de vingt-et-un pouvoirs. Au cours de cette séance était élu un Conseil d’Administration composé de 13 membres.
Le 10 juin à la Faculté de Pharmacie de Limoges, nous étions 4 membres adhérents d’ADPL à participer à une réunion animée par Madame le Professeur CHULIA, pour élaborer un protocole d’accord, permettant de développer le procédé d’Optimisation des traitements anti-parkinsoniens. Les deux étudiants en pharmacie, chargées de présenter une thèse sur le procédé, étaient également présentes.
Puis à la rentrée en octobre, étaient organisée une causerie sur l’alimentation dans la maladie de Parkinson. Elle était assurée par Madame MEUNIER, diététicienne.
Au cours de cette réunion, Bernard Geffray et moi-même avons été amenés à ouvrir une discussion sur l’ajustement des traitements. J’ai pour ma part exposé cette méthode d’utilisation de la « feuille de calcul » mis au point par Pierre LEMAY et utilisée avec succès par le Docteur LALLEMENT.
Ce procédé que je teste depuis trois ans maintenant avec les conseils de P. Lemay est absolument remarquable. Il résulte, faut-il le rappeler, des travaux de recherche qu’ont mené conjointement : Bernard GEFFRAY, Pierre LEMAY, Emile RAINON avec la collaboration active de Colette VEGUER. Ils ont fait là un travail considérable permettant d’améliorer la qualité de vie des malades parkinsoniens, tout en évitant le surdosage, donc une réduction des effets néfastes pour la santé.
Dommage que cette méthode ne soit pas davantage utilisée par les Neurologues.
Enfin notre « Réseau Solidarités » dont la mission est de visiter nos adhérents avait comptabilisé fin décembre dernier 31 visites. Si l’on considère que nos adhérents se répartissent géographiquement de la façon suivante : Haute-Vienne : 49, Corrèze : 8 – Creuse : 2, Dordogne : 1, nous faisons appel à toutes les bonnes volontés pour continuer notre mission considérée comme l’un des plus importantes parmi celles que nous nous sommes fixées.
Henri MINARET
Association de parkinsoniens des Deux Sèvres (APDS)
Publié le 27 septembre 2009 à 08:44Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
Nous avons pris nos quartiers d’été. Nous avons changé d’air, bref nous nous sommes ressourcés Certains ont même très sérieusement travaillé à l’élaboration de notre site. Ce qui est réconfortant c’est que chacun apporte sa petite pierre à l’édifice et peu à peu il commence à prendre forme.
D’autres ont réalisé une plaquette d’information sur l’association, plaquette qui permettra de mieux nous faire connaître auprès du grand public. Cette plaquette a demandé beaucoup de travail collectif
Une bonne nouvelle n’arrivant jamais seule : la ville de NIORT va aider les handicapés dans leurs déplacements. Il suffira de téléphoner quelques jours à l’avance pour aller chez le spécialiste ou tout autre chose pour qu’on vienne vous chercher et que l’on vous ramène : pour toute information : appelez le 05 49 09 10 54
Le 17 octobre grand concours de belote et tombola dont les bénéfices iront à la recherche. Venez nombreux avec vos amis.
Nicole DURET
Association de parkinsoniens du Morbihan (A.D.P.M)
Publié le 27 septembre 2009 à 08:37Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
Fin Mai à CRAC’H, nous avons accueilli nos adhérents au restaurant « Le TOURBILLON » pour l’Assemblée Générale.
Les divers rapports ont été adoptés à l’unanimité, les projets étudiés et retenus. Le Bureau et les Membres actifs reconduits pour un an.
Cette réunion se clôturait par un délicieux repas, et un petit présent pour chacun.
Le 3 Juin, avec les autres associations de CECAP, nous étions invités à visiter les locaux de l’INSERM à NANTES.
Cela nous a permis de rencontrer les Professeurs LESCAUDRON et DERKINDEREN ainsi que leurs équipes de chercheurs.
Nous avons pris connaissance des résultats de leurs recherches.
Un projet auquel nous nous sommes associés, vient de voir le jour à LANESTER. Il s’agit de créer un pôle d’entraide neurologique au service des malades touchés par une affection neuro-dégénérative (Maladie d’Alzheimer, de Parkinson, Sclérose en plaques) de leurs familles, des professionnels de santé, des structures existantes.
Chaque Association a un représentant au Conseil d’Administration. La mise en route de cette chaîne d’entraide se met en place doucement.
Merci à nos adhérents pour leur collaboration à l’enquête « Vivre avec PARKINSON » Ces témoignages et réflexions permettront d’établir un livre blanc qui sera remis aux pouvoirs publics.
BONNE RENTREE A TOUS.
Françoise VIGNON
Association de Parkinsoniens de Loire-Atlantique (ADPLA)
Publié le 26 septembre 2009 à 09:41Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
C’est la fin de l’été et ça sent la rentrée ! N’est-ce pas ?
L’ADPLA était un petit peu en vacances après quelques interventions auprès des Centres de Formation et d’Aides-soignants en juin et juillet ; le SSIAD au Cellier, l’ADAR de la région d’Ancenis, l’AFPA de St Nazaire en autres, et aussi après avoir fini la saisie des questionnaires (nous avons reçu 39 réponses et je remercie tous ceux qui ont fait l’effort de le remplir).
La rentrée effective se fera avec le CA du 5 septembre. La semaine suivante, nous aurons le plaisir de partager une journée de détente et de découvrir la jolie ville de Clisson et le pays du muscadet.
Avec le CLIC de Vertou, nous avons programmé une conférence grand public sur la maladie de Parkinson, pour le mercredi 9 décembre à 14H30 ; elle sera animée par le Professeur Derkinderen.
Je ne sais si la rentrée sera chaude mais le calendrier est bien chargé…
Guy SEGUIN
Association de Parkinsoniens d’Ille et Vilaine (APIV)
Publié le 26 septembre 2009 à 09:36Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
L’Association s’étant engagée à prendre en charge l’organisation de la Semaine de vacances à Erquy, il avait été décidé de ne pas faire notre sortie annuelle pour ne pas mettre en difficulté la trésorerie avec des dépenses supplémentaires.
Sur proposition de Marie-Thérèse et de son fils Xavier, il a été organisé une journée pique-nique à Gévezé, à l’étang des Gaudais, à 25 km de Rennes, dans la propriété mise à notre disposition pour cette rencontre amicale et conviviale.
Une cinquantaine de participants ont apprécié cette initiative qui a été un moment de détente, d’échanges et de décontraction, faisant un peu oublier le fardeau de Monsieur Parkinson que nos malades et leurs aidants doivent supporter chaque jour.
La journée a été une réussite, le temps nous a laissé profiter du pique-nique, avec grillades offertes par les propriétaires des lieux et les apports complémentaires organisés par les membres de notre Association.
L’orage, en fin de journée, n’a pas troublé la bonne humeur et a même donné un souvenir supplémentaire à cette rencontre très appréciée de tous. Un grand merci à toutes les personnes qui ont su organiser cette fête originale dans un lieu campagnard ravissant.
Nos remerciements à Marie-Thérèse et Xavier pour leur apport moral propice à une décontraction bienvenue avant les vacances de chacun.
Pendant cette période en demi-sommeil, des membres du C.A., surtout de la commission « Animation », n’ont pas chômé pour la préparation de la semaine de vacances d’Erquy. En effet, une nouvelle rencontre a été effectuée auprès du directeur du site pour affiner les derniers réglages de cette semaine que nous comptons rendre la plus agréable possible auprès de tous les participants. Que ce soit une semaine de détente, de joie pour tous et de retrouvailles pour certains.
Les points rencontres ont repris dès le début septembre et les différentes activités (gymnastique, repas en commun et chants classiques et de marins) également dans le courant du mois.
Il va falloir aussi reprendre la visite des malades qui ne peuvent se déplacer et qui attendent les bienfaits des contacts de chacun d’entre nous. N’oublions pas qu’une visite à ces personnes les comble de bonheur et que le moral s’en ressent.
Alors, au travail pour une parfaite réussite de la reprise des activités et de la semaine de détente à Erquy. Bon courage à tous.
Jean-Claude MORAINES.
Association de parkinsoniens de l’Hérault (APH)
Publié le 26 septembre 2009 à 09:31Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
L’Association Parkinson Hérault de plus en plus organisée.
Nos activités en 2008 ont été variées et régulières. En 2009 elles s’annoncent encore plus importantes, visites aux Parkinsoniens qui ne se déplacent pas, goûters débats très animés.…
Le 8 Avril nous avons rencontré le personnel hospitalier et des familles de malades dans le hall du Centre Hospitalier de BÉZIERS où nous nous étions installés pour la journée.
Nous avons préparé une sortie champêtre à la manade de Mr Margé qui se propose de nous y accueillir, personne très connue de notre région (et d’ailleurs) éleveur de taureaux de corrida, directeur des célèbres arènes de Béziers devenu adhérent et donateur de notre Association par un vécu personnel familial.
Notre devise : LA VIE EST UN DÉFI .….… Nous, nous avons décidé de le relever et de réussir afin de ne pas laisser la maladie prendre le dessus.
Le 17 juin, c’est avec un grand plaisir que l’association Parkinson Hérault a été reçue par M. Robert MARGE qui nous a grand ouvert les portes de la manade… C’est avec malades et amis ou conjoints accompagnants qu’il nous a menés parmi ses très beaux chevaux et impressionnants taureaux.
Après un excellent repas chacun y est allé de ses questions sur l’amour de ses bêtes de combats, sur ce choix de vie, etc… L’ambiance chaleureuse et détendue nous a fait oublier un temps nos soucis de santé. M. MARGE, avec le grand cœur qu’il nous a donné à voir, nous a assuré de son soutien, ce dont nous ne doutons pas.
Pour nous malades, des moments comme celui-ci sont très importants, au cours d’une journée cela permets de ne pas se laisser dominer par la maladie.
M. MARGE ayant eu un geste encore plus généreux à l’égard de notre association en nous faisant un don, c’est avec plaisir qu’il en devenu membre d’honneur.
Nous ne manquerons pas de vous tenir au courant de nos prochains projets que nous comptons mener à bien.
Nous rappelons aux personnes touchées par la maladie de Parkinson qu’elles peuvent nous contacter au 04 67 98 36 75 ou au courriel : lyriapark@free.fr
Ne restez pas seuls face à la maladie : en parler pourra vous aider.
Lyria ARGENTO
GP29 — Association des parkinsoniens du Finistère
Publié le 26 septembre 2009 à 09:20Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
Les vacances sont terminées. C’est la rentrée avec plusieurs manifestations prévues .
- le dimanche 27 Septembre à 16h, un concert de chant choral « la clé des chants »au profit de la recherche, programmé par notre équipe de Morlaix.
- le mercredi 30 Septembre à 14h30 à l’espace culturel à Saint Renan, une conférence sur la maladie organisé par le CLIC en partenariat avec le GP29. Elle sera animée par le docteur Bellard, neurologue à l’hôpital des armées à Brest.
- une autre conférence est prévue fin Octobre.
- des ateliers de « pratique corporelle constructiviste » et de « Mindfulness » ou de pleine conscience fonctionnent depuis le 23 Avril (voir article page 15).
- les points rencontre de Brest, Quimper, Morlaix, Quimperlé ouvrent leurs portes chaque mois à partir de Septembre. N’hésitez pas à nous rejoindre.
- 40 malades ont rempli le questionnaire des états généraux. Nous devons en tirer des conclusions pour le Finistère et aller présenter ce travail au conseil général.
Claire Ducros
Association de Parkinsoniens des Côtes d’Armor (APCA)
Publié le 26 septembre 2009 à 09:06Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
La saison s’est achevée le 30 Juin par un pique nique convivial à Paimpol. Une trentaine de membres étaient présents ce jour là dont le Docteur Leduc avec lequel nous avons pu aborder différents sujets médicaux.
Nous avons le regret de vous annoncer le décès de Madame Yvette LEMEUR, épouse de notre secrétaire. L’association était présente aux obsèques.
Septembre, point de départ pour la reprise des principales activités.
Les cours de gymnastique continueront à être assurés dans les lieux habituels, Trégueux, Lannion et Paimpol.
L’assemblée générale du CECAP, fin Septembre en Côtes d’Armor, sera l’occasion de retrouver les membres des divers départements.
L’APCA continue ses interventions auprès de l’AFPA, des écoles d’infirmières, et des lycées formant du personnel médico social afin d’informer et de mieux faire connaitre notre maladie.
Nous avons appris l’arrivée sur notre département d’une nouvelle neurologue, le docteur DENYS Violaine à Quintin.
D’autre part nous avons la chance d’avoir maintenant dans le département deux orthophonistes diplômées qui pratiquent la méthode LSVT, qui en quelques séances permet d’améliorer la voix et le niveau sonore des patients.
L’APCA sera présente aux forums des associations début Septembre à Trégueux, Lannion, Lanvollon
Nous espérons que notre présence sera l’occasion de faire savoir qu’une association existe et que celle-ci est ouverte à tous. Sur les 1400 personnes atteintes de la maladie de parkinson, seulement 7% y adhère.
Bonne rentrée à tous
N’hésitez pas à prendre contact avec les membres du bureau pour tous renseignements
Sylvain BIELLE
Nouvelles de l’Association de Parkinsoniens de la Charente (APC)
Publié le 26 septembre 2009 à 09:01Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
C’est avec émotion et tristesse que nous avons appris le décès le 28 mai de notre amie Jeannine Simonet après de longues années de souffrance. Active et Combattante devant la maladie, elle a été pendant plusieurs années la secrétaire, puis la trésorière de notre Association ; interrompue dans sa tâche par l’aggravation de la maladie. Une foule nombreuse assistait aux obsèques.
Les dons recueillis — 2520 euros — ont été versés au profit de la recherche.
A Michel son époux qui l’a tant aidée et soutenue a cours de ce si dur combat, nous présentons nos condoléances attristées.
Nous venons également d’apprendre le décès le 8 Août de Monsieur Bernard DURAND. Agé seulement de 57 ans, il était adhérent de notre Association. Que Liliane son épouse soit assurée de notre soutien dans ces moments difficiles.
Nous restons à son écoute pour l’aider et la soutenir dans ces moments difficiles.
Le vendredi 29 mai, c’est devant un auditoire très attentif (environ une quarantaine de personnes) que le Docteur PIN Neurologue au CHU d’ANGOULÊME a tenu un colloque médical au cours duquel de nombreuses questions lui ont été posées. Il sait être à l’écoute de chacun, et ses réponses, malgré la réalité, savent nous réconforter. Nous le remercions de sa disponibilité pour notre association, bien que son emploi du temps soit très chargé.
Le 8 juillet nous avons effectué une sortie à ROULLET et nous avons dégusté un excellent repas en commun ; nos amis des Deux Sèvres se sont joints à nous ; nous avons passé un après midi très convivial qui s’est terminé sous les ombrages du parc du restaurant, et là, comme d’habitude, quelques acteurs « habituels » nous ont fait rire avec des sketches, et puis d’autres avec des chansons. Ce sont vraiment des moments extraordinaires.
Notre prochaine réunion aura lieu le 3 septembre.
Le 5 septembre, à CHAMPNIERS, aura lieu le forum des Associations auquel nous participerons ; nous y installerons un stand où nos adhérents exposeront divers produits confectionnés par eux ( confitures, tableaux, broderies ‚etc..)
le but de notre participation est de nous faire connaître et collecter par nos ventes l’argent réservé pour la recherche.
Le dimanche 20 septembre , nous organisons à la salle des fêtes de FLEAC un après midi théâtral que nous souhaitons réussi.
Carmen DEMAILLE, Ass Parkinsoniens de la Charente
Courrier du lecteur
Publié le 26 septembre 2009 à 08:51Article paru dans LE PARKINSONIEN INDÉPENDANT N°38 – septembre 2009
Chère Jacqueline,
Sous le titre « Une retraite bien méritée », Jean Graveleau nous fait part, dans le dernier Parkinsonien Indépendant, de ton désir de « souffler » et de te mettre progressivement « sur la touche ».
Tout comme Jean nous allons beaucoup regretter ton absence au poste que tu occupes à la rédaction, composition, mise en pages, de notre revue. Revue que tu as vu naître et grandir, que tu as choyée, presque comme ton enfant. Nous nous nous sommes tous ensemble battus à tes côtés pour qu’elle soit totalement indépendante et le reflet, le trait d’union de nos associations.
Au fil des années elle a pris une réelle importance, au point qu’elle te demande un énorme travail, totalement bénévole, faut-il le souligner. Nous comprenons bien évidemment ton choix à faire valoir ce droit bien légitime.
Alors ma chère Jacqueline, le Président sortant de l’association du Limousin, que je suis, le Conseil d’Administration réuni récemment et tous nos adhérents tenons à te féliciter et te remercier pour la débauche d’énergie dont tu as fait preuve tout au long de ces 10 années. Tu as marqué de ton empreinte d’une manière indélébile notre journal. Nous ne pouvons pas l’oublier.
Nous te disons donc bonne retraite et tous nos vœux amicaux et affectueux t’accompagnent.
Bernard Geffray
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.