Compte rendu de la réunion du Collectif Parkinson du 2 juin 2017
Publié le 20 octobre 2017 à 08:01Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Le collectif Parkinson s’est réuni le 2 juin 2017 au siège de France Parkinson.
Présents :
- Daniel DAL-COL : Président de l’Association des Groupements de Parkinsoniens de la Loire (AGPL)
Georges SAUVIGNET : membre de l’AGPL - Jean GRAVELEAU : Président du Comité d’Entente et de Coordination des Associations de Parkinsoniens (CECAP)
- Renée DUFANT : membre du CECAP
- Françoise AGUTTES : membre de la FFGP
- Didier ROBILIARD : Président de France Parkinson (FP)
- Andrée GOUGET : Présidente de Franche-Comté Parkinson (FCP)
- Roger BERTHIER : Président de Parkinsonia
Jean-Paul WAGNER : Président de la Fédération Française des Groupements de Parkinsoniens (FFGP)
Prise de notes assurée par France Parkinson et Renée Dufant

Compte-rendu :
- Rappel de l’entière indépendance des membres du Collectif les uns vis-à-vis des autres. Il n’y a pas un regroupement plus important (sauf en taille!)
- PMND suivit par Florence Delamoye, absente excusée, Didier Robiliard en a fait un court résumé. Un comité de suivi se réunit une fois par mois.
- La journée « souffrance » le 13 juin prochain,
- La recherche en synergie avec l’étranger et notamment la Chine ; dossier suivit par Etienne Hirsch,
- Renforcement des liens des associations et leur reconnaissance par les ARS,
- L’hébergement en EHPAD,
- Les centres experts Parkinson et identification des centres autorisés à pratiquer la « neuro-stimulation »,
- Les centres médico-sociaux avec changement de statut,
- La Nicotinothérapie,
Décisions :
À la suite de ce tour d’horizon, différentes décisions ont été prises :
- Vulgariser les avancées de la recherche pour permettre aux malades et à leurs proches une meilleure compréhension des progrès.
- Exiger un suivi des projets de recherche, avec compte-rendu à la clé.
- Mettre en place des structures spécialisées pour la maladie de Parkinson (Ydes 15).
- Faire agir les ARS au niveau local, qu’elles agissent davantage sur le terrain.
- Trouver un parrain/marraine qui sera l’image de la maladie de Parkinson. Il pourrait s’agir d’une personnalité ou d’un proche (ex : enfant de malade).
- Lors de la prochaine production des « cartes médicales Parkinson », mettre en valeur le Collectif et pas seulement France Parkinson.
- Réfléchir à un logo pour le Collectif.
- Modifier la « mallette du nouveau diagnostiqué » en y mettant des documents plus concis et la distribuer non seulement auprès des centres hospitaliers mais aussi auprès des neurologues en ville.
- Écrire une lettre au Conseiller de santé à l’Élysée et mener une action parlementaire
- Mettre en place une réunion le jeudi 28 septembre à 10h avec le professeur Philippe Remy pour qu’il présente son étude sur la nicotinothérapie.
A la suite de cette réunion du Collectif, Renée DUFANT a été nommée « correspondante animatrice du Collectif ».
Fait à Paris le 7 juin 2017
Rédigé par Renée Dufant et supervisé par Didier Robillard
La qualité de la chaîne du médicament
Publié le 19 octobre 2017 à 09:34Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
 Pour parvenir à commercialiser un nouveau médicament, il faut tester un très grand nombre de molécules. Les tests durent plusieurs années, et suivent une succession d’étapes très réglementées. Les nouvelles substances potentiellement actives font ainsi l’objet d’études prévues dans chacune des étapes de développement suivantes :
Pour parvenir à commercialiser un nouveau médicament, il faut tester un très grand nombre de molécules. Les tests durent plusieurs années, et suivent une succession d’étapes très réglementées. Les nouvelles substances potentiellement actives font ainsi l’objet d’études prévues dans chacune des étapes de développement suivantes :
- les essais précliniques consistent à évaluer in vivo dans des systèmes vivants non humains l’activité d’un candidat médicament issus des phases de la recherche cognitive et à appréhender la toxicologie de la molécule. Les études non-cliniques sont conduites en suivant les bonnes pratiques de laboratoire (BPL).
- la phase de développement clinique (essais cliniques = essais d’un médicament chez l’homme volontaire malade ou sain) apporte les preuves scientifiques de la balance bénéfice/risque de la molécule. Cette étape, qui ne peut se faire sans autorisation de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM), est cruciale, car les données recueillies viendront alimenter le dossier d’autorisation de mise sur le marché (AMM). Les bonnes pratiques cliniques (BPC) s’appliquent à toutes les étapes de ces études.
Parallèlement aux essais cliniques, il y a une phase de développement industriel qui comprend une phase de production du principe actif et une phase de développement galénique. Le résultat des essais cliniques et du développement pharmaceutique et industriel constitue le dossier de demande d’AMM.
- le dossier d’autorisation de mise sur le marché est la pièce d’identité du médicament. Il regroupe les preuves précliniques et cliniques de sécurité et d’efficacité du médicament. Il démontre également que la chaîne de vigilance et de contrôle mise en œuvre par le fabricant permet d’assurer la reproductibilité de la qualité du médicament. Dans le cadre d’une procédure centralisée européenne, ce dossier est examiné par le Comité des médicaments à usage humain (CHMP) de l’Agence européenne du médicament (EMA). Si la procédure est nationale, le dossier est déposé auprès de l’ANSM. Une partie spécifique du dossier d’AMM est consacrée aux matières premières, qu’il s’agisse de substances actives ou d’excipients, pour apporter la preuve de leur qualité et de leur pureté.
Le saviez-vous ?
Les excipients sont des substances destinées à faciliter la fabrication et l’utilisation. Ils peuvent par exemple apporter un goût, une couleur à un comprimé, un sirop, ou apporter une consistance à une crème, ce qui en facilitera l’application. Ils n’ont pas d’effet thérapeutique mais peuvent avoir un effet notoire qui nécessite des précautions d’emploi pour certaines catégories particulières de patients.
- le processus de production mis en œuvre pour façonner le produit fini est un élément clé de la qualité. Au cours de cette étape, les établissements de fabrication des matières premières actives et les établissements pharmaceutiques appliquent les bonnes pratiques de fabrication (BPF). La fabrication des médicaments est placée sous l’autorité du pharmacien responsable qui engage sa responsabilité pour chaque lot produit.
- la distribution des médicaments est réalisée par des établissements de distribution ayant obtenu une autorisation de l’ANSM. Dans ces établissements toutes les activités (réception des produits, stockage, gestion des commandes, gestion des réclamations…).se font conformément aux bonnes pratiques de distribution (BPD).
- la dispensation des médicaments se fait en officine ou en PUI sous le contrôle d’un pharmacien. Dans ces établissements, les professionnels de santé sont tenus de respecter les conditions de conservation des médicaments dans des locaux ou enceintes adaptés prévues par l’AMM (condition de température…).
- la surveillance post-AMM fait partie intégrante de la qualité de la chaîne du médicament. Après sa commercialisation, le médicament fait l’objet, toute sa vie, d’une surveillance de la part des autorités et des professionnels de santé des pays dans lesquels il est autorisé. Les bénéfices et les risques liés à son utilisation sont périodiquement évalués. Le médicament peut être à tout moment retiré du marché et son AMM suspendue, en cas de doute sur la balance bénéfice/risque de la molécule. L’ANSM publie chaque année, sur son site Internet, la liste des médicaments pour lesquels les AMM ont été refusées, retirées ou suspendues, dont la délivrance a été interdite ou qui ont été retirés du marché en France et dans l’Union européenne (UE).
Point de vue d’un élu associatif : Abattre les cloisons pour être entendu
Publié le 18 octobre 2017 à 08:07Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Régulièrement, lors de nos assemblées, nous avons à déplorer le manque de renouvellement des administrateurs.
Nos associations ont ceci de particulier qu’elles concernent une maladie évolutive qui se manifeste sur le tard. Lorsque les premiers symptômes apparaissent, la maladie est déjà à un stade avancé. Une telle perspective incite peut à s’engager, que l’ont soit aidé ou aidant.
De plus, nous exerçons dans un monde cloisonné, A chaque association sa maladie ! Cela alors qu’elles ont des problèmes similaires à résoudre. Ainsi, chaque rentrée voit le même parcours du combattant où au lieu d’unir leurs efforts, les associations se retrouvent en concurrence face aux organismes censés les aider. Que d’énergie gaspillée !
Le tout aggravé par l’accélération d’un monde livré aux puissants lobbies qui se disputent les parts de marché et face auxquels il devient de plus en plus difficile de faire entendre notre cause.
Comment trouver la force pour abattre les cloisons qui nous éloignent, nous affaiblissent ?
Nous retrouvant entre gens concernés par la même maladie, c’est naturellement que nos préoccupations vont d’abord au « comment aider ? » ou « comment traiter ? » Trop rarement nous nous intéressons au « comment éviter ? » qui pourtant s’adresse à tous — Y compris ceux qui ne sont pas concernés, mais qui par leurs activités pourraient le devenir et ne le savent pas. D’où les journées mondiales organisées pour sensibiliser le grand public sur la maladie, alerter sa vigilance sur la nécessité d’établir des principes de précautions et les faire respecter. Récemment, le gouvernement n’a-t-il pas été amené à revoir à la baisse les règlementations d’utilisation des pesticides dont le lien avec le Parkinson a pourtant été démontré par l’INSERM. Face aux tendances à regrouper les réponses, ne devons-nous pas rapprocher nos causes ? Ne pourrions-nous développer des partenariats pour échanger nos savoirs, voire proposer des terrains d’actions communes ?
Quelques pistes :
httsp://www.generations-futures.fr/actualites/sentinelles-film-cinema-8-novembre/
https://www.letemps.ch/economie/2015/03/11/pesticides-empoisonnent-negociations-entre-americains-europeens
https://www.phyto-victimes.fr/
Rédigé pat Yves Gicquel
Ce que dit la science à propos des risques et bienfaits du cannabis
Publié le 09 octobre 2017 à 08:00Ce que dit la science à propos des risques et bienfaits du cannabis
Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Le 12 janvier 2017 Even Kinsey, Professeur assistant en psychologie à l’Université de Virginie Ouest, et Divya Ramesh, Chercheuse adjointe à l’Université du Connecticut, déclaraient :
En tant que chercheurs, nous n’avons aucune opinion politique au sujet de la légalisation du cannabis. Nous étudions simplement cette plante, connue sous le nom de marijuana, et ses composantes chimiques.
À ce jour, 29 états américains autorisent l’usage médical du cannabis. Même si d’aucuns prétendent que le cannabis ou les extraits de cannabis peuvent soulager certaines maladies, la recherche sur ce sujet est encore balbutiante, et les résultats obtenus jusque-là sont mitigés. Pour l’instant, nous n’en savons pas assez sur le cannabis et ses dérivés pour juger s’il s’agit d’un médicament efficace.
Alors, quelles sont les données scientifiques disponibles à ce jour, et pourquoi n’en savons-nous pas davantage au sujet de l’usage médical du cannabis ? La plupart des chercheurs s’intéressent à des composantes spécifiques du cannabis, nommées cannabinoïdes. Si l’on s’en tient à un point de vue de chercheur, le cannabis est une drogue « sale », dans la mesure où il contient des centaines de composants dont on ne connaît pas bien les effets. C’est pourquoi les chercheurs se concentrent sur un seul type de cannabinoïde à la fois. À ce jour, seuls deux cannabinoïdes issus de la plante ont été étudiés de façon approfondie : le THC (tétrahydrocannabinol) et le cannabidiol. Mais il se peut que d’autres cannabinoïdes que l’on ne connaît pas encore soient dotés de vertus thérapeutiques.
Le THC est le principe actif principal du cannabis. Il active les récepteurs cannabinoïdes dans le cerveau, provoquant l’effet de « high » bien connu des consommateurs de cannabis, mais il joue aussi sur le foie et sur d’autres parties du corps. Les deux seuls cannabinoïdes approuvés par la FDA (Food and Drug Administration, l’autorité américaine de la santé), que les médecins peuvent donc prescrire légalement, sont des médicaments synthétisés par des laboratoires reproduisant l’effet du THC. Ils sont prescrits pour augmenter l’appétit et prévenir les pertes musculaires associées à certains cancers et au sida.
Le cannabidiol (dit aussi CBD), de son côté, n’interagit pas avec les récepteurs cannabinoïdes. Il ne produit pas non plus de « high ». Aux États-Unis, 17 états ont adopté des lois qui permettent à certains malades d’avoir accès au CBD.
Notre corps produit naturellement des cannabinoïdes, les endocannabinoïdes. Les chercheurs développent des médicaments capables d’altérer leur fonction, afin de mieux comprendre comment fonctionnent les récepteurs de ces substances dans notre organisme. Ces études visent à trouver des traitements qui pourraient utiliser les cannabinoïdes que nous produisons naturellement pour soigner la douleur chronique ou l’épilepsie, au lieu d’utiliser le cannabis issu de plantes.
On entend souvent dire que le cannabis est un traitement possible pour beaucoup de maladies. Observons de plus près deux affections, la douleur chronique et l’épilepsie, pour illustrer l’état actuel de la recherche sur les vertus thérapeutiques du cannabis.
Le cannabis permet-il de lutter contre la douleur chronique ?
Les résultats de la recherche indiquent que certaines personnes souffrant de douleur chronique pratiquent l’automédication avec le cannabis. Cependant, nous disposons de trop peu d’études menées sur les humains pour savoir si le cannabis ou les cannabinoïdes soulagent effectivement la douleur chronique.
La recherche menée sur les humains montre que certaines maladies, comme la douleur chronique résultant de lésions nerveuses, seraient sensibles à l’action du cannabis, sous forme fumée ou vaporisée, de même qu’à un médicament à base de THC autorisé par la FDA. Mais la plupart de ces recherches se fondent sur des déclarations subjectives, sur des évaluations personnelles de la douleur, ce qui en limite la validité. Seuls quelques essais cliniques contrôlés ont été menés à ce jour, ce qui ne permet pas de savoir si le cannabis est un traitement de la douleur efficace.
Une autre approche consiste à s’intéresser à la combinaison de plusieurs médicaments, à savoir un médicament expérimental à base de cannabinoïdes associé à un médicament déjà connu. Par exemple, une étude récente menée sur les souris combinait une faible dose de médicament à base de THC à un médicament de type aspirine. Or, cette combinaison bloque la douleur associée aux terminaisons nerveuses mieux que chacune de ces drogues ne le fait individuellement.
Théoriquement, de telles combinaisons permettent d’utiliser des quantités moindres de chaque substance, et les effets secondaires sont ainsi réduits. En outre, certaines personnes peuvent être plus réceptives à l’une des substances qu’à l’autre, ce qui optimise les chances que la combinaison convienne à plus de patients. Mais pour le moment, aucune étude de ce type n’a été menée sur les humains.
Les effets du cannabis sur l’épilepsie :
Malgré certains articles à sensation et même si les spéculations vont bon train sur Internet, l’usage thérapeutique du cannabis pour atténuer les crises d’épilepsie n’est pour l’instant confirmé que par des expériences menées sur les rongeurs.
Chez les humains, la preuve de son efficacité est bien moins établie. Il existe bon nombre d’anecdotes et d’enquêtes qui vantent les vertus des fleurs de cannabis ou des extraits de cannabis pour traiter l’épilepsie. Mais on ne saurait comparer ces déclarations à des essais cliniques correctement contrôlés qui permettent de déterminer si certains types de crise d’épilepsie répondent positivement aux effets des cannabinoïdes et de donner des indices plus solides sur la façon dont la plupart des gens réagissent à cette substance.
Même si le CBD attire l’attention en tant que traitement potentiel des crises d’épilepsie chez l’humain, on ne sait rien du lien physiologique entre la substance et ses effets. De même qu’avec la douleur chronique, les quelques études cliniques qui ont été menées n’incluent que très peu de patients. En étudiant des groupes plus importants, nous pourrions découvrir si seuls certains patients sont réceptifs au CBD.
Nous avons également besoin d’en savoir plus sur les récepteurs cannabinoïdes dans le cerveau et dans le corps, de comprendre quels systèmes ils régulent, et de quelle façon le CBD peut les influencer. Par exemple, le CBD pourrait interagir avec des médicaments antiépileptiques, mais nous ne savons pas encore très bien dans quel sens. Il pourrait aussi avoir des effets différents sur un cerveau en développement et sur un cerveau adulte. Si l’on cherche à soigner des enfants et des jeunes avec du CBD ou des produits issus du cannabis, il faut se montrer particulièrement prudent.
La recherche sur le cannabis est difficile à mener.
Ce n’est que par le biais d’études solides que nous pourrons comprendre les éventuelles vertus thérapeutiques du cannabis. Mais la recherche sur le cannabis et les cannabinoïdes est particulièrement difficile à mener.
Aux États-Unis, le cannabis et ses composantes, le THC et le CBD, sont surveillés de près par la DEA, la police antidrogue américaine, au même titre que l’ecstasy et l’héroïne. Pour mener des études sur le cannabis, tout chercheur doit d’abord demander une autorisation à l’État et à l’échelon fédéral. S’ensuit un très long processus d’analyse ponctué d’inspections, permettant d’assurer à la recherche un haut niveau de sécurité et une traçabilité maximale.
Dans nos laboratoires, même les toutes petites quantités de cannabinoïdes que nous utilisons pour nos recherches sur les souris sont sous haute surveillance. Ce fardeau réglementaire décourage bien des chercheurs.
La conception des expériences est un autre défi difficile de taille. Beaucoup d’études se fondent sur les souvenirs des consommateurs : ils décrivent leurs symptômes et les quantités de cannabis consommées. On retrouve ce même biais dans toute étude qui se fonde sur des comportements déclarés. En outre, les études menées en laboratoire ne concernent généralement que des consommateurs modérés à fréquents, qui ont déjà certainement développé une certaine accoutumance aux effets de la marijuana et qui, de ce fait, ne sont pas représentatifs de la population générale. Par ailleurs, ces études se limitent à l’usage du cannabis sous sa forme « entière », qui contient de nombreuses sortes de cannabinoïdes dont nous connaissons très mal les effets.
Les essais avec placebo sont également compliqués, parce que l’euphorie que l’on associe généralement à la consommation de cannabis rend la substance facile à identifier, en particulier si elle contient une forte dose de THC. Les gens savent quand ils sont « high » et quand ils ne le sont pas.
Il existe encore un autre biais, que l’on appelle le biais d’espérance, qui revêt un sens particulier avec la recherche sur le cannabis. Ce biais repose sur l’idée que nous avons tendance à expérimenter ce qui correspond à nos espérances, en fonction de nos connaissances. Par exemple, les gens se déclarent plus éveillés après avoir bu un café « normal », même s’il s’agissait en fait d’un café décaféiné. De même, les participants d’une étude sur le cannabis évoquent un soulagement après avoir ingéré du cannabis, parce qu’ils sont persuadés que le cannabis soulage la douleur.
La meilleure façon de surmonter ce biais consiste à mettre en place une étude contre placebo plus sophistiquée. Contrairement à l’étude contre placebo simple dans laquelle les participants ne savent pas ce qu’ils reçoivent, on leur déclare qu’ils reçoivent un placebo, ou une dose de cannabis, sans que cela corresponde forcément à la réalité.
Les études sur le cannabis devraient également inclure des mesures biologiques objectives, telles que le taux de THC dans le sang, ou des mesures physiologiques ou sensorielles que l’on retrouve habituellement dans le champ de la recherche biomédicale. Pour l’heure, les études sur le cannabis mettent en avant des mesures autodéclarées plutôt que des mesures objectives.
La consommation de cannabis n’est pas sans risques.
La possibilité d’une consommation excessive existe pour toute drogue qui affecte le fonctionnement du cerveau, et les cannabinoïdes ne font pas exception à la règle. On peut comparer le cannabis au tabac, car beaucoup de ses consommateurs ont eux aussi du mal à arrêter. Et de même que le tabac, le cannabis est un produit naturel qui a été cultivé de façon sélective pour obtenir des effets plus puissants sur le cerveau, ce qui n’est pas sans risque.
Bien que de nombreux usagers du cannabis soient en mesure d’arrêter sans problème, de 2 à 6% des consommateurs américains éprouvent des difficultés à stopper. L’usage répété de la drogue, en dépit de l’envie de diminuer ou d’arrêter d’en consommer, est le signe d’une dépendance.
Tandis que de plus en plus d’états américains adoptent des lois en faveur de l’usage médical ou récréatif du cannabis, le nombre de personnes dépendantes pourrait bien augmenter.
Il est trop tôt pour affirmer que les bénéfices potentiels du cannabis dépassent les risques qu’il fait encourir à ceux qui en consomment. Mais tandis que les lois américaines sur le cannabis (et le cannabidiol) se font moins restrictives, il est temps que la recherche établisse des faits.
Even Kinsey, Professeur assistant en psychologie à l’Université de Virginie Ouest,
Divya Ramesh, Chercheuse adjointe à l’Université du Connecticut,
La version originale de cet article a été publiée sur The Conversation, le 12 janvier 2017
Lu par Renée Dufant
La protéine alphasynucléine parasite la maladie de Parkinson — Mais elle peut également protéger notre intestin
Publié le 04 octobre 2017 à 12:11Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Les dommages cérébraux remarquables dans la maladie de Parkinson sont considérés comme le travail d’une protéine parasite qui se propage d’une cellule du cerveau à une cellule du cerveau comme une infection. Maintenant, les chercheurs ont constaté que la forme normale de la protéine α‑synucléine (αS) peut réellement défendre les intestins contre les envahisseurs en marquant les cellules immunitaires clés. « Mais les infections intestinales chroniques pourraient finalement causer la maladie de Parkinson », suggèrent les scientifiques, « si αS migre des nerfs surchargés dans le mur de l’intestin vers le cerveau ».
« L’axe immunitaire intestinal semble être à l’origine d’une explosion de nouvelles idées, et ce travail offre une nouvelle hypothèse exceptionnellement excitante », explique Charles Bevins, un expert en immunité intestinale à l’Université de Californie, Davis, qui n’était pas impliqué dans l’étude.
La fonction normale de αS a longtemps été un mystère. Bien que la protéine soit connue pour s’accumuler dans des touffes toxiques dans le cerveau et les nerfs de la muqueuse dans les patients atteints de la maladie de Parkinson, personne n’a été sûr de ce qu’elle a fait chez les personnes en bonne santé. Notant qu’une région de la molécule αS se comporte de manière similaire à de petites protéines ciblant les microbes qui font partie des défenses immunitaires du corps, Michael Zasloff, un immunologiste du Georgetown University Médical Center à Washington DC, a cherché à savoir si αS, aussi, pourrait aider à repousser les envahisseurs microbiens.
Pour voir si αS jouait effectivement un rôle dans les défenses immunitaires de l’intestin, Zasloff, Ethan Stolzenberg du Centre des sciences de la santé de l’Université de l’Oklahoma à Oklahoma City, et leurs collègues ont passé 9 ans à collecter et à analyser les biopsies du duodénum – la première partie de la L’intestin où les nerfs produisent normalement très peu d’αS – de 42 enfants susceptibles d’avoir une maladie de Parkinson. (Les premiers stades de la maladie n’apparaissent presque jamais avant l’âge adulte.) Les enfants souffraient de douleurs abdominales, de diarrhée, de vomissements et d’autres symptômes gastro-intestinaux, ainsi que de l’inflammation intestinale visible sous un microscope. Les scientifiques ont constaté que la protéine αS était effectivement présente dans les nerfs de l’intestin enflammé — et plus le tissu était intensément enflammé, plus l’équipe en a trouvé.
Mais l’αS était-elle une cause ou un effet de l’inflammation ? Pour les découvrir, les chercheurs se sont tournés vers des biopsies de 14 enfants et de deux adultes qui ont reçu des transplantations intestinales et ont ensuite développé des infections par le norovirus, un pathogène intestinal commun. La plupart du temps, la protéine αS était très évidente lors de l’infection. Dans quatre des neuf patients – dont les intestins ont été biopsiés avant, pendant et après l’infection – la protéine αS n’est apparue que pendant l’infection, mais pas auparavant. (Zasloff conjecture que les cinq patients qui ont montré une production de αS avant l’infection le faisaient en réponse à une autre infection virale préexistante).
Ensuite, les scientifiques ont demandé si la protéine αS agissait comme un aimant pour les cellules inflammatoires, qui constituent une partie clé d’une réponse immunitaire normale. Dans les expériences sur les plats de laboratoire, ils ont constaté que αS, que ce soit dans sa conformation normale ou dans les agrégats mal repliés trouvés dans la maladie de Parkinson, avait attiré puissamment les globules blancs qui sont présents dans l’inflammation aiguë et chronique. Ils ont également découvert que les deux formes de cellules dendritiques activées par αS, qui conduisent à une immunité durable en présentant des morceaux d’envahisseurs étrangers aux lymphocytes – les globules blancs qui se souviennent d’intrus microbiens spécifiques et qui réagissent en force aux invasions ultérieures. Après avoir exposé les cellules dendritiques immatures à αS pendant 48 heures, l’équipe a découvert que plus il a de αS plus les cellules dendritiques étaient activées. Ensemble, les données suggèrent que la production de αS par les nerfs dans la paroi intestinale est la cause – et pas l’effet – de l’inflammation des tissus, les auteurs écrivent aujourd’hui dans Journal of Innate Immunity : « Cette découverte nous montre que le système nerveux [intestinal] peut jouer un rôle clé dans la santé et la maladie », dit Zasloff.
Les auteurs notent que les personnes ayant des copies multiples du gène qui dirigent la production de αS développent inévitablement la maladie de Parkinson – en substance, la production de la protéine accable la capacité du corps à la dégager, et elle forme les agrégats toxiques qui causent la maladie de Parkinson. Ils écrivent également que les infections intestinales aiguës ou chroniques répétées pourraient produire « une augmentation comparable » dans αS.
Les résultats du document sont « passionnants », affirme Arletta Kraneveld, une immunopharmacologue qui étudie l’axe du cerveau à l’Université d’Utrecht aux Pays-Bas. « C’est la première [étude] montrant qu’une protéine très, très pertinente pour la maladie de Parkinson est capable d’induire une réponse immunitaire. Il ouvre de nombreuses avenues pour de nouvelles recherches. »
Zasloff lui-même s’installe dans la clinique, traitant les patients atteints de Parkinson pour constipation en utilisant une version synthétique de la squalamine, un stéroïde naturel fabriqué par le requin-chien. La squalamine, dit Zasloff, entraîne un mouvement intestinal et bloque l’action αS dans les nerfs de la muqueuse intestinale. L’essai de première phase est mené par Enterin, un cabinet basé à Philadelphie en Pennsylvanie, par Zasloff, fondé avec son co-auteur, la neurologie Denise Barbut, aujourd’hui médecin hygiéniste d’Enterin. Si le médicament réussit à inverser la constipation, les chercheurs concluront qu’il a perturbé la fonction de αS dans les nerfs intestinaux. « Ce type d’approche pourrait également modifier en principe toute l’histoire naturelle de la maladie », dit Zasloff.
Mais David Beckham, neurovirologiste et médecin de l’Université de Denver, est prudent. « Potentiellement, αS joue un rôle dans l’aide aux neurones pour lutter contre les infections » dit-il. Mais il ajoute que l’étude actuelle ne fait pas assez pour montrer que c’est une cause et non un effet de l’inflammation.
« C’est une première partie d’une nouvelle compréhension émergente de ce que cette molécule pourrait faire », dit Beckham. « Et je pense qu’il va éventuellement nous guider dans la bonne direction quant à ce qui se passe mal dans la maladie de Parkinson — et potentiellement comment pouvons-nous l’empêcher ».
Publié dans : DOI : 10.1126 / science.aan7025 La biologie, Brain & Behavior, Santé
Rédigé par Meredith Wadman 27 juin 2017, 16h30
Transmis par Martine Delmond
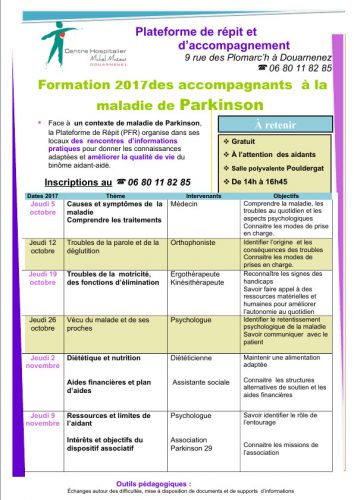
Formation 2017 des accompagnants à la maladie de Parkinson à Douarnenez
Publié le 21 septembre 2017 à 09:06Voici le programme de la Formation 2017 des accompagnants à la maladie de Parkinson du centre hospitalier Michel Mazéas de Douarnenez. En cliquant sur l’image, vous pourrez trouver tous les renseignements qui concernent le programme et les inscriptions. Début le 5 octobre.
[vu sur le net] Aidants : des informations santé toujours accessibles
Publié le 08 septembre 2017 à 11:21article trouvé sur le site agevillage
Que l’on soit malade ou en bonne santé, rendre ses informations santé ou celles de son proche accessibles à tout moment facilitera grandement le travail des secours en cas d’accident. A domicile ou à l’extérieur, différentes solutions vous permettront de les conserver à portée de mains.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] — Le tango contre la maladie de Parkinson
Publié le 07 septembre 2017 à 16:51article trouvé sur le site du Parisien
En pratiquant le tango argentin, les personnes atteintes de la maladie de Parkinson peuvent améliorer leur santé.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : des cellules souches donnent des résultats encourageants
Publié le 03 septembre 2017 à 17:06article trouvé sur le site Sciences et Avenir, trouvé et recommandé par un de nos lecteurs…
Des cellules souches d’origine humaine ont permis d’améliorer la capacité de mouvements de singes atteints d’une forme de Parkinson
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : mieux dormir, l’habitude qui ralentirait les symptômes de la maladie
Publié le 26 août 2017 à 09:55article trouvé sur le site medisite
Les troubles du sommeil pourraient favoriser le développement de la maladie de Parkinson. Le Dr Simon Schreiner a annoncé, lors du 3e Congrès de l’European Academy of Neurology, que le sommeil profond pourrait au contraire ralentir la progression de la maladie.
pour lire cet article dans son intégralité, suivez ce lien…
Le sport sur ordonnance officiellement lancé en mars 2017
Publié le 18 juillet 2017 à 19:58Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Les patients atteints d’une affection de longue durée pourront se voir prescrire une activité physique adaptée par leur médecin traitant à partir de mars prochain, selon un récent décret qui pose les modalités d’application de la mesure dite du « sport sur ordonnance ».
Le 27 novembre 2015, les députés adoptaient à l’unanimité la mesure dite « sport sur ordonnance » dans le cadre de l’examen en dernière lecture du projet de loi relatif à la modernisation du système de santé. Plus d’un an après, un décret est officiellement publié dans le Journal Officiel, pour préciser ses modalités d’application.
Le texte porté par la députée Valérie Fourneyron, ancienne ministre des Sports, permet aux personnes souffrant d’une affection de longue durée (ALD) de se voir prescrire une activité physique adaptée à partir du 1er mars 2017. Une affection de longue durée est une maladie dont la gravité et/ou le caractère chronique nécessitent un traitement prolongé et une thérapeutique particulièrement coûteuse.
Il existe une liste des « ALD 30 » établie par décret pour les reconnaître : cancer, accident vasculaire cérébral invalidant, diabète de type 1 et diabète de type 2, mucoviscidose, sclérose en plaques… « Dans le cadre du parcours de soins des patients atteints d’une ALD, le médecin traitant peut prescrire une activité physique adaptée à la pathologie, aux capacités physiques et au risque médical du patient » précise le décret.
Les professionnels qui dispenseront les cours.
L’activité physique peut être dispensée par des professionnels de santé comme des masseurs-kinésithérapeutes, ergothérapeutes et psychomotriciens et par un professionnel titulaire d’un diplôme dans le domaine de l’activité physique adaptée ou une certification de qualification.
« Avec l’accord des patients, l’intervenant transmet périodiquement un compte rendu sur le déroulement de l’activité physique au médecin prescripteur et peut formuler des propositions quant à la poursuite de l’activité et aux risques inhérents à celle-ci. Les patients sont destinataires de ce compte rendu. » , ajoute le décret.
Cependant, en cas de limitations fonctionnelles sévères, seuls les professionnels de santé seront habilités à dispenser une activité physique. La prise en charge des patients devra être personnalisée et progressive en termes de forme, d’intensité et de durée de l’exercice. Cette initiative a pour but « d’adopter un mode de vie physiquement actif sur une base régulière afin de réduire les facteurs de risque et les limitations fonctionnelles liés à l’affection de longue durée dont elle est atteinte ». A ne pas confondre avec les actes de rééducation « qui sont réservés aux professionnels de santé, dans le respect de leurs compétences ».
Une thérapie non médicamenteuse sollicitée
« L’activité physique constitue une thérapeutique non médicamenteuse reconnue et validée scientifiquement, en complément des traitements traditionnels », explique pour sa part Valérie Fourneyron sur son site internet. « La France est plutôt en retard par rapport à ses voisins européens. Il est temps de sortir de cette culture du médicament qui peut tout ».
L’Organisation mondiale de la Santé précise quant à elle que le manque d’activité physique est la cause principale de 21% à 25% des cancers du sein ou du colon, de 27% des cas de diabète et d’environ 30% des cas de cardiopathie ischémique. Ce dispositif n’est pas totalement inédit puisque certaines collectivités l’ont déjà appliqué depuis plusieurs années.
La ville de Strasbourg a été l’une des premières à le mettre en place via la mesure « Sport-santé sur ordonnance » en 2012, adoptée par plus de 300 médecins généralistes strasbourgeois. En Haute-Garonne, la ville de Blagnac s’est également lancée en 2013 et selon La Dépêche du Midi, « une majorité (77 %) de la quarantaine de personnes sorties du dispositif poursuit une activité physique. Enfin, l’Assistance publique-Hôpitaux de Paris (AP-HP) a signé en avril 2016 une convention avec l’Etat pour l’accueil de 750 malades chroniques sur des plateformes dédiées à la pratique sportive.
Proposé par Renée Dufant
L’agresseur sexuel souffrait de la maladie de Parkinson
Publié le 16 juillet 2017 à 12:52Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Un homme âgé de 49 ans, qui s’était pourtant rendu coupable d’agressions sexuelles sur deux femmes dans un bus le 26 octobre dernier sur le trajet de la ligne 4, a été relaxé lors de son jugement le 12 janvier. Touché depuis douze ans par la maladie de Parkinson – « ce qui est très rare pour un homme aussi jeune », a souligné la défense – l’individu s’était, ce jour-là, « frotté » à deux passagères en quelques minutes en même temps qu’il se « masturbait » a décrit la présidente de la cour. Il avait été interpellé suite à un appel à la police du conducteur, avisé par les victimes.
Un médicament a altéré son discernement
L’accusé – condamné pour des faits identiques en mai 2016 à 3 mois avec sursis par le TGI de Pontoise – a été, cette fois, déclaré non coupable par le tribunal, qui a qualifié son geste de « non intentionnel ». Pour rendre ce verdict, les juges se sont appuyés sur le rapport du neurologue en charge du suivi du prévenu, sous curatelle (invalide à 80 %) et absent des débats en raison de son état dégradé depuis les faits.
L’individu est en effet traité au Stalevo, prescrit aux patients atteints de Parkinson pour atténuer les tremblements. Dans son rapport, le neurologue a indiqué que l’un des effets secondaires possibles de ce médicament est « l’hypersexualité ». « Nous sommes dans ce cas et il y avait incontestablement une altération du discernement », ajoute le médecin. Pour éviter toute récidive, le praticien a depuis les faits « diminué le dosage du Stalevo ». Son patient est désormais alité à son domicile.
David Goudey Publié sur Facebook le 13/01/2017 à 17h31
Transmis par Martine Delmond
Etre aidant, combien ça leur coûte ?
Publié le 15 juillet 2017 à 11:17Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Accompagner au quotidien un proche dépendant, n’est pas seulement un investissement personnel. C’est aussi une charge financière pour l’aidant.
2.049 € par an en moyenne. Voilà ce que deux tiers des aidants interrogés par l’Institut Opinion Way (Enquête réalisée du 22/02 au 03/03 2017, auprès de 1022 aidants familiaux âgés de 40 à 75 ans (55 ans en moyenne) et actifs pour 59% d’entre eux.) pour le compte de la Carac, estiment devoir débourser pour assumer leurs responsabilités. Rétribution d’une auxiliaire de vie, frais de transport, aménagement du domicile de la personne aidée, restes à charge en santé…
Les aidants paient cher, et au sens propre, pour leurs proches dépendants. Le détail des dépenses qu’ils engagent par type de poste le montre plus clairement :
Détail des Postes de Dépenses
- Frais de Transport : 485 € / an
- Paiement d’une aide-ménagère, auxiliaire de vie : 1 303 € / an
- Achat de matériel (lit médicalisé, fauteuil de confort) : 552 € / an
- Aménagement du domicile de la personne aidée : 843 € / an
- Reste à charge de médicaments et achats de produits médicaux non remboursés : 339 € / an
La charge financière compromet les projets de 7 aidants sur 10
A titre d’exemple, les aidants ayant recours à une aide professionnelle en sont de leur poche de 1.300 €/an en moyenne. « Sept aidants sur dix déclarent que leur statut a de lourdes répercussions financières sur leurs projets et leurs revenus » précise cette étude. Ils sont aussi nombreux à ne pas faire appel à une aide professionnelle pour les épauler. Dans 27% des cas, la raison invoquée est financière.
L’aide a un impact sur la vie professionnelle de 3 aidants sur 4
Entre autre, trois quarts des sondés affirment que leur activité d’aidant (16 h en moyenne par semaine) a un impact important sur leur vie professionnelle, marquée par la fatigue et le stress. Une situation bien connue des premiers concernés et des acteurs, qui les soutiennent. Derrière ces chiffres, le baromètre 2017 de la Carac met en exergue le cercle vicieux de la précarité financière dans laquelle plonge, bien malgré eux, une partie des proches aidants.
Article d’Aurélia Sevestre
Relevé dans Faire-Face par F. Vignon
Parkinson et Alzheimer : Des tiques à l’origine de milliers de mauvais diagnostics
Publié le 12 juillet 2017 à 18:32Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Les Canadiens n’ont découvert l’existence de cette maladie que depuis 3 ou 5 ans, alors que les autorités du Center for Disease Control aux États-Unis confirmaient qu’il y avait probablement eu des milliers d’erreurs de diagnostic.
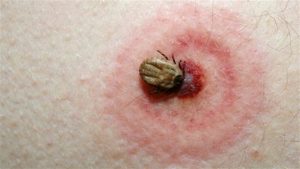
Des deux côtés de la frontière, les médecins américains et canadiens ont par mégarde sous-évalué la prévalence de la maladie de Lyme pendant des dizaines d’années.
Des patients que l’on croyait atteints de la sclérose en plaques, de la maladie d’Alzheimer, du syndrome de fatigue chronique ou de la maladie de Parkinson souffraient probablement de la maladie de Lyme dont les symptômes sont souvent semblables.
Stéphane Parent
transmis par Martine Delmond
Essai d’un appareillage d’aide à la marche
Publié le 08 juillet 2017 à 19:37Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Le jeudi 2 mars à Queven, salle st Eloi, nous recevions le représentant de Résillient Innovation qui nous a présenté un appareil d’aide à la marche. Nous étions environ 25 personnes présentes.
Tout d’abord, ce fut la présentation du matériel : un boitier relié à des écouteurs que l’on pose au niveau de la tempe prés de l’oreille. Cet appareil transmet des bips qui ouvrent une nouvelle voie initiatrice audio. Puis plusieurs d’entre nous ont essayé le dispositif avec plus ou moins de réussite, mais pour quelques-uns ce fut spectaculaire : marche « normale », buste redressé, marche assurée sans cannes nécessaires sans l’appareil. Les questions ont fusé.
Nous pensons qu’une mise au point est nécessaire pour chaque personne. Le présentateur propose deux semaines d’essai avant de prendre notre décision. Cet appareillage semble intéressant donc à étudier.
Rédigé par Nicole Lecouvey
Repris par Jean Graveleau
Opicapone : Traitement d’appoint dans la maladie de Parkinson
Publié le 05 juillet 2017 à 10:11Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
L’opicapone est un nouveau médicament antiparkinsonien, inhibiteur de la COMT, autorisé par l’agence européenne du médicament EMA et commercialisé en Allemagne (Ongentys® Kapseln 50 mg). Il est indiqué en association aux préparations à base de Lévodopa/d’inhibiteurs de la DOPA décarboxylase (IDDC) comme traitement chez les patients adultes souffrant de la maladie de Parkinson et présentant des fluctuations motrices de fin de dose, stabilisées sous ces associations. Aucune information n’est encore disponible concernant la commercialisation en Suisse.
La dose recommandée d’opicapone est de 50 mg, à prendre une fois par jour au coucher, au moins une heure avant ou après le traitement à base de Lévodopa. Comme l’opicapone accroît les effets de la Lévodopa. Il est souvent nécessaire d’ajuster la posologie de Lévodopa au cours des jours ou semaines suivant l’instauration du traitement par opicapone.
La dyskinésie a été l’effet indésirable le plus fréquemment rapporté (17,7%) en rapport avec le traitement. Hallucinations, vertige, somnolence, hypotension orthostatique, constipation, sécheresse buccale et spasmes musculaires sont d’autres effets indésirables fréquents.
Les premiers inhibiteurs de la catéchol-O-méthyl transférase (COMT) autorisés en traitement d’appoint dans la maladie de Parkinson – tolcapone (Tasmar®) et Entecapone (Comtan®) – ont été commercialisés il y a presque vingt ans. L’opicapone présente sur eux l’avantage de ne devoir être administré qu’une seule fois par jour et allège ainsi le traitement des patients.
Sources : Pharmazeutische Zeitung, 44/2016/p18 Fachinformation Ongentys®, Deutschland
Transmis par Martine Delmond
La quercétine atténue la toxicité neurologique de l’aluminium.
Publié le 03 juillet 2017 à 09:24Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
La quercétine atténue la mort neuronale dans la neurodégénérescence induite par l’aluminium dans l’hippocampe de rat. (Sharma DR, et al. Neuroscience. 2016). L’aluminium est un métal léger et toxique présent partout sur la terre, qui a reçu une attention considérable en raison de ses effets neurotoxiques.
Il a également été lié écologiquement et épidémiologiquement à plusieurs troubles neurologiques, y compris la maladie d’Alzheimer, la maladie de Parkinson, le complexe guamanien-parkinsonien (Démence neurodégénérative qui frappe les habitants de l’île de Guam dans le Pacifique sud) et la sclérose latérale amyotrophique (SLA).
Le mécanisme de neurotoxicité de l’aluminium est mal compris, mais il est bien documenté. L’aluminium génère des espèces oxygénées réactives (ROS). La production augmentée de ROS conduit à la rupture des systèmes de défense antioxydants cellulaires et à la libération du cytochrome c (cyt‑c) des mitochondries au cytosol, ce qui entraîne une mort cellulaire apoptotique (L’apoptose —ou mort cellulaire programmée— est le processus par lequel des cellules déclenchent leur autodestruction en réponse à un signal).
La quercétine (un flavonoïde naturel) le protège contre les dommages oxydatifs et a démontré qu’elle diminue les dommages mitochondriaux dans divers modèles animaux de stress oxydatif. Nous avons émis l’hypothèse que si les dommages oxydatifs aux mitochondries jouent un rôle significatif dans la neurodégénérescence induite par l’aluminium, puis la quercétine devrait améliorer l’apoptose neuronale.
L’administration de quercétine (10 mg / kg de poids corporel / jour) a réduit le stress oxydatif induit par l’aluminium (réduction de la production de ROS), et entraîne une augmentation de l’activité de la superoxyde dismutase mitochondriale (MnSOD) La quercétine obstrue également les changements neurodégénératifs induits par l’aluminium chez les rats traités à l’aluminium …
D’autres études par microscopie électronique ont révélé que la quercétine atténue le gonflement mitochondrial induit par l’aluminium, la perte de crêtes et la condensation de la chromatine.
Ces résultats indiquent que le traitement par la quercétine peut représenter une stratégie thérapeutique pour atténuer la mort neuronale contre la neurodégénérescence induite par l’aluminium.
Publié par Elsevier Ltd.
Transmis par Martine Delmond
Pourquoi ce gain de poids après une stimulation cérébrale profonde ?
Publié le 29 juin 2017 à 11:41Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
La stimulation cérébrale profonde est une alternative – lorsque les médicaments ne parviennent plus à corriger les tremblements – qui a fait ses preuves sur les performances motrices et la qualité de vie des patients. Cette étude de l’Institut SISSA (Trieste) dévoile les causes du gain de poids chez les patients atteints de Parkinson traités par stimulation cérébrale profonde. Ces données, présentées dans l’excellente revue Cortex et qui révèlent entre autres conclusions, un niveau d’impulsivité élevé et un désir accru de nourriture, apportent des bases d’interventions de prévention pour limiter le sur poids chez les patients Parkinsoniens.
Plusieurs études ont apporté les preuves d’efficacité de différents modes de stimulation, externe, magnétiques ou profonde, dans la réduction des symptômes, notamment moteurs de la maladie de Parkinson. Aujourd’hui, la stimulation cérébrale profonde est proposée lorsque les médicaments ne permettent plus de corriger les symptômes, situation généralement rencontrée après 7 à 8 ans d’évolution de la maladie. Les retours d’expérience montrent que la stimulation cérébrale profonde (ou deep brain stimulation DBS) va, par l’intermédiaire d’électrodes implantées au niveau de différentes régions du cerveau et d’une faible stimulation électrique, interrompre le signal cérébral causant les symptômes de la maladie.
On savait déjà que les personnes atteintes de la maladie de Parkinson, traitées par stimulation cérébrale profonde prennent du poids, mais sans pouvoir vraiment l’expliquer. « L’altération du poids corporel est l’une des complications fréquentes de la stimulation cérébrale profonde dans le traitement de la M.P. » explique Marilena Aiello, chercheuse au SISSA et auteur principal de l’étude. L’hypothèse était jusque-là, l’impact de la stimulation cérébrale sur le noyau subthalamique, une zone impliquée à la fois dans la motricité et dans la récompense. Cette équipe italienne a suivi pour la première fois 18 patients atteints, avant et après l’intervention (avant l’intervention, 5 jours après et 3 mois plus tard) et a évalué leurs capacités cognitives, psychologiques et comportementales : Les participants ont répondu à des questionnaires pour évaluer leurs niveaux de dépression, d’anhédonie (incapacité d’un sujet à ressentir des émotions positives, lors de situation de vie pourtant considérée antérieurement complaisante) ou d’incapacité à ressentir du plaisir et d’impulsivité. Les participants ont dû également effectuer des tâches évaluant la sensibilité aux récompenses alimentaires et les réactions impulsives aux aliments.
Quatre facteurs majeurs indépendants à ce gain de poids :
Si l’étude confirme un gain de poids significatif au cours des mois suivant l’intervention, elle identifie aussi 4 facteurs majeurs indépendants à ce gain de poids : un désir accru de nourriture, un niveau accru d’impulsivité, la durée de la maladie et la réduction du traitement pharmacologique. Le système de récompense s’avère bien altéré par la stimulation et la prise de poids est plus importante chez les patients qui après l’intervention déclarent un désir accru de nourriture. L’impulsivité est également renforcée. Enfin des facteurs inhérents à l’histoire de la maladie, sa durée et la charge pharmacologique apparaissent également comme très influents sur la prise de poids.
En cernant ces différents facteurs de prise de poids, l’étude livre des indices importants pour identifier les patients les plus exposés et prévenir ce gain de poids excessif qui vient aggraver les autres symptômes inhérents à la maladie.
Extrait de l’article Cortex relevé dans Santélog
Lu par Françoise Vignon
La piste du venin d’abeille
Publié le 28 juin 2017 à 09:30Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
La nature a de formidables ressources. Le venin des abeilles a montré son efficacité contre les symptômes de la Maladie de Parkinson. Le programme français de recherche DHUNE (Région PACA — Aix-Marseille) s’est intéressé au venin d’abeille. Il contient de l’Apamine, une neurotoxine qui joue sur les neurones à dopamine. Au début de la maladie ils sont encore présents, et son rôle est alors de les exciter plus intensément pour qu’ils produisent davantage de dopamine. Avec l’avancée de la maladie, le patient perd ces neurones indispensables, mais le venin va ralentir cette chute.
Un effet sur tous les plans : Lorsque les neurones sont vraiment en nombre insuffisant, l’Apamine agit sur d’autres systèmes dans le cerveau pour contrecarrer les troubles moteurs. Le venin d’abeille montre aussi son efficacité contre les troubles cognitifs et émotionnels, et n’est pas toxique pour l’organisme aux doses délivrées lors de ces différentes études. Les chercheurs veulent maintenant le tester à plus hautes doses dans une nouvelle cohorte.
Article de Mathilde LEDIEU relevé dans Top Santé
Par Françoise Vignon
Un antibiotique contre Parkinson ?
Publié le 27 juin 2017 à 07:49Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Dans la Maladie de Parkinson, les agrégats provoquent la mort de certains neurones, ce qui explique les symptômes moteurs : tremblements, rigidité des muscles, lenteur des mouvements. Aucun traitement, qui empêcherait la mort neuronale ou l’agrégation de la protéine pathologique, n’existe à ce jour, même si plusieurs pistes sont envisagées. Rita Raisman-Vozari, Julia Sepulveda-Diaz et leurs collègues, de l’Institut du Cerveau et de la Moelle Epinière (ICM) à Paris, viennent de montrer qu’un antibiotique classique utilisé depuis plus d’un demi-siècle pourrait éviter la mort des neurones, en modifiant l’agrégation de l’alpha-synucléine.
L’alpha-synucléine est une protéine présente dans toutes les cellules, mais dont la fonction « normale » reste méconnue. En revanche, pour des raisons également inconnues, dans certaines conditions, elle se modifie et s’agrège pour former des « oligomères » (des associations de plusieurs protéines), puis des « fibrilles » (des enchevêtrements de plusieurs oligomères). Les fibrilles provoquent alors une activation du système immunitaire et la libération de facteurs inflammatoires, qui perturbent l’activité des mitochondries (les centrales énergétiques des cellules). Des molécules oxydées toxiques apparaissent alors –ce que l’on nomme le stress oxydatif– qui, à leur tour, amplifient le phénomène d’agrégation tout en abîmant la membrane des cellules. Tous ces facteurs contribuent à la mort des neurones.
Les chercheurs tentent donc d’agir à différents niveaux de ce processus : bloquer l’inflammation, empêcher l’agrégation de l’alpha-synucléine, limiter le stress oxydatif, rétablir l’activité des mitochondries. Mais la plupart des molécules efficaces in vitro ne protègent pas les neurones in vivo, chez l’animal ou même chez l’homme. Sauf une, la Doxycycline, un antibiotique de la famille des tétracyclines, qui tue les bactéries, mais qui a aussi un effet protecteur chez les animaux développant une maladie de Parkinson.
Comment agit cet antibiotique ? Des études antérieures ont montré que la Doxycycline a des propriétés anti-inflammatoires et anti-oxydantes, qui ne sont toutefois pas suffisantes pour expliquer la protection neuronale. Les chercheurs de l’ICM ont donc supposé qu’elle avait une autre cible. En faisant incuber de la Dioxycycline avec des protéines d’alpha-synucléine et en utilisant des techniques d’observation moléculaire comme la microscopie électronique à transmission et la spectroscopie par résonance magnétique, ils ont constaté que les « oligomères » ne se transformaient jamais en « fibrilles » et que l’antibiotique se liait à des sites spécifiques des « oligomères » et bloquait ainsi leur agrégation : ils adoptent une structure dite en feuillet bêta, différente de celle formée sans antibiotique et incapable de s’agréger en fibrilles. Puis, en plaçant des cellules en contact d’alpha-synucléine et de Doxycycline, les chercheurs ont montré qu’elles ne mourraient plus, leur membrane n’étant pas détruite.
Ainsi, la Doxycycline remodèle les oligomères d’alpha-synucléines en une forme non toxique. Mais elle ne se fixe pas sur les monomères (les protéines non associées) qui ont probablement des fonctions importantes dans les conditions normales. La Doxycycline traverse la barrière protégeant le cerveau et a également des actions anti-inflammatoires et anti-oxydantes. Et ce dès une concentration de 20 à 40 milligrammes par jour, bien inférieure à celle ayant un effet antibiotique. Il est donc envisageable de l’administrer chez l’homme. Un essai clinique sera prochainement lancé pour évaluer son efficacité chez les patients atteint d’une synucléinopatie.
Article de Bénédicte Salthun-Lassale dans Cerveau & Psychologie
lu par Françoise Vignon
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.