[vu sur le net] Parkinson : des malades dénoncent l’abandon d’une thérapie efficace
Publié le 08 octobre 2017 à 11:55article trouvé sur le site de Paris Match
Corinne, atteinte de Parkinson, supporte sa maladie grâce à des patchs transdermiques de nicotine, un traitement expérimental et prometteur. Alors que la direction de l’AP-HP vient de démettre le seul médecin expert sur cette thérapie, des centaines de malades sont dans le désarroi.
pour lire cet article dans son intégralité, suivez ce lien…
Résultats prometteurs de l’étude du diabète de type2 dans le traitement de la maladie de Parkinson
Publié le 06 octobre 2017 à 11:01Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Les premiers signes montrent une meilleure fonction motrice et un ralentissement possible de la progression de la maladie. Mais une plus grande recherche est nécessaire.
Dr Patrik Brundin
La preuve continue de démontrer qu’une classe plus récente de médicaments antidiabétiques appelés mimétiques d’incrétine ou d’agonistes de récepteurs peptidiques de type glucagon peut ralentir ou arrêter la progression de la maladie de Parkinson. Cependant, les scientifiques font remarquer que d’autres recherches sont nécessaires pour déterminer si ces médicaments sont sûrs et efficaces chez les personnes atteintes de la maladie de Parkinson.
Les dernières nouvelles proviennent d’un essai clinique récent au Royaume-Uni, dans lequel certaines personnes atteintes de Parkinson ont conservé plus de fonction motrice après avoir pris une exénatide pendant 48 semaines que les patients qui ont pris un placebo. Même trois mois après l’arrêt de la thérapie exénatide, les patients traités ont conservé une fonction motrice plus élevée que le groupe témoin.
 « Comme toujours avec des études sur un petit nombre de patients, nous devons examiner ces résultats avec prudence, mais ils pourraient signaler un tournant dans le traitement de Parkinson », explique Patrik Brundin, MD, Ph. D, Directeur du Centre de sciences neurodégénératives de l’Institut de recherche de Van Andel et président du Comité d’essais cliniques liés (LCT) de The Cure Parkinson’s, qui examine chaque année plusieurs médicaments qui pourraient être réutilisés à partir d’autres maladies pour traiter la maladie de Parkinson. « L’examen scientifique approfondi effectué par LCT est essentiel pour trouver des médicaments existants adaptés à la maladie de Parkinson ».
« Comme toujours avec des études sur un petit nombre de patients, nous devons examiner ces résultats avec prudence, mais ils pourraient signaler un tournant dans le traitement de Parkinson », explique Patrik Brundin, MD, Ph. D, Directeur du Centre de sciences neurodégénératives de l’Institut de recherche de Van Andel et président du Comité d’essais cliniques liés (LCT) de The Cure Parkinson’s, qui examine chaque année plusieurs médicaments qui pourraient être réutilisés à partir d’autres maladies pour traiter la maladie de Parkinson. « L’examen scientifique approfondi effectué par LCT est essentiel pour trouver des médicaments existants adaptés à la maladie de Parkinson ».
En 2012, LCT a donné la priorité à une version à temps lent d’exénatide en tant que candidat principal pour l’évaluation clinique. Les succès dans les essais récents valident le potentiel de LCT pour apporter de nouvelles thérapies et l’espoir pour les 10 millions de personnes dans le monde qui vivent avec la maladie de Parkinson.
Les chercheurs dirigés par le neurologiste Thomas Foltynie, Ph. D, MBBS, au University College London, ont mené l’étude en partenariat avec The Cure Parkinson’s Trust, une organisation britannique à but non lucratif dédiée à trouver un remède contre la maladie de Parkinson ; La Fondation Michael J. Fox pour la recherche sur la maladie de Parkinson, qui a financé le procès, et Astra Zeneca, qui a fourni le médicament et le placebo.
Des efforts sont déjà en cours pour lancer un essai plus vaste et multi-centre pour déterminer si l’exénatide pourrait être utilisé comme un traitement pour ralentir la progression de la maladie.
« Ces résultats sont certainement prometteurs, mais nous avons besoin de beaucoup plus de recherche et d’essais cliniques plus larges pour évaluer l’ampleur des effets de l’exénatide et s’il est possible pour les patients atteints de Parkinson de le prendre pour de plus longues périodes en toute sécurité », explique Brundin.
« Des études en laboratoire nous ont dit depuis des années que les faillites du métabolisme cellulaire peuvent être au moins partiellement responsables de la mort des cellules du cerveau dans la maladie de Parkinson », explique Brundin En outre, nous observons les connexions entre le métabolisme de l’énergie altérée et la capacité des cellules du cerveau à gérer la protéine alpha-synucléine qui est susceptible de s’accumuler dans la maladie de Parkinson. »
Pour ces raisons et plus encore, le leadership du Comité des essais cliniques liés a donné la priorité à plusieurs médicaments contre le diabète de type 2, y compris l’exénatide, pour un traitement potentiel de la maladie de Parkinson.
La dernière étude a porté sur 60 patients atteints de maladie de Parkinson, dont 30 ont reçu des injections hebdomadaires d’exénatide et 30 ont reçu un placebo. Le dossier complet de l’étude est disponible sur clinicaltrials.gov.
« Des études comme celle-ci donnent de l’espoir et suggèrent que nous sommes plus proches que jamais d’un médicament qui pourrait ralentir la progression de la maladie de Parkinson », explique Brundin. « Nous sommes prudemment optimistes, mais invitons les cliniciens et les patients à attendre pour ajouter des médicaments tels que l’exénatide aux régimes de traitement jusqu’à ce qu’ils soient prouvés sûrs et efficaces dans la maladie de Parkinson. »
Transmis par Martine Delmond
Un rappel : le rôle de Lévodopa
Publié le 05 octobre 2017 à 06:09Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
La Lévodopa (ou L‑dopa) est un précurseur de la dopamine. Son principe est simple : elle vient pallier le manque de dopamine. Son effet est quasi immédiat sur les tremblements, le ralentissement, le blocage. Ce médicament est administré par voie orale ou dans certains cas sous forme de gel injecté dans le jéjunum (partie de l’intestin) par le biais d’une pompe (pompe à Duodopa). Les effets secondaires. Les nausées et vomissements sont les plus immédiats. On peut aussi observer de la confusion mentale et des hallucinations. Cependant son action est si bénéfique sur les troubles du malade qu’elle est parfaitement acceptée. C’est la seule famille thérapeutique qui sera prescrite jusqu’au bout.
http ://www.medisite.fr/parkinson-quels-sont-les-traitements.296178.16548.html#ai3GXdKEhgk4ueIi.99
Rédigé par Martine Delmond
La protéine alphasynucléine parasite la maladie de Parkinson — Mais elle peut également protéger notre intestin
Publié le 04 octobre 2017 à 12:11Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Les dommages cérébraux remarquables dans la maladie de Parkinson sont considérés comme le travail d’une protéine parasite qui se propage d’une cellule du cerveau à une cellule du cerveau comme une infection. Maintenant, les chercheurs ont constaté que la forme normale de la protéine α‑synucléine (αS) peut réellement défendre les intestins contre les envahisseurs en marquant les cellules immunitaires clés. « Mais les infections intestinales chroniques pourraient finalement causer la maladie de Parkinson », suggèrent les scientifiques, « si αS migre des nerfs surchargés dans le mur de l’intestin vers le cerveau ».
« L’axe immunitaire intestinal semble être à l’origine d’une explosion de nouvelles idées, et ce travail offre une nouvelle hypothèse exceptionnellement excitante », explique Charles Bevins, un expert en immunité intestinale à l’Université de Californie, Davis, qui n’était pas impliqué dans l’étude.
La fonction normale de αS a longtemps été un mystère. Bien que la protéine soit connue pour s’accumuler dans des touffes toxiques dans le cerveau et les nerfs de la muqueuse dans les patients atteints de la maladie de Parkinson, personne n’a été sûr de ce qu’elle a fait chez les personnes en bonne santé. Notant qu’une région de la molécule αS se comporte de manière similaire à de petites protéines ciblant les microbes qui font partie des défenses immunitaires du corps, Michael Zasloff, un immunologiste du Georgetown University Médical Center à Washington DC, a cherché à savoir si αS, aussi, pourrait aider à repousser les envahisseurs microbiens.
Pour voir si αS jouait effectivement un rôle dans les défenses immunitaires de l’intestin, Zasloff, Ethan Stolzenberg du Centre des sciences de la santé de l’Université de l’Oklahoma à Oklahoma City, et leurs collègues ont passé 9 ans à collecter et à analyser les biopsies du duodénum – la première partie de la L’intestin où les nerfs produisent normalement très peu d’αS – de 42 enfants susceptibles d’avoir une maladie de Parkinson. (Les premiers stades de la maladie n’apparaissent presque jamais avant l’âge adulte.) Les enfants souffraient de douleurs abdominales, de diarrhée, de vomissements et d’autres symptômes gastro-intestinaux, ainsi que de l’inflammation intestinale visible sous un microscope. Les scientifiques ont constaté que la protéine αS était effectivement présente dans les nerfs de l’intestin enflammé — et plus le tissu était intensément enflammé, plus l’équipe en a trouvé.
Mais l’αS était-elle une cause ou un effet de l’inflammation ? Pour les découvrir, les chercheurs se sont tournés vers des biopsies de 14 enfants et de deux adultes qui ont reçu des transplantations intestinales et ont ensuite développé des infections par le norovirus, un pathogène intestinal commun. La plupart du temps, la protéine αS était très évidente lors de l’infection. Dans quatre des neuf patients – dont les intestins ont été biopsiés avant, pendant et après l’infection – la protéine αS n’est apparue que pendant l’infection, mais pas auparavant. (Zasloff conjecture que les cinq patients qui ont montré une production de αS avant l’infection le faisaient en réponse à une autre infection virale préexistante).
Ensuite, les scientifiques ont demandé si la protéine αS agissait comme un aimant pour les cellules inflammatoires, qui constituent une partie clé d’une réponse immunitaire normale. Dans les expériences sur les plats de laboratoire, ils ont constaté que αS, que ce soit dans sa conformation normale ou dans les agrégats mal repliés trouvés dans la maladie de Parkinson, avait attiré puissamment les globules blancs qui sont présents dans l’inflammation aiguë et chronique. Ils ont également découvert que les deux formes de cellules dendritiques activées par αS, qui conduisent à une immunité durable en présentant des morceaux d’envahisseurs étrangers aux lymphocytes – les globules blancs qui se souviennent d’intrus microbiens spécifiques et qui réagissent en force aux invasions ultérieures. Après avoir exposé les cellules dendritiques immatures à αS pendant 48 heures, l’équipe a découvert que plus il a de αS plus les cellules dendritiques étaient activées. Ensemble, les données suggèrent que la production de αS par les nerfs dans la paroi intestinale est la cause – et pas l’effet – de l’inflammation des tissus, les auteurs écrivent aujourd’hui dans Journal of Innate Immunity : « Cette découverte nous montre que le système nerveux [intestinal] peut jouer un rôle clé dans la santé et la maladie », dit Zasloff.
Les auteurs notent que les personnes ayant des copies multiples du gène qui dirigent la production de αS développent inévitablement la maladie de Parkinson – en substance, la production de la protéine accable la capacité du corps à la dégager, et elle forme les agrégats toxiques qui causent la maladie de Parkinson. Ils écrivent également que les infections intestinales aiguës ou chroniques répétées pourraient produire « une augmentation comparable » dans αS.
Les résultats du document sont « passionnants », affirme Arletta Kraneveld, une immunopharmacologue qui étudie l’axe du cerveau à l’Université d’Utrecht aux Pays-Bas. « C’est la première [étude] montrant qu’une protéine très, très pertinente pour la maladie de Parkinson est capable d’induire une réponse immunitaire. Il ouvre de nombreuses avenues pour de nouvelles recherches. »
Zasloff lui-même s’installe dans la clinique, traitant les patients atteints de Parkinson pour constipation en utilisant une version synthétique de la squalamine, un stéroïde naturel fabriqué par le requin-chien. La squalamine, dit Zasloff, entraîne un mouvement intestinal et bloque l’action αS dans les nerfs de la muqueuse intestinale. L’essai de première phase est mené par Enterin, un cabinet basé à Philadelphie en Pennsylvanie, par Zasloff, fondé avec son co-auteur, la neurologie Denise Barbut, aujourd’hui médecin hygiéniste d’Enterin. Si le médicament réussit à inverser la constipation, les chercheurs concluront qu’il a perturbé la fonction de αS dans les nerfs intestinaux. « Ce type d’approche pourrait également modifier en principe toute l’histoire naturelle de la maladie », dit Zasloff.
Mais David Beckham, neurovirologiste et médecin de l’Université de Denver, est prudent. « Potentiellement, αS joue un rôle dans l’aide aux neurones pour lutter contre les infections » dit-il. Mais il ajoute que l’étude actuelle ne fait pas assez pour montrer que c’est une cause et non un effet de l’inflammation.
« C’est une première partie d’une nouvelle compréhension émergente de ce que cette molécule pourrait faire », dit Beckham. « Et je pense qu’il va éventuellement nous guider dans la bonne direction quant à ce qui se passe mal dans la maladie de Parkinson — et potentiellement comment pouvons-nous l’empêcher ».
Publié dans : DOI : 10.1126 / science.aan7025 La biologie, Brain & Behavior, Santé
Rédigé par Meredith Wadman 27 juin 2017, 16h30
Transmis par Martine Delmond
Une évolution importante des électrodes implantées dans le cerveau — Quels traitements possibles pour la maladie de Parkinson
Publié le 03 octobre 2017 à 11:59Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Stéphane Palfi, neurochirurgien au CHU Henri Mondor à Créteil et Stéphane Chabardes, neurochirurgien au CHU de Grenoble font le point sur les nouveaux traitements de la Maladie de Parkinson.
Les traitements médicamenteux dopaminergiques permettent de corriger une partie des symptômes de la maladie. Ainsi, la L‑Dopa (transformée en dopamine dans le cerveau) compense le déficit en dopamine liée à la maladie. Mais sept à huit ans après l’initiation du traitement, la L‑Dopa peut commencer à perdre de son efficacité. Les symptômes de la maladie reviennent handicaper le patient.
Une stimulation cérébrale profonde peut alors être envisagée. C’est une procédure chirurgicale délicate, indiquée lorsque la gêne fonctionnelle devient vraiment invalidante à certains moments de la journée (phases dites « off »), malgré un traitement médicamenteux optimisé. Le patient doit avoir moins de 75 ans, être en relativement bonne condition physique et ne pas présenter des troubles cognitifs ou psychiatriques. Il doit également bien répondre au traitement par L‑Dopa le reste du temps, pendant les phases « on ».
Cette technique a été mise au point à la fin des années 1980 à Grenoble. A l’époque, une électrode faite d’un seul plot de stimulations était implantée. La technique se perfectionnant on implante aujourd’hui deux électrodes faites de quatre petites « barrettes » ou contacts.
Avec ces électrodes classiques, il arrive que le courant stimule une zone en périphérie de la cible et déclenche des effets secondaires comme des troubles de l’équilibre, des contractions motrices involontaires, des difficultés à articuler les mots, une prise de poids, ou des effets psychiatriques tels que l’anxiété et la dépression …
Depuis quelques semaines, une nouvelle technologie est disponible.
Deux patients ont bénéficié pour la première fois en France des électrodes dites « directionnelles ». Plutôt que d’avoir une diffusion libre du courant, ces électrodes vont permettre de diriger et concentrer le faisceau de stimulation vers la zone ciblée et d’éviter la stimulation de zones non ciblées, source d’effets secondaires.
Cette révolution technologique va permettre une stimulation plus efficace, avec moins d’effets secondaires. Elle représente un espoir pour les patients chez qui l’efficacité de la stimulation était limitée par l’apparition de ces effets secondaires au cours du traitement. Pour eux, il était impossible d’augmenter le courant de stimulation sans déclencher de effets secondaires.
Comme il n’est pas possible de savoir à l’avance quel patient va développer des effets secondaires limitants, tous les patients éligibles à la stimulation cérébrale profonde devraient recevoir de telles électrodes directionnelles. Et cela va rapidement devenir une procédure de routine.
Ces électrodes directionnelles, de par leur conception ultra-miniaturisée – environ un millimètre de diamètre – nécessitent un contrôle du courant très précis pour être efficaces et fournir une stimulation ciblée. Au-delà du design de l’électrode, on parle maintenant de batterie intelligente pour piloter au mieux le courant, siège de la thérapie. Autre conséquence, avec leurs réglages précis, les électrodes directionnelles permettent d’utiliser moins de courant électrique et donc d’éviter de décharger les stimulateurs de façon trop précoce. A terme, moins d’interventions chirurgicales devraient être nécessaires pour remplacer ces stimulateurs non rechargeables. Autre constat, au bout de dix ans les effets de la stimulation sont souvent rattrapés par l’évolution de la maladie. Les bénéfices d’une stimulation cérébrale efficace pourraient être prolongés grâce aux réglages plus fins et sélectifs des électrodes directionnelles.
Aujourd’hui, deux axes de recherche majeurs se dessinent contre la maladie de Parkinson : ralentir l’évolution de la maladie et restaurer les fonctions altérées grâce à des moyens médicaux ou chirurgicaux. La stimulation cérébrale profonde avec électrode directionnelle est une réelle avancée technique pour les symptômes moteurs sensibles à la dopamine, et elle pourrait également le devenir pour d’autres symptômes de la maladie, dépendants d’autres cibles cérébrales qu’il reste à étudier.
Les électrodes directionnelles vont pouvoir être utilisées, avec les mêmes avantages, dans d’autres pathologies comme les troubles obsessionnels compulsifs, les dépressions sévères, les épilepsies résistantes … De quoi stimuler la recherche clinique.
Extrait de l’article du Dr Stéphane Palfi dans le Figaro Santé du 11 août 17
Transmis par Françoise Vignon soize.vignon@orange.fr
[vu sur le net] Créteil : les malades de Parkinson défendent le « docteur nicotine »
Publié le 27 septembre 2017 à 17:03article trouvé sur le site du Parisien
Gabriel Villafane était le seul de France à prescrire de la nicotine à ses patients pour les aider à réduire leurs traitements et à supporter la douleur. Consulté aussi par des étrangers, il est pourtant licencié du CHU Henri Mondor.
pour lire cet article dans son intégralité, suivez ce lien…
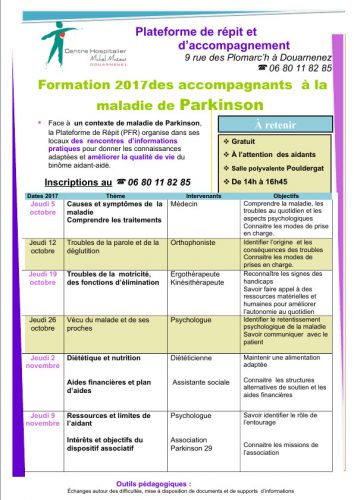
Formation 2017 des accompagnants à la maladie de Parkinson à Douarnenez
Publié le 21 septembre 2017 à 09:06Voici le programme de la Formation 2017 des accompagnants à la maladie de Parkinson du centre hospitalier Michel Mazéas de Douarnenez. En cliquant sur l’image, vous pourrez trouver tous les renseignements qui concernent le programme et les inscriptions. Début le 5 octobre.
[vu sur le net] France : Un scandale passé sous silence à l’Hôpital Mondor ? Des malades de Parkinson abandonnés à eux-mêmes depuis juin 2016
Publié le 20 septembre 2017 à 19:31article trouvé sur le site vapolitik
Des centaines de malades de Parkinson traités avec des patchs de nicotine à l’hôpital Mondor de Créteil sont dans l’incertitude sur l’avenir de leurs soins. La direction a décidé de limoger fin septembre le Dr Villafane, dernier expert de ce traitement en France, après avoir réduit ses consultations depuis juin 2016. L’AP-HP semble décidée à tuer cette thérapie.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Aidants : des informations santé toujours accessibles
Publié le 08 septembre 2017 à 11:21article trouvé sur le site agevillage
Que l’on soit malade ou en bonne santé, rendre ses informations santé ou celles de son proche accessibles à tout moment facilitera grandement le travail des secours en cas d’accident. A domicile ou à l’extérieur, différentes solutions vous permettront de les conserver à portée de mains.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] — Le tango contre la maladie de Parkinson
Publié le 07 septembre 2017 à 16:51article trouvé sur le site du Parisien
En pratiquant le tango argentin, les personnes atteintes de la maladie de Parkinson peuvent améliorer leur santé.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : des cellules souches donnent des résultats encourageants
Publié le 03 septembre 2017 à 17:06article trouvé sur le site Sciences et Avenir, trouvé et recommandé par un de nos lecteurs…
Des cellules souches d’origine humaine ont permis d’améliorer la capacité de mouvements de singes atteints d’une forme de Parkinson
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Des nouvelles pistes contre la maladie de Parkinson
Publié le 01 septembre 2017 à 12:43article trouvé sur le site Top Santé
Dans les prochaines années, de nouveaux médicaments pourraient révolutionner la prise en charge de cette maladie qui touche 150 000 personnes en France. Le point avec le Pr Jean-Philippe Azulay, chef du pôle neurosciences cliniques de l’hôpital de la Timone, à Marseille.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Parkinson : mieux dormir, l’habitude qui ralentirait les symptômes de la maladie
Publié le 26 août 2017 à 09:55article trouvé sur le site medisite
Les troubles du sommeil pourraient favoriser le développement de la maladie de Parkinson. Le Dr Simon Schreiner a annoncé, lors du 3e Congrès de l’European Academy of Neurology, que le sommeil profond pourrait au contraire ralentir la progression de la maladie.
pour lire cet article dans son intégralité, suivez ce lien…
Le sport sur ordonnance officiellement lancé en mars 2017
Publié le 18 juillet 2017 à 19:58Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Les patients atteints d’une affection de longue durée pourront se voir prescrire une activité physique adaptée par leur médecin traitant à partir de mars prochain, selon un récent décret qui pose les modalités d’application de la mesure dite du « sport sur ordonnance ».
Le 27 novembre 2015, les députés adoptaient à l’unanimité la mesure dite « sport sur ordonnance » dans le cadre de l’examen en dernière lecture du projet de loi relatif à la modernisation du système de santé. Plus d’un an après, un décret est officiellement publié dans le Journal Officiel, pour préciser ses modalités d’application.
Le texte porté par la députée Valérie Fourneyron, ancienne ministre des Sports, permet aux personnes souffrant d’une affection de longue durée (ALD) de se voir prescrire une activité physique adaptée à partir du 1er mars 2017. Une affection de longue durée est une maladie dont la gravité et/ou le caractère chronique nécessitent un traitement prolongé et une thérapeutique particulièrement coûteuse.
Il existe une liste des « ALD 30 » établie par décret pour les reconnaître : cancer, accident vasculaire cérébral invalidant, diabète de type 1 et diabète de type 2, mucoviscidose, sclérose en plaques… « Dans le cadre du parcours de soins des patients atteints d’une ALD, le médecin traitant peut prescrire une activité physique adaptée à la pathologie, aux capacités physiques et au risque médical du patient » précise le décret.
Les professionnels qui dispenseront les cours.
L’activité physique peut être dispensée par des professionnels de santé comme des masseurs-kinésithérapeutes, ergothérapeutes et psychomotriciens et par un professionnel titulaire d’un diplôme dans le domaine de l’activité physique adaptée ou une certification de qualification.
« Avec l’accord des patients, l’intervenant transmet périodiquement un compte rendu sur le déroulement de l’activité physique au médecin prescripteur et peut formuler des propositions quant à la poursuite de l’activité et aux risques inhérents à celle-ci. Les patients sont destinataires de ce compte rendu. » , ajoute le décret.
Cependant, en cas de limitations fonctionnelles sévères, seuls les professionnels de santé seront habilités à dispenser une activité physique. La prise en charge des patients devra être personnalisée et progressive en termes de forme, d’intensité et de durée de l’exercice. Cette initiative a pour but « d’adopter un mode de vie physiquement actif sur une base régulière afin de réduire les facteurs de risque et les limitations fonctionnelles liés à l’affection de longue durée dont elle est atteinte ». A ne pas confondre avec les actes de rééducation « qui sont réservés aux professionnels de santé, dans le respect de leurs compétences ».
Une thérapie non médicamenteuse sollicitée
« L’activité physique constitue une thérapeutique non médicamenteuse reconnue et validée scientifiquement, en complément des traitements traditionnels », explique pour sa part Valérie Fourneyron sur son site internet. « La France est plutôt en retard par rapport à ses voisins européens. Il est temps de sortir de cette culture du médicament qui peut tout ».
L’Organisation mondiale de la Santé précise quant à elle que le manque d’activité physique est la cause principale de 21% à 25% des cancers du sein ou du colon, de 27% des cas de diabète et d’environ 30% des cas de cardiopathie ischémique. Ce dispositif n’est pas totalement inédit puisque certaines collectivités l’ont déjà appliqué depuis plusieurs années.
La ville de Strasbourg a été l’une des premières à le mettre en place via la mesure « Sport-santé sur ordonnance » en 2012, adoptée par plus de 300 médecins généralistes strasbourgeois. En Haute-Garonne, la ville de Blagnac s’est également lancée en 2013 et selon La Dépêche du Midi, « une majorité (77 %) de la quarantaine de personnes sorties du dispositif poursuit une activité physique. Enfin, l’Assistance publique-Hôpitaux de Paris (AP-HP) a signé en avril 2016 une convention avec l’Etat pour l’accueil de 750 malades chroniques sur des plateformes dédiées à la pratique sportive.
Proposé par Renée Dufant
Une carte médicale Parkinson mise en place pour prévenir les arrêts de traitements
Publié le 17 juillet 2017 à 09:25Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
France Parkinson, avec le soutien du Ministère des Affaires sociales et de la Santé, diffuse une carte médicale Parkinson pour éviter les ruptures de traitements antiparkinsoniens.
Selon France Parkinson, « il est essentiel que les traitements antiparkinsoniens soient pris à heure régulière au risque de blocages ». Le Pr Damier, neurologue au CHU de Nantes, vice-président du Comité scientifique de France Parkinson précise : « L’arrêt d’un ou des traitements antiparkinsoniens peut avoir comme effet des conséquences importantes et parfois brutales sur l’état moteur, l’élocution, la marche, … »
Pour faciliter la transmission des informations sur leur pathologie et leurs prises médicamenteuses habituelles, l’association recommande aux malades de se munir de la carte médicale Parkinson. La carte médicale Parkinson doit être complétée avec les informations de traitements suivis (médicaments, posologies, heures de prises) et les personnes à prévenir en cas d’urgence (proches, médecins).
Lire aussi : « 10 clés pour mieux comprendre la maladie de Parkinson ».
La carte médicale Parkinson est gratuite et peut être obtenue auprès d’un comité France Parkinson. Téléchargeable depuis le site de l’association, elle peut être commandée depuis la boutique en ligne.
Des actions de sensibilisation et de diffusion auprès notamment des représentants des médecins généralistes, urgentistes, neurologues, pharmaciens et kinésithérapeutes, sont prévues au cours du premier semestre 2017.
Ces actions seront réalisées en lien avec le Ministère des Affaires sociales et de la Santé qui a participé à son élaboration et soutient la démarche de l’association.
Lire aussi : La HAS publie un guide de parcours de soin sur la maladie de Parkinson
16 février 2017 par Rédaction Silver Economie Commenter
Repris par Jean Graveleau
L’agresseur sexuel souffrait de la maladie de Parkinson
Publié le 16 juillet 2017 à 12:52Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Un homme âgé de 49 ans, qui s’était pourtant rendu coupable d’agressions sexuelles sur deux femmes dans un bus le 26 octobre dernier sur le trajet de la ligne 4, a été relaxé lors de son jugement le 12 janvier. Touché depuis douze ans par la maladie de Parkinson – « ce qui est très rare pour un homme aussi jeune », a souligné la défense – l’individu s’était, ce jour-là, « frotté » à deux passagères en quelques minutes en même temps qu’il se « masturbait » a décrit la présidente de la cour. Il avait été interpellé suite à un appel à la police du conducteur, avisé par les victimes.
Un médicament a altéré son discernement
L’accusé – condamné pour des faits identiques en mai 2016 à 3 mois avec sursis par le TGI de Pontoise – a été, cette fois, déclaré non coupable par le tribunal, qui a qualifié son geste de « non intentionnel ». Pour rendre ce verdict, les juges se sont appuyés sur le rapport du neurologue en charge du suivi du prévenu, sous curatelle (invalide à 80 %) et absent des débats en raison de son état dégradé depuis les faits.
L’individu est en effet traité au Stalevo, prescrit aux patients atteints de Parkinson pour atténuer les tremblements. Dans son rapport, le neurologue a indiqué que l’un des effets secondaires possibles de ce médicament est « l’hypersexualité ». « Nous sommes dans ce cas et il y avait incontestablement une altération du discernement », ajoute le médecin. Pour éviter toute récidive, le praticien a depuis les faits « diminué le dosage du Stalevo ». Son patient est désormais alité à son domicile.
David Goudey Publié sur Facebook le 13/01/2017 à 17h31
Transmis par Martine Delmond
Etre aidant, combien ça leur coûte ?
Publié le 15 juillet 2017 à 11:17Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Accompagner au quotidien un proche dépendant, n’est pas seulement un investissement personnel. C’est aussi une charge financière pour l’aidant.
2.049 € par an en moyenne. Voilà ce que deux tiers des aidants interrogés par l’Institut Opinion Way (Enquête réalisée du 22/02 au 03/03 2017, auprès de 1022 aidants familiaux âgés de 40 à 75 ans (55 ans en moyenne) et actifs pour 59% d’entre eux.) pour le compte de la Carac, estiment devoir débourser pour assumer leurs responsabilités. Rétribution d’une auxiliaire de vie, frais de transport, aménagement du domicile de la personne aidée, restes à charge en santé…
Les aidants paient cher, et au sens propre, pour leurs proches dépendants. Le détail des dépenses qu’ils engagent par type de poste le montre plus clairement :
Détail des Postes de Dépenses
- Frais de Transport : 485 € / an
- Paiement d’une aide-ménagère, auxiliaire de vie : 1 303 € / an
- Achat de matériel (lit médicalisé, fauteuil de confort) : 552 € / an
- Aménagement du domicile de la personne aidée : 843 € / an
- Reste à charge de médicaments et achats de produits médicaux non remboursés : 339 € / an
La charge financière compromet les projets de 7 aidants sur 10
A titre d’exemple, les aidants ayant recours à une aide professionnelle en sont de leur poche de 1.300 €/an en moyenne. « Sept aidants sur dix déclarent que leur statut a de lourdes répercussions financières sur leurs projets et leurs revenus » précise cette étude. Ils sont aussi nombreux à ne pas faire appel à une aide professionnelle pour les épauler. Dans 27% des cas, la raison invoquée est financière.
L’aide a un impact sur la vie professionnelle de 3 aidants sur 4
Entre autre, trois quarts des sondés affirment que leur activité d’aidant (16 h en moyenne par semaine) a un impact important sur leur vie professionnelle, marquée par la fatigue et le stress. Une situation bien connue des premiers concernés et des acteurs, qui les soutiennent. Derrière ces chiffres, le baromètre 2017 de la Carac met en exergue le cercle vicieux de la précarité financière dans laquelle plonge, bien malgré eux, une partie des proches aidants.
Article d’Aurélia Sevestre
Relevé dans Faire-Face par F. Vignon
Parkinson et Alzheimer : Des tiques à l’origine de milliers de mauvais diagnostics
Publié le 12 juillet 2017 à 18:32Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Les Canadiens n’ont découvert l’existence de cette maladie que depuis 3 ou 5 ans, alors que les autorités du Center for Disease Control aux États-Unis confirmaient qu’il y avait probablement eu des milliers d’erreurs de diagnostic.
Des deux côtés de la frontière, les médecins américains et canadiens ont par mégarde sous-évalué la prévalence de la maladie de Lyme pendant des dizaines d’années.
Des patients que l’on croyait atteints de la sclérose en plaques, de la maladie d’Alzheimer, du syndrome de fatigue chronique ou de la maladie de Parkinson souffraient probablement de la maladie de Lyme dont les symptômes sont souvent semblables.
Stéphane Parent
transmis par Martine Delmond
La nicotine transdermale – les essais en cours
Publié le 11 juillet 2017 à 10:26Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
A notre connaissance, il n’y a actuellement que deux essais cliniques qui évalueraient l’effet de la nicotine transdermale chez des personnes atteintes de la maladie de Parkinson. Suite aux résultats préliminaires encourageants de l’étude pilote effectuée à l’Hôpital Mondor, une étude de phase II à plus large échelle (40 patients) a débuté en 2009 et s’est conclue en 2013 (NICOPARK2, NCT00873392).
L’étude se proposait d’évaluer l’effet de la nicotine sur les symptômes moteurs de la maladie mesurés en « off » et en « on » grâce à l’échelle UPDRS (Unified Parkinson’s Disease Rating Scale) chez des patients à un stade avancé de la maladie de Parkinson. L’étude s’est déroulée en simple aveugle avec des doses élevées de nicotine (90 mg, ou plus si toléré, pendant 28 semaines. Après 28 semaines, le traitement était diminué progressivement sur un intervalle de 6 semaines jusqu’à l’arrêt complet de l’administration de nicotine et suivi d’une période de 5 semaines sans traitement pour éliminer toute trace de nicotine dans l’organisme (période de wash-out). Les symptômes ont été mesurés avant, pendant et après la prise de nicotine et la présence de corrélation entre le traitement avec nicotine et les scores UPDRS devrait être déterminée. Cette étude est terminée et les résultats devraient être prochainement publiés.
Une étude clinique de phase II, multicentrique et multinationale impliquant des hôpitaux américains et allemands afin d’évaluer les effets neuroprotecteurs de la nicotine administrée par voie transdermale est actuellement en cours (NCT01560754). Cette étude est effectuée en double aveugle et contrôlée par placebo, c’est-à-dire que toutes les personnes enrôlées dans l’étude reçoivent des patchs contenant soit de la nicotine soit un traitement placebo, mais ni les patients ni les médecins ne connaissent le traitement reçu.
L’étude propose d’évaluer l’efficacité d’un traitement à la nicotine à long terme (7 – 28 mg/jour pendant 12 mois) sur la progression de la maladie, chez des patients à un stade très précoce de la maladie de Parkinson, à travers l’évolution des symptômes mesurés grâce à l’échelle UPDRS. Après 12 mois, le traitement sera diminué progressivement jusqu’à l’arrêt complet de l’administration de nicotine. Le changement du score UPDRS entre le début et la fin de l’étude permettra de déterminer l’effet du traitement chronique avec la nicotine sur la progression de la maladie.
L’étude a permis le recrutement de 160 patients à un stade précoce de la maladie de Parkinson, diagnostiqués depuis moins de 18 mois, et pour lesquels aucun traitement dopaminergique n’avait débuté ou n’était envisagé dans les 12 mois suivant le recrutement. Le traitement avec un inhibiteur des MAO‑B (sélégiline 10mg ou rasagiline 1mg) était autorisé. Cette étude est terminée et les résultats sont en cours d’analyse.
Conclusions :
Les études précliniques et certaines études cliniques suggèrent que la nicotine pourrait avoir un effet bénéfique pour les personnes atteintes de la maladie de Parkinson. Les conditions d’administration de la nicotine (voie, doses et durée du traitement) doivent toutefois encore être définies plus précisément.
Comme pour tout médicament, une évaluation attentive des effets secondaires possibles, tels qu’un changement important de la pression artérielle, des nausées et des maux de tête, surtout pour des doses élevées de nicotine, est à effectuer.
Le problème de la tolérance à la nicotine et donc de l’efficacité du traitement à plus long terme reste aussi à définir. Dans l’état actuel des données, les effets de la nicotine transdermale dans le traitement de la maladie de Parkinson chez l’homme semblent encourageants mais ne sont pas encore clairement démontrés. Les résultats et les conclusions des essais conclus récemment sont attendus par la communauté scientifique et apporteront des informations supplémentaires quant à l’efficacité du traitement.
Article lu sur le site de France Parkinson
http://www.franceparkinson.fr/la-recherche/pistes-de-recherche/nicotinotherapie/
Transmis par Dominique Bonne
Essai d’un appareillage d’aide à la marche
Publié le 08 juillet 2017 à 19:37Article paru dans LE PARKINSONIEN INDÉPENDANT n°69
Le jeudi 2 mars à Queven, salle st Eloi, nous recevions le représentant de Résillient Innovation qui nous a présenté un appareil d’aide à la marche. Nous étions environ 25 personnes présentes.
Tout d’abord, ce fut la présentation du matériel : un boitier relié à des écouteurs que l’on pose au niveau de la tempe prés de l’oreille. Cet appareil transmet des bips qui ouvrent une nouvelle voie initiatrice audio. Puis plusieurs d’entre nous ont essayé le dispositif avec plus ou moins de réussite, mais pour quelques-uns ce fut spectaculaire : marche « normale », buste redressé, marche assurée sans cannes nécessaires sans l’appareil. Les questions ont fusé.
Nous pensons qu’une mise au point est nécessaire pour chaque personne. Le présentateur propose deux semaines d’essai avant de prendre notre décision. Cet appareillage semble intéressant donc à étudier.
Rédigé par Nicole Lecouvey
Repris par Jean Graveleau
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.