Le glutamate : un nouvel acteur dans la mécanique de l’addiction
Publié le 31 mars 2016 à 09:50Article paru dans LE PARKINSONIEN INDÉPENDANT n°64
04.08.2015 – Communiqué de l’INSERM
©Inserm/Koulikoff, Frédérique/Fotolia
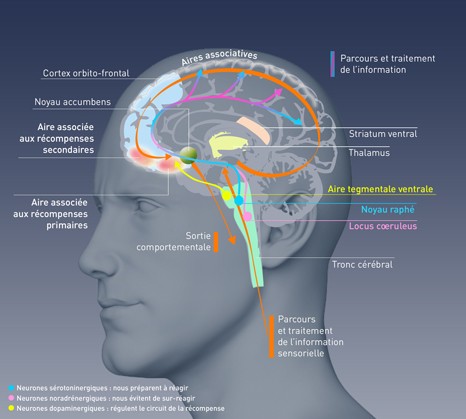
Des chercheurs viennent d’identifier chez la souris, puis de confirmer chez l’homme, un nouvel acteur régulant l’addiction. Le glutamate, un neurotransmetteur [1], contribue à réguler la libération de dopamine dans le noyau accumbens, l’une des structures cérébrales du système de récompense. Plus précisément, c’est un subtil équilibre avec un autre neurotransmetteur – l’acétylcholine – qui évite l’emballement du système et l’entrée dans l’addiction.
Cette découverte, qui augure de nouvelles perspectives thérapeutiques, a été réalisée par des neurobiologistes du laboratoire Neurosciences Paris-Seine (Institut de biologie Paris-Seine, CNRS/Inserm/UPMC) et de l’Institut universitaire en santé mentale Douglas (McGill University, Montréal, Canada), en association avec des spécialistes de génétique humaine à l’Institut Mondor de recherche biomédicale (Inserm/UPEC). Leurs travaux sont publiés le 4 août 2015 dans la revue Molecular Psychiatry.
Lors de la prise de drogues, la quantité de dopamine augmente dans les structures du cerveau formant le circuit de la récompense. L’intensité et la rapidité de la décharge de dopamine sont à la base du processus qui va conduire au développement de l’addiction. Les neurones cholinergiques du noyau accumbens, l’un des centres de la récompense, sont connus pour réguler cette libération de dopamine.
Alors que la plupart des neurones ne libèrent qu’un seul neurotransmetteur, l’équipe franco-canadienne de Salah El Mestikawy a montré en 2002 que ces neurones utilisant l’acétylcholine sont aussi capables d’utiliser le glutamate. Ces neurones, qui sont en quelque sorte bilingues, sont capables à la fois d’activer (via l’acétylcholine) et d’inhiber (via le glutamate) la sécrétion de dopamine.
Le circuit de la récompense occupe un rôle central dans la mise en place et le maintien d’une addiction. Trois systèmes de neurones (dopaminergiques, sérotoninergiques et noradrénergiques) interviennent pour réguler le circuit : le dysfonctionnement de l’un d’entre eux peut générer l’addiction.
Dans cette nouvelle étude, réalisée en grande partie par Diana Yae Sakae au cours de sa thèse dirigée par Salah El Mestikawy, les chercheurs montrent que lorsqu’ils bloquent chez les souris un gène essentiel à cette communication par le glutamate (appelé VGLUT3), les animaux deviennent plus vulnérables à la cocaïne. Ils ressentent davantage les effets stimulants de la drogue, développent plus facilement une « addiction » et sont plus susceptibles de « rechuter » après une période d’abstinence. Le glutamate provenant de ces neurones à acétylcholine jouerait donc un rôle régulateur majeur pour limiter l’addiction à la cocaïne.
Les chercheurs ont alors voulu savoir si ce mécanisme était aussi à l’œuvre chez l’homme. Ils ont recherché, chez des patients poly toxicomanes, des mutations du gène qui avaient rendu les souris « accros ». A l’Institut Mondor de recherche biomédicale, l’équipe de Stéphane Jamain a observé qu’une mutation de ce gène est dix fois plus fréquente dans un groupe de patients toxicomanes sévères par rapport à un groupe d’individus sans symptômes psychiatriques. Cette mutation pourrait expliquer une plus grande vulnérabilité à l’addiction de ces patients [2][2]. Ces observations semblent en tout cas confirmer le rôle du glutamate dans le mécanisme de l’addiction.
Ces travaux précisent donc les mécanismes neuronaux qui sous-tendent la recherche du plaisir : ils montrent que, contrairement à ce que pensaient les scientifiques jusqu’à présent, ce n’est pas l’acétylcholine seule qui régule la libération de dopamine, mais l’équilibre entre acétylcholine et glutamate.
Ils identifient en même temps une cible insoupçonnée pour le traitement de la toxicomanie. En effet, alors que l’acétylcholine a de nombreuses autres fonctions dans le cerveau et au niveau musculaire, cette transmission par le glutamate est plus spécifique. La prochaine étape est d’identifier le récepteur impliqué, afin de pouvoir mettre au point des traitements pharmacologiques.
Ces travaux ont été financés notamment par la Fondation pour la recherche médicale (FRM) et l’Agence nationale pour la recherche (ANR).
[1] Pour communiquer entre eux, les neurones utilisent des substances chimiques appelées neurotransmetteurs. Parmi les neurotransmetteurs classiques, on peut citer la dopamine, la sérotonine, l’acétylcholine et le glutamate…(retour au texte)
[2] Ceci dit, même au sein du groupe de patients poly toxicomanes, cette mutation n’est présente que dans 5 % des cas, signe du caractère plurifactoriel de l’addiction et plus généralement de la complexité des maladies psychiatriques.(retour au texte)
Lu par Dominique Bonne
[vu sur le net] Le fitness contre la maladie de Parkinson
Publié le 27 mars 2016 à 10:05article trouvé sur le site cap retraite
Au-delà de la rééducation physique, une activité physique intensive devrait s’inscrire dans les programmes de prise en charge de la maladie de Parkinson, d’après un neurologue de la Clinique Mayo. Des exercices vigoureux seraient en effet susceptibles de ralentir la progression de cette neurodégénérescence.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Les antipsychotiques ne font pas bon ménage avec la maladie de Parkinson
Publié le 23 mars 2016 à 10:34article trouvé sur le site top santé
Les médicaments antipsychotiques, souvent prescrits aux malades atteints de la maladie de Parkinson à un moment donné de leur maladie, feraient finalement plus de mal que de bien à certains patients.
pour lire cet article dans son intégralité, suivez ce lien…
Maladie de Parkinson précoce et sévère : identification d’un nouveau gène impliqué
Publié le 19 mars 2016 à 12:15article trouvé sur le site de l’INSERM
Un nouveau gène muté impliqué dans une forme précoce et sévère de la maladie de Parkinson vient d’être identifié. La protéine qu’il code, VPS13C, est indispensable à la protection des neurones. Non seulement cette découverte améliore la connaissance de la maladie, mais elle ouvre de nouvelles voies thérapeutiques et améliore le diagnostic de ces formes rares de la maladie.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Médicament anti-Parkinson qui peut provoquer l’addiction : une patiente témoigne
Publié le 11 mars 2016 à 12:38article trouvé sur le site de Metronews
TEMOIGNAGE – Sandra a la maladie de Parkinson. Une situation difficile a accepter. Quand on lui prescrit du Requip, ses symptômes s’envolent. Elle va mieux physiquement mais petit à petit elle sombre dans une folle addiction, un effet secondaire connu de ce médicament.
Pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Ce que vous devez savoir sur la pollution et les maladies d’Alzheimer et Parkinson
Publié le 11 mars 2016 à 08:36article trouvé sur le site de cap retraite
On savait déjà que les particules fines ont un effet délétère sur les voies respiratoires. Une étude américaine révèle à présent que la pollution atmosphérique est également associée à une progression des maladies d’Alzheimer et de Parkinson.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] GyroGlove : lutter contre la maladie de Parkinson avec un gant intelligent
Publié le 06 février 2016 à 12:53article trouvé sur le site de Numérama
Ne pouvant se contenter de cette réponse, Faii a l’idée d’utiliser la technologie pour venir en aide aux malades. Par dessus tout, il souhaite trouver une solution physique et non médicamenteuse. Elastiques, systèmes hydrauliques et même petits robots sont passés sur son banc d’essai, mais deux ans plus tard c’est un gyroscope que Faii Ong décide d’utiliser. Le GyroGlove est né et fonctionne grâce à un dispositif stabilisateur sur le dos de la main qui compense les tremblements en temps réel.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Ehpad. Comprendre la maladie de Parkinson
Publié le 03 février 2016 à 11:46article trouvé sur le site du Télégramme
Lundi, Gilles Gicquel de l’Apca (Association des parkinsoniens des Côtes-d’Armor) a rencontré les résidants, leurs proches et les membres du personnel afin de présenter cette maladie handicapante.
pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Des taux sanguins plus élevé d’urate protégeraient contre Parkinson
Publié le 01 février 2016 à 11:31article trouvé sur le site de la dépêche
Des hommes avec des taux sanguins plus élevés d’urate, qui est produit dans les urines, pourraient être protégés contre la maladie de Parkinson, révèlent mercredi des études.
Les hommes dont les niveaux d’urate encore appelée acide urique, étaient les plus élevés, avaient près de 40% moins de risques de développer cette maladie dégénérative incurable que ceux dont les niveaux étaient les plus bas, ont conclu ces chercheurs en analysant trois études comprenant plus de 90.000 participants.
pour lire cet article dans son intégralité, suivez ce lien…
Le billet d’humeur d’Anne Artus-Bertrand : J’ai de la chance !
Publié le 13 janvier 2016 à 12:55Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
J’hésite à vous dire les deux remarques qui m’ont particulièrement étonnée par leur impact sur moi. Dans nos sociétés dites évoluées, on ne parle pas de ce qui fâche. Il est de bon ton de ne pas montrer ses souffrances, et encore moins d’exprimer ses idées sombres. Il n’y a rien de plus ennuyeux que la litanie des gens qui se plaignent. Nous qui n’avons pas toujours été malades, nous avons respecté les mêmes codes, et nous aimerions y être fidèles. Comment éviter de nous plaindre alors que la maladie nous pousse facilement vers ces écueils relationnels.
Première remarque contradictoire : mon neurologue à la fin de notre dernière entrevue me dit : « Vous savez, vous avez de la chance d’être comme vous êtes (c’est-à-dire aussi bien) au bout de quinze ans. » Parole qui se veut bien sûr rassurante et sympathique, je le sais bien. Et pourtant elle a tourné dans ma tête, et dans mon estomac tout l’été. J’entends que je suis mieux que beaucoup d’autres et je m’en sentirais presque coupable. J’entends que j’ai de la chance d’être si peu malade alors que chaque matin je me dis que je ne vais pas aller très loin. Il est vrai qu’une fois branchée je vais réellement « mieux ». Mais est-ce pour cette raison que je ne dois pas me plaindre ?
Avant d’être malade, j’étais la première à soupirer à l’approche de ceux qui vous racontent leur vie à travers le filtre du « ça ne va pas » ou « j’ai pas de chance… » ou « c’est pas de ma faute », le pire étant : « personne ne s’occupe de moi, alors que j’ai tout fait pour les autres… ». Le message ainsi transmis signifie que cette personne trouve que la vie est injuste puisque personne ne l’aime.
J’avoue qu’il peut m’arriver de me laisser aller à cette tendance, surtout depuis que je dois restreindre le champ d’exploration de mon environnement. Ma famille, mes amis, mon travail et mes occupations donnaient jusque-là un sens à ma vie. Je déteste me poser en victime, en malade impuissante qui subit son sort sans pouvoir se l’approprier. Et, en même temps, c’est une réalité à laquelle je suis confrontée malgré moi. Alors quel choix ai-je vraiment ? Je n’ai pas envie de donner une fausse image de moi en faisant semblant d’aller mieux.
J’opte souvent, sans m’en rendre compte, pour l’humour ou la dérision. Ces figures de style me conviennent assez tant que je ne suis pas dans le déni. L’exercice d’écriture de ces billets d’humeur se veut un témoignage personnalisé du quotidien d’une malade du Parkinson. Je rapporte des épisodes de ma vie que je pense partagés par beaucoup d’entre vous. J’avais envie d’y dévoiler les sentiments et les sensations qui m’animent ou m’affligent, sans faire semblant d’être ce que je ne suis pas vraiment.
J’ai appris très jeune à plaquer un sourire de convention sur mes lèvres, et à me taire. Tant que je peux le faire c’est plutôt rassurant, sauf si je sens que cette attitude m’est imposée par l’environnement auquel je suis confrontée à ce moment-là. Nous sommes dépendants non seulement de notre entourage, mais encore de notre propre perception de cet entourage. Il y a ceux qui peuvent entendre car ils se sentent libres de ne rien pouvoir faire pour moi. Ils acceptent la réalité, tout en ayant de l’empathie pour leur amie douloureuse. Alors que d’autres ont besoin de nier ce qui leur fait tellement peur et je respecte leur angoisse.
Deuxième remarque de l’été : une amie (formation psychologie) croit me rassurer en me disant que c’est beaucoup mieux d’avoir cette maladie (laquelle ?) plutôt qu’un cancer en phase terminale. C’est la deuxième fois qu’elle m’offre ce lot dit de consolation ! Comme je l’aime beaucoup je la prends entre quatre yeux pour qu’elle réalise ! …
La difficulté majeure que je rencontre, de plus en plus souvent, ce sont les montées incontrôlables d’émotion. Des tressaillements de la voix, des tremblements intérieurs ou autres perturbations physiques me surprennent encore lorsque je m’expose. La maladie de Parkinson confirme mon insécurité en amplifiant ces symptômes. Peut-être connaissez-vous par expérience, le trou noir ou le blanc qui nous rend muet ou plutôt vide ?
Mon entourage parfois favorise une attitude passive de ma part, en devançant le geste que j’ai ébauché ou la phrase dont j’ai l’habitude. Sans que je le leur demande ils s’emparent de mon espace vital et je deviens l’objet de leur commisération. Comment leur dire que leur assistance, bien qu’elle soit amicale et généreuse, finit par être abusive tant que je ne l’ai pas sollicitée ? C’est un sujet très délicat à aborder car j’ai peur de blesser cette amie (ou ami) en refusant l’aide qu’elle pense me donner.
L’inverse n’est pas plus agréable. Je suis consciente que ce n’est pas facile d’être l’ami ou le conjoint d’un malade qui est en souffrance, tous les jours et pendant des années. Chacun (et chacune) essaie d’être coopératif : « Si tu as besoin de moi, n’hésite pas, je serai à l’étage ». Et un peu plus tard, les yeux levés au ciel, et le soupir à peine retenu : « qu’est-ce que tu veux ! je suis occupé… De toutes façons je ne peux pas le faire pour toi, ce n’est jamais comme tu veux ».
Cela vous rappelle quelque chose ? Ce n’est qu’un épisode classique de la vie avec les autres, mais il suffit que la maladie s’immisce pour que le système se grippe. Je suis un peu moqueuse, je le reconnais, mais j’essaie aussi de comprendre et d’accepter les limites de chacun. En me côtoyant, l’autre vit la maladie avec moi, sans en avoir les ressentis. Au fond, il ne sait pas vraiment ce que je vis et il ne le peut pas. Vous êtes beaucoup à m’écrire que ce que nous vivons est difficilement transmissible, mais vous le dites avec une infinie tendresse pour cet autre qui fait ce qu’il croit être juste pour nous puisque ça l’est pour lui.
Rédigé par Anne Arthus-Bertrand
Des compensations financières pour les aidants
Publié le 12 janvier 2016 à 15:49Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
L’aidant familial peut, sous certaines conditions, être salarié de la personne aidée ou recevoir un dédommagement…Souvent, on devient aidant familial par nécessité, soit parce que le proche n’a pas les moyens de financer un(e) auxiliaire de vie, soit parce que l’on ne trouve personne.
Cependant, lorsque la personne aidée perçoit l’allocation personnalisée d’autonomie (APA), la prestation de compensation du handicap (PCH) ou si elle dispose de ressources suffisantes, elle peut salarier ou dédommager un aidant familial.
Aidant familial et salarié :
 Lorsque votre proche reçoit l’APA, versée aux personnes dépendantes âgées de plus de 60 ans, il peut vous salarier, y compris si vous êtes en congé de soutien familial, sauf si vous êtes son conjoint, son concubin ou son partenaire de Pacs. Il bénéficie alors d’une réduction d’impôt égale à 50% des dépenses engagées retenues dans la limite de 12 000 € (majorés de 1500 € par enfant ou personne de plus de 65 ans à charge, dans la limite de deux personnes) sans pouvoir dépasser 15 000 €.
Lorsque votre proche reçoit l’APA, versée aux personnes dépendantes âgées de plus de 60 ans, il peut vous salarier, y compris si vous êtes en congé de soutien familial, sauf si vous êtes son conjoint, son concubin ou son partenaire de Pacs. Il bénéficie alors d’une réduction d’impôt égale à 50% des dépenses engagées retenues dans la limite de 12 000 € (majorés de 1500 € par enfant ou personne de plus de 65 ans à charge, dans la limite de deux personnes) sans pouvoir dépasser 15 000 €.
Mais ces plafonds sont portés à :
- 15 000 € l’année d’embauche, sans pouvoir dépasser 18 000 € avec les majorations
- 20 000 € si la personne âgée a besoin de l’assistance d’une tierce personne.
Des exonérations sociales :
La rémunération de l’aidant familial est exonérée des cotisations patronales de Sécurité sociale si la personne aidée perçoit l’APA et si : elle est âgée de 70 ans et plus, ou si, âgée de plus de 60 ans, elle vit seule et doit recourir à une tierce personne pour les actes de la vie courante. Si vous assistez une personne handicapée qui reçoit la prestation de compensation du handicap, elle peut vous salarier, à condition que vous ne soyez pas retraité et que vous n’exerciez pas une autre activité à temps plein.
En cas de grande dépendance :
Par ailleurs, si vous êtes le conjoint, le concubin, le partenaire de Pacs, l’enfant, le père ou la mère de la personne handicapée, le salariat n’est possible que si cette dernière est en situation de grande dépendance et a besoin d’une présence constante (articles L. 245 – 12 et D. 245 – 8 du Code de l’action sociale et des familles).
Dans le cadre de la prestation de compensation, la personne handicapée reçoit une aide de 12,39€ par heure rémunérée. Là encore, cette rémunération ouvre droit aux aides fiscales et sociales évoquées plus loin.
La personne aidée disposant des ressources suffisantes peut aussi salarier un aidant, bénéficier d’une réduction d’impôt et, le cas échéant, d’une exonération de charges sociales. L’aidant salarié relève de la convention collective des salariés du particulier employeur.
Recevoir un dédommagement :
La prestation de compensation permet aussi de dédommager un proche qu’il n’est pas possible de salarier (conjoint, concubin, partenaire de Pacs, etc.). Le dédommagement versé est plafonné à 3,65 € par heure (5,48 € si l’aidant a dû cesser son activité professionnelle), sans pouvoir dépasser 941,09 € par mois.
Ces sommes doivent être déclarées fiscalement au titre des « bénéfices non commerciaux » et leur bénéficiaire doit s’inscrire auprès de l’Urssaf et régler des cotisations de Sécurité sociale.
Cumuler salaire et dédommagement :
L’aidant peut continuer à exercer une activité professionnelle à temps partiel et cumuler salaire et dédommagement. Il est également possible d’être salarié du proche aidé et de recevoir un dédommagement auprès de cette même personne.
Le dédommagement n’est pas un salaire ; aucun précompte des cotisations à la Sécurité sociale n’est effectué. S’il remplit les conditions, l’aidant bénéficie de l’assurance- vieillesse des personnes au foyer.
Le droit au chômage pour l’aidant :
L’aidant familial qui n’était pas salarié avant de s’occuper d’un proche peut acquérir un droit au chômage si la relation entre lui et la personne relève d’un contrat de travail et s’il remplit les conditions requises (durée de cotisation, inscription comme demandeur d’emploi). Le versement régulier d’un salaire et des cotisations sociales est essentiel. L’attestation Pôle emploi indique comme motif de la rupture « licenciement pour un autre motif » et précise s’il s’agit du décès, de l’hébergement dans une structure ou de la guérison de la personne.
Si le parent dépendant est hébergé chez l’aidant et déclaré fiscalement comme personne à charge, aucun contrat de travail n’est reconnu entre les deux (circulaire Unedic n° 2006-03 du 24 janvier 2006). Attention ! Un parent qui démissionne pour s’occuper d’un proche n’a pas droit au chômage. Cependant, après quatre mois, il peut demander le réexamen de son dossier.
Lu par Dominique Bonne
[vu sur le net] La pharmacovigilance (ministère de la santé)
Publié le 07 janvier 2016 à 12:47La pharmacovigilance a pour objet la surveillance des médicaments et la prévention du risque d’effet indésirable résultant de leur utilisation, que ce risque soit potentiel ou avéré.
Pour lire cet article (important), suivez ce lien…
Les ALD (Affection Longue Durée) avec protocole de soins (source Ameli)
Publié le 06 janvier 2016 à 15:31Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
Votre médecin traitant a établi pour vous une demande de prise en charge à 100% concernant les soins et les traitements liés à votre affection de longue durée (ALD) exonérant. Il s’agit du protocole de soins. Celui-ci mentionne les soins et traitements pris en charge à 100%.
L’établissement du protocole de soins
Établi par votre médecin traitant, en concertation avec les autres médecins qui suivent votre affection de longue durée exonérante, le protocole de soins a une durée déterminée. Il a été élaboré pour vous permettre d’être bien informé sur les actes et les prestations pris en charge à 100% dans le cadre de votre affection de longue durée. Ce document permet aussi une meilleure circulation de l’information et une meilleure coordination entre votre médecin traitant et les médecins spécialistes qui vont vous suivre. Informez-vous sur son élaboration.
Le protocole de soins, c’est quoi ?
le protocole de soins est un formulaire qui ouvre les droits à la prise en charge à 100 % (sur la base du tarif de la Sécurité sociale).
C’est le médecin traitant que vous avez choisi qui rédige votre protocole de soins, définissant l’ensemble des éléments thérapeutiques et mentionnant les médecins et professionnels de santé paramédicaux qui vous suivront dans le cadre de votre affection : c’est le parcours de soins coordonnés.
Le protocole indique :
- Les soins et les traitements nécessaires à la prise en charge et au suivi de votre maladie.
- Les soins et les traitements pris en charge à 100% et ceux qui sont remboursés aux taux habituels de la Sécurité sociale (certains soins et traitements peuvent ne pas être pris en charge, comme par exemple les spécialités pharmaceutiques non inscrites sur la liste des médicaments remboursables).
- Les autres praticiens qui vous suivront dans le cadre du traitement de votre maladie, ainsi que leur spécialité. Vous pourrez ainsi consulter directement les médecins mentionnés dans le protocole de soins sans passer par votre médecin traitant.
Il se compose de trois volets :
- Un volet que conservera votre médecin traitant.
- Un pour le médecin conseil de l’Assurance Maladie.
- Un troisième volet qui vous est destiné, que vous devrez signer et présenter à chaque médecin consulté pour bénéficier de la prise en charge à 100% pour les soins liés à votre maladie.
Comment et par qui est établi le protocole de soins ?
- Le protocole de soins est établi par votre médecin traitant en concertation avec vous et avec le ou les autres médecins correspondants qui interviennent dans le suivi de votre maladie.
- Il est ensuite étudié par le médecin conseil de l’Assurance Maladie qui donne son accord pour la prise en charge à 100% d’une partie ou de la totalité des soins et des traitements liés à votre maladie.
- Votre médecin traitant vous remet ensuite, lors d’une prochaine consultation, le volet du protocole de soins qui vous est destiné, en vous apportant toutes les informations utiles ; vous le signerez avec lui.
Pourquoi est-ce le médecin traitant qui rédige le protocole de soins ?
Le médecin traitant rédige le protocole de soins parce que c’est lui qui, dans le cadre de ses missions (conformément à la loi du 13 août 2004 relative à l’Assurance Maladie), vous suit au quotidien pour l’ensemble de vos pathologies et qui assure la coordination de vos soins.
Néanmoins, dans certains cas et à titre dérogatoire, notamment lorsque le diagnostic est fait à l’hôpital ou dans un contexte d’urgence, un médecin autre que votre médecin traitant peut établir ce protocole de soins. Votre prise en charge à 100% pourra alors être ouverte pour une durée de six mois, éventuellement renouvelable. Durant cette période, il faudra vous rapprocher du médecin traitant que vous avez déclaré, afin qu’il établisse un nouveau protocole de soins, en concertation avec les équipes et les médecins qui vous suivent.
Votre médecin traitant est au centre de votre prise en charge.
Quelle est la durée de validité du protocole de soins ?
- Le protocole est établi pour une durée déterminée, indiquée sur le protocole de soins par le médecin conseil de l’Assurance Maladie.
- C’est votre médecin traitant qui assure l’actualisation du protocole de soins, en fonction de votre état de santé, des avancées thérapeutiques ou si vous-même ou si l’un des spécialistes qui vous suit en fait la demande.
Bon à savoir : si des soins et des traitements liés à votre maladie vous ont été prescrits entre la demande de votre médecin traitant et l’accord du médecin conseil de l’Assurance Maladie, ils seront pris en charge rétroactivement à 100 %, sur votre demande.
Et si vous n’êtes pas d’accord ?
En cas de désaccord avec la décision envoyée par votre caisse d’Assurance Maladie, des voies de recours sont ouvertes. Elles peuvent être soit « médicales » (expertises), soit « administratives » (Commission de recours amiable puis Tribunal des affaires de sécurité sociale). Les voies de recours sont indiquées dans le courrier adressé par votre caisse. N’hésitez pas à en parler avec votre médecin traitant ou à contacter votre caisse d’Assurance Maladie.
Rêves et cauchemars
Publié le 04 janvier 2016 à 08:38Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
Presque tous les Parkinsoniens sont atteints de troubles du sommeil. Ces troubles sont fréquents et très variés, comme on peut le constater à la lecture d’un article publié dans le numéro 26 du Parkinsonien Indépendant d’Août 2006, publié sous le titre : « Des troubles du sommeil aux conséquences multiples.
Depuis quelques années, je suis victime de cauchemars qui rendent mes nuits dangereuses. Aussi après vous avoir raconté mes mésaventures nocturnes, je vous donnerai l’avis des médecins et des chercheurs en neurosciences sur les cauchemars, avant de se demander : « que peut-on faire en tant que patients ? »
Des nuits agitées
Depuis le début de ma maladie, il m’arrive parfois dans mon sommeil de m’agiter dans le lit conjugal, de lancer des coups de pied ou de bras, tout en criant ou en insultant un ennemi imaginaire. Réveillé en urgence par mon épouse, qui songe surtout à esquiver les coups, je ne conserve aucun souvenir de ce cauchemar. Quand mon épouse me raconte ce que j’ai fait et dit, je suis tout à fait incapable d’en expliquer le contenu par des évènements de ma vie. Je n’ai pas d’ennemi, et je n’utilise pas de mots orduriers.
De plus, il m’est arrivé à la suite de cauchemars, des incidents qui auraient pu être plus graves. Une nuit tombant du lit en plein sommeil, je me suis blessé légèrement et je pense que j’étais plus ou moins debout avant de tomber. J’ai continué ensuite à faire des cauchemars sans conséquence jusqu’à ce dimanche de fin Août 2015 où un nouveau cauchemar m’a envoyé aux Urgences de l’hôpital pour 5 points de suture au nez.
Certains lecteurs doivent penser que j’exagère dans la description de ces nuits agitées. A ces lecteurs sceptiques, je conseillerais la lecture d’un article, intitulé : « Quand vivre son rêve, c’est le cauchemar des autres », où le docteur Delphine Oudiette évoque par exemple des tentatives de strangulation ou de défenestration. Je pense que beaucoup de Parkinsoniens sont sujets aux cauchemars. La plupart d’entre eux préfèrent ne pas en parler. Les conjointes (ou conjoints) victimes de ces extravagances se confieraient plus volontiers.
Des rêves paisibles
Tout d’abord quelques rappels sur le sommeil (Source : Institut National du Sommeil). Notre sommeil se divise en trois phases : le « sommeil léger », le « sommeil lent profond » et le « sommeil paradoxal ». L’alternance entre ces trois phases forme un cycle de sommeil qui s’étale sur près de 90 minutes. Une nuit complète correspond généralement à 4, 5 ou 6 cycles, soit l’équivalent de 6 à 9 heures de sommeil.
Le sommeil paradoxal est de loin la phase la plus fascinante pour les chercheurs ! Contrairement aux précédentes, elle se caractérise par une relance très importante de l’activité cérébrale. Alors que nous sommes bien installés dans notre sommeil, c’est à ce moment que les rêves se bousculent dans notre tête. Le pouls et la respiration sont alors irréguliers. On note une atonie musculaire et la présence de mouvements oculaires rapides sous les paupières fermées. C’est cette atonie, qui permet au dormeur, en bloquant ses mouvements d’avoir des rêves paisibles. Le sommeil paradoxal représente en moyenne, 20% de notre temps de sommeil.
Des cauchemars
Cependant, dès 1986, le psychiatre américain Carlos Schenck décrivait un trouble du sommeil paradoxal, caractérisé par une perte totale ou partielle de l’atonie musculaire et l’apparition de comportements indésirables (parler, frapper, sauter, injurier etc..). Ce trouble a reçu la dénomination de « Trouble comportemental en sommeil paradoxal » (TCSP) ou RBD en anglais. Pendant longtemps, on a considéré que ce trouble du sommeil paradoxal n’avait pas de conséquences sur la vie éveillée.
Mais des études plus récentes ont montré que les patients atteints de TCSP avaient un risque supérieur à la moyenne de voir s’installer une maladie neurodégénérative comme la maladie de Parkinson (MP), la démence à corps de Loewy (DCL) ou l’atrophie multi systémique (AMS). Ces maladies débutent rarement de façon subite. Elles ont débuté sournoisement par atteinte des systèmes neuronaux plusieurs années avant le diagnostic clinique. D’autres études ont montré que chez un grand nombre de malades, le TCSP représente un stade précoce d’une maladie neurodégénérative, comme la maladie de Parkinson. Ce marqueur précoce pourrait permettre de détecter plus tôt de futurs Parkinsoniens et de les soigner dès que des traitements de neuroprotection seront disponibles.
Par ailleurs, il a été constaté que dans les populations de personnes diagnostiquées MP, plus d’un tiers d’entre elles étaient affligées d’un TCSP. Ces malades sont souvent atteints d’une dégradation de leurs fonctions cognitives, ce qui n’est pas le cas des malades non atteints d’un TCSP.
Le TCSP est plus qu’une maladie du sommeil et présente des liens communs avec la maladie de Parkinson.
Protéger le conjoint et le dormeur
En présence de cauchemars, les solutions qui viennent immédiatement à l’esprit consistent pour protéger le conjoint à aménager le logement pour la nuit : lits séparés ou mieux chambres séparé. Pour protéger l’auteur des cauchemars, il y a lieu d’éloigner du lit tous les meubles qui pourraient être dangereux en cas de chute et même de prévoir des coussins amortisseurs. C’est à chacun d’imaginer les moyens d’éviter et d’amortir les chutes.
Consulter un neurologue ou un psychiatre.
Dans l’article cité en bibliographie, Carlos Schenck répond à des questions fréquemment posées sur les troubles du sommeil :
- raison des progrès dans le diagnostic et les traitements, la plupart des troubles du sommeil peuvent être traités avec succès, par des médicaments ou un changement de mode de vie, ou les deux.
- ne pas s’inquiéter si les troubles sont peu fréquents. Par contre, si les troubles persistent et s’aggravent, on peut craindre un TCSP.
- l’ignorance est un handicap. Il est facile de nier les faits qui se sont passés pendant le sommeil. Il faut se faire raconter le contenu de ses cauchemars.
- tout le monde, même bien portant, peut avoir, pendant le sommeil, toute sorte de comportement, à partir de « basic instincts » : sexualité, nourriture, agression…etc.
En matière de traitement, Carlos Schenck préconise surtout l’utilisation du Clonazepam® (connu en France sous le nom de Rivotril®), qui selon lui serait efficace dans 90% des cas. Ce médicament a reçu en 1995 l’AMM en France où il est sur le marché depuis 1996.Son indication principale est le traitement de l’épilepsie chez l’adulte et l’enfant. Toutefois, signalons que le Rivotril® a été placé sur la liste des 77 et fait l’objet d’un suivi renforcé de pharmacovigilance. Ce médicament est disponible en pharmacie, aujourd’hui 15 septembre 2015.
Enfin, les lecteurs anglophones pourront lire avec profit le livre de Carlos Schenck « Sleep The mysteries, the problems and the solutions » (disponible sur Amazon). Dans cet ouvrage, l’auteur traite de tous les problèmes et désordres du sommeil qui peuvent concerner tout le monde et donc les Parkinsoniens : insomnie, syndrome des jambes sans repos, apnée du sommeil, somnambulisme, terreurs nocturnes, etc., et bien entendu les TCSP.
En ce qui me concerne, autant, j’avais tendance à oublier mes premières chutes autant, j’ai été perturbé par la dernière et cela m’incite à consulter un neurologue.
Biographie (accessible sur Internet)
« Quand vivre son rêve est le cauchemar des autres » Delphine Oudiette (Sciences Humaines.Com)
« Trouble comportemental en sommeil paradoxal et maladies dégénératives » de Jean François Gagnon (edk.fr)
Advice from Carlos H. Schenck, MD, on : « Sleep Problems, Strange Behaviors, and When to See a Doctor” (health .com).
Rédigé par Jean Pierre Lagadec
Prise en charge de l’hypersexualité dans la maladie de Parkinson : Intérêt de la présence de l’entourage lors de l’évaluation médicale
Publié le 03 janvier 2016 à 10:19Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
Objectifs :
Améliorer la prise en charge de l’hypersexualité provoquée par un traitement antiparkinsonien ainsi que ses conséquences psychopathologiques chez des patients atteints de la maladie de Parkinson. Si l’hypersexualité est une forme classique de trouble du contrôle des impulsions (TCI) observée dans la M.P., sa fréquence est certainement sous-évaluée.
Méthodes :
« Nous avons proposé aux patients ayant une maladie de Parkinson, adressés par le service neurologique du CHRU de Lille pour découverte ou suspicion d’hypersexualité, de les rencontrer en présence de leur conjoint. La rencontre consistait en un entretien mené par notre équipe de psychiatrie. Cette évaluation a été réalisée entre le 1er janvier et le 31 août 2011. Neuf patients ont été orienté vers notre service, 7 ont accepté de nous rencontrer dont 6 accompagnés de leur conjoint ».
Résultats :
Un entretien en présence du conjoint a permis d’améliorer le dépistage de l’hypersexualité ainsi que l’information donnée au patient et à son entourage en ce qui concerne les effets indésirables du traitement, notamment au sujet de la survenue d’hypersexualité. Il a également mis en évidence les différentes expressions de ces modifications de comportement, souvent minimisées par les patients et au contraire difficilement vécues par les conjoints.
Ceci a permis de faciliter le dialogue et par conséquent d’être plus informatif en ce qui concerne les modifications des comportements sexuels en lien avec le traitement et leur gestion. Enfin, il a permis une prise en charge des conséquences secondaires de ce trouble du contrôle des impulsions, comme par exemple les sentiments de culpabilité, de jalousie ou de honte.
Notre intérêt s’est également focalisé sur les répercussions de cette hypersexualité sur l’entourage des patients. Parmi les 6 conjoints rencontrés, 4 avaient des symptômes nécessitant une prise en charge psychiatrique : état dépressif, idées suicidaires ou état de stress post-traumatique.
Perspectives :
L’hypersexualité semble sous-évaluée chez des patients traités par des traitements antiparkinsoniens. Cette sous-évaluation est probablement liée à certains mécanismes de défense tels le déni ou la minimisation, mais aussi probablement aux sentiments engendrés par ces troubles de comportement, comme la honte ou la culpabilité. A l’inverse certains patients ne ressentent pas de contrainte en lien avec des modifications de comportement (alors même que l’entourage peut s’en plaindre). La rencontre systématique des conjoints pourrait être une solution pour améliorer ce dépistage.
Article de Pierre Grandgenevre du CHRU de Lille Service Psychiatrique
Lu par F. Vignon
Le cerveau en surchauffe ?
Publié le 28 décembre 2015 à 06:47Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
Les symptômes de la Maladie de Parkinson seraient liés à une « surchauffe » de certains neurones jouant un rôle précis dans le contrôle du mouvement, selon une étude canadienne parue dans Current Biology.
« Comme un moteur qui tournerait trop vite, ces neurones doivent produire beaucoup d’énergie pour fonctionner. Ils s’épuisent et meurent prématurément » explique Louis-Eric Trudeau, professeur à l’université de Montréal, responsable des travaux publiés. Plus précisément, ce sont les mitochondries (petites structures cellulaires) qui, trop sollicitées, ne fonctionnent plus correctement et provoquent la mort cellulaire.
Des neurones trop gourmands en énergie.
Selon les observations faites chez la souris, cette surchauffe est circonscrite à des régions spécifiques du cerveau comme la substance noire (locus niger), le locus coeruleus et le noyau dorsal du nerf vague. En se concentrant sur ces zones, les scientifiques ont découvert que le « burnout des mitochondries » est dû à des neurones très complexes connectées à plusieurs autres neurones et formant un nombre important de synapses (connexions).
Or, ces multiples échanges entre neurones nécessitent une production d’énergie importante car la libération des neurotransmetteurs, comme la dopamine, est gourmande en énergie. Une surproduction qui mènerait à une usure prématurée de ces neurones. Un dysfonctionnement qui découle d’une certaine façon de l’allongement de l’espérance de vie.
« D’un point de vue évolutif, certains de nos neurones ne sont pas programmés pour durer 80, 90 et même 100 ans comme on le voit de plus en plus. Il faut s’attendre à ce qu’une partie du système subisse plus difficilement les outrages du temps », souligne Louis-Eric Trudeau. Et cela vaut pour l’ensemble des maladies neurodégénératives.
Mieux comprendre la pathologie.
Par ailleurs, ces travaux permettraient de faire évoluer les modèles animaux sur lesquels travaillent les scientifiques. « Pour une question obscure, les laboratoires spécialisés ne parviennent pas à reproduire chez la souris les symptômes de la M.P., même en recourant à la transgénèse pour mimer les mutations retrouvées chez l’humain dans les formes familiales de cette maladie. Notre découverte pourrait permettre à court terme de proposer des lignées mieux adaptées à la recherche », explique Louis-Eric Trudeau.
Cette découverte ouvre de nouvelles pistes de recherches. Le chercheur canadien évoque par exemple le développement de médicaments capables de limiter la consommation d’énergie ou d’aider les neurones en cause à produire de l’énergie plus efficacement.
Article publié le 30/08/15 dans Actu Santé par P. Bernanose
La nicotinothérapie présentée le 8 octobre 2015 à Plestin les Grèves par le Dr Villafane
Publié le 23 décembre 2015 à 14:44La nicotinothérapie présentée le 8 octobre 2015
Article paru dans LE PARKINSONIEN INDÉPENDANT n°63
Une autre Alternative Thérapeutique pour la maladie de Parkinson Depuis plusieurs années, la Nicotine a été un motif de controverse dans le traitement des maladies neurologiques et psychiatriques. La maladie de Parkinson a été le principal protagoniste de cette controverse. Effectivement, des auteurs ont publié sur les effets négatifs et d’autres sur les effets bénéfiques de la Nicotine pour la maladie de Parkinson.
Depuis 1998, on a constaté qu’à hautes doses et pendant une longue période (plus de 8 mois de traitement) les effets de la nicotinothérapie par la voie transdermale ont montré une bonne tolérance et des effets bénéfiques sur le plan moteur, végétatif et au niveau des troubles de la mémoire chez les parkinsoniens. Récemment une étude a montré chez plusieurs patients la rémission de la globalité des symptômes principalement moteurs, les dystonies, les dyskinésies et les tremblements. Les effets indésirables de la nicotinothérapie sont facilement supportés par les patients grâce à la bonne tolérance de la molécule et à leur facile correction.
La Nicotine transdermale nous fait penser qu’elle peut devenir un médicament pour la maladie de Parkinson. En effet, elle présente différents avantages :
- traitement médical et donc non chirurgical (non. invasif);
- mode d’administration simple (patchs);
- accès rapide au noyau nigrostriatal en traversant la barrière hémato-encéphalique sans contrainte ;
- libération rapide et prolongée dans le taux sanguin en garantissant une bonne imprégnation dans les noyaux gris centraux et par conséquent une stimulation de la dopamine et une neurotransmission semblent être assurées au niveau des récepteurs dopaminergiques pour la maladie de Parkinson et une stimulation de l’acétylcholine pour la maladie d’Alzheimer et autres démences (entre autres : démence à Corps de Loewy, ou Parkinson démence) par le récepteur de l’acétylcholine par le biais de récepteurs nicotiniques.
Il faut distinguer clairement les effets dangereux de la cigarette dus à des produits comme les monoxydes de carbone, les goudrons et beaucoup d’autres substances nocives mélangés à la nicotine, ET LA NICOTINE A L’ÉTAT PUR, laquelle n’est pas dangereuse. Même le fait qu’elle entraîne une dépendance est aujourd’hui remis en question. Dans l’intérêt des patients atteints de la maladie de Parkinson, Alzheimer et autres maladies neurodégénératives, il est donc impératif que l’information soit transmise le plus clairement et le plus rapidement possible par les médecins, infirmières, groupes hospitaliers, personnels soignants, laboratoires pharmaceutiques et médias.
Actuellement l’opinion publique a bien compris l’importance d’arrêter de fumer mais elle ne sait pas que la nicotinothérapie transdermale à l’état pur n’a rien à voir avec la cigarette et ses composants, ni avec les maladies liées directement au tabagisme. En effet la nicotine à l´état pur est un alcaloïde ressemblant à d’autres médicaments qui sont donnés depuis longtemps dans les décompensations cardiaques par exemple, et d’autres types de maladies. Effectivement le principe actif de la nicotine est obtenu à partir de la feuille du tabac (comme certains médicaments sont obtenus à partir des végétaux, par exemple la dioxine, la morphine, la caféine, et autres).
Mode d’action de la nicotine et de ses dérivés :
La nicotine est un neuromodulateur des neurones du système nerveux central. Un neurotransmetteur qui intervient au niveau de la synapse neuronale, des récepteurs de la dopamine dans le cas de la maladie de Parkinson et de l’acétylcholine dans le cas de la maladie d’Alzheimer.
Elle agit comme un agoniste dopaminergique indirect en multipliant le nombre de récepteurs nicotiniques et en ouvrant les canaux des neurones permettant ainsi une meilleure transmission dopaminergique entre neurones du système nigrostriatal. Un facteur neurotrophique est sécrété à partir de l’administration de la nicotine, donc la neuroprotection semble être assurée. De là, les observations cliniques et d’imagerie (DAT-Scan) montrent que la maladie a un ralentissement voire un arrêt de son évolution à partir de cette administration.
La nicotine est un antistress oxydatif très puissant c’est-à-dire un antivieillissement cellulaire. Après l’étude pilote réalisée auprès des patients parkinsoniens sous nicotinothérapie transdermale à hautes doses et à long terme, et avec la participation des angiologues, cardiologues, pharmacologues, on a observé sous laser que les capillaires des vaisseaux des petites et moyennes artères ont une vasodilatation très importante, ce qui implique une meilleure irrigation de tous les tissus du corps comme par exemple la peau, et bien entendu une amélioration de la microcirculation au niveau des artères cérébrales et des autres organes qui dépendent des petites artères. On a constaté une diminution de la tension artérielle maximale à partir de la prise de nicotine transdermale à doses moyennement hautes. Ce qui signifie que pour les patients parkinsoniens qui souffrent d’hypertension, l’indication de nicotinothérapie est la plus adéquate. Pour les patients parkinsoniens qui souffrent d’hypotension orthostatique, il faut ajouter à la nicotinothérapie des hypertenseurs qui vont équilibrer la tension artérielle.
En décembre 2004, nous avons présenté les effets de la nicotine à long terme. Au-delà de 6 ans, les malades continuent à avoir une amélioration globale des symptômes surtout les dystonies, dyskinésies, akinésies, raideurs et plus tardivement les tremblements, avec une réduction de 70 à 90 % du traitement antiparkinsonien dopaminergique.
La nicotinothérapie et ses dérivés métaboliques, la cotinine, méritent d’être reconnus comme un médicament pour la maladie de Parkinson, Alzheimer et autres maladies neurodégénératives. Hypothétiquement, avec un raisonnement neuropharmacologique du mode d’action de la nicotinothérapie transdermale, on peut imaginer dans l’avenir de traiter d’autres types de maladies neurologiques comme l’épilepsie, les épilepsies secondaires à des traumatismes crâniens, post-AVC et autres par exemple. D’autres types de maladies que l’on peut envisager traiter, toujours hypothétiquement avec le même principe et la même expectative : la SLA (sclérose latérale amyotrophique), la maladie de Charcot Marie Tooth, la maladie de Huntington et la SEP (sclérose en plaques).
Sur le plan économique il semblerait être également très intéressant de réfléchir sur le moindre coût pour la sécurité sociale que représenterait ce type de thérapie clinique non invasive.
Docteur Gabriel Villafane, Hôpital Henri Mondor-Créteil, Hôpital Rothschild-Paris
Transmis par Dominique BONNE Président GP29
Aidés et Aidants : le point de vue d’Yves Gicquel
Publié le 26 octobre 2015 à 08:44Article paru dans LE PARKINSONIEN INDÉPENDANT n°62
Malgré l’ancienneté de sa découverte, la Maladie de Parkinson est encore mal connue. Lorsqu’elle survient, le patient, sa famille et ses proches savent encore peu de choses du chemin long et tortueux qu’ils vont découvrir et vivre ensemble. Notre souci est de faire de la prévention dans un domaine peu « balayé » par les médias…
Une maladie difficile à comprendre
… Complexe
Parce qu’elle touche le système nerveux central, la Maladie de Parkinson est une maladie aux multiples facettes : troubles moteurs, de l’équilibre, fatigue à la marche, blocages, tremblements, maladresse, lenteur, mais aussi, troubles du sommeil, de l’humeur, déprime, difficultés de concentration ; et encore, troubles de la digestion, troubles urinaires, trouble de la déglutition, transpiration.
Plus les effets indésirables des traitements
… Fluctuante
Non seulement le traitement est compliqué, mais il faut constamment l’adapter. Il n’y a pas de règle générale. Chaque patient est un cas. Chaque jour, chaque heure sont différents, fluctuent selon les moments de la journée, les prises de médicament, l’activité mobile ou stationnaire, l’état de fatigue …
… Evolutive
D’abord insignifiante, peu à peu, elle s’impose à notre quotidien : écrire, boutonner un vêtement, s’asseoir, se lever, se retourner au lit, mais aussi compter sa monnaie, classer ses idées (comme pour écrire ce texte), tenir un raisonnement, deviennent autant d’épreuves.
… Besoin d’aide
Réussir sa consultation chez le médecin relève d’une prouesse. D’autant que les circonstances du cabinet diffèrent de la vie courante. Comment résumer les trois mois écoulés, discerner ce qui relève de la maladie, des effets indésirables du traitement, ou du vieillissement ? Patients et proches s’y perdent, tant pour respecter le traitement que pour en interpréter les effets.
De l’aide aux patients
La sphère d’autonomie
Pour chaque patient, le stade d’évolution de la maladie peut être caractérisé par sa sphère d’autonomie. Celle-ci rend compte des capacités de la personne dans les différents secteurs de troubles qu’occasionne la maladie. Cette sphère a une fâcheuse tendance à se rétrécir avec le temps.
Aide active :
Ces aides sont dites actives parce qu’elles s’exercent à l’intérieur de la sphère d’autonomie dont elles s’efforcent de repousser les limites afin de préserver son autonomie. A côté des médicaments qui agissent sur les symptômes, l’expérience a démontré qu’il est en effet possible de ralentir l’évolution de la maladie par des pratiques et exercices appropriés comme la gymnastique adaptée, le yoga, la balnéothérapie, l’orthophonie, la psychomotricité,… la participation à des groupes de paroles.
Une aide préventive
« Il vaut mieux tomber et bouger que de rester dans son fauteuil toute la journée […] Mais c’est encore mieux d’apprendre à tomber avant d’avoir fait une chute. » [EC]
Si chaque malade évolue différemment, voit les symptômes apparaître dans un ordre qui lui est propre, il est probable qu’un jour, tous rencontrent les mêmes difficultés. D’où l’intérêt de prévenir leur apparition par une démarche rééducative.
Prévenir l’oubli
D’un certain point de vue, on peut dire que la Maladie de Parkinson est une maladie de l’oubli. Cet oubli concerne les gestes et réflexes relevant de la partie dite « extrapyramidale » de notre système nerveux — les gestes fondamentaux que, depuis notre naissance, nous avions appris pour en faire des automatismes : s’asseoir, s’allonger, se lever, faire un pas, marcher, s’arrêter, repartir.
Plutôt que d’attendre que les difficultés soient là pour s’en préoccuper, il s’agit d’aider le patient à se préparer lui-même à leur venue. Parmi ces activités rééducatives, il y a celles qui s’adressent aux aspects les plus visibles de la maladie : la marche régulière, la gymnastique adaptée, la natation, le Qi Gong. Mais cette rééducation préventive peut aussi s’intéresser à nos capacités intellectuelles.
« Le cerveau est comme un muscle, il faut le maintenir, l’entraîner : faire des mots croisés, jouer, lire le journal, participer à des associations, écouter la radio ». [EC]
Aide passive
L’aide passive consiste à accompagner le patient dans les situations et gestes qu’il ne peut plus assumer seul : se lever le matin, s’habiller, faire des courses, préparer les repas, se coucher, entretenir un jardin, mais aussi d’assister la personne dans des actes et situations qui sollicitent les capacités intellectuelles, comme : faire des démarches administratives, consulter le médecin, veiller au respect des traitements, veiller à la personne. Dans ce contexte, il est aussi possible d’avoir recours à des aides matérielles (lit médicalisé, lève personne…)
Aider « juste »
L’évolution constante de la maladie, demande d’ajuster au mieux la frontière entre l’aide active et l’aide passive – cela afin de préserver au mieux l’autonomie de la personne. Aider de trop près (comme accompagner la personne conduisant sa voiture) peut s’avérer pesant pour la personne aidée qui peut s’en trouver perturbée. De même, trop anticiper sur l’évolution peut aussi accélérer la perte d’autonomie : à ne plus faire une chose, on finit par ne plus savoir la faire.
l’aide aux aidants familiaux
S’agissant de l’aide passive, dans la mesure où elle n’exige pas de capacités physiques trop importantes, celle-ci peut être assurée par les aidants familiaux. Pour les aides plus conséquentes ou qui requièrent un savoir faire, les mêmes aidants auront recours à des professionnels moyennant des conditions de prise en charge acceptables, lesquelles résultent en particulier de démarches associatives (cf. ci-après : l’entraide).
S’agissant des aides actives, il s’agit en général d’activités en groupes encadrés par des intervenants qualifiés. Ici, le rôle des aidants consiste à s’informer sur ce qui existe, et comme précédemment d’agir pour leur mise en place dans des conditions acceptables (action associative).
Aider ne s’improvise pas : Pour remplir son rôle, l’aidant a besoin d’être informé sur la maladie, pour situer son évolution et doser son aide. Il doit aussi savoir trouver sa place entre le patient et le corps médical… savoir quand il doit être associé aux démarches médicales (consultation, …). L’aidant doit aussi pouvoir s’accorder le répit indispensable pour se ressourcer physiquement et psychologiquement
Parmi les aides aux aidants, citons entre autres : l’édition de guides de l’aidant, la programmation de formations sur la maladie, de groupes de paroles pour permettre aux aidants de se conforter dans leur rôle, de comprendre ensemble les besoins des aidés, trouver ensemble le recul nécessaire pour surmonter les inévitables moments de découragement à la perspective d’une maladie longue à l’évolution inexorable
… sans oublier l’entraide
Mais l’aide aux aidés comme l’aide aux aidants existent par l’énergie de l’entraide née de la constitution en association des aidants comme des aidés.
Les associations sont par nature des lieux d’entraide. Chaque activité en groupe qu’elles organisent (gymnastique, Qi Gong, rencontres conviviales, …) sont des lieux d’échanges spontanés propices à libérer les imaginations, pour trouver les solutions les plus proches de nos préoccupations et aussi les plus économiques.
Les associations créent aussi l’indispensable rapport de force pour être entendues des décideurs dans leur démarches de mise en place des aides aux aidés comme aux aidants.
Cela requière pour l’aidant d’être coutumier des pratiques associatives et d’avoir une certaine connaissance sur l’organisation de la santé.
Il n’y a pas que la maladie à être compliquée
Parce que l’aide aux aidés détermine l’aide aux aidants, c’est un défit au bon sens que d’envisager la seconde avant ou sans la première – comme on nous l’impose aujourd’hui. Les groupes de parole aidés et aidants voient leur organisation perturbée par le fait que les financements des aides aux uns et aux autres relèvent d’interlocuteurs différents : que deviennent les aidés quand leurs aidants sont réunis.
Que d’énergie gaspillée ! En particulier, dans leur rôle de mise en place des aides, les associations s’épuisent à faire cadrer leurs besoins au regard des dispositions et priorités changeantes des organismes de financement. Elles consacrent ainsi une bonne part de leur énergie d’entraide, cela au détriment de leur mission qui se voient désorganisée et que les adhérents comprennent alors difficilement.
Bien que d’une année sur l’autre, les besoins restent quasiment les mêmes, il faut constamment se justifier. Plutôt que de s’épuiser dans un inutile parcours du combattant, les associations n’ont-elles pas mieux à faire que d’épouser la logique interne des organismes décideurs ? La multiplicité des interlocuteurs : CG, CNSA, CARSAT, CPAM,… multiplie d’autant les démarches aux modes d’emploi changeant – à chacun son cadre, ses critères, ses formulaires, son calendrier.
Vive le guichet unique ! En somme
[EC] : Eric Chevrier, kinésithérapeute CHU de Grenoble, 9/11/2012.
Rédigé par Yves Gicquel avec l’aide de J P Lagadec
Maladie de Parkinson et la vision :
Publié le 25 octobre 2015 à 05:39Article paru dans LE PARKINSONIEN INDÉPENDANT n°62
Avec le vieillissement de la population, de plus en plus de patients qui nous consultent souffrent de plusieurs problèmes de santé, dont un bon nombre sont de type dégénératif. Certaines pathologies n’affectent que le système visuel, comme la dégénérescence maculaire, alors que d’autres peuvent toucher l’ensemble des systèmes. Parmi ces maladies que nous rencontrons de plus en plus souvent, il y a la maladie de Parkinson qui peut affecter l’œil et la vision. Cette pathologie chronique et dégénérative affecte le système nerveux central et provoque des troubles essentiellement moteurs par le dérèglement des neurones dopaminergiques.
Les signes les plus connus de la maladie sont l’hypertonie musculaire qui entraîne une rigidité des muscles, le tremblement au repos, principalement des extrémités, et l’akinésie qui est une lenteur d’initiation ou d’exécution des mouvements.
Mais outre ces signes, plusieurs problèmes oculaires ou visuels sont sous-diagnostiqués et mal ou peu traités ; il peut s’agir de diplopie (trouble du sens de la vue, consistant dans la perception de deux images pour un seul objet), de changement de la vision des couleurs, de diminution de la sensibilité aux contrastes, de problèmes de motilité (faculté de se mouvoir), ou de sécheresse oculaire.
Chez les deux tiers des patients, on remarque des anomalies de clignement. La diminution du réflexe de clignement causant une baisse de la régulation du film lacrymal. La sensation d’œil sec peut être causée par une déficience de la couche muqueuse, une surface lacrymale de mauvaise qualité entraînant un embrouillement souvent variable qui peut causer des difficultés de lecture.
La blépharite est aussi présente chez un bon nombre de patients atteints de la maladie de Parkinson ; une telle inflammation des paupières provoque de la douleur et un larmoiement excessif. La présence de squames et de croûtes explique la sensation de corps étrangers. Ce problème se contrôle facilement avec une bonne hygiène des paupières et l’utilisation de compresses chaudes et de lubrifiants.
D’autres affections peuvent toucher les paupières, comme le blépharospasme, qui est une dystonie du muscle orbiculaire provoquant une contraction involontaire et souvent douloureuse du muscle. Le blépharospasme peut être facilement contrôlé par des injections de la toxine botulique, mais c’est un traitement à répéter tous les 3 ou 4 mois.
Cliniquement, on peut aussi observer l’apraxie de l’ouverture, qui est une incapacité du muscle élévateur de la paupière, soit une difficulté d’amorcer ou de réaliser le mouvement indépendamment des atteintes motrices et sensitives. Toutes les anomalies des paupières peuvent causer de l’irritation et une sensation d’œil sec.
Par son effet sur l’innervation et les mouvements musculaires, le Parkinson peut aussi être en cause dans plusieurs problèmes de vision binoculaire. Les problèmes de convergence peuvent provoquer une *asthénopie, la *diplopie et même l’embrouillement, créant une fatigue visuelle importante expliquant entre autres la difficulté de lecture. Un traitement orthoptique peut aider à atténuer les symptômes durant les premiers stades de la maladie ou encore, une correction prismatique peut grandement améliorer ce problème.
L’amplitude d’accommodation peut également être diminuée, et aggraver les signes et symptômes de la presbytie, mais à cause des mouvements incontrôlés et des positions parfois vicieuse de la tête, il faut faire attention en corrigeant la vision de près avec des lentilles multifocales. Souvent, une lentille simple vision permettra un alignement plus facile des yeux sur les tâches visuelles de près.
Les conditions d’éclairage peuvent également exacerber un problème de confort visuel. Un bon éclairage permettra d’avoir un contraste optimum, une bonne réception des couleurs et un niveau de brillance confortable ; les conseils de base d’hygiène visuelle ont ici toute leur importance.
Pour ces patients atteints de la maladie de Parkinson, la perte de tonus et de contrôle musculaires peut représenter plusieurs petits deuils à faire par rapport à leurs activités habituelles. En optimisant leur confort visuel, nous pouvons, en tant qu’optométristes, préserver quelques-unes de ces activités et améliorer leur qualité de vie. Si les mains tremblent trop pour tenir le journal, on peut le lire sur l’écran d’ordinateur qui lui ne tremble pas, mais pour ce faire il faut que le patient porte la meilleure correction visuelle possible et c’est là que notre intervention prend toute son importance.
*Asthénopie : ensemble des symptômes liés à la fatigue des muscles oculomoteurs et ciliaires
*Diplopie : se caractérise par le fait de voir double, deux images au lieu d’une.
Article du Dr Diane G. Bergeron, optométriste – Sté Parkinson du Québec
[vu sur le net] Maladie de Parkinson. Conférences et groupe de parole
Publié le 03 octobre 2015 à 17:10Les conférences et les ateliers sont initiés par le Clic de Lannion et l’Association des parkinsoniens des Côtes-d’Armor (APCA). À Lannion, Plestin-les-grèves et Tréguier
Pour lire l’article dans son intégralité, suivez ce lien…
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.