L’excès de fer origine du Parkinson ?
Publié le 08 janvier 2009 à 07:31Article paru dans LE PARKINSONIEN INDEPENDANT N°35 – décembre 2008
« Limiter l’excès de fer dans les neurones dopaminergiques pourrait protéger contre la maladie de Parkinson ». Voilà comment commence le communiqué de l’Inserm en référence à l’étude menée par Etienne HIRSH, directeur de recherche au CNRS, et par son équipe de l’unité mixte 67. L’étude appelée « Neurologies et Thérapeutique Expérimentale » signée Inserm-UPMC (université Pierre et Marie Curie) a été publiée dans la revue scientifique PNAS (Proceeding of the National Academy of Sciences) le 27 Octobre dernier.
Il en ressort après des tests effectués sur des souris que l’excès de fer serait à l’origine de la mort de neurones. Les chercheurs sont partis du constat que les personnes décédées des suites de la maladie de Parkinson, comportent dans leur cerveau des neurones contenant un excès de fer.
Ils ont donc utilisé des souris pour mieux comprendre le phénomène et tenter de trouver l’origine de ce problème. Les recherches se sont orientées vers le DMT1 chargé de transporter le fer vers le cerveau. Pour la première phase de leurs travaux ils ont introduit chimiquement la maladie de Parkinson sur des souris et ont constaté que les DMT doublaient et donc augmentaient l’arrivée de fer dans les cellules du cerveau, un à deux jours après l’injection. Il s’en suit « un stress oxydatif » entraînant la mort neuronale seulement cinq jours après.
Ensuite, les chercheurs ont inhibés ces DMT1. En introduisant une toxine provoquant la maladie de Parkinson, le constat est très explicite : « Les souris malades chez qui ce transporteur est inhibé résistent beaucoup mieux à la maladie. Ces résultats sont très concluants. Nous avons montré qu’en inhibant l’activité du transporteur DMT1, nous protégions les rongeurs contre la maladie » indique Etienne HIRSH.
Cela est donc une avancée qui semble importante dans le domaine de la recherche contre la maladie de Parkinson.
L’INSERM rappelle que « la Maladie de Parkinson représente la seconde affection neurodégénérative après la maladie d’Alzheimer ».
Lu dans INFOS.com du 31 octobre 2008
Par Françoise VIGNON
La Rasagiline : un nouvel espoir pour limiter la progression de la maladie ?
Publié le 08 janvier 2009 à 07:25Article paru dans LE PARKINSONIEN INDEPENDANT N°35 – décembre 2008
Un récent essai clinique suggère que la Rasagiline (Azilect) pourrait limiter la progression de la maladie de Parkinson.
Un essai clinique de phase III qui a été conçu pour évaluer si la Rasagiline (commercialisé sous le nom d’Azilect) pouvait ralentir la progression de la maladie de Parkinson a montré un grand succès. Les premiers résultats de l’étude ont indiqué des avantages de la Rasagiline si le traitement est pris à un stade précoce de la maladie. Les résultats sont plus mitigés si le médicament est pris dans les phases plus avancées de la maladie. Cela est le premier essai clinique de cette envergure, en double aveugle qui montre l’efficacité d’un médicament qui peut freiner la progression de la maladie.
La Rasagiline est un puissant inhibiteur irréversible de la monoamine oxydase de type B (MAO‑B). La Rasagiline et ses analogues font aussi l’objet d’une étude pour le traitement de la maladie d’Alzheimer. Selon des chercheurs, la Rasagiline améliorerait aussi la mémoire et les capacités d’apprentissage. La Rasagiline pourrait aussi améliorer l’humeur, la motivation et le déclin de la mémoire durant le vieillissement.
Les signes déclarés de la maladie de Parkinson sont associés à une perte de 80% ou plus de neurones dopaminergiques de la substance noire du mésencéphale. Certains chercheurs pensent que tout le monde est amené à développer des symptômes parkinsoniens si nous vivons assez longtemps. Cette hypothèse peut s’expliquer par la perte disproportionnée de cellules dopaminergiques à chaque décennie de notre vie d’adulte. L’augmentation du catabolisme de la dopamine est aussi associée au stress oxydatif et à la mort neuronale.
Les inhibiteurs de la MAO‑B retardent ce processus, mais les mécanismes moléculaires de neuroprotection de la Rasagiline semblent être indépendants de l’inhibition de la MAO‑B. En effet, l’isomère de la Rasagiline, TVP1022, a des effets neuroprotecteurs similaires mais n’est pas un inhibiteur de la MAO‑B, ce qui suggère que l’effet neuroprotecteur de la Rasagiline n’est pas lié à la fonction inhibitrice de la MAO‑B.
Les facteurs responsables de l’effet du médicament restent encore à élucider. Selon des études, la Rasagiline augmenterait la quantité de la protéine de survie cellulaire BCL2 et dans le même temps réduirait la quantité de molécules destructrices comme BAX, BAD et BIM. La Rasagiline limiterait aussi la perméabilité des mitochondries, un signe précoce de la maladie. De plus, des études préliminaires suggèrent que la Rasagiline augmenterait aussi les taux de facteurs neurotrophiques BDNF et GDNF lesquels favorisent la neurorégénération.
En inhibant la MAO‑B, la Rasagiline limite le désamination des deux monoamines que sont la dopamine et la phénethylamine, en augmentant ainsi leur concentration dans la synapse et en réduisant la production des espèces oxygénées réactives. En effet, de fortes concentrations de peroxyde d’hydrogène sont associées à l’augmentation du stress oxydatif. Ainsi, la Rasagiline augmente à la fois le niveau de dopamine dans le striatum (en synergie avec la levodopa) mais aussi améliore la survie des neurones dopaminergiques eux-mêmes. Cet effet salvateur permet de restituer une locomotion normale et une coordination des mouvements chez le patient parkinsonien.
Les avantages de la Rasagiline, tant en monothérapie qu’en co-traitement avec la levodopa, s’étendent au-delà de la restitution de l’activité motrice. La Rasagiline améliorait aussi modestement la performance cognitive et suggère un rôle dans l’amélioration de la fonction de cholinergique mais dont le mécanisme d’action reste encore obscur.
La Rasagiline a été d’abord synthétisée et développée par le professeur Moussa YOUDIM un chercheur israélien d’origine iranienne, professeur de pharmacologie à la Faculté de Médecine Technion-Rappaport d’Haïfa. Le médicament est produit par la compagnie pharmaceutique Teva Neurosciences sous le nom de marque Azilect. Le 16 mai 2006, une Autorisation de mise sur le marché (AMM) a été accordée aux Etats-Unis à Azilect. La FDA (American Food & Drug Administration) a approuvé Azilect tant en monothérapie dans les phases précoces de la maladie qu’en thérapie conjointe à la levodopa dans le traitement des formes plus avancées.
En Europe, Azilect est co-produit par le géant du médicament danois Lundbeck. La Rasagiline est devenu disponible au Royaume-Uni en juin 2005. D’autres pays de la communauté européenne ont rapidement suivi.
A ce jour en France, l’Azilect a reçu une autorisation de mise sur le marché mais n’est pas encore disponible, « faute d’accord sur le prix de vente », souligne le Panorama du Médecin.
Le professeur YOUDIM croit que dans quelques années nous pourrons mélanger une cuillerée de ce médicament dans nos céréales quotidiennes pour protéger le cerveau des maladies neurodégénératives. « Peut-être à l’avenir prendrons-nous un cocktail de comprimés neuroprotecteurs pour retarder le processus de vieillissement lui-même ». Le professeur YOUDIM s’avère sans doute très optimiste ; mais ni la sénescence ni les maladies liées à l’âge ne sont inévitables.
En savoir plus : http://www.tevapharm.com/pr/2008/pr_782.asp
Dr Benoît Melchior,
La Jolla Bioengineering Institute,
La Jolla (CA) USA.
Éditorial
Publié le 08 janvier 2009 à 07:12Article paru dans LE PARKINSONIEN INDEPENDANT N°35 – décembre 2008
Pour le dernier numéro de l’année, plusieurs lueurs d’espoir. Et puisque c’est la période traditionnelle des cadeaux, voici le nôtre.
La plus grande nouvelle, vous la trouverez en page 11 : des chercheurs ont pu mettre en évidence la présence, en nombre important, de sites – j’allais dire de « nids » – de cellules souches dans le cerveau et qui permettent le développement de « pièces de rechange », de neurones, venant remplacer ceux qui ont disparu ! Nous avons là une piste essentielle pour de futurs traitements de la maladie et non plus seulement de ses symptômes.
Hasard ou évidence, deux articles viennent vous présenter à peu près les mêmes réflexions sur la dépression inhérente à la plupart des maladies de Parkinson. Ils insistent sur les approches psychologiques aussi importantes – sinon plus – que le traitement des symptômes physiques. « Accepter sa maladie », s’en « rendre maître » et ne plus en « être esclave », relève d’une nécessité vitale pour l’avenir du patient et de son entourage.
Je suis ravi de voir cette approche psychologique de plus en plus retenue par nos partenaires : le docteur Lallement ne dit pas autre chose dans son exposé repris dans cette revue. Elle me permet aujourd’hui d’affirmer qu’il est possible de non seulement « survivre » à cette maladie mais aussi de la faire régresser : notre cerveau a des ressources insoupçonnées qu’il nous faut apprendre à utiliser. Je me permets de l’affirmer avec force m’appuyant sur ma propre expérience. Ceux qui me connaissent ont pu le constater et pour en apporter une preuve supplémentaire, je précise que j’ai commencé à réduire mon traitement suivi depuis déjà presque 15 ans, ceci sans séquelle apparente bien au contraire !
Vous me pardonnerez, je l’espère, cette allusion à mon vécu personnel. Je ne comprends pas tout ce qui m’arrive mais je voudrais vous dire à quel point j’ai le sentiment d’une régression de la maladie et je voulais vous le faire partager. La lecture de l’article sur les cellules souches dans le cerveau m’a rassuré sur mon état mental : je ne rêve pas, je ne fantasme pas. La guérison ou plutôt la rémission est possible : il suffit d’en trouver la clé. Sûrement que mon engagement dans cette lutte de tous les jours et les méthodes diverses utilisées me permettent d’en accélérer la venue !
Je ne suis pas devenu « illuminé » ni engagé dans des dérives irrationnelles ; je suis tout simplement aujourd’hui persuadé que l’on peut battre sur son terrain la maladie qui, si on n’y prend pas garde, nous envahi et nous rend esclave – je le sais pour l’avoir vécu au début comme tout un chacun. Mais je ne veux pas donner de leçon. Chacun se débrouille comme il peut pour vivre avec son Parkinson : c’est un combat de longue durée qu’il faut attaquer le plus tôt possible.
Tous mes vœux à chacun pour trouver son chemin d’espoir pour cette nouvelle année !
Vivre plus longtemps chez soi
Publié le 09 octobre 2008 à 15:43Paru dans LE PARKINSONIEN INDÉPENDANT N°34-septembre 2008
Source : l’Information Service Malakoff Méridic Septembre 2008
Aujourd’hui, nous comptons1,3 million de Français de plus de 85 ans , ils devraient être 2 millions en 2015 ; la question de perte d’autonomie est désormais cruciale.
Vivre le plus longtemps possible chez soi pour le bien-être mais aussi pour la pérennité du système de protection sociale, tel est l’enjeu… Des solutions existent, à mettre en place dès que nécessaire.
Quelques conseils pour vivre plus longtemps chez soi :
- se faire aider : penser aux livraisons des courses proposées par les supermarchés ou les associations de quartiers. La livraison ou la préparation de repas à domicile est généralement un grand soulagement pour les personnes fatiguées.
- Utiliser les chèques emploi service universels (Cesu) pour certains gestes quotidiens qui sont devenus pénibles : ménage – petits travaux de bricolage ou de jardinage. L’utilisation de ces chèques permet une simplification des démarches déclaratives mais aussi de bénéficier des avantages fiscaux liés à l’emploi d’une aide à domicile (50% des dépenses engagées dans la limite d’un plafond annuel). Le Centre Communal d’Action Sociale (CCAS) de votre ville pourra vous fournir de plus amples renseignements.
- Prendre soin de soi : faire une (ou des) marche chaque jour – Manger varié et équilibré – boire beaucoup d’eau et je dirais ne pas abandonner la coquetterie … (Jacqueline).
- Garder le contact : entretenir une vie sociale. La vie associative représente un tissu dans lequel vous pouvez vous impliquer et éviter l’isolement qui touche certains inactifs.
- Des outils pour se rassurer : lorsque les risques de chutes s’accentuent, il peut être rassurant d’investir dans un dispositif de téléassistance. Celle-ci eut être active ou passive, allant du simple bouton sur lequel on appuie en cas de problème, au détecteur électronique de chute (bracelet actimétrique1 qui prévient un service médical en cas d’absence suspecte de déplacements de la personne). Par ailleurs les distributeurs électroniques de médicaments permettent d’éviter les oublis de prises médicamenteuses.
Les alternatives à l’hospitalisation : la maladie amène souvent à un suivi médical ou à âtre assisté en permanence dans les tâches quotidiennes. Mais cette prise en charge ne signifie pas un passsage brutal du domicile à la maison de retraite.. Des solutions intermédiaires existent : l’hôpital de jour par exemple. Quant à l’hospitalisation à domicile, elle permet d’âtre suivi médicalement chez soi, après accord du médecin traitant et de la famille et si le logement est jugé adapté. Pour en savoir plus adressez-vous à votre médecin ou à l’Agence Régionale de l’Hospitalisation (ARH). - La maison de retraite à temps partiel — Possible dans certaines maisons de retraite : Accueil de jour – Accueil lorsque la famille part en vacances ou lorsqu’un événement survient et oblige à un accueil temporaire de quelques semaines ou quelques mois. Une partie de ces frais peut être prise en charge par l’APA.
Dans tous les cas, entre les premiers signes de la dépendance et le besoin constant de soins, il existe de nombreux paliers. Le mieux est de se renseigner le plus tôt possible auprès de la Direction Départementale de l’Action Sanitaire et Sociale (DDASS) ou du Centre Loal d’Information et de Coordination (CLIC) de votre département.
Lu par Jacqueline GEFARD-LE BIDEAU
1L’actimétrie est la mesure et l’enregistrement des mouvements corporels pendant plusieurs jours, et, par extension, l’analyse de l’activité d’une personne
Quelles Aides pour le maintien à domicile ?
Publié le 08 octobre 2008 à 14:01Paru dans LE PARKINSONIEN INDÉPENDANT N°34-septembre 2008
Source : l’Information Service Malakoff Méridic Septembre 2008
Depuis que le gouvernement a lancé le plan Solidarité Grand Age en 2006, les aides publiques en faveur du maintien à domicile sont de plus en plus axées sur l’offre de services à la personne et le soutien aux familles aidantes.
L’an dernier, selon une étude de la DREES (Direction de la Recherche des Etudes de l’Evaluation et des Statistiques), 60% des bénéficiaires de l’Aide Personnalisée à l’Autonomie (APA) vivaient à domicile, contre 40% en Etablissements d’Hébergement pour Personnes Agées (EHPA)
Attribuée par le Conseil Général, cette aide s’adresse aux 60 ans et plus, ayant besoin d’un soutien pour les tâches quotidiennes. Elle n’est pas soumise à conditions de ressources, mais son calcul tient compte des revenus des bénéficiaires ainsi que de leur degré de dépendance, évalué lors d’un entretien. Elle peut être accordée aux personnes vivant chez elles, mais aussi aux proches qui les assistent. En effet, pas moins de 26% des personnes les plus dépendantes sont prises en charge par leurs familles.
En faire la demande auprès du Centre Communal d’Action Sociale (CCAS) de votre ville.
DES ALTERNATIVES à L’APA
Si l’APA vous est refusée vous pouvez en revanche recevoir l’Aide Sociale aux Personnes Agées, pour de nombreux services : aide aux repas, ménage, bricolage, aide aux déplacements…Vous en bénéficiez si vos ressources annuelles sont inférieures à 7.719,52 € pour une personne seule et à 13.521,27 € pour un ménage (allocation logement et retraite du combattant non comprises). S’adresser au CCAS.
Si vos ressources sont supérieures à ces montants, vous pouvez en bénéficier par l’intermédiaire de votre caisse de retraite.
Par ailleurs, un dense réseau de bénévoles est disponible pour vous soulager : l’Aide à domicile en milieu rural (ADMR), un maillon d’associations au service de la personne qui représente plus de 100.000 bénévoles en France.
Voir ADMR – 184 A rue du Faubourg Saint-Denis – 75010 PARIS – Tél 01 44 65 55 55
Internet : www.admr.org
Pour en savoir plus sur les aides à domicile :
Agence Nationale des Services à la Personne – 3 square Desaix – 75015 PARIS –
tél 01 45 78 26 90
Internet : www.servicesalapersonne.gouv.fr
Lu par Jacqueline GEFARD-LE BIDEAU
Informations sociales : Dispositif de soutien au départ en vacances des aidants familiaux
Publié le 07 octobre 2008 à 08:42Paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Source « Vacances Ouvertes » Région Poitou Charentes
CONTEXTE
En 2006, la Région Poitou-Charentes a souhaité confier à Vacances Ouvertes une étude sur l’accompagnement au départ en vacances des personnes qui sont en situation dite « d’aidant », c’est-à-dire les personnes de la famille ou de l’entourage proche qui interviennent quotidiennement dans l’aide ou le soutien à une personne âgée. Il apparaît que ce public est susceptible d’un soutien spécifique au départ en vacances pour deux raisons :
- il est essentiellement constitué de personnes retraitées ayant des revenus limités
- ces personnes sont très souvent exclues des vacances.
Pour 2008, Vacances Ouvertes propose donc les jalons d’un dispositif expérimental d’aide au départ pour les aidants familiaux de la région Poitou-Charentes.
INTÉRETS DU SOUTIEN AUX AIDANTS FAMILIAUX
Le soutien aux aidants familiaux est, pour de nombreuses raisons, indispensable aujourd’hui.
D’abord soutenir les aidants permettrait de limiter les coûts des politiques vieillesse. Le maintien à domicile des personnes âgées est très directement lié à l’accompagnement quotidien assuré par leurs proches.
Ensuite, l’aide apportée par les proches est différente et complémentaire de celle apportée par les professionnels. Elle ne se réduit pas à l’accomplissement de gestes techniques mais est un signe de la vivacité du lien intergénérationnel, constitutif de la construction identitaire des individus, et donc, des sociétés qu’ils forment. Le soutien aux aidants familiaux participe donc à la construction sociale.
Enfin, il s’agit de soutenir les aidants car ils constituent un public fragilisé à risque. La prise en charge d’une personne âgée a un impact sur la santé physique et psychologique de l’aidant. Il existe une véritable pathologie de l’aidant : asthénie croissante, surmenage, insomnies, stress, dépression, risque plus élevé de pathologies cardio-vasculaires et cancéreuses.
Au plan social, les aidants familiaux souffrent d’isolement et de solitude, ont des activités de loisirs réduites et des risques plus importants de difficultés financières. Or, il est nécessaire de préserver la santé physique et psychique des aidants pour permettre qu’ils restent aidant.
Le soutien aux aidants familiaux est non seulement le garant de solidarités intergénérationnelles ou de liens sociaux mais implique aussi des solutions d’allégement en termes de politique vieillesse et de prise en charge financière de nos personnes âgées.
LÉGITIMITÉ D’UN PROJET VACANCES
S’il est indispensable d’encourager la reconnaissance des aidants familiaux, il est primordial de prendre en compte leur besoin de répit.
Les aidants ne s’autorisent pas à penser aux vacances car ils n’envisagent pas de solution de remplacement satisfaisante auprès de la personne âgée qu’ils soutiennent. Par ailleurs, ils ne savent pas toujours où s’adresser.
Quatre réponses peuvent être apportées à la question : « Pourquoi des vacances pour les aidant familiaux ? »
Les interrogations, les craintes et résistances visées dans les actions d’aide aux aidants peuvent apparaître en périphérie d’un projet destiné à l’aidant. Il paraît plus facile d’accompagner l’aidant sur ces questions par le biais d’un projet dynamique qui le concerne.
La mise en œuvre d’un projet vacances, dans l’objectif de soulager les aidants, repose sur un levier puissant : celui du plaisir.
La loi du 29 juillet 1998 relative à la lutte contre les exclusions stipule que « l’égal accès de tous, tout au long de leur vie (…) aux vacances et aux loisirs constitue un objectif national ». Pour cette seule raison, l’aide au départ en vacances des aidants familiaux, public manifestement exclu des vacances, est légitime.
Enfin, ce soutien permet de donner un contenu à la notion de « droit au répit ». Les aidants se sentent souvent coupables de revendiquer du temps pour eux. Bien plus que du répit, les aidants familiaux ont besoin de temps pour eux.
ACTIONS PROPOSÉES PAR VACANCES OUVERTES
Les aidants intéressés doivent contacter Vacances Ouvertes qui pourra leur proposer plusieurs types d’accompagnement selon leurs besoins :
Une aide logistique dans la recherche d’une éventuelle solution de remplacement pour la personne aidée (principalement mise en relation avec le CLIC — Centre Local d’Information et de Coordination) et dans la recherche d’un lieu de vacances. Une aide financière, versée sous conditions de ressources.
Les aidants construisent ensuite leur projet de vacances (liberté quant au type de séjour, à la destination, …).
Vacances Ouvertes peut également soutenir des structures qui prévoient des séjours collectifs avec des aidants (ou des aidants et les personnes aidées) ou qui envisagent simplement d’accompagner des aidants dans la construction d’un projet vacances.
CONCLUSION
La nécessité de soutenir les aidants est désormais admise par tous.
Ces soutiens se heurtent encore trop souvent, malheureusement, à un écueil majeur : celui de convaincre les aidants de bénéficier de l’action.
Vacances Ouvertes cherche donc à mettre en place un dispositif simple d’accès, adapté et concret dont l’objectif principal est de permettre aux aidants un temps de répit, de prendre du temps pour soi.
Proposer un projet vacances comme outil a une action d’aide aux aidants ne va pas de soi. il s’agit d’une approche radicalement nouvelle de l’aide aux aidants. A ce titre,
MONTER UN PROJET DE VACANCES POUR LES AIDANTS FAMILIAUX RELÈVE D’UNE VÉRITABLE INNOVATION SOCIALE.
Transmis par Raoul Griffault
Une approche intéressante de la maladie
Publié le 06 octobre 2008 à 08:59Paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Nous avons en son temps fait part de notre lecture de l’ouvrage de Thierry Janssen intitulé « La solution intérieure » paru chez Fayard (Le Parkinsonien Indépendant n°30 de septembre 2007)
Son approche de la maladie est suffisamment originale pour nous donner quelques clés et nous aider à trouver nos propres solutions à toutes formes de maladie.
Dans une interview orale sur Internet, il exprime clairement son point de vue, qui peut nous donner espoir dans une réduction de nos difficultés si nous essayons de suivre ses conseils.
Si vous êtes intéressés, vous pouvez visiter le site suivant :
http://www.lanutrition.fr/Thierry-Janssen-La-Force-des-emotions-a-1918.html
Jean GRAVELEAU
graveleau.jean2@wanadoo.fr
La personne de confiance
Publié le 04 octobre 2008 à 12:11Paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Le mercredi 4 juin, l’Espaces des Usagers du CHU de Nantes proposait une conférence-débat sur la personne de confiance avec pour intervenant Dr Annie Rochedreux du service de soins palliatifs et soins de support et Isabelle Marcoux de l’unité de recherche en sciences humaines et sociales appliquées en cancérologie.
Dans le cadre du droit des patients, depuis mars 2002, il est fait obligation au personnel de l’hôpital que le patient puisse désigner une personne de confiance qui va intervenir en quelque sorte comme porte-parole. Dans certains établissements privés, la demande de désigner une personne de confiance se fait lorsque l’on remplit le questionnaire d’entrée, à l’hôpital, cette démarche est menée par les infirmières qui vont prendre le temps de dialoguer avec le patient car désigner une personne de confiance demande réflexion.
La personne de confiance jouera le rôle d’intermédiaire entre le patient et l’équipe médicale et va intervenir comme un nouvel acteur tout au long des soins. Sa présence est d’autant plus importante que le patient souffre d’une maladie grave ou incurable et n’est pas toujours dans la capacité de recevoir les informations du corps médical ou d’assumer toutes les démarches dans l’établissement.
André apporte son témoignage. Il a accompagné un ami qui souffrait d’une maladie orpheline et était atteint d’une perte d’autonomie qui le rendait « légume » alors qu’il conservait une vivacité intellectuelle. Au fil des mois André a intégré l’équipe de soins palliatifs et a contribué à offrir à son ami une fin de vie apaisée et à défendre sa dignité. De cette expérience qui exige une grande implication et une grande disponibilité, on n’en sort pas indemne nous dit-il. Par sa présence, il a joué ce rôle d’intermédiaire, il a aidé le personnel à mieux comprendre le malade pour mieux prendre les décisions et a participé à créer de l’harmonie autour du patient.
Anne, infirmière, intervient pour apporter le point de vue du service du Centre Gauducheau et nous fait part de ses interrogations : quelle place pour ce nouveau partenaire dans la prise en charge ?
- dans un premier temps, l’infirmière propose au patient de désigner une personne de confiance : réponse favorable 9 fois sur 10 et souvent le conjoint. Ensuite, elle informe la personne de confiance à quoi elle s’engage (démarche chronophage : compréhension de l’enjeu, préparation de l’usager, temps de la réflexion)
- difficultés après désignation :- identification de la personne de confiance, faire sa connaissance, ajuster les rôles, équilibre à trouver, « activation » de la personne de confiance : elle est sollicitée par l’équipe, mais souvent difficultés à être impliquée.
- Reste la question de l’information de l’état du malade tout en conservant le secret médical ?
- Les avantages : facilité de prise de décision, surtout en phase terminale, accompagnement de qualité, reconnaissance des proches, meilleur respect du patient.
En conclusion : encore des efforts à faire pour former les soignants et informer les usagers.
Annie Rochedreux nous précise la mission et les droits de la personne de confiance. Toute personne majeure hospitalisée (à l’exclusion des mineurs et des personnes sous tutelle) choisit librement soit un membre de sa famille, soit un proche, soit le médecin traitant comme personne de confiance. La désignation se fait par écrit, sur fiche spéciale, elle est valable pour la durée du traitement.
L’objectif est d’être soutenu moralement tout au long de sa prise en charge. La personne de confiance aide à prendre les décisions concernant sa santé et est garante du droit.
Sa mission : accompagner dans les démarches dans l’établissement et participer aux décisions thérapeutiques. Elle peut assister aux entretiens médicaux (sauf si le patient ne le souhaite pas). Le médecin ne peut refuser sa présence et ne peut opposer le secret médical.
La personne de confiance est consultative dans les situations où le patient est hors d’état d’exprimer sa volonté et l’équipe médicale n’est pas tenue à suivre ses indications.
Le droit à l’information est octroyé à la personne de confiance en cas de diagnostic ou pronostic graves (sauf si le patient s’oppose à cette information).
L’information donnée à la personne de confiance ne dispense pas d’informer la famille et les proches.
L’avis de la personne de confiance prévaut sur celui de la famille.
Lors d’un échange, on est venu à parler des limites du rôle de la personne de confiance qui n’a qu’un rôle consultatif auprès de l’équipe médicale pour traduire les volontés du patient lorsque celui-ci n’est plus à même de s’exprimer. Ce qui est très frustrant. D’où la nécessité, pour ceux qui le désirent, de rédiger sur papier libre les « directives anticipées ». Toute personne majeure peut rédiger des directives anticipées pour le cas où elle serait un jour hors d’état d’exprimer sa volonté. Ces directives anticipées indiquent le souhait de la personne relatif à sa fin de vie concernant les conditions de la limitation ou l’arrêt du traitement, datées et signées elles sont valables trois ans. Elles sont révocables à tout moment.
Pour finir, Isabelle Marcoux nous dresse un tableau comparatif sur la personne de confiance dans le cadre des décisions médicales de fin de vie entre la France, le Canada et les Pays-Bas, sur les mesures existantes pour faire valoir les volontés de soins en fin de vie et les prises de décisions de limitation de traitement. Il en ressort qu’en France il y a moins d’information d’une manière générale et que la loi est plus restrictive.
A la question, la personne de confiance est-elle un bon représentant de la volonté de la personne malade ?
Un premier constat, les proches font de meilleurs représentants que le médecin traitant (disponibilité).
On remarque aussi que, généralement, plus on est malade et plus on est en demande de soins et les directives anticipées, souvent rédigées hors contexte médical, peuvent être remises en cause. Il existe une réaction STP (stress post traumatique) chez les personnes qui ont participé aux décisions. La présence de directives anticipées diminue l’impact du stress, les discussions préalables et une meilleure connaissance des préférences allègent le fardeau de la décision.
On constate qu’un proche sur deux ne veut pas participer au processus de décision.
Quant au droit à l’information, la réponse est que l’on peut tout dire mais pas n’importe comment.
En conclusion, être la personne de confiance est un engagement qui ne se prend pas à la légère. Accompagner une personne malade exige de s’adapter au travail d’une équipe médicale, d’être le porte-parole auprès de la famille et peut demander une grande disponibilité
Proposé par Guy SEGUIN
guymaick@wannadoo.fr
La musicothérapie
Publié le 03 octobre 2008 à 10:39Article par dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Laurence Marie, pionnière en musique thérapeutique
Par Emmanuelle Chapados de L’Étoile, le 7 juin 2008
Laurence MARIE allège la souffrance et illumine des vies avec sa harpe. Elle pratique la harpe thérapeutique et la harpe thérapeutique vibroacoustique au Conservatoire de musique Rivière Chocolat et à l’École Camille Vautour de Saint-Antoine. Elle se rend aussi parfois chez des gens qui ne peuvent pas se déplacer et accueille des clients chez elle dans son petit bureau à Shédiac.
« La musique thérapeutique est un art basé sur la science des sons. C’est de la musique acoustique jouée ou chantée sur mesure pour les besoins immédiats du client. Pour moi, c’est d’arriver par les quatre principes : l’utilisation d’éléments intrinsèques de la musique live afin de créer un environnement qui favorise la guérison, les vibrations, la résonance et l’entraînement, à quelque guérison, que ce soit au niveau physique, mental, émotionnel, psychologique, spirituel », explique Mme MARIE.
Avec les enfants, elle trouve que la harpe thérapeutique est ce qu’il y a de mieux, car elle peut utiliser une méthode interactive avec eux alors qu’avec la thérapie vibroacoustique, le patient doit rester immobile sur un matelas spécial. Durant la thérapie vibroacoustique, la harpe de Laurence est amplifiée jusque dans les quatre hauts parleurs situés au niveau du bassin, de la poitrine et des deux côtés de la tête dans le matelas. Cela fait en sorte que la personne entend la musique et la ressent. Laurence témoigne des bienfaits de ces thérapies au niveau de la douleur, du stress, du contrôle des tremblements dus à la maladie de Parkinson et de la tension artérielle, entre autres. Elle dit aussi réussir parfois à sortir des enfants de leur autisme.
« Ce qui marche dans ce genre de thérapie (vibroacoustique), c’est les vibrations de la harpe. La harpe est l’instrument qui vibre le plus et quand tu es sur le matelas, tu ressens les vibrations, physiquement, mais aussi aux autres niveaux. », Ajoute-t-elle.
Laurence MARIE travaille dans le domaine de la santé depuis la jeune vingtaine. Née en France, elle est partie étudier et travailler en Angleterre à l’âge de 18 ans. Ce pays était tellement à court d’infirmières qu’il a payé sa formation. Elle a plus tard immigré au Canada avec son mari et sa fille. Mme MARIE a joué du piano et de la guitare jusqu’à l’âge de 13 ans, quand sa mère a décidé qu’elle ne jouerait plus. Adulte et mère à son tour, elle s’est fait plaisir et a « soigné son cœur blessé » par cette interdiction en obtenant, armée de son violon et son archet, un baccalauréat en musique à l’Université de Moncton. Elle a aussi, par la suite, étudié en homéopathie et en naturopathie à Montréal.
« À un moment donné, j’avais pensé que ce serait intéressant de pouvoir utiliser mes connaissances dans les deux domaines ensemble, d’utiliser la musique comme moyen de guérison » , partage Laurence.
Elle est donc retournée aux études pour obtenir son certificat de praticienne de harpe thérapeutique au « International Harp therapy program » de San Diego en 2001 et son certificat de praticienne de harpe thérapeutique vibroacoustique en 2006. Elle a dû faire des stages pratiques dans des hôpitaux et des centres de soins à San Diego, mais aussi à l’hôpital Georges‑L.-Dumont de Moncton et à l’hôpital de Sainte-Anne-de-Kent.
Elle est de l’avis que le milieu hospitalier du Nouveau-Brunswick, à comparer à celui des provinces comme l’Alberta et le Manitoba, est encore fermé aux thérapies alternatives ou complémentaires du genre. Selon Mme MARIE, les infirmières et certains médecins qui l’ont côtoyée appuient son travail. Ils ont vu des malades aux soins palliatifs mourir paisiblement et sans médicaments, les patients et les travailleurs de sections entières de l’hôpital plus calmes et les parents des malades avoir un moment de répit quand elle jouait sa harpe. Elle n’a tout de même pas réussi à obtenir un poste à l’hôpital Georges‑L.-Dumont comme elle aurait souhaité.
« C’est la bureaucratie qui bloque ça. Ce qui n’aide pas c’est qu’on est habitué que tout soit gratuit pour les soins médicaux. Soit le gouvernement ou les assurances payent. Ça ralentit la clientèle comme quand les massothérapeutes et les chiropraticiens ont commencé, mais une fois que les assurances ont réalisé que ça valait la peine, la clientèle s’est faite… et là je suis la seule ici (musicienne thérapeute). C’est pour ça que je suis une pionnière », précise Mme Marie.
La harpe thérapeutique à elle seule ne permet pas à Laurence de gagner sa vie. Elle est aussi traductrice autodidacte. Elle souhaite continuer à être musicienne thérapeutique au moins jusqu’à ce qu’il y ait une relève qui puisse se charger de ses patients. Elle sourit en disant que maintenant qu’elle fait ce travail, elle n’est plus « stressée » ni déprimée par son travail. Elle ajoute que c’est le plus beau travail qu’elle a fait de sa vie.
Laurence Marie
Infirmière
Harpiste
Musicienne thérapeute au Conservatoire de musique Rivière Chocolat
Diplômée de l’Université de Moncton en musique
Lu par Henri MINAREThenri.minaret@orange.fr
Effets durables des substances addictives : un nouveau mécanisme mis au jour
Publié le 01 octobre 2008 à 08:37Article paru dans LE PARKINSONIEN INDÉPENDANT n°34 – septembre 2008
Jean-Antoine Girault, Directeur de l’Institut du Fer-à-Moulin (U839), centre de recherche de l’Inserm et de l’Université Pierre- et Marie-Curie, et ses collaborateurs viennent de mettre au jour un nouveau mécanisme moléculaire qui explique l’influence, sur le cerveau, de substances telles que la cocaïne.
Les substances qui entraînent une dépendance (substances addictives) telles que la cocaïne, la morphine, les amphétamines exercent leurs effets sur le cerveau en détournant un système normal d’apprentissage auquel participe la dopamine, un transmetteur de « messages » chimiques entre neurones. Cet apprentissage fait notamment intervenir des modifications d’expression de gènes dans des régions cérébrales bien précises. Jean-Antoine Girault, Directeur de recherche à l’Inserm et son équipe viennent de mettre en évidence un nouveau mécanisme par lequel la dopamine est à l’origine de ces modifications au niveau du noyau des neurones. Ces travaux, publiés dans la revue Nature à l’adresse http://dx.doi.org/10.1038/nature06994, permettent de mieux comprendre les mécanismes normaux d’apprentissage et leurs « détournements » par les substances psychoactives. Ils pourraient aussi ouvrir, à terme, de nouvelles perspectives pour le traitement de maladies dans lesquelles la dopamine est impliquée.
Les drogues telles que la cocaïne ou la morphine, qui induisent une dépendance, exercent leurs effets addictifs en détournant le circuit cérébral dit “de la récompense”, dont la dopamine est un acteur majeur. La libération de dopamine dans le cerveau est en effet provoquée directement par la consommation de telles substances. Ce « signal dopamine » est alors interprété à tort par le cerveau comme ayant une valeur positive de récompense. En effet, normalement, la libération de dopamine est observée, lors de stimuli annonçant une récompense naturelle, comme la consommation de nourriture appétissante. La dopamine permet le fonctionnement normal de certaines régions du cerveau (le striatum). Elle facilite l’apprentissage de mouvements et joue un rôle dans la motivation. Ainsi, l’augmentation artificielle des taux de dopamine consécutive à la consommation d’une drogue, entraîne une stimulation chimique directe du circuit de la récompense. Cette hyperstimulation participe au besoin sans cesse accru, et irrépressible chez les sujets dépendants, de reproduire les conduites ayant amené à la prise de drogue.
Différents travaux ont montré que les effets durables des drogues sont dus à des changements d’expression de gènes dans les neurones sur lesquels agit normalement la dopamine. C’est pourquoi “la question à laquelle nous nous sommes intéressés est : Comment précisément la dopamine contrôle l’expression des gènes ?”, explique Jean-Antoine Girault.
Dans les travaux publiés aujourd’hui dans Nature, les chercheurs apportent probablement une partie de la réponse. Ils mettent en effet en évidence une nouvelle voie de signalisation impliquant plusieurs enzymes spécifiques, des protéines phosphatases, activée par la dopamine et aboutissant à une modification de la chromatine, ce matériel génétique présent dans le noyau des neurones. Ils montrent en particulier que, dans une région du cerveau appelée striatum, une protéine, la DARPP-32 s’accumule dans le noyau des neurones lorsqu’une souris reçoit une injection de cocaïne, d’amphétamine, ou de morphine. Les chercheurs observent ensuite que, lorsque la séquence d’acides aminés qui compose la protéine DARPP-32 est mutée sur un seul acide aminé, les souris sont moins sensibles aux drogues. De plus, les auteurs montrent que cette protéine n’est pas uniquement mise en jeu par des drogues, mais intervient aussi dans l’apprentissage d’un geste très simple, qui consiste, pour la souris, à mettre son museau dans un petit trou pour obtenir un peu de nourriture. Cet apprentissage suffit en effet à entraîner l’accumulation de DARPP-32 dans le noyau des neurones du striatum. Et, de la même manière, la mutation ponctuelle de la protéine DARPP-32 diminue la motivation pour obtenir de la nourriture après un tel apprentissage.
Ce travail élucide un nouveau mécanisme par lequel la dopamine contrôle l’expression de gènes dans les neurones. Il met en évidence l’importance de ce mécanisme dans les effets durables des drogues et permet également de déterminer la cascade des événements au niveau du neurone, qui président à l’apprentissage normal contrôlé par le circuit de la récompense. Ces résultats suggèrent des approches de recherche nouvelles dans le domaine du traitement de la dépendance aux drogues, et de certaines maladies mentales, pour lesquelles la dopamine est soupçonnée de jouer un rôle. Cette connaissance plus fine des mécanismes d’action de la dopamine au niveau moléculaire vise aussi à améliorer le traitement de la maladie de Parkinson, dans laquelle le rôle de la dopamine est central.
Source : NewsPress
article de La Revue de presse de Première ligne :
http:/premièreligne.ch/blog/2008/05/26
En savoir plus sur le Recherche de la Transmission Neuronale
Publié le 29 septembre 2008 à 12:58Article paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Dans le cerveau humain, 100 milliards de neurones communiquent via 100.000 milliards de connexions, « les synapses ». C’est à cette jonction que se joue la communication neuronale. Or depuis dix ans, celle-ci pose problème aux spécialistes du cerveau : la vitesse de circulation de l’information apparaît bien supérieure aux capacités de transmission des synapses… Un mystère enfin résolu.
Notre cerveau va très vite, par exemple il faut seulement 120 millisecondes pour répondre à une stimulation visuelle. Le parcours de l’influx nerveux n’est pas de tout repos, notamment au niveau des connexions entre neurones et synapses.
Lorsqu’un neurone émetteur est stimulé par un signal électrique (influx nerveux) il libère des substances chimiques (neurotransmetteurs) dans la synapse. Les neurotransmetteurs se fixent au niveau des récepteurs du neurone qui reçoit le message. Cela provoque un changement de l’activité électrique de ce neurone d’où un nouveau signal qui diffuse à travers l’enchevêtrement des cellules cérébrales.
Or on sait depuis une dizaine d’années que les récepteurs changent de configuration en présence d’un neurotransmetteur et ne peuvent répondre à une deuxième stimulation pendant une centaine de milliseconde. Les synapses transmettent bien l’information mais beaucoup trop vite pour que les récepteurs retrouvent leur activité,
C’est en 2002 que Daniel CHOQUET, directeur du laboratoire Physiologie cellulaire de la synapse de Bordeaux et ses collaborateurs font une importante découverte : au niveau des synapses les récepteurs, sur lesquels se fixent les neurotransmetteurs, ne sont pas figés comme on l’a toujours cru, mais ils bougent sans cesse.
L’équipe de Daniel CHOQUET décide d’observer ce qui se passe dans la fente synaptique, espace de 10 à 40 mm.¹ entre deux neurones. Les neurobiologistes s’associent alors à l’équipe de Brahim LOUNIS du Centre de Physique moléculaire optique et hertzienne également de Bordeaux, afin que celle-ci leur fournisse des techniques de détection et de suivi de molécules individuelles dans les neurones vivants,
Six ans plus tard les résultats sont détonants : les chercheurs ont découvert que la mobilité des récepteurs joue, en réalité, un rôle important dans le transfert de l’information neuronale et qu’elle serait la clé de l’étonnante rapidité avec laquelle le cerveau réagit à la moindre stimulation
Des essais ont été étudiés sur les récepteurs à glutamate du rat et ont permis de démontrer que ces récepteurs ne sont pas statiques et que ces mouvements rapides jouaient peut-être un rôle dans la transmission synaptique.
II fallait s’en assurer. Une série de manipulations fut entreprise : excitations au laser, utilisation d’optiques de très haute qualité et de détecteurs ultrasensibles, puis analyse d’images, L’analyse n’est pas simple du tout dit D. COCHET mais elle a porté ses fruits : les chercheurs découvrent que les récepteurs peuvent se déplacer de plusieurs micromètres à l’intérieur et à l’extérieur de la membrane synaptique. En quelques millisecondes, le récepteur est capable de se mouvoir d’un bout à l’autre de la synapse résume le scientifique.
La découverte de ce rôle des récepteurs est majeure pour la compréhension de certains troubles neurologiques ou psychiatriques comme la maladie d’Alzheimer, de Parkinson, les Tocs, les Dépressions.,. qui sont dus à une mauvaise communication entre neurones
La prochaine étape : Vérifier ces hypothèses dans des conditions plus physiologiques, à plus grande échelle, sur des tranches de cerveaux animaux intacts ou sur des modèles développant ces pathologies, confie Daniel CHOQUET.
Ces travaux ouvrent la voie à de nouvelles pistes de recherche à exploiter. Nous devons également mieux identifier les pathologies concernées.
Les applications médicales ne sont pas pour tout de suite. Il s’agit de maladies humaines, or nous travaillons toujours sur des modèles animaux, rappelle Daniel CHOQUET
¹ nm : mètre divisé par un milliard
Source ; Science et Vie N° 1091 — août 2008 Lu et résumé par
Jacqueline GÉFARD-LE BIDEAU
Une accélération du signal nerveux cérébral en cause dans la maladie de Parkinson
Publié le 28 septembre 2008 à 19:53Article paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Travaux publiés le 10 juillet dans la revue Journal of neurophysiology
Chercheur Thomas BORAUD – 05 57 57 47 95
Le signal nerveux dans les cerveaux atteints par la maladie de Parkinson est plus rapide que dans les cerveaux sains. Ce résultat est surprenant car la maladie entraîne notamment un ralentissement moteur. Il a été obtenu sur un modèle animal par l’équipe du Laboratoire mouvement adaptation cognition (CNRS/ Universités Bordeaux 1 et 2). De nouvelles stratégies thérapeutiques viseront désormais à ralentir la transmission du signal nerveux.
La maladie de Parkinson est une maladie neuro-dégénérative qui touche environ 4 millions de personnes dans le monde. Elle apparaît généralement vers la cinquantaine et entraîne des troubles moteurs : rigidité, tremblement et ralentissement moteur. Il n’existe pas de traitement curatif de la maladie. Les traitements existants ont pour but de corriger les symptômes du patient, en particulier moteurs.
La maladie résulte de la dégénérescence des neurones dopaminergiques d’une zone cérébrale appelée « substance noire compacte ». Ces neurones fournissent normalement de la dopamine, un neurotransmetteur(1), à un réseau de neurones appelés ganglions de la base, impliqués dans le contrôle des mouvements. Ce réseau neuronal fait partie d’une boucle de régulation connectée au cortex moteur. La disparition des neurones dopaminergiques entraîne le dysfonctionnement du réseau et l’apparition des troubles moteurs. Les caractéristiques de ce dysfonctionnement sont encore mal connues.
L’équipe de recherche dirigée par Thomas Boraud étudie le dysfonctionnement parkinsonien à l’aide d’une technique électrophysiologique appelée « enregistrements multicanaux multiélectrodes ». Comme son nom l’indique, cette technique permet de réaliser des enregistrements simultanément dans plusieurs structures du cerveau, avec plusieurs électrodes. L’objectif est d’analyser l’organisation générale de la transmission du signal dans un réseau. Les chercheurs ont ainsi suivi le signal électrophysiologique qui est transmis depuis le cortex dans tout le réseau neuronal, à travers les ganglions de la base. Ils ont appliqué cette technique chez le rat éveillé et libre de ses mouvements dans deux conditions expérimentales : sur un rat « normal » et sur un modèle animal de la maladie de Parkinson(2).
L’équipe bordelaise montre que la transmission du signal électrique est significativement plus rapide chez les animaux « parkinsoniens » que chez les animaux normaux. Ce résultat relativement inattendu est contre intuitif puisque cette accélération du signal électrique est corrélée au ralentissement moteur des animaux.
Le ralentissement parkinsonien résulte donc d’une accélération excessive de la transmission du signal dans le réseau. Cette découverte pourra avoir des conséquences thérapeutiques directes puisqu’il s’agit maintenant pour les scientifiques de chercher à ralentir cette transmission dans le réseau neuronal.
Lu par Henri MINARET
henri.minaret #064;orange.fr
1 Un neurotransmetteur est une molécule servant de messager qui permet aux neurones de communiquer entre eux dans le cerveau en transmettant un signal électrique.
2 Le modèle animal de la maladie de Parkinson est couramment obtenu après déplétion dopaminergique par lésion à la 6‑OHDA.
Dynamic changes in the cortex-basal ganglia network after dopamine déplétion in the rat. Cyril Dejean, Christian E. Gross, Bernard Bioulac and Thomas Boraud. Basai Gang, Laboratoire mouvement, adaptation, cognition, (CNRS/Universités Bordeaux 1 et 2) et Laboratoire Franco-israélien de neurophysiologie et neurophysique des systèmes, Bordeaux. Journal of neurophysiology, 10 juillet 2008.
Chercheur Thomas BORAUD 05 57 57 47 95
Développement d’un nouveau modèle d’étude de la maladie de Parkinson : le rat transgénique alpha-synucléine.
Publié le 27 septembre 2008 à 13:37Article paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
La maladie de Parkinson est une maladie neurodégénérative caractérisée par la perte massive et progressive des neurones dopaminergiques de la substance noire pars compacta. Les mécanismes de la maladie sont encore méconnus. Cependant, dans la majorité des cas, la pathologie est due à une combinaison de facteurs environnementaux et une susceptibilité génétique. Dans 10% des cas, la maladie de Parkinson est héréditaire. Une dizaine de gènes ont été découverts comme étant associés à la pathologie. Ainsi le gène codant l’alpha-synucléine a été le premier à être associé à la maladie de Parkinson. Ce gène présente des mutations responsables d’une forme dominante de la maladie de Parkinson et il existe 3 mutations de ce gène.
Au laboratoire, nous avons développé un nouveau modèle animal, un rat transgénique exprimant le gène humain de l’alpha-synucléine doublement mutée. Chez notre rat, ce gène humain a été placé sous le contrôle du promoteur de l’enzyme de synthèse de la dopamine, la tyrosine hydroxylase. Ainsi nous espérons que notre rat développe progressivement les caractéristiques de la maladie de Parkinson. Nous souhaitons que notre rat exprime l’alpha-synucléine humaine mutée dans les structures dopaminergiques du cerveau telles que la substance noire, mais aussi qu’il présente les différents symptômes (moteurs, olfactifs, digestifs,…) de la pathologie.
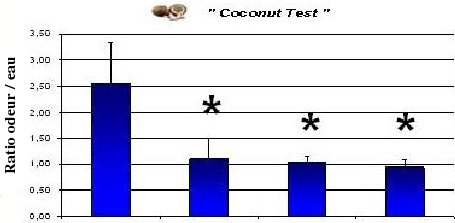
Au cours de ma première année de thèse, j’ai pu montrer l’expression de l’alpha-synucléine humaine doublement mutée dans différentes structures du cerveau (la substance noire, les bulbes olfactifs et le locus coeruleus) de rats transgéniques. Nos rats présentent une co-localisation de l’alpha-synucléine humaine et de la tyrosine hydroxylase de rat. Nous avons aussi mis au point un test olfactif basé sur la perception d’une odeur attractive pour le rat (le lait de noix de coco) afin de mettre en évidence un trouble de l’olfaction chez les rats transgéniques.
Durant ma seconde année de thèse, j’ai continué à caractériser notre modèle. J’ai testé le comportement de 5 rats transgéniques et 5 rats témoins tous les mois. Différents tests comportementaux sont ainsi réalisés. Il y a tout d’abord des tests moteurs. Le rotarod consiste à faire tourner les rats sur un axe à vitesse constante ou accélérée pour tester la coordination motrice des rats. Le stepping test consiste à tirer le rat par le train arrière sur une moquette et à compter le nombre de rétablissements posturaux des pattes antérieures pour analyser l’initiation des mouvements. Nous avons aussi mis au point au laboratoire un test d’entrée dans la cage. Pour ce test, nous apprenons aux rats lorsqu’ils sont jeunes à rentrer dans leur cage. Ensuite nous chronométrons le temps dont ils ont besoin pour réaliser ce test. Nous réalisons des tests neurologiques pour analyser les réflexes des rats.
L’analyse de tous ces tests a montré que nos rats transgéniques présentent des troubles moteurs à partir de 20 mois. En effet, dans le test d’entrée dans la cage, les rats transgéniques ont besoin de significativement plus de temps que les rats témoins à partir de 20 mois (Fig.1). De même, dans les tests neurologiques, les rats transgéniques sont moins réactifs que les rats témoins à partir de 20 mois.

Fig 1 : Test d’entrée dans la cage. Les carrés bleus correspondent aux rats transgéniques et les triangles noirs aux rats témoins.
Ces résultats sont encourageants et nous confortent dans l’hypothèse que notre rat est un bon modèle pré-clinique de la maladie de Parkinson.
Par ailleurs, lorsque les rats ont atteint 25 mois, ils sont sacrifiés pour que leur cerveau soit analysé. Les premiers résultats de cette étude immuno-histologique ont montré une plus forte expression de l’alpha-synucléine humaine doublement muté au niveau de la substance noire en comparaison avec des rats transgéniques plus jeunes. J’ai ainsi pu observer des agrégats d’alpha-synucléine dans des neurones de la substance noire des rats transgéniques
résultats de cette étude immuno-histologique ont montré une plus forte expression de l’alpha-synucléine humaine doublement muté au niveau de la substance noire en comparaison avec des rats transgéniques plus jeunes. J’ai ainsi pu observer des agrégats d’alpha-synucléine dans des neurones de la substance noire des rats transgéniques
(Fig 2 :Agrégats d’α‑syn).
Un marquage à la thioflavine a aussi permis de mettre en évidence la présence d’agrégats protéiques (Fig3) au niveau des bulbes olfactifs de rats âgés de 20 mois. Il me faut confirmer ces résultats chez les rats de 25 mois et au niveau de la substance noire.
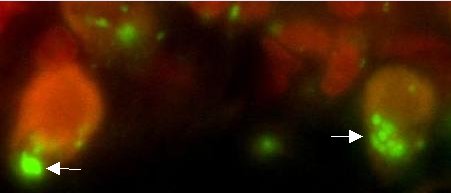
Fig. 3 : Marquage des agrégat protéiques dans les neurones des bulbes olfactifs d’un rat trangénique
J’ai poursuivi l’analyse de la fonction olfactive des rats grâce au test de la noix de coco. Nous avons augmenté le nombre de rats testés pour obtenir des résultats significatifs. Nous avons testé les rats de 2 à 25 mois. Ainsi nous avons pu montrer que les rats transgéniques présentent un trouble de la fonction olfactive à partir de l’âge de 6 mois (Fig4). Ce symptôme se poursuit jusqu’à 25 mois.
Le trouble de l’olfaction est l’un des symptômes précoces de la maladie de Parkinson. Notre modèle présente plusieurs caractéristiques de stades précoces de la pathologie. L’appareil digestif des rats du groupe sacrifiés à 25 mois est étudié par l’équipe INSERM U913 dirigée par M. Neunlist afin qu’ils analysent l’expression de l’alpha-synucléine au niveau du tube digestif. En effet, les troubles digestifs sont aussi l’un des symptômes précoces de la maladie de Parkinson.
La maladie de Parkinson étant toujours incurable, le développement d’un modèle pré-clinique de la pathologie semble très intéressant. En parallèle de la recherche de nouvelles stratégies thérapeutiques, la recherche de marqueurs précoces de la maladie pourrait aider au diagnostic et à la prise en charge rapide des malades.
Rédigé par Cécile BOYER
INSERM U 643
Cécile BOYER est invitée, du 15 au 19 novembre 2008, à présenter ses travaux au 38ème Congrès de la Society for Neuroscience qui se tiendra à Washington — États-Unis.
Nous rappelons que cette jeune chercheuse est subventionnée par « CECAP Recherche ».
Jacqueline GEFARD-LE BIDEAU
Éditorial
Publié le 26 septembre 2008 à 08:58Article paru dans LE PARKINSONIEN INDÉPENDANT N°34 – septembre 2008
Voici revenue la rentrée, le retour des vacanciers à leurs préoccupations quotidiennes faites d’inquiétudes pour l’avenir, le pouvoir d’achat qui se délite, mais aussi la santé de son proche parent –ou la sienne– qui ne s’améliore pas … Enfin rien que des nouvelles pas très nouvelles et qui ne donnent pas un moral extraordinaire.
Vous me trouvez bien pessimiste ? Je vous ai plus habitué à des édito dynamiques voire optimistes … je dois, moi aussi, sans doute, vivre un passage à vide au moment de vous écrire mon pensum trimestriel.
Il est vrai que nous avons eu quelques difficultés, Jacqueline et moi, pour remplir intelligemment ce numéro : l’inspiration n’était pas présente au rendez-vous et nous avons du battre le rappel auprès de nos correspondants pour le construire : Qu’ils soient remerciés pour leur vigilance attentive à la lecture ardue des publications scientifiques ou sociales.
Il y a déjà presque neuf ans que nous avons lancé cette revue sans apport ni aide financière ou technique. Le pari n’était pas gagné d’avance et nous l’avons rempli pour vous et avec vous, nos lecteurs fidèles et assidus. Mais l’usure du temps se fait sentir malgré une volonté persistante de vous informer le plus sérieusement possible.
Serais-je à la croisée des chemins ? Ais-je toujours la foi chevillée au corps que ce que nous faisons apporte un plus aux lecteurs ? Telle est bien la question que je me pose devant cette page blanche. Peut-être ai-je trop donné l’impression qu’il était facile de réaliser cet objectif trimestre après trimestre ?
Et pourtant, je continue à croire qu’il m’est possible de traiter avec cette fichue compagne et que je peux la dominer par l’esprit. A ce propos, je vous redonne les références d’un livre qui m’a fasciné : « La Solution Intérieure » de Thierry Janssen chez Fayard.
Mais ce combat de chaque jour demeure très individuel et ne peut être transmis aux autres : ce n’est pas un médicament que l’on distribue avec une ordonnance.
Et cela me désespère d’autant plus devant la tâche que je me suis donné de vous transmettre un maximum d’outils pour retarder le plus longtemps possible les effets pervers de cette fichue maladie.
Bonne rentrée malgré tout. Je vais garder cette phrase optimiste de l’éditorial précédent :
« Je suis d’abord une personne avant d’être un malade.
Ce n’est pas marqué Parkinson sur mon front » nous déclare une lectrice
Jean GRAVELEAU
graveleau.jean2@orange.fr
Actualites De L’Association De Parkinsoniens Des Deux Sèvres
Publié le 09 juillet 2008 à 08:26Paru dans LE PARKINSONIEn INDÉPENDANT n°33 — juin 2008
Le 11 avril 2008 nous avons célébré la naissance de James Parkinson. Deux ergothérapeutes de la maison des Handicapés de Niort sont venues faire connaître nos droits en tant que malades, un exposé clair et précis, concret a vivement intéressé. De plus des solutions ont été proposées pour compenser les handicaps : enfile – bouton, cuillère-tournante ; comment obtenir une carte pour stationner, une carte d’invalidité, les droits en matière d’impôts ; comment avoir accès à l’ile de Ré gratuitement.
Cette réunion était ouverte à tous relayée par les journaux locaux ce qui nous a amené beaucoup de contacts et de nouveaux adhérents.
Le repas prévu au début du mois de juin nous permettra de mieux connaître les nouveaux adhérents et nous comptons sur eux pour nous apporter des idées nouvelles.
Grand projet de l’automne prochain (si chacun a du temps libre et peut se déplacer et… ) nous envisageons la venue du professeur Derkinderen, neurologue au CHU de Nantes, pour nous parler de la maladie de Parkinson. Surement à Niort ( 79 ) car il nous faut trouver une grande salle, un parking facile…
Coté festif nous sommes en attente. La belote que nous organisons nous donne énormément de travail pour un résultat qui n’est pas toujours à la hauteur de nos espérances.
L’été est là, profitons des quelques moments où nous sommes bien , où nous pouvons nous mouvoir un peu mieux, et le moral se fait meilleur quand Parkinson nous oublie un peu.
Nicole DURET.
Association De Parkinsoniens Du Morbihan (A.D.P.M.)
Publié le 09 juillet 2008 à 08:18Paru dans LE PARKINSONIEN INDÉPENDANT n°33 — juin 2008
Le 04 Mars nous avons répondu à l’invitation de Mr BARIOT, Directeur de l’Hôpital local de MALESTROIT, pour une après-midi d’information sur la M.P. Un accueil chaleureux, un personnel attentif et pertinent dans ses diverses questions, apportaient à cette rencontre un échange riche en connaissances mutuelles.
Suite à cette réunion, l’Etablissement a souscrit un abonnement à notre revue et nous a adressé son journal interne relatant notre intervention.
Nous continuons nos interventions jusqu’en Juillet auprès de l’A.F.P.A. de Lorient et Vannes (deux adhérents se proposent de m’accompagner)
Le Comité de Commune du pays de GUER, nous invite à participer au FORUM DES SENIORS le 03 Juin. Nous y tiendrons un stand.
Le 29 Mai, assisterons à l’Hôpital de VANNES à la conférence sanitaire du territoire de santé N° 4.
Le 15 Mai, se tenait notre Assemblée Générale dans la charmante commune de GUEMENE-SUR-SCORFF. Mr Christian PERRON, Maire de GUEMENE et Conseiller Général, nous honorait de sa présence et nous félicitait pour nos actions auprès des malades.
Lors de cette A.G., après les votes (quorum atteint) , explication de nos décisions et actions, étude de nos futures activités, nous passons à l’élection du nouveau Bureau. Deux membres sont démissionnaires, pour cause de maladie
Mrs Hubert DENOS et Odon JUGUET.
NOUVEAU BUREAU
Président : Alain Kervella – 18 allée du Pargo – 56000 VANNES Tél. 02 97 63 15 64
Vice-Pdte : Geneviève Perraud — Pont-Touzic- 56540 St TUGDUAL Tél. 02 97 39 46 54
Vice-Pdt : Emile Collin — 51 rue du Château d’Eau — 56540 LE CROISTY Tél. 02 97 51 69 64
Secrétaire : Françoise Vignon — 21 rue de Bellevue — 56000 VANNES Tél. 02 97 47 65 30
Trésorière : Suzanne Collin – même adresse et Tél. qu’Emile Collin
MEMBRES
Joëlle Branellec – Eliane Daumas – Claudine Dupont – Jacqueline Kervella
Monique Lemee – Marie-Thérèse Martelot
Grâce à Mmes Collin et Perraud, venue des correspondants et presse locale. Un repas convivial et des chansons clôturaient cette Assemblée.
Association de Parkinsoniens du Finistère
Publié le 09 juillet 2008 à 08:08Paru dans LE PARKINSONIEN INDÉPENDANT n°33 — juin 2008
Tout en continuant la préparation de la semaine de vacances du CECAP (du 27 septembre au 4 septembre, à Loctudy, me contacter pour tous détails l’équipe a assuré les tâches habituelles :
- liLes points rencontre
- Les vacations téléphoniques
- Le 16 mars, la course cycliste organisée par le Vélo Club du Folgoët au bénéfice de la Recherche
- Le 12 avril une conférence sur la Maladie de Parkinson et la pompe Apokinon qui a réuni 200 personnes. Le docteur COUSTANS de l’hôpital de Quimper a vraiment captivé l’assistance, il a répondu aux nombreuse questions qui lui ont été posées. Le compte-rendu du Télégramme de Brest nous avalu un grand nombre d’appels téléphoniques.
L’hôpital de Quimperlé crée une Unité qui réservera des lits aux parkinsoniens. A cet effet, nous avons organisé le 14 Juin une conférence qui traitera des « Troubles de l’Humeur et de la Maladie de Parkinson » et de tout ce qui en découle. Ce sera encore certainement une journée très enrichissante.
Et … rappelons toujours la semaine de vacances et les A.G.. Nous attendons vos inscriptions avec impatience. Venez faire connaissance de ce joli coin de Bretagne…
Émilienne SIX
Association de Parkinsoniens de Loire Atlantique
Publié le 09 juillet 2008 à 07:50Paru dans LE PARKINSONIEM INDÉPENDANT n°33 — juin 2008
Notre AG s’est tenue le 29 mars. La participation a été meilleure, 77 adhérents présents ou représentés (43 présents et 34 pouvoirs) contre 56 l’année précédente (34 présents et 22 pouvoirs). Nous avons deux nouveaux membres dans notre CA, Dominique Drouet et Bernard Ehanno. Par contre, nous sommes encore sur le choc de l’annonce du départ brutal de notre ami Jean Jo, administrateur depuis un an. Une lettre émouvante de sa femme a été lue ; elle nous fait part de son immense regret de n’avoir pas su voir, de ne pas avoir été alertée, prévenue des risques… Et, à sa demande, pour que le suicide de Jean Jo ne soit pas vain, nous avons mis en place un comité de réflexion pour qu’une action de soutien psychologique soit mise en œuvre à la rentrée prochaine.
A cette AG, nous avons également débattu du soutien à la recherche et réaffirmé notre accord pour l’attribution d’une aide financière au professeur N’Guyen pour l’achat d’un appareil pour la SMTr (stimulation magnétique transcrânienne) et formulé le souhait de mettre en place un comité scientifique pour être mieux informés des différentes pistes de recherche et des demandes qui en découlent et pour nous guider dans le choix des aides à apporter aux divers types de recherche sans toutefois porter préjudice à l’indépendance que nous avons toujours revendiquée au sein du CECAP.
Quelques infos :
- une première prise de contact avec le CLIC d’Erdre et Gesvres pour préparer la journée du 26 novembre à Héric avec table ronde, forum et conférence,
- 20 mai, journée porte ouverte au CHU avec l’AEU (association de l’espace des usagers du CHU),
- 31 mai, congrès de gérontologie à La Baule, intervenante, notre secrétaire Annick Le Brun sur le thème « la souffrance de l’aidant »
- 21 septembre, journée festive au château de la Groulais à Blain,
- création de notre site web : http://pagesperso-orange.fr/ass.adpla/
Association de Parkinsoniens des Côtes d’Armor
Publié le 09 juillet 2008 à 07:40Paru dans LE PARKINSONIEN INDÉPENDANT n°33 — juin 2008
Avec l’arrivée du printemps, le département des Côtes d’Armor s’éveille.
Le départ a été donné par la tenue de son Assemblée Générale, le 5 Avril au restaurant des Quatre Chemins à BEGARD. Une trentaine d’adhérents avaient répondu présent à l’invitation.
Notre Présidente, Colette VEGUER a dressée le bilan des actions de l’année passée, et nous a annoncé son déména-gement vers un autre département, courant 2008. Collette reste présidente du CECAP.
Suite au vote par l’assemblée, les membres constituant le nouveau bureau sont :
Président : Sylvain BIELLE 9 rue Pasteur 22950 TREGUEUX
Secrétaire : Georges LECONTE 1 rue René Pleven 22580 PLOUHA
Secrétaire adjt : Michel CHAUFFOUR 36 rue des Anémones 22440 PLOUFRAGAN
Trésorière : Joelle GUENANEN 1 rue M.Fromal 22500 PAIMPOL
Trésorier adjt : Henry SEIGNEUR 36 rue de la Grange 22190 PLERIN
Déléguée CECAP : Colette VEGUER La rencontre 22430 St. JULIEN
Délégués régionaux :
Région Dinan : Pascale CHARLOT 5 Résidence de la Barrière 22100 LEHON
Région Plouha : Aimé LEMEUR Vieux Lizandré 22580 PLOUHA
Région St. Brieuc : Henry SEIGNEUR 36 rue de la Grange 22190 PLERIN
Région Painpol : Dorothee GUEZOU 28 bis avenue G. Le Bras 22500 PAIMPOL
René LEGAL Rue du Docteur Laennec 22950 TREGUEUX
Les quotidiens Ouest-France et le Télégramme, étaient présents à l’A.G.
Suite aux articles de presse, plusieurs nouveaux malades se sont manifestés et sont devenus adhérents de l’association
Pendant le sympathique et convivial repas qui suivit, les nouveaux adhérents ont fait connaissance et de nouvelles amitiés se sont nouées. Contacts et rendez-vous ont été pris.
Le 22 Avril, une première réunion de bureau a eu lieu à Trégueux afin de définir nos objectifs.
Grace à nos amis Aimé et Georges, l’association était présente au château de Lisandré près de Plouha, pour l’action EURODON.
Nous continuons à être présents dans les AFPA pour expliquer et faire comprendre ce qu’est la MP aux futurs auxiliaires de vie en formation ainsi qu’aux élèves des lycées d’enseignement professionnel. C’est par ces actions de communication que la MP sera mieux connue auprès du public qui trop souvent la confond avec Alzheimer.
D’autre part, c’est avec tristesse que nous avons appris le décès de Monsieur Roland CASTEX dont l’épouse a été la première Présidente de notre association et a oeuvré à son développement pendant de nombreuses années . Nous lui adressons, ainsi qu’à sa famille, toutes nos sincères condoléances.
Sylvain BIELLE
Association de Parkinsoniens d’Ille-et-Vilaine
Publié le 01 juillet 2008 à 09:57Association de Parkinsoniens d’Ille-et-Vilaine
Paru dans LE PARKINSONIEN INDÉPENDANT n°33 — juin 2008
Notre assemblée générale s’est tenue le 8 mars, à Chantepie. Une nombreuse assistance y a participé. Jean Maigné, vice-président, a ouvert la séance en demandant un moment de recueillement en souvenir des adhérents décédés en 2007.
Les différents rapports moral, financier et d’activités ont été approuvés à l’unanimité. Nous étions 118 adhérents en 2007. Il a été créé, sur proposition de J. Maigné, d’une fonction membre d’honneur pour remercier les membres de l’association qui ont rendus de nombreux services : Mmes D. Gérard, Thomas, MM. M. Legendre, J.-C. Hubert, R. Robert.
De nombreuses questions ont été posées : sur le transport par société spécialisée (handistar), le port des repas, une liste des neurologues sur le département. Les élections du tiers sortant et de nouveaux membres a eu lieu et le nouveau conseil d’administration se compose ainsi : président, J.-C. Moraines ; vice-présidents : J. Maigné et M. Guisnel ; secrétaire : B. Marchand ; trésorière : M.-C. Salou ; secrétaire adjoint, G. Heuzé ; trésorière adjointe, T. Moraines. Il a été fait état qu’au cours de l’année 2007 un don de 1400 euros a été fait par le Lions Club ; un don de 1200 provenant du bénéfice d’un fest-noz organisé à Bain-de-Bretagne par une adhérente, Gisèle Lemasson.
Le repas en commun qui suivit fut accompagné de deux tombolas. La première, gratuite, destinée aux adhérents présents et dotée de prix concoctés par des membres de l’association ; la seconde, au profit du CECAP, 200 euros de recette, dotée de lots attrayants provenant de donations de membres de l’association.
Le jeudi 13 mars, avait lieu une conférence sur l’alimentation. Très intéressante intervention d’une Maître de conférence en microbiologie.
Nos points rencontres de Rennes (Hôtel-Dieu, Maison Associative de la Santé), de Saint-Malo et de Redon continuent chaque mois. Un nouveau point rencontre se déroulera le vendredi 13 juin à Vitré à l’initiative de B. Marchand.
Le mardi 17 juin, se déroulera notre sortie annuelle avec pour but la visite du Manoir de l’Automobile et des vieux métiers à Lohéac.
Nous continuons l’opération du Port du bracelet. Pour l’instant, 15 personnes ont accepté et les données ont été communiquées au Dr Lecavorzin.
Deux conférences se dérouleront en juin. La première, à Redon, le mardi 10 juin, à 18 heures, au cinéma Manivel, intervenants : Dr Rivier, neurologue ; M. Péres, kinésithérapeute ; Mme Boissinot, orthophoniste. La seconde, le jeudi 12 juin, à 20 heures, à l’amphithéâtre Bretagne du CHU de Rennes, axée sur « Les tremblements, quelle prise en charge médicale et chirurgicale », par le Pr. Vérin.
Les séances hebdomadaires de gymnastique adaptée continuent jusqu’à fin juin ; reprise en septembre. Les échanges recettes de cuisine avec repas en commun se déroulent chaque mois, la dernière se déroulant début juin.
Nous renouvelons notre appel, auprès de nos adhérents, pour se rendre nombreux au séjour CECAP et à l’A.G. de Loctudy.
Bonnes vacances à tous et rendez-vous début septembre pour la reprise des activités.
J.-C. Moraines.
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.