[vu sur le net] Pesticides : 1200 médecins lancent l’alerte
Publié le 30 janvier 2014 à 12:40Article trouvé sur le site pourquoidocteur
Les études et les rapports sur les dangers des pesticides pour la santé se multiplient, mais pour 1200 médecins, ce n’est manifestement pas suffisant. Ces derniers viennent de lancer un appel pour alerter sur la dangerosité des pesticides.
autre article analogue, sur le site du Parisien
Pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Maladie de Parkinson, le coupable est démasqué
Publié le 17 décembre 2013 à 10:33Article trouvé sur le site de l’INSERM
Injectée en petites quantités dans le cerveau d’animaux, la forme « malade » d’une protéine nommée α‑synucléine déclenche à elle seule la neurodégénérescence associée à la maladie de Parkinson. C’est ce que viennent de démontrer des chercheurs de l’Inserm.
Pour lire l’article dans son intégralité, suivez ce lien…
La révolution des cellules souches
Publié le 09 décembre 2013 à 08:30Ce film est encore visible ici ou là, et pour combien de temps ?
La Révolution des Cellules Souches von 007ovni
(Dailymotion)
[vu sur le net] Deux formes différentes de Parkinson caractérisées
Publié le 16 octobre 2013 à 09:46Article trouvé sur le site du CNRS
Pourquoi la maladie de Parkinson se manifeste-t-elle par des symptômes aussi différents d’un patient à l’autre ? Un consortium de chercheurs, menés par une équipe du Laboratoire CNRS d’enzymologie et biochimie structurales tient une piste solide. La maladie de Parkinson est causée par une protéine nommée alpha-synucléine dont les agrégats formés à l’intérieur des neurones finissent par tuer les neurones.
Pour lire l’article dans son intégralité, suivez ce lien…
« ils ont oublié que je suis malade »
Publié le 27 août 2013 à 18:00Nous avons lu sur la messagerie Parkliste un texte traitant des relations malades-environnement (aidants-famille, amis).
Nous avons demandé à son auteur l’autorisation de le publier.
L’intérêt de la réponse étant égal à celui du texte, nous publions le tout , en remerciant bien sincèrement Marie Pierre de sa gentillesse.
Ils ont oublié que je suis malade. C’est une belle victoire sans doute.
« Ils » ce sont mes proches les personnes que j’aime le plus.
Il faut croire que j’arrive à donner le change : malade parfaite, même pas mal, même pas peur, gérant parfaitement ma maladie, la maîtrisant même comme on dompte un lion.
Non ils ne la voient plus. Oubliée. Niée. Cette sale maladie gênante. Ils ne voient que ce qu’ils veulent voir : la personne. C’est génial.
Mais un lion reste une bête sauvage. Même en cage, même dompté, un lion reste un lion et rugit quand ça lui chante.
Moi qui suis le dompteur, je sais quelle énergie il faut au quotidien. Même un seul instant je ne peux l’oublier.
Le matin j’ai mal partout. Mon esprit a du mal à se concentrer. Parler demande un effort. Trouver les mots. Aller aux toilettes c’est un effort. Penser à ce qu’on va faire dans la journée en économisant son énergie. Jamais faim, jamais soif, plus d’odorat, toujours froid. Arrive 17h00, me voilà épuisée. Lutter contre l’apathie, la lenteur d’esprit, de geste. Tout est difficile et c’est difficile d’expliquer exactement pourquoi.
On n’a qu’un seul mot pour cela : la fatigue.
Un mot, juste un petit mot si faible, si faux, si trompeur.
Oui mais c’est normal puisque tu es malade.
Ca fait 8 ans que t’es malade, c’est pas une nouveauté ?
Ta fatigue on connaît, ça ne t’empêche pas d’aller et venir .
Ne la ramène pas avec ta fatigue.
Tu n’as pas le privilège de la fatigue.
Et puis de temps en temps le lion rugit plus fort que d’habitude, il me fait « perdre la tête », oublier des évènements, les confondre avec d’autres. Oublier de signer un chèque, me tromper sur les noms, me rend feignante comme je ne l’ai jamais été.
Mais tout va bien, je vous rassure, tout va bien. Même pas mal, même pas peur. Continuez comme si de rien n’était.
Et puis, si ça ne va pas, j’augmente un peu la dose, n’en parlons plus.
Je vous déteste autant que je vous aime.
Ou plutôt n’est-ce pas plutôt la personne que je suis devenue que je déteste. Devenir dompteuse m’a aigrie, endurcie, changée profondément.
Même pas Mal, même pas Peur…
Message reçu de Marie-Pierre :
J’ai maintenant 55 ans, j’en avais 47 lorsque j’ai écrit « Ils ont oublié »
Je suis maintenant neurostimulée depuis 1 an, je vais bien même si l’opération m’a laissé encore quelques « séquelles » dont j’espère pouvoir venir à bout progressivement :
problèmes de sommeil et petit trouble de la marche.Je suis une guerrière et je suis d’une nature du genre coriace et volontaire.
Lorsque j’avais 47 ans, cela m’a aidée de crier mon ressenti sur le blog « parkpourlesnuls », c’était comme une thérapie. Ce que j’ai écrit, correspond donc au ressenti de ce moment là, de cette époque.
Aujourd’hui, je sais que si mon opération a réussi c’est grâce à mon entourage, à ceux à qui était destiné l’article « ils ont oublié ».
Cet article est extrêmement culpabilisant pour l’entourage, et en même temps s’ils arrivent à passer au delà de cette culpabilité et vous regarder encore comme une « vraie personne » cet article leur permet de mieux comprendre ce que ressentent les malades.
Aujourd’hui, mon ressenti est le suivant :
Je suis infiniment reconnaissante à ma famille, à mes amis , à tous ceux qui sont venus me voir lorsque j’étais hospitalisée à Neuro. Chaque jour je me demande comment je vais faire pour les remercier à hauteur de ce qu’ils m’ont donné.
Je n’ai qu’une seule déception. La réaction de ma sœur ainée médecin qui m’a dit un jour « Tu nies ta maladie, sauf pour manipuler les autres » …
Alors je me suis dit que oui, j’avais bien fait d’écrire « ils ont oublié ».
Merci.
Marie-Pierre.
À NE PAS MANQUER : Chemins de traverse — 12 juin 2013 à 19:30
Publié le 11 juin 2013 à 20:27Dans l’émission Chemins de traverse du 12 juin, un reportage consacré à la maladie de Parkinson, avec la participation du GP29 sur la chaîne TBO (Télévision Bretagne Ouest)
Mercredi 12 juin à 19h30 (1ère diffusion)
Jeudi 13 à 5h30, 8h45, 11h45 et 16h
Vendredi 14 à 4h45, 7h30 à 14h
Samedi 15 à 9h30 et 14h30
Vous pouvez revoir les émissions précédentes sur le site de TBO
Sommaire du magazine n°44
- Le groupe « Vents d’Iroise » rassemble une bonne quinzaine de chanteurs accompagnés par 6 musiciens. Ambiance musicale des ports et bars d’autrefois.
- La maladie de Parkinson. Témoignages de patients et la rencontre du Professeur Fabien Zagnoli, neurologue à l’hôpital des armées à Brest.
- Au mois de juin, La Forêt-Fouesnant organise la fête des cerisiers et invite, à cette occasion, les meilleurs cercles celtiques et bagadoù de la région.
- Pour faciliter le retour au domicile des personnes retraitées après leur hospitalisation, la CARSAT à mis en place un plan d’aide : l’ARDH.
- Les pensionnaires de la résidence Kerlouena du Relecq-Kerhuon sont valorisés tout l’été avec l’exposition « Mémoire du geste » de Julie Lefèvre.
- Violaine Frappesauce, épicière en roulotte, va à la rencontre des habitants souvent âgés et isolés dans des petits hameaux, loin de la grande distribution.
[APIV] le retour d’Yves
Publié le 10 juin 2013 à 07:50Article transmis par l’APIV (Association Parkinson d’Ille et Vilaine).
Yves Boccou, Vernois de 61 ans, était parti le lundi 25 mars dernier pour un périple de 1 700 km. Une marche parrainée dans le but de participer à la Recherche sur la maladie de Parkinson dont il est lui-même atteint. Il est rentré jeudi soir 30 mai, famille et amis, voisins, et ses compères des « Gars de Vaugon » l’ont accueilli de façon festive.
Pour lire ce tarticle dans son intégralité, suivez ce lien…(.pdf)
Parkinson à l’assemblée nationale…
Publié le 16 mai 2013 à 19:37Le 5 mars 2013, la députée du Finistère a posé à la ministre concernée une question concernant le « plan Parkinson », et elle a reçu le 14 mai une réponse…
Mme Chantal Guittet attire l’attention de Mme la ministre des affaires sociales et de la santé sur l’urgence d’instituer un plan Parkinson, à l’égal du plan Alzheimer, afin de mettre en place, sur l’ensemble du territoire, des mesures adaptées susceptibles d’améliorer la prise en charge des patients et la qualité de vie de leur entourage. La mise en œuvre d’un plan d’action répondrait à la demande formulée dans le livre blanc par les associations, les malades et leurs familles et témoignerait de l’engagement du Gouvernement dans la lutte contre cette maladie neuro-dégénérative. C’est pourquoi elle lui demande les mesures qu’elle envisage de prendre en la matière.
Réponse publiée au JO le : 14/05/2013 page : 5098
Un programme d’actions contre la maladie de Parkinson, maladie neuro-dégénérative, reprenant les vingt priorités du livre blanc a été initié en juillet 2011 portant, notamment, sur la production de données épidémiologiques affinées, la coordination de la prise en charge médicale et sociale des personnes malades, spécifiquement des formes juvéniles, le soutien des proches, l’accueil des patients aux urgences. Ce programme permet à la fois de structurer l’offre hospitalière, tout en mobilisant les secteurs ambulatoire et médico-social. Un travail doit être conduit pour permettre, d’une part, d’accentuer les travaux de recherche sur cette maladie, incluant le diagnostic précoce et les évolutions thérapeutiques, et, d’autre part, de faire évoluer la prise en charge pour permettre aux patients, non seulement de bénéficier des services spécialisés, mais également de mobiliser les soins de proximité et de prendre en compte la réalité sociale que vivent ces personnes. Il convient également de reconnaitre la plaace des associations de patients et la nécessité d’une information la plus précise possible. A cette fin, en liaison avec la ministre de l’enseignement supérieur et de la recherche et la ministre déléguée chargée des personnes âgées et de l’autonomie, la ministre des affaires sociales et de la santé a confié au Professeur Joël Ankri et au Docteur Catherine Van Broeckhoven, avec l’appui de l’Inspection générale des affaires sociales et de l’Inspection générale de l’administration de l’éducation nationale et de la recherche, la mission d’évaluer le plan Alzheimer et de faire des propositions pour un plan élargi aux autres maladies neuro-dégénératives. Les résultats de ces travaux devraient être connus avant la fin du 1er semestre 2013.
Un livre qui peut aider beaucoup d’entre nous, notamment les accompagnants
Publié le 02 mars 2013 à 11:11LA MALADIE DE PARKINSON
Au-delà des troubles moteurs
Les auteurs :
- Anne Marie Bonnet-neurologue
- Thierry Herguerta — psychologue clinicien
- Virginie Czernecka-docteur en neuropsychologie
Aux éditions John Libbey
dans l’esprit de la collection des « guides de l’aidant » — ce livre a pour objectif de donner des clés au malade mais aussi à ses proches pour :
- repérer, comprendre et faire face aux troubles cognitifs
- gérer les difficultés psychologiques et mieux vivre au jour le jour la maladie
- limiter les conséquences des troubles comportementaux
- encourager et faciliter la communication sur ces troubles à l’intérieur et à l’extérieur de la famille
- se préserver et trouver des aides pratiques pour assurer son rôle « d’aidant »
UNE EMISSION DE TELEVISION A NE PAS MANQUER
Publié le 01 mars 2013 à 07:24France 5 – le mardi 12 mars à 20h30
Un médicament peut-il changer le comportement d’un homme ? Un médicament peut-il rendre accro au jeu et au sexe et l’entraîner au bord de l’abîme ?
C’est ce qu’affirment, parmi des centaines de cas, Didier Jambart et Henri David, deux malades atteints de la maladie de Parkinson.
Épaulés par Antoine Béguin, un jeune avocat combatif, ils demandent réparation en justice.
Face à eux, neurologues et multinationales du médicament, comme GlaxoSmithKline, se renvoient la balle et nient toute responsabilité.
La justice va-t-elle trancher en faveur des patients ?
Pressés par les créanciers, il s’agit pour eux de sauver leur maison et plus encore, de retrouver leur dignité
Le film est le récit de leur combat.
Après la diffusion du documentaire, Carole Gaessler propose un entretien avec des invités autour de la thématique abordée.
Didier Jambart nous dit sur le site Parkliste :
Pendant une année deux reporters indépendants nous ont suivi dans notre combat, notre quotidien jusqu’à la délivrance dans la salle d’audience de la cour d’appel de Rennes (2/11/2012) où ils se trouvaient, ainsi qu’Henri David et son épouse qui eux sont toujours en plein combat.
Ce film de près d’une heure qui n’a rien d’un reportage aux allures de grand déballage ou de chasse à l’audimat va vous permettre de mieux confirmer les souffrances endurées par ces deux exemples de familles victimes des effets non dévoilés et surtout indésirables de leurs traitements pour la maladie de Parkinson. Beaucoup y trouveront très probablement des éléments ou des évènements proches de leur vécu, du vécu d’un proche, d’un ami etc..
Exploration des liens entre maladie de Parkinson et addictions comportementales, par l’exemple de jeu pathologique
Publié le 01 novembre 2012 à 09:50Article paru dans LE PARKINSONIEN INDÉPENDANT n°50 – septembre 2012
Par Marie Grall-Bronnec, CHU Nantes
La maladie de Parkinson (MP), maladie neurodégénérative la plus fréquente après la maladie d’Alzheimer, entretient des liens étroits et complexes avec le jeu pathologique. La prévalence du jeu pathologique chez les patients parkinsoniens traités par agonistes dopaminergiques varie entre 2.3 et 8% bien supérieur à celle de la population générale. Il est possible d’envisager plusieurs modèles explicatifs de cette sur-représentation du jeu pathologique chez les malades de Parkinson.
1 – le jeu pathologique comme effet indésirable des médicaments de la MP.
L’association du jeu pathologique et de la MP est décrite pour la première fois dans la littérature scientifique il y a une dizaine d’années, sous la forme de rapports de cas. L’hypothèse d’une origine iatrogène découlait du constat que le jeu pathologique était secondaire à la MP, apparaissant ou s’aggravant sous l’effet du traitement dopaminergique. Le comportement pathologique survenait durant les phases « on » de la MP, chez des patients présentant des fluctuations motrices. Plusieurs autres études ont depuis décrits cette association, et la quasi-totalité des dopaminomimétiques est en cause dans le développement du jeu pathologique iatrogène. Le plus souvent, le médicament incriminé est un agoniste dopaminergique, dont le pramipexole©, le ropinirole©, le pergolide©, le piribédil© ou la bromocriptine©. A l’inverse, d’autres études ont aussi mis en cause la monothérapie par carbidopa/lévodopa. L’association de la carbidopa/lévodopa avec un agoniste dopaminergique, entraînant ainsi des problèmes de jeu par rapport à la monothérapie par l’un ou l’autre.
De façon plus générale, des troubles de contrôles des impulsions (incluant aussi hypersexualité, achats compulsifs, hyperphagie boulimique) sont décrits comme des effets indésirables des médicaments antiparkinsoniens.
2 – Le jeu pathologique comme conséquence d’un mésusage des médicaments de la MP
Une autre hypothèse pharmacologique apparaît rapidement après la précédente, celle d’un usage compulsif des médicaments dopaminergiques. Une équipe suisse a ainsi rapporté le cas de deux patients parkinsoniens, qui en raison d’une détérioration de leur maladie neurologique, s’auto-médiquaient avec leur traitement dopaminergique et développaient dans un second temps une pratique des jeux de hasard et d’argent. Les auteurs incriminaient un déficit du système de récompense dopaminergique lié à la MP, compensé par une sur-stimulation des récepteurs dopaminergiques, induisant une recherche de nouveauté accrue.
Cet usage compulsif de médicament fait partie du Syndrome de Dysrégulation Dopaminergique, associé à des effets indésirables moteurs (dyskinésies induites par la levodopa) et des effets indésirables comportementaux (troubles du contrôle des impulsions dont le jeu pathologique, hypomanie, hallucination). Le Syndrome de Dysrégulation Dopaminergique, induit par le traitement et auto-entretenu, serait le syndrome inverse de l’apathie. Il correspond à une hyperdopaminergie, sous-tendant la recherche de plaisirs sous toutes ses formes. Les médicaments dopaminomimétiques, dont la fonction est de corriger la déplétion dopaminergique, stimulent les voies dopaminergiques, dont celle du système de récompense, impliqué dans divers troubles addictifs, à l’origine du Syndrome de Dysrégulation Dopaminergique.
Ce syndrome peut être induit par tous les médicaments dopaminomimétiques. La définition d’un seuil, au-delà duquel il est possible d’évoquer un Syndrome de Dysrégulation Dopaminergique, est impossible compte tenu des grandes variations individuelles de la réponse thérapeutique aux médicaments dopaminergiques.
3 – Facteurs de risque de devenir joueur pathologique en cas de maladie de Parkinson
Comment expliquer que seule une minorité de malades de Parkinson développe cette complication ? Est-ce dû au traitement (molécules choisies, posologie employée) ? Est-ce dû au patient (facteurs de vulnérabilités individuels…) ? Est-ce dû à la MP (formes cliniques particulières…) ? Les données de la littérature ne permettent pas encore de répondre à toutes ces questions…
Pour certains, le pramipexole© constituerait l’agoniste dopaminergique le plus souvent incriminé dans le troubles du contrôle des impulsions, tandis que pour d’autres, il n’y aurait pas de différence entre les différents agonistes dopaminergiques. La levodopa et l’apomorphine seraient les molécules les plus impliquées dans le Syndrome de Dysrégulation Dopaminergique.
Des résultats contradictoires portent aussi sur la relation entre la posologie et l’induction du jeu pathologique. Pour certains, il existe une relation dose/effet des agonistes sur le développement du jeu pathologique. Pour d’autres, la plus faible dose d’agoniste utilisée suffit à déclencher un trouble du contrôle des impulsions. Certains affirment enfin l’absence de relation entre les doses prescrites et la survenue du jeu pathologique, évoquant une vulnérabilité sous-jacente.
Il a été proposé qu’un profil de patient parkinsonien serait plus susceptible de développer ce trouble addictif. On retrouve en particulier les caractéristiques suivantes : homme jeune, dont la MP débute précocement, avec un plus haut niveau de recherche de sensations, plus de difficultés à planifier, plus d’antécédents personnels ou familiaux d’abus d’alcool, plus d’épisodes (hypo-)maniaques iatrogènes. Ces données sont encore débattues.
4 – Aspects neurobiologiques du jeu pathologique associé à la maladie de Parkinson
Après une période de relative accalmie à l’instauration du traitement, pendant laquelle les symptômes sont bien compensés, la MP s’aggrave. On observe alors des troubles moteurs dopa-induits (fluctuations motrices et dyskinésies) et des troubles liés à l’évolution naturelle de la maladie (troubles dysautonomiques, troubles cognitifs et troubles psycho-comportementaux), le plus souvent dopa-résistants. Les troubles cognitifs présents chez les parkinsoniens non déments sont variés avec l e plus souvent une atteinte des fonctions exécutives et visio-spatiale, permettant l’organisation et la planification des actions.
A ce jour, peu d’études ont exploré les liens entre jeu pathologique et dysfonctionnement cognitif chez les parkinsoniens. L’une d’elles indiquait que le fonctionnement du lobe frontal était identique chez les patients souffrant ou indemne du jeu pathologique. Une autre, à l’inverse, concluait que les parkinsoniens souffrant du jeu pathologique, comparés à ceux indemnes du troubles addictifs, étaient moins performants sur certaines tâches cognitives, en particulier celles évaluant la mémoire visio-spatiale à long terme et plusieurs fonctions dépendant du lobe frontal. Les troubles des fonctions exécutives étaient les seuls facteurs prédictifs indépendants de la survenue du jeu pathologique chez les parkinsoniens non déments. Ces données prolongeaient les conclusions de travaux plus anciens, portant sur des joueurs pathologiques indemnes de MP, indiquant un lien entre jeu pathologique et dysfonctionnement frontal.
Enfin, le jeu pathologique survenant au cours de la maladie de Parkinson pourrait aussi être dû à la dégénérescence du striatum ventral bien moins sévère que celle du striatum dorsal, induisant une perte du système de récompense. Autrement dit, la prédisposition à développer le jeu pathologique au cours de la maladie de Parkinson pourrait ainsi être liée à une relative préservation du circuit mésocorticolimbique, malgré des altérations dues à la maladie du circuit nigrostriatal dorsal.
Très récemment, une étude de neuro-imagerie réalisée auprès de parkinsonien présentant en outre les critères diagnostiques du jeu pathologique, et comparés à des parkinsoniens indemnes et à des sujets contrôles, retrouvait une déconnection entre le cortex cingulaire antérieur et le striatum, spécifique du groupe présentant l’association des deux maladies. Les auteurs faisaient l’hypothèse que cette déconnection sous-tendrait une altération spécifique des capacités à changer de comportement en cas d’erreurs, expliquant ainsi pourquoi les parkinsoniens joueurs pathologiques persévèrent dans des comportements risqués en dépit des dommages occasionnés.
Conclusion
Par cette revue de la littérature scientifique, il apparaît donc que plusieurs pistes explicatives peuvent être retenues, qui ne sont pas exclusives les unes des autres. Ces pistes ouvrent des perspectives de recherche, afin de mieux parvenir à préciser quels sont, pour un malade de Parkinson donné, les risques individuels de développer le jeu pathologique. Il s’agira alors de mieux cibler les stratégies thérapeutiques, dans le but de prévenir l’apparition du jeu pathologique, ou du moins de le dépister plus précocement.
transmis par Guy Seguin, président ADPLA
Rédigé par Marie Bronnec
Présentation de la maladie de Parkinson (seconde partie)
Publié le 21 octobre 2012 à 17:31Article paru dans LE PARKINSONIEN INDÉPENDANT n°50 – septembre 2012
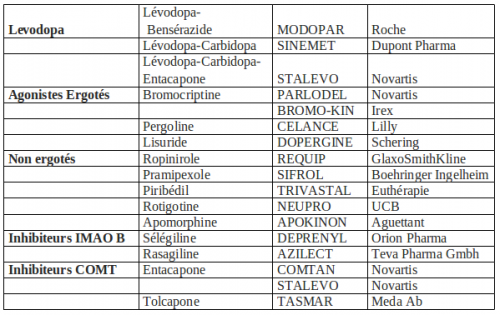
LES TRAITEMENTS DANS LA MALADIE DE PARKINSON
Actuellement on ne guérit pas la maladie de Parkinson, le traitement va chercher à compenser le déficit en dopamine :
- par voie orale : en apportant de la dopamine (Lévodopa) ou en stimulant directement les récepteurs dopaminergiques (agonistes) ou en réduisant la dégradation naturelle de la dopamine (IMAO B et ICOMT),
- par injection sous-cutanée (pompe à Apokinon©)
- par sonde gastrique (sonde à Duodopa),
- par intervention chirurgicale (stimulation cérébrale profonde).
La dopamine : La dopamine ne passe pas la barrière hématoencéphalique, la lévodopa, précurseur de la dopamine, est absorbée dans le duodénum et est ensuite décarboxylée en dopamine. La L‑dopa représente le traitement de référence et elle sera prescrite en première intention chez les patients de plus de 70 ans. Elle est le médicament le mieux toléré et dont l’effet moteur est le meilleur. En début de traitement, pour éviter les problèmes de nausées et chute de pression artérielle au lever, on prescrit du MOTILIUM©.
Les doses de L‑dopa seront progressives :
- une dose minimale de 300 mg/j pour pouvoir mesurer un effet,
- une posologie aux alentours de 500 mg/j est considérée comme moyenne,
- au-delà de 1000 mg/j, il s’agit d’une forte posologie.
Il est important de respecter les horaires de prescription (plus ou moins une ½ heure), jamais d’arrêt brutal (particulièrement en cas de chirurgie), prendre les doses de préférence une ½ heure avant les repas ou 1½ à 2 heures après les repas pour une meilleure efficacité.
Les effets secondaires : la L‑dopa :
- stimule les récepteurs dopaminergiques sur les artères (hypotension orthostatique),
- stimule les récepteurs du centre du vomissement situés à la base du cerveau (nausées, vomissements),
- stimule les voies de la motivation et du plaisir : risque de 15% chez les patients jeunes de troubles du contrôle des impulsions ou d’addictions au traitement ; risque de confusion et d’hallucinations chez le sujet âgé.
Les agonistes dopaminergiques : Les agonistes « miment » l’effet de la dopamine en stimulant directement les récepteurs dopaminergiques. Avantages : leur durée d’action est plus longue que la L‑dopa et permet de diminuer le nombre de prises. Inconvénients : on note une moindre efficacité sur les symptômes moteurs et des risques accrus : troubles de contrôle des impulsions chez le patient jeune, confusions, cauchemars, hallucinations chez le patient âgé. Parmi les agonistes on distingue :
- les dérivés de l’ergot de seigle qui présentent tous des risques sur le plan pulmonaire, rénal et cardiaque. On évite donc de les utiliser,
- les agonistes non ergotés. Il s’agit d’une famille hétérogène mais qui partage l’avantage sur les ergotés de ne pas induire de fibrose.
Les agonistes partagent les mêmes effets indésirables que la lévodopa mais avec une plus grande sévérité probablement du fait de la stimulation directe des récepteurs dopaminergiques. Comme pour la lévodopa, le sevrage doit être progressif. Quelque soit l’agoniste choisi : ne pas prescrire chez le sujet âgé ou en cas de troubles cognitifs, posologie progressive, hormis le cas particulier de l’apomorphine, ne pas associer d’agonistes dopaminergiques entre eux du fait du risque de potentialisation des effets indésirables, en particulier en cas de confusion hallucinatoire. Pour les agonistes non ergotés, on trouve : le ropinirole©, le pramipexole©, le piribédil©, la rotigotine© et l’apomorphine©.
L’apomorphine est un puissant agoniste d’efficacité comparable à la lévodopa. Elle est utilisée en administration sous-cutanée soit sous forme de stylo injecteur, soit sous forme d’ampoule pour utilisation de perfusion sous-cutanée en continu à l’aide d’une pompe. L’absorption sous-cutanée est rapide, l’efficacité motrice apparaissant dès les 10 à 15 minutes. Sa durée d’action est courte, de l’ordre 30 minutes à une heure, mais en terme d’efficacité, 10 mg d’apomorphine serait l’équivalent de 100 mg de lévodopa. Les troubles psychiques sont moindres qu’avec les autres agonistes.
Les inhibiteurs de la MAO B : La Sélégiline® (DEPRENYL©) et la Rasagiline® (AZILECT©) sont des inhibiteurs sélectifs de la MAO B (monoamine oxydase B) et donc réduisent la dégradation de la dopamine au niveau du cerveau et renforcent ainsi l’efficacité de la L‑dopa (10%). Les effets secondaires sont identiques à la lévodopa. On note un effet potentiellement « ralentisseur » pour la Rasagiline. Indications : soit en monothérapie (sans la lévodopa) pour un parkinson peu évolué, soit en association avec la lévodopa chez les patients présentant des fluctuations motrices de fin de dose.
Les inhibiteurs de la COMT : La COMT (cathécol-O-méthyltransférase) est une enzyme présente dans la paroi intestinale, elle diminue la biodisponibilité de la dopamine. En administrant un ICOMT avec la lévodopa, on augmente à la fois la biodisponibilité de la lévodopa et sa demi-vie.
L’entacapone® (COMTAN© ou STALEVO©) en association avec la lévodopa : augmente de plus de 10% l’efficacité motrice, colore les urines en jaune orangé ; effets indésirables : nausées, diarrhées, douleurs intestinales.
La tolcapone® (TASMAR©) : efficacité de 30%, soupçonné d’hépatotoxicité, nécessite un bilan hépatique ; effets indésirables identiques à tout traitement à la lévodopa.
L’amantadine® (MANTADIX©) : L’amantadine était utilisée comme antiviral. Son efficacité antiparkinsonienne a été découverte par hasard, elle est plus faible que celle de la lévodopa. Il a été montré un effet antidyskinétique intéressant. Sa demi-vie est longue ; pas de prise après 17H du fait du risque d’insomnie. Ses effets indésirables : hypotension orthostatique et nausées. Elle peut provoquer des hallucinations et des confusions.
La clozapine® (LEPONEX©) : La clozapine est le seul neuroleptique compatible avec un traitement antiparkinsonien. Elle est indiquée lors des psychoses dopa-induites dans la maladie de Parkinson. On a observé des effets antidyskinétiques. Elle est utilisée en cas de troubles hallucinatoires.
Pour tous les autres symptômes :
- constipation : laxatifs
- chute de tension : en priorité, utiliser des bas de contention puis Motilium, Gutron, Fludrocortisone
- Mouvements brusques ou agitation nocturne : RIVOTRIL en gouttes
- salivation excessive : injection botulique
- difficultés de mémoire, manque de motivation : EXELON
- anxiété, dépression : SEROPLEX, EFFEXOR
- sensation de déprime ou hallucinations : LEPONEX
- Freezing, instabilité ou chute : Kinésithérapie
- Voix chuchotée, difficile à comprendre : orthophonie
La pompe à apomorphine : La pompe délivre en permanence en sous-cutané de l’apomorphine, avec la possibilité d’ajouter une quantité supplémentaire (bolus) en cas de blocage. Elle s’adresse au patient fluctuant (phases ON/OFF) ou en cas de phases de dyskinésie prolongées. Elle permet : de réduire le traitement oral, d’améliorer la qualité de vie du patient et de renforcer son autonomie, de diminuer les fluctuations motrices, de diminuer progressivement les dyskinésies.
Le bénéfice thérapeutique est très net, l’impression clinique globale d’amélioration se situe entre 50 et 70%, tant d’après le patient que d’après son entourage. En dehors d’une détérioration cognitive sévère et de symptômes psychotiques, il n’y a pas de contre-indications, en particulier l’âge n’est pas une limitation. La pompe à apomorphine représente une alternative en cas de contre-indication à la stimulation cérébrale profonde.
La première mise en place nécessite un séjour hospitalier (environ 10 jours). Ensuite, au domicile, une infirmière ou une personne de l’entourage intervient pour la mise en place quotidienne de la pompe. Il faut compter près de 6 mois pour arriver au bon débit (environ 3 mg par heure). Elle est posée le matin au réveil et retirée le soir au coucher. Il faut éviter de la poser 24h/24h, sauf en cas d’akinésie douloureuse nocturne sévère, en raison du risque d’échappement thérapeutique au fur et à mesure du temps (perte de l’effet du traitement au fur et à mesure du temps lorsque la pompe est posée 24h/24). Il faut changer régulièrement de site d’injection pour éviter les nodules. Du fait de son coût, la pompe à apomorphine est mal acceptée dans les EHPAD (Etablissement hospitalier pour personnes âgées dépendantes).
La sonde à Duodopa : La sonde permet une administration intestinale en continu de lévodopa en suspension dans un gel. Elle assure un débit continu 24/24 H avec la possibilité de bolus si besoin. Cette technique est réservée au patient à un stade avancé, répondant bien à la dopathérapie : lorsqu’il n’y a pas de résultats avec les antiparkinsoniens oraux, lorsque la pompe à apomorphine est mal tolérée ou insuffisamment efficace, lorsque le patient est exclu de la stimulation cérébrale profonde.
Après des tests à l’aide d’une sonde nasoduodénale pour mesurer l’efficacité de la Duodopa, une sonde à demeure est mise en place lors d’une gastrotomie endoscopique percutanée. La Duodopa en continu permet de réduire les périodes OFF aussi bien que les dyskinésies. Les contre-indications sont les mêmes que celles de la lévodopa. L’utilisation de cette technique est limitée par son coût.
La stimulation cérébrale profonde : Avant la découverte de la dopathérapie, le traitement neurochirurgical de la maladie de Parkinson se limitait à de la chirurgie lésionnelle, jusqu’aux années 1970/1980. Puis vers les années 1990, face aux limites du traitement dopaminergique et grâce aux progrès de la connaissance et des techniques, la stimulation cérébrale profonde (SCP) a pu être envisagée.
Au niveau des ganglions de la base, le déficit en dopamine de la voie négrostriée entraîne une hyperactivité du pallidum et du noyau subthalamique. Le courant électrique de la stimulation à haute fréquence inhibe la suractivité de ces zones et permet d’améliorer les symptômes moteurs parkinsoniens. La 1ère SCP a été pratiquée en 1993 à Lyon.
La stimulation cérébrale profonde se fait sur 3 cibles précises :
- le thalamus : la stimulation du noyau central intermédiaire du thalamus (VIM) permet de contrôler le tremblement de repos et s’adresse à des patients présentant un tremblement invalidant résistant au traitement à la lévodopa,
- le pallidum : la stimulation du globus pallidum interne (GPI) a une action efficace sur les dyskinésies. Elle est indiquée chez les patients présentant une contre-indication au NST. Elle est réalisable jusqu’à l’âge de 75 ans, sous réserve d’un bon état général. Elle ne permet pas de réduire le traitement.
- le noyau subthalamique (NST) : la stimulation bilatérale du NST est la stimulation de référence, elle est la plus pratiquée. Elle permet d’améliorer l’ensemble des symptômes moteurs de la triade parkinsonienne, elle est efficace dans 8 cas sur 10. Elle n’est pas efficace sur les troubles non dopaminergiques (freezing, dysarthrie…). Le rapport bénéfice/risque doit être bien évalué. Moins de 10% des malades peut prétendre à la SCP du NST. Le patient doit répondre à des critères stricts : présenter un parkinson idiopathique sans aucun autre argument en faveur d’un autre syndrome parkinsonien, sujet jeune de préférence, en tous les cas inférieur à 65/70 ans, avoir au moins 5 ans d’évolution de la maladie, présenter des dyskinésies et des fluctuations motrices, avoir une bonne réponse à la dopathérapie, n’avoir aucun trouble cognitif, pas de signes axiaux en condition ON, pas de troubles psychiatriques, pas de maladie générale grave.
La chirurgie n’est pas une solution miracle et ne fera pas du patient un homme nouveau. L’amélioration apportée se limite au mieux atteint avec le traitement à la lévodopa.
L’opération se déroule en plusieurs étapes : un repérage par IRM 3 ou 4 mois avant, l’implantation des électrodes (1,27 mm de diamètre). L’intervention dure en moyenne 5h sous anesthésie locale. Le malade ne doit pas bouger mais participe activement. La pose du stimulateur en région sous claviculaire sous anesthésie générale (SOLETRA – KINETRA). La durée des piles varie entre 6 et 10 ans.
Les étapes du suivi : opérabilité, bilan d’inclusion, chirurgie, contrôle à 3, 6 et 12 mois
Parmi les effets secondaires, on note : complications motrices, instabilité posturale, difficulté d’initiation au pas, freezing, festination, chute, dysarthrie (trouble de l’articulation), accès de confusion, perte de motivation, syndrome dépressif, aggravation des capacités de concentration.
Par Tiphaine ROUAUD, neurologue à l’hôpital de NANTES
Intervention à la Maison des Aidants à Nantes en janvier 2012.
Présentation de la maladie de Parkinson (première partie)
Publié le 18 octobre 2012 à 08:41Article paru dans LE PARKINSONIEN INDÉPENDANT n°50 – septembre 2012
PRESENTATION DE LA MALADIE DE PARKINSON
Par Tiphaine ROUAUD, neurologue à l’hôpital de NANTES
Intervention à la Maison des Aidants à Nantes en janvier 2012.
I – COMPRENDRE LA MALADIE
Définition : la maladie de Parkinson est une affection neurodégénérative qui se caractérise par des troubles moteurs (tremblement, akinésie et hypertonie) et des troubles non moteurs (troubles de l’odorat, troubles gastro-intestinaux, dysautonomie). Les troubles moteurs sont la conséquence d’un déficit de dopamine dans le striatum. Ce déficit en dopamine résulte de la dégénérescence progressive des neurones dopaminergiques de la substance noire.
Fréquence : 2ème maladie neurodégénérative après Alzheimer, on compte plus de 150000 parkinsoniens en France. Elle concerne plus de 2% des hommes de plus de 65 ans et un peu moins pour les femmes.
Origine : l’origine est mal connue. Il existe des formes génétiques (5 à 10%), une dizaine de gènes ont été identifiés. On a aussi évoqué l’implication de substances neurotoxiques : les pesticides sont les seuls facteurs de risque reconnus. Dans la plupart des cas, il y aurait une combinaison d’une susceptibilité individuelle (facteurs génétiques) et de facteurs environnementaux.
Rôle de l’alpha-synucléine : Dans la maladie de Parkinson, on constate une accumulation anormale d’une protéine, l’alpha-synucléine. Cette protéine naturellement présente dans le cerveau ne serait plus éliminée et se concentre sous la forme d’agrégats dont la toxicité entraînerait la mort neuronale. Or, ces agrégats se retrouvent précocement au niveau du bulbe olfactif et dans le système nerveux entérique, avant même l’atteinte de la substance noire. Les atteintes du bulbe olfactif et du système nerveux entérique expliqueraient en partie le manque d’odorat et les troubles gastro-intestinaux (dont la constipation), très fréquents et précoces dans la maladie. D’où l’hypothèse d’une implication d’un toxique environnemental, inhalé ou ingéré, qui traverse la muqueuse nasale ou la barrière épithéliale intestinale.
L’effet protecteur du tabac est très discuté : le tabagisme serait protecteur chez les sujets jeunes mais ne le serait plus chez les sujets âgés.
Déclaration : avec un âge moyen de début entre 57 et 62 ans, rare avant 40 ans (moins de 10% ces cas), la maladie débute rarement après 80 ans (moins de 10% des cas). 80% des cas débutent entre 40 et 75 ans.
Comment apparaît la maladie ? Dans la maladie de Parkinson, l’atteinte n’est pas limitée à la substance noire. Elle affecte d’autres structures ce qui explique les aspects non moteurs. La maladie débute par :
- le bulbe olfactif : perte de l’odorat,
- le noyau dorsal du vague : troubles gastro-intestinaux (dyspepsie, ralentissement de la vidange gastrique, constipation), troubles cardio-vasculaires (hypotension orthostatique), troubles vésico-sphinctériens (mictions fréquentes, urgences mictionnelles)
- le complexe coeruleus/subcoeruleus : perturbation du sommeil (rêves nocturnes agités).
Elle atteint la substance noire dans un second temps, puis les structures qui régissent l’équilibre, la qualité de la parole, la déglutition, les capacités attentionnelles, le raisonnement et les émotions. Ces symptômes ne sont pas dopa sensibles, d’où l’importance de la kinésithérapie et de l’orthophonie.
Le début de la maladie est progressif. Lorsque l’on pose un diagnostic, la maladie est installée depuis au moins 6 ans et environ 70% des neurones dopaminergiques de la substance noire sont détruits. Le diagnostic est clinique et ne justifie aucun examen complémentaire. Les 3 signes majeurs sont :
- le tremblement, présent dans 70% des cas, est un tremblement de repos, il apparaît lorsqu’il y a relâchement musculaire et disparaît lors de l’exécution d’un mouvement volontaire. Il peut être unilatéral ou très asymétrique. Il concerne la main, le poignet ou un membre supérieur ou inférieur. Le tremblement à tendance à s’aggraver en cas de stress,
- l’akinésie, difficulté à initier ou à exécuter un mouvement,
- l’hypertonie extrapyramidale ou rigidité.
L’akinésie et la rigidité se traduisent par une gêne à exécuter des mouvements volontaires accompagnées d’un ralentissement et d’une réduction de l’amplitude des mouvements. On relève une perturbation dans l’exécution des mouvements automatiques : perte de la gestuelle, de la mimique (visage inexpressif), perte du balancement d’un bras à la marche. Parfois la micrographie apparaît précocement avec une écriture de plus en plus petite où les lettres tentent de se télescoper. La perte des automatismes oblige le patient à penser chacun de ses gestes et rend difficile l’exécution de deux actes simultanément.
Les signes non moteurs :
- perte de l’odorat,
- troubles du sommeil,
- douleurs : pseudo sciatique, douleurs au niveau des cervicales ou des épaules, crampes dans les mollets la nuit, orteils en griffe le matin,
- troubles végétatifs : digestion (inconfort gastrique, remontées acides, constipation), urinaires (mictions nocturnes, urgences), génitaux (problème de l’érection), vasculaires (chute de tension), sudation (sensation chaud/froid, transpiration excessive).
Comment évolue la maladie ? On distingue 3 phases :
- phase de bon contrôle, dite « lune de miel » qui peut durer 6 – 7 ans ou plus. Période pendant laquelle on constate une bonne efficacité du traitement et permet au patient de mener une vie pratiquement normale,
- phase des fluctuations motrices et dyskinésies. Au cours de la 2ème période, les complications motrices liées aux traitements apparaissent avec durant la journée des moments de bonne mobilité (on) et des moments de mobilité réduite (off) et également des dyskinésies, mouvements involontaires souvent plus gênants pour l’entourage que pour le malade lui-même. On explique ces fluctuations par la réduction de la capacité de stockage de la dopamine (la perte des neurones dopaminergiques) et aussi par une saturation au niveau des synapses des récepteurs dopaminergiques.
- phase d’aggravation des signes axiaux et des capacités d’organisation de la pensée. Progressivement, les signes tardifs accentuent le handicap : troubles de la marche (freezing, festination), troubles de la posture (dos voûté), troubles de la parole et de la déglutition. C’est à ce stade que les troubles cognitifs et psychiques sont susceptibles de se majorer.
- Au dernier stade, la marche est devenue impossible, le patient a perdu toute autonomie et il doit être aidé pour les gestes de la vie quotidienne. Les déformations articulaires et les douleurs augmentent le handicap.
Chaque patient est différent et développe son propre parkinson. Le niveau de handicap varie d’un patient à l’autre ainsi que la vitesse de progression. Il existe des formes d’évolution lente et des formes d’évolution rapide.
[vu sur le net] L’odorat : un critère de dépistage distinctif des maladies d’Alzheimer et de Parkinson ?
Publié le 01 mai 2012 à 08:20Article trouvé sur le site de bulletins électroniques
La maladie d’Alzheimer et la maladie de Parkinson sont bien connues pour leurs symptômes respectifs, que sont la perte de mémoire pour la première et le tremblement ou la rigidité des muscles pour la seconde. Mais ces deux maladies neurodégénératives ont aussi comme caractéristique commune moins connue d’altérer l’odorat. Le fait est connu depuis 20 ou 30 ans, mais n’a reçu que peu d’attention de la part des chercheurs, ce symptôme étant considéré comme moins incommodant que les autres manifestations de ces maladies. Il pourrait toutefois permettre un dépistage hâtif et distinctif des maladies d’Alzheimer et de Parkinson.
Pour lire l’article dans son intégralité, suivez ce lien…
[vu sur le net] Des cellules souches dans le cerveau
Publié le 26 avril 2012 à 14:59Article trouvé sur le site de Sciences et avenir
Un nouveau type de cellules souches, capables de se différencier en neurones, a été découvert dans le cerveau des adultes. Une piste pour le traitement des lésions cérébrales.
Pour lire l’article dans son intégralité, suivez ce lien …
[vu sur le net] Parkinson : des cellules souches font reculer la maladie chez des singes
Publié le 27 février 2012 à 11:47Article trouvé sur le site de Futura sciences
Des singes développant l’équivalent de la maladie de Parkinson ont montré une amélioration de leurs symptômes après l’injection dans leur cerveau de cellules souches humaines. La technique pourrait être testée chez l’homme à partir de 2015. […]
Pour lire l’article dans son intégralité, suivez ce lien …
[vu sur le net] Parkinson : un combat au coeur du cerveau
Publié le 21 février 2012 à 12:38Article trouvé sur le site su journal la Nouvelle République, avec une intéressante vidéo.
Le service de neurochirurgie du CHU de Poitiers pratique depuis une dizaine d’années la stimulation cérébrale profonde, un recours pour les parkinsoniens.
Pour lire l’article dans son intégralité et voir la vidéo, suivez ce lien …
[vu sur le net] Maladie de Parkinson : les perspectives à venir
Publié le 15 février 2012 à 10:25Article trouvé sur le site de Futura-sciences
La maladie de Parkinson, ou plutôt les maladies de Parkinson, comme l’explique à Futura-Sciences le neurologue Pierre Cesaro, sont encore assez méconnues. Les thérapies depuis les dernières décennies n’ont pas beaucoup évolué, du moins dans leur forme. Que réserve l’avenir ?
Pour lire l’article dans son intégralité, suivez ce lien …
[vu sur le net] Le tai-chi-chuan au secours des parkinsoniens
Publié le 14 février 2012 à 19:39Trouvé sur le site du journal Le point
Le tai-chi-chuan semble réduire les troubles de l’équilibre chez les patients atteints de la maladie de Parkinson, selon une étude américaine publiée dans le dernier numéro du New England Journal of Medicine. À l’instar des personnes souffrant d’autres affections, ils auraient donc tout intérêt à pratiquer cet art martial « interne » (par opposition aux arts martiaux dits « externes », plus brutaux) qui a pris naissance en Chine, il y a plus de 3 000 ans. Aujourd’hui encore, des millions de personnes — quels que soient leur âge, leur souplesse et leur condition physique — s’y adonnent quotidiennement dans le monde. Pour cela, il leur suffit d’être détendu et de savoir respirer. Cette activité leur permet de retrouver le calme, le bien-être et la santé par l’écoute d’eux-mêmes et des autres, autant d’atouts nécessaires pour affronter plus sereinement les aléas de la vie quotidienne et pour évacuer le stress.
Pour lire cet intégralité, suivez ce lien …
[sur le net] Pollution et santé. L’État prive les chercheurs de 8 millions d’euros
Publié le 29 janvier 2012 à 11:52Trouvé sur le site d’Ouest-France, un intéressant accompagné d’une vidéo
Coup de colère des scientifiques. L’État coupe les aides au programme d’étude sur les liens entre les contaminants chimiques et les maladies comme les cancers, les malformations…
Pour lire l’article dans son intégralité, suivez ce lien
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.