programme de la maison des aidants
Publié le 09 janvier 2018 à 20:08Située au Centre St Lannouchen à Landivisiau, Maison des Aidants : programme des formations Cliquez ce lien pour voir le programme au format .pdf.
Médecine : les différences Homme/Femme négligées
Publié le 06 janvier 2018 à 13:04Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
La France est très en retard dans ce domaine, que ce soit dans la recherche ou dans le choix des traitements. « Les médecins commettent la faute de ne pas s’informer exactement de la cause de la maladie (des femmes, NDLR) et de la traiter comme s’il s’agissait d’une maladie masculine …. Il faut dès le début interroger soigneusement sur la cause ; car les maladies des femmes et celles des hommes, différent beaucoup pour le traitement. » Des propos qui portent à sourire si, plus de deux mille ans après avoir été rédigés par Hippocrate, ils n’étaient toujours pas appliqués en France. Une incongruité dont s’est emparée l’Académie Nationale de Médecine avec l’espoir de réussir à faire bouger les choses.
Car, en la matière, si bon nombre de pays ont mis du temps à comprendre l’importance qu’il y a à différencier –selon que l’on est un homme ou une femme– la recherche sur les maladies et les traitements qui doivent y être associés ; « la France a accumulé un retard considérable, au moins dix ans, par rapport à d’autres pays européens (Allemagne, Hollande, Suède, Italie), le Canada, surtout, les États-Unis ou encore Israël », explique Claudine Junien, généticienne. « C’est une grande chance que l’Académie prenne ce sujet sur ses épaules », souligne cette femme qui enseigne à la faculté de médecine de Paris-Ouest, « car, en France, on se préoccupe beaucoup de parité surtout sur le genre, mais il faut aussi faire prendre conscience du sexe biologique », insiste-t-elle.
Dissemblance génétique :
Une nécessité qui repose aujourd’hui sur des constats parfaitement documentés. On sait tout d’abord que, dès sa conception, l’embryon mâle ne se comporte pas de la même manière que l’embryon femelle et ce, alors même « que les hormones sexuelles n’ont pas encore fait leur apparition » rappelle la généticienne. Si la ressemblance génétique en termes de séquence entre deux hommes ou deux femmes est de 99,9%, la ressemblance entre un homme et une femme n’est que de 98,5%. Or « c’est le même ordre de grandeur qu’entre un humain et un chimpanzé de même sexe », insiste-t-elle. Côté maladie, les exemples de différences flagrantes entre les sexes ne manquent pas. Certaines maladies touchent aussi majoritairement les femmes : Alzheimer, anorexie, dépression, ostéoporose, troubles alimentaires, maladies auto-immunes (maladies thyroïdiennes, sclérose en plaques, lupus)… Quand d’autres sont plus fréquentes chez les hommes : autisme, tumeur du cerveau et du pancréas, AVC ischémique… Or, paradoxalement, les recherches autour de ces maladies et sur les façons de les soigner restent encore très centrées sur la gent masculine.
« Pendant très longtemps, on n’a pas voulu que les femmes en âge de procréer participent à des tests », raconte Claudine Junien. « Du coup, les effets secondaires des médicaments étant mesurés exclusivement chez les hommes, les femmes en sont plus souvent victimes : une fois et demie à deux fois plus d’accidents secondaires » … « Ce qui représente un coût humain et financier exorbitant », rappelle l’Académie.
Les recommandations de l’Académie :
La sénatrice américaine Olympia Snowe rappelle ainsi que, dans les années 1980, une étude pilote « financée par le gouvernement fédéral sur la relation entre obésité et cancer du sein et de l’utérus avait été menée exclusivement avec des hommes »!!! Ce déséquilibre concerne même l’expérimentation animale où les animaux testés sont cinq fois plus souvent des mâles que des femelles, précise l’Académie de médecine. Cela peut également correspondre à des biais statistiques. « Parfois, les différences sont si faibles que l’on se dit que cela ne vaut pas la peine d’en parler », souligne Nicolas Gauvrit, enseignant en science cognitive à l’université d’Artois.
Dans les années 1990, une cardiologue américaine, Bernardine Healy, dénonce le fait qu’une femme doive avoir un cœur qui fonctionne comme celui d’un homme pour être convenablement soignée, rapporte Peggy Sastre, philosophe et essayiste, qui a consacré un livre à ces questions.
« La médecine de genre n’est pas une médecine de femmes, c’est plutôt une médecine personnalisée », explique le professeur Vera Regitz-Zagrosek, cardiologue, qui, en 2003, a fondé l’institut du genre en médecine au sein de l’hôpital de la Charité à Berlin (Allemagne). Et en matière cardiaque, disposer de données propres à chaque sexe est tout à fait important. Car on sait très bien que certains traitements fonctionnent bien mieux chez des hommes que chez des femmes.
Réviser fondamentalement les principes établis de la recherche fondamentale et clinique pour faire la part des choses entre différentes biologiques liées au sexe et contraintes sociales liées au genre, concevoir et interpréter les études sur l’homme ou l’animal en tenant compte du sexe, former les médecins à ces questions, telles sont quelques-unes des recommandations de l’Académie de médecine. Va-t-elle être entendue ?
La mixité oubliée par la recherche chirurgicale :
Une équipe de chercheurs dirigée par Mélina Kibbe, enseignante en chirurgie à l’Université Northwestern à Chicago, a passé au crible 1.303 études publiées entre 2011 et 2012 dans cinq revues consacrées à la chirurgie. Parmi elles, 78% incluaient des hommes et des femmes, mais souvent de manière disproportionnée : moins de la moitié des études comptait au moins une femme pour deux hommes. Par ailleurs, 17% des études ne rapportaient pas du tout le sexe des participants et les chercheurs se sont aperçus que la mixité d’une étude n’impliquait pas forcément une analyse tenant compte du sexe. Ainsi, plus d’un tiers des études n’exploitent pas ce critère dans leurs résultats.
Selon les auteurs, ce phénomène a de nombreuses conséquences. « D’abord, les médicaments ou thérapies développés pourraient n’être efficaces que sur un sexe », écrivent-ils. « Ensuite, ceux qui présentent une faible efficacité chez les deux sexes lorsque les données sont combinées peuvent parfois être abandonnés, alors qu’ils agissent peut-être uniquement sur l’homme ou sur la femme. Enfin, les traitements développés à partir d’études non mixtes sont susceptibles d’avoir des effets indésirables sur le sexe opposé ».
Effets indésirables :
Ainsi, aux Etats-Unis, la survenue d’effets indésirables est 50% plus importante chez les femmes que chez les hommes. En conséquence, 80% des substances retirées du marché par le Food and Drug Administration (l’équivalent de l’Agence française du médicament) ont provoqué des effets secondaires chez des femmes uniquement, selon les auteurs.
L’étude de Mélina Kibbe, publiée le 17 août dans la revue médicale JAMA Surgery, montre que ce biais est plus courant dans certaines spécialités comme la chirurgie cardiaque : seules 28% des 42.396 personnes impliquées dans des recherches de ce type étaient des femmes. « Alors que l’infarctus du myocarde est la première cause de mortalité chez les femmes, il est sous-diagnostiqué car considéré comme une maladie masculine », souligne Catherine Vidal, membre du comité d’éthique de l’INSERM. « Et ceci explique la sous-représentation des femmes dans les essais cliniques des thérapies contre l’infarctus », conclut-elle.
Article de Marielle Court et Cécile Thibert relevé dans le Figaro Santé par Françoise Vignon
Faut-il former des médecins plus « humains » ?
Publié le 05 janvier 2018 à 14:01Faut-il former des médecins plus « humains » ?
Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
La médecine doit être spécialisée, innovante et efficace, mais sans perdre sa dimension relationnelle et empathique, plaide le Pr. Jacques Bringer de l’Académie de médecine.
Plus que tout, la médecine doit rester humaine, c’est-à-dire garder le souci constant de la personne. Les nouveaux outils biotechnologiques, l’imagerie moderne et interventionnelle, les gestes chirurgicaux moins invasifs, robotisés ou non, l’émergence des biomarqueurs permettent une médecine moins agressive, moins variable et mieux ciblée. La numérisation aide la prise de décision dans les situations complexes et permet de partager facilement l’information entre les professionnels de santé. Outil de vigilance et d’éducation thérapeutique, elle facilite la coordination entre les soins de proximité et établissements de recours ainsi que le retour à domicile dans les conditions de sécurité renforcées.
Grâce aux pratiques ambulatoires, il est possible de concentrer et d’accélérer soins et explorations afin de respecter les aspirations du patient à retrouver au plus vite sa vie personnelle et professionnelle. L’exercice des soins centré sur le patient est ainsi organisé, sécurisé et coordonné entre les nombreux professionnels de santé intervenant auprès de lui.
Mais une telle organisation semi-industrielle des soins, faite de standardisation, de biotechnologie de précision, de numérisation et d’accélération du parcours de la médecine, n’est-elle pas trop « froide » pour rester humaine ?
Médecine de la personne :
La médecine de la personne, plus humble, attentive au profil de chaque patient et de ses aspirations individuelles, doit faire prévaloir l’écoute, l’empathie, la qualité de la présence et de la parole pour éviter les regards, mots et gestes malheureux ou maladroits car inadaptés à la situation.
Le médecin « n’ordonne plus », il doit savoir annoncer, expliquer, convaincre, éduquer, afin d’éclairer et d’autonomiser le patient. On ne doit plus « envoyer » un patient à l’hôpital ou vers les soins de proximité : il convient de l’accompagner dans une stratégie coordonnée et personnalisée tenant compte de ses priorités, de ses valeurs, de son profil socio-éducatif, culturel et psychologique.
On ne peut plus s’en tenir à des approches spécialisées, cloisonnées, certes efficaces, mais insuffisantes et même potentiellement dangereuses lorsqu’il faut traiter un malade chronique aux pathologies multiples souvent complexes et relevant d’une prise en charge globale, qui demande du temps et n’est donc plus compatible avec une rémunération au seul débit des actes. Ceci est particulièrement évident pour l’exercice de la médecine générale, qui devrait symboliser synthèse et synchronisation.
La médecine doit être à la fois spécialisée, innovante, efficace, sans perdre de son humanité. Les moyens biotechnologiques n’éloignent pas en eux-mêmes : c’est la façon de s’en servir qui éloigne ou qui rapproche.
Ainsi, un geste d’imagerie interventionnelle ou de chirurgie robotisée ne « dispense pas de la qualité de la présence, du choix des paroles et du doigté de l’annonce et de son accompagnement » C’est pourquoi la formation conjointe des médecins et des professionnels de santé appelés à intervenir en équipe auprès des patients doit assurer au moins autant « l’acquisition et l’évaluation des habiletés technologiques que les capacités décisionnelles et relationnelles humaines ». Finissons-en avec les concours et les sélections fondés sur le seul contrôle des connaissances ; les étudiants en médecine doivent être mis en situation de sensibilisation pour mieux percevoir, mieux comprendre, mieux répondre aux attentes des patients ».
Ateliers de la bientraitance :
Entre l’acquisition des connaissances et les stages pratiques de « compagnonnage », l’apprentissage par les outils de mise en situation simulée est indispensable à l’acquisition des gestes et réflexes individuels et collectifs. Les jeux de rôle et les ateliers de bientraitance doivent se développer dans les facultés pour préparer le futur médecin au colloque humain singulier par l’entraînement à l’écoute et au questionnement éthique.
L’examen classant national (ECN) ne doit plus être la seule évaluation et la finalité exclusive au terme des six premières années de formation médicale. Sachant que, tel qu’il est conçu pour classer et répartir les futurs internes sur le territoire national, c’est le seul examen au monde où l’on est reçu avec zéro !
En effet, tout étudiant formé dans une université européenne, français ou étranger, parlant ou non notre langue, peut le présenter et contourner ainsi le numerus clausus, en accédant sans limitation à l’exercice médical dans notre pays… Il est urgent de redonner toute sa place et la priorité à l’évaluation des compétences cliniques pour valider l’ensemble des aptitudes pratiques, y compris relationnelles, des étudiants en médecine, d’où qu’ils viennent, avant qu’ils n’accèdent aux fonctions de responsabilités d’interne.
Il en va du simple respect des patients.
Article de Jacques Bringer relevé dans le Figaro santé par Françoise Vignon
Neurochirurgie Le Gamma-Knife pour opérer le cerveau sans trépanation AP-HP
Publié le 04 janvier 2018 à 08:33Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
Les américains l’appellent « Gamma Knife » et ce dispositif de radiothérapie qui consiste à brûler la tumeur est de plus en plus répandu aux Etats-Unis. En France, le Gamma-Knife n’est pas réellement nouveau non plus : dès octobre 2010, l’Assistance Publique – Hôpitaux de Paris inaugurait son Unité de Radiochirurgie Gamma Knife® pour répondre aux besoins de la région Ile-de-France et l’hôpital de la Timone (Marseille) l’utilise depuis 1992, Lille depuis 2004 et Toulouse depuis 2006. Ce dispositif s’inscrit dans la démarche moderne de développement d’une chirurgie cérébrale de moins en moins invasive mais de plus en plus précise.
Le premier prototype de gamma knife (bistouri à rayons gamma) a été réalisé en 1967, cette technique innovante n’a réellement connu un développement que dans les années 1980 avec les progrès fantastiques de l’imagerie cérébrale (notamment par résonance magnétique) et de l’informatique.
Le Gamma-Knife est une technique innovante de radiochirurgie qui permet de traiter des lésions du cerveau à l’aide de rayons Gamma, comme le ferait un bistouri mais sans devoir ouvrir le crâne. Composé de 192 faisceaux provenant de sources de cobalt 60, répartis sur 8 secteurs, l’appareil Gamma Knife® permet d’administrer, avec une extrême précision, une forte dose de radiation en une seule séance, sur la (les) lésion(s) à traiter, tout en réduisant au maximum la dose absorbée par les structures voisines.
On peut traiter en une seule fois jusqu’à 7 lésions. Cette technique peut être proposée avec succès pour les métastases cérébrales, les petits méningiomes et les tumeurs du cerveau, les neurinomes, les tumeurs bénignes de la base du crâne, certaines tumeurs cérébrales primitives et surtout secondaires tout comme certaines indications de neurochirurgie fonctionnelle (névralgies trigéminales essentielles, maladie de Parkinson, épilepsies pharmaco résistantes…) et certains troubles oculaires.
Un traitement indolore, sans anesthésie générale et de 20 minutes à 2 heures, suivant la pathologie concernée : Le Gamma Knife® associe la précision mécanique à la sophistication du logiciel permettant de réaliser une dosimétrie, la dose de rayons à délivrer compte tenu de la conformation de la lésion et de sculpter avec une grande précision la zone à irradier correspondant à la cible à traiter. La quantité de tissu cérébral normal irradié à tort est ainsi minimisée, ce qui permet de minimiser les effets secondaires de l’irradiation. Et ce traitement ne nécessite donc pas de trépanation, il est indolore, se pratique sans anesthésie générale et ne nécessite aucun soin intensif.
Un neurochirurgien, un radiothérapeute et un physicien sont associés sur ce traitement, le physicien, étant en charge du fonctionnement de l’accélérateur linéaire afin de réaliser le protocole de traitement des lésions cérébrales.
C’est aujourd’hui autour de la coopération inter-établissements soutenue par l’Agence Régionale de Santé (A.R.S.), regroupant les équipes du Groupe Hospitalier Pitié-Salpêtrière (GHPS), les équipes de la Fondation Ophtalmologique Rothschild (FOR) et du fonctionnement d’une plateforme commune que communique aujourd’hui l’AP-HP. Cette plateforme permettra de répondre aux besoins de 400 à 700 patients par an en Ile-de-France.
Sources : AP-HP, CHU de Toulouse, La Timone (Visuel CHU Réseau-La Timone).
L’hôpital de la Timone à Marseille vient de s’équiper d’un deuxième gamma knife permettant d’effectuer la chirurgie cérébrale sans danger en comparaison avec la stimulation cérébrale profonde. Il semblerait qu’il y ait des possibilités de traitement pour la maladie de Parkinson.
Transmis par Jean Noël Petit
Les neurones greffés sont connectés au réseau
Publié le 03 janvier 2018 à 08:43Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
En 2007, l’équipe française pose la première pierre de cet édifice. Toujours chez la souris, elle réussit à greffer dans le cortex de jeunes neurones exogènes, manipulés génétiquement pour émettre de la fluorescence. Et, pour la première fois, on a vu les nouveaux neurones greffés réparer les lésions corticales de façon spécifique !
« De quoi torpiller le vieux dogme qui prétendait que réparer le cerveau était impossible », se félicite la chercheuse. Mieux, en 2015, la même équipe associée à l’Université libre de Belgique (ULB) parvient à rétablir de la sorte des circuits corticaux anatomiques fonctionnels. Et, ce faisant, à constituer les conditions du succès de cette greffe.
« Pour réparer le cortex moteur, il faut de jeunes neurones moteurs et de jeunes neurones visuels. Sinon, c’est l’échec », explique Pierre Vanderhaeghen, chercheur à l’Institut de neurosciences de l’ULB, coauteur de l’étude. Mais pas seulement. Le cortex étant composé de six couches neuronales différentes, il faut également un cocktail d’une dizaine de types différents de neurones (inhibiteurs, excitateurs) dans les bonnes proportions.
Etonnamment, la maladie de Parkinson semble, elle, plus « simple » à appréhender. Elle se caractérise par la destruction des neurones qui sécrètent de la dopamine dans une zone appelée la « substance noire », ce qui entraîne des troubles locomoteurs et cognitifs. Et si l’on remplaçait les neurones détruits ?
Plusieurs essais cliniques ont été menés depuis 1990. L’intervention a consisté à injecter de jeunes neurones à dopamine dans la zone cible de la substance noire (le striatum) des patients afin de fournir la dopamine manquante. Quatorze ans plus tard, les neurones implantés sont toujours là selon une équipe de l’Université Harvard (Etats-Unis), dirigée par Ole Isacson, après analyse post mortem des cerveaux de cinq patients. Mais même si deux tiers des personnes atteintes ont vu la progression de la maladie ralentir, les résultats globaux sont mitigés en raison de la diversité des techniques mises en œuvre. Un nouvel essai est en cours.
Pour ces opérations, des neurones d’origine fœtale ont été utilisés. « Ce qui pose des problèmes éthiques et de disponibilité », souligne Afsaneh Gaillard. Dans le futur, ce seront des neurones d’origine embryonnaire (extraits d’embryons précoces préimplantatoires), puis des IPS (cellules souches pluripotentes induites) obtenues à partir de cellules adultes, qui seront privilégiées. « Utiliser les propres cellules du patient éviterait les rejets provoqués par les greffes et permettrait aussi d’obtenir autant de neurones que l’on souhaite » assure Afsaneh Gaillard. Les IPS sont probablement la clé qui permettra d’atteindre d’ici à deux décennies, l’objectif que les chercheurs se sont fixé.
Article d’Elena Sender relevé dans Sciences & Avenir par
Lu et transmis par Françoise Vignon
Rajeunir un cerveau vieillissant
Publié le 30 décembre 2017 à 16:28Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
Des chercheurs ont relancé la production de nouveaux neurones dans le cerveau d’une souris âgée en lui transfusant le sang d’une de ses jeunes congénères.
Si la bonne nouvelle est que nous produisons des neurones à tout âge, la mauvaise est que le système peut se gripper au fil du temps. « L’organisme accumule des polluants, des toxines de l’environnement qui abîment le cerveau » explique Lida Katsimpardi, de l’Institut Pasteur à Paris. « La barrière hémato-encéphalique, qui protège le cerveau des apports extérieurs, laissent passer davantage de toxiques et évacue moins bien les déchets, comme certaines protéines mal conformées impliquées dans les maladies neurodégénératives (Alzheimer, Parkinson etc…), qui s’accumulent peu à peu.» À l’Institut pour la médecine régénérative du Texas (Etats-Unis), Ashok Shetty, spécialiste des cellules souches, ajoute : « Avec l’âge, on note un déclin des facteurs dits neurotrophiques qui jouent un rôle dans la prolifération des cellules souches ou dans la différenciation des nouveaux neurones. Résultat : ces cellules souches ne semblent pas décliner en nombre mais la plupart ne se divisent plus ou très peu (la quiescence1), ce qui contribue à une baisse de production de neurones.» Comment faire pour relancer la neurogenèse, qui assure l’adaptation du cerveau au changement ?
Avec son équipe, Lida Katsimpardi, alors à l’Université Harvard (Etats-Unis) a fait une découverte étonnante en 2016. Elle a tout simplement relancé la production de cellules souches dans le cerveau d’une souris âgée, en lui transfusant le sang d’une de ses jeunes congénères. Ces cellules souches ont pu se différencier en nouveaux neurones dans le bulbe olfactif et améliorer l’odorat. De plus, on a constaté une revascularisation des vaisseaux sanguins, détériorés par le vieillissement. D’autre part, en analysant le sang, la chercheuse a isolé un facteur (GDF11) qui semble être à l’origine de cette relance. « Nous sommes en train d’identifier le mécanisme en jeu », explique la chercheuse. « Celui-ci permet à la souris âgée de retrouver, non seulement une neurogenèse normale, mais aussi une meilleure vascularisation.»
L’équipe française est sur le point de publier le rôle d’autres facteurs. « Notre objectif est d’identifier le cocktail de jouvence qui stimule la neurogenèse et de le tester un jour chez l’humain.».
Poursuivant le même but, Ashok Shetty a pris une autre voie. « Nous avons greffé de petits groupes de cellules souches neurales dans le cerveau d’un rat âgé, en ciblant les zones de l’hippocampe qui, dans des conditions normales, ne produisent pas de neurones chez l’adulte ». Résultat trois mois plus tard : « Les cellules greffées ont développé des niches et ont produit de nouveaux neurones !» Le chercheur y voit une piste pour traiter le déclin de la neurogenèse humaine dans le futur.
Article relevé dans Sciences et Avenir
Par Françoise Vignon
La médecine régénérative pourrait soigner l’AVC ou la maladie de Parkinson en stimulant la neuro genèse.
Publié le 29 décembre 2017 à 12:54Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
Reste un obstacle : apprendre aux néo neurones à survivre.
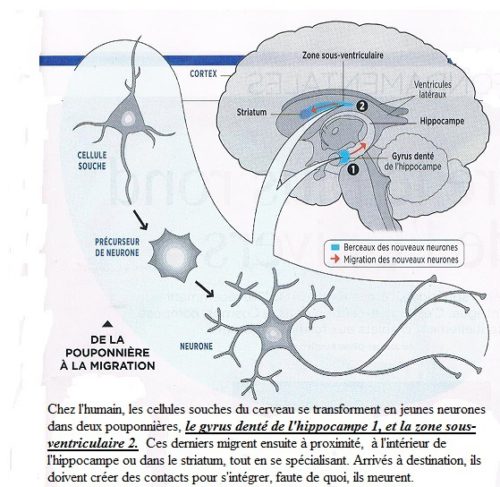
Et si l’on utilisait les nouveaux neurones – ceux que notre cerveau fabrique naturellement tous les jours – pour réparer les lésions cérébrales dues à un traumatisme, un accident vasculaire ou une pathologie neurodégénérative (Parkinson, Alzheimer…)? Tel est l’objectif de la future médecine régénérative. Une incroyable idée qui fait son chemin depuis que les chercheurs ont découvert la neurogenèse (production de nouveaux neurones) chez l’adulte. Avec de premiers succès. « En détournant des neurones nouvellement formés depuis leur zone germinative vers les régions lésées, on pourrait espérer contribuer à élaborer de nouvelles stratégies thérapeutiques », affirmait ainsi il y a dix ans, Pierre-Marie Lledo, directeur du département de neuroscience de l’Institut Pasteur à Paris.
Une décennie de travaux plus tard, grâce à la compréhension fine des facteurs moléculaires indispensables au processus, les efforts ont payé : chez la souris, les chercheurs parviennent à détecter ces précieux néo neurones dans leur berceau, la zone sous-ventriculaire et l’hippocampe. Puis ils les font migrer à quelques centimètres de là, jusqu’au cortex, la mince couche de tissu plissée qui recouvre les hémisphères cérébraux. Un exploit !
Las, les scientifiques font face à un problème de taille : « Une fois arrivés dans le cortex, les nouveaux neurones ne survivent pas », déplore Pierre-Marie Lledo. Car la zone « colonisée » n’est pas « accueillante ». « Ils ne parviennent pas à créer, sur place, leur quota vital de connexions. Résultat : ils s’autodétruisent », explique le chercheur. Le prochain défi est donc d’augmenter ce taux de survie en comprenant ce qui pourrait rendre cette zone moins hostile.
Une équipe Inserm du laboratoire de thérapies cellulaires et maladies cérébrales de l’Université de Poitiers (France) explore pour cela une solution ingénieuse. « Lorsqu’ils arrivent dans le cortex, ces néo neurones se retrouvent dans un territoire dont ils ne parlent pas la langue (moléculaire). En outre, ils ne sont pas programmés pour réparer une lésion. Ce sont les deux écueils à surmonter », explique Afsaneh Gaillard, du Laboratoire de neurosciences expérimentales et cliniques (Inserm) de l’Université de Poitiers. La stratégie : Offrir aux jeunes recrues des « maîtres de stage » pour les aider à s’intégrer. Ceux-ci pourraient être des neurones cultivés in vitro, spécifiques de la zone du cortex lésé à traiter et encore assez immatures pour se développer et « préparer le terrain » avant l’arrivée des néo neurones. « Ces neurones préparés fourniront aux neurones endogènes des facteurs de croissance et les aideront à survivre », précise Afsaneh Gaillard.
Lu et transmis par Françoise Vignon
Perfusions d’apomorphine® : efficacité prouvée.
Publié le 28 décembre 2017 à 08:27Article paru dans LE PARKINSONIEN INDÉPENDANT n°71
Parkinson suisse n°127 septembre 2017
Une étude vient de prouver l’efficacité des perfusions sous-cutanées d’apomorphine pour lutter contre les symptômes moteurs du Parkinson. Sa responsable recommande cette méthode pour raccourcir les phases « off ».
D’après les conclusions d’une étude présentée lors d’un congrès à Amsterdam, l’apomorphine raccourcit effectivement les phases de motricité réduite (phases « off ») des parkinsoniens quand elle est injectée sous la peau. Le Priv. Doc. Dr Regina Katzenschlager du Sozialmedizinisches Zentrum Ost – Donauspital à Viennes (Autriche) résume ainsi les principales conclusions de l’étude TOLEDO, réalisée sous sa direction : « Nous avons pu démontrer que les perfusions d’apomorphine représentent une méthode thérapeutique efficace pour les parkinsoniens dont les fluctuations motrices ne peuvent plus suffisamment être contrôlées par d’autres thérapies ». Les expériences thérapeutiques réalisées jusqu’ici ont révélées que l’apomorphine raccourcit les phases « off » des parkinsoniens, qu’elle améliore les dyskinésies (mouvements excessifs involontaires) et qu’elle réduit le besoin de lévodopa administrée par voie orale.
Son efficacité vient d’être pour la première fois démontrée dans le cadre d’une étude clinique contrôlée. Pendant douze semaines, les patients de 23 centres répartis dans sept pays ont reçu la perfusion d’apomorphine, tandis qu’une perfusion de solution saline était administrée au groupe de contrôle. La perfusion d’apomorphine a permis de raccourcir nettement les phases « off » et de prolonger de manière significative les phases « on » sans mouvements excessifs gênants. Par ailleurs, les effets perçus de la perfusion étaient meilleurs dans le groupe apomorphine que dans le groupe placebo. « Ce traitement a fait la preuve d’un bon profil de tolérance. Nous n’avons observé aucun effet secondaire » a déclaré Priv.Doc. Dr Regina Katzenschlager. « Les résultats de l’étude devraient encourager la prescription de cette thérapie efficace, mais jusqu’à présent très rarement utilisée, aux Parkinsoniens souffrant d’importantes fluctuations d’action ».
Source : 3ème congrès de l’Académie Européenne de Neurologie, Amsterdam 2017, abstract Katzenschlager et al. ; presssetext.ch en date du 27 juin 2017.
Lu par jean Graveleau
NB : à mon grand soulagement, j’utilise un stylo d’Apokinon© rempli d’apomorphine et je peux confirmer les bienfaits démontrés par cette expérience. Je ne comprends pas, moi non plus, pourquoi il n’est pas prescrit plus régulièrement : ce type de thérapie permettant un excellent confort de vie… La manipulation en est tout à fait simple et presque indolore.
[vu sur le net] Parkinson : le Luxembourg cherche des patients
Publié le 10 décembre 2017 à 11:34article trouvé sur le site du Républicain Lorrain
Une grande étude menée au Luxembourg vise à trouver des solutions pour traiter la maladie de Parkinson. Un appel aux patients atteints de la maladie et aux personnes saines est lancé côté français pour y participer.
pour lire cet article dans son intégralité, suivez ce lien…
Parlons santé : deux parkinsoniens de l’association racontent …
Publié le 27 novembre 2017 à 08:51Émission trouvée sur le site de Tébéo (Télévision Bretagne Ouest)
Cliquez sur la photo pour lancer la vidéo.
Médicaments : Est-il possible de signaler un effet indésirable ?
Publié le 27 novembre 2017 à 08:26Oui. Un nouvel outil a été mis en place en mars 2017 par les autorités sanitaires signaler tout désagrément lié à la prise d’un médicament : http://solidarites-sante.gouv.fr/soins-et-maladies/signalement-sante-gouv-fr. Une démarche essentielle pour permettre une juste estimation de la fréquence des effets indésirables.
Que risque-t-on à ne pas regarder la notice ?
« Avant de commencer le traitement, lisez toujours la notice », indique l’Agence nationale de sécurité du médicament et des produits de santé (ANSM). Une recommandation pertinente, mais hélas ! Rarement suivie. Il faut dire que les notices sont très longues, souvent difficiles à lire tant les caractères sont petits et étroits. Et pourtant, ne pas les lire, c’est un peu jouer à la roulette russe.
Que signifient les pictogrammes sur les emballages ?
Certains médicaments peuvent engendrer des somnolences dangereuses si l’on est amené à conduire un véhicule : ils seraient responsables de 3 à 4 % des dommages corporels sur la route en France. Repérez ces pictogrammes sur les emballages : ils constituent un premier indice.
Conduite automobile
Depuis 2008, les laboratoires ont l’obligation d’apposer l’un de ces pictogrammes sur les médicaments susceptibles d’altérer vos capacités à conduire un véhicule ou à utiliser une machine :

- Niveau 1 : Soyez prudent. Ne pas conduire sans avoir lu la notice
La notice est supposée vous éclairer sur le risque, a priori faible. Mais, dans la pratique, on n’est pas forcément éclairé sur la « conduite » à tenir. Exemples : Nurofen Rhume et RhinAdvil Rhume (niveau 1) indiquent dans leur notice : « Dans de rares cas, la prise de ce médicament peut entraîner des vertiges et des troubles de la vue. » - Niveau 2 : Soyez très prudent. Ne pas conduire sans l’avis d’un professionnel de santé
Le risque est important, mais il dépend aussi de la « réceptivité » du patient. Cependant, le conseil de ne pas conduire sans l’avis d’un professionnel de santé est quelque peu absurde en automédication ! - Niveau 3 : Attention danger : ne pas conduire. Pour la reprise de la conduite, demandez l’avis d’un médecin
Les médicaments comportant ce pictogramme ne sont en majorité accessibles que sur prescription. Il s’agit le plus souvent d’anxiolytiques ou de somnifères. Le médecin doit vous informer des délais à respecter avant de reprendre le volant.
[vu sur le net] Un lien entre perte d’odorat et maladie de Parkinson
Publié le 17 novembre 2017 à 11:25article trouvé sur le site du Figaro
Après 65 ans, un Français sur cinq souffre de troubles de l’odorat. Pour certains d’entre eux, cette perte olfactive précéderait de quelques années, la survenue d’une maladie de Parkinson souligne une étude publiée dans Neurology. Les chercheurs de l’université du Michigan ont suivi pendant une décennie plus de 2000 personnes dont ils avaient évalué l’odorat, grâce à des tests validés, à l’entrée dans l’étude. Résultat : les personnes qui souffraient d’un déficit sévère de l’odorat avaient 5 fois plus de risque de développer la maladie de Parkinson dans les dix ans que celles dont l’odorat était intact.
pour lire cet article dans son intégralité, suivez ce lien…
[vu sur le net] Les pesticides une nouvelle fois mis en cause dans la maladie de Parkinson
Publié le 08 novembre 2017 à 18:34article trouvé sur le site du Figaro
Une récente étude montre que cette maladie touche davantage les agriculteurs et les riverains des terrains agricoles que le reste de la population.
Quel est le point commun entre les agriculteurs et les riverains des terrains agricoles ? Ils ont un risque accru de développer une maladie de Parkinson ! Selon deux études récemment publiées par une équipe de chercheurs français, ces personnes ont un risque un peu plus élevé, respectivement de 13% et 8,5% d’être atteintes par cette maladie neurodégénérative. Chez les agriculteurs retraités (60 – 84 ans), cette différence est encore plus marquée puisqu’ils sont 18% de plus à souffrir de la maladie par rapport aux personnes de leur tranche d’âge. Les scientifiques pointent du doigt l’exposition élevée aux pesticides de ces populations, dont certains sont connus pour leurs propriétés neurotoxiques.
pour lire cet article dans son intégralité, suivez ce lien…
Connaissez-vous mon double ?
Publié le 24 octobre 2017 à 09:23Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Une personne, un double, s’est invité chez moi, une étrange personne qui s’est présentée : « Je suis madame Parkinson, je vais faire le chemin avec vous, je vous accompagne sur le chemin de la maladie ». Qui était cette bizarre dame ? Je lui ai dit : « Dehors, je ne veux pas de çà chez moi ! » J’ai voulu la faire partir, la mettre à la porte, je me suis fâchée, rebellée, j’ai tout essayé, elle était toujours présente.
Depuis, elle est là, je la tolère ; elle est devenue une partie entière de moi. Je sais qu’elle est avec moi, me préparant un tour à sa façon : elle me fait chuter, elle mélange les mots lorsque je veux parler, elle m’empêche de me lever, elle bloque mes pas, elle s’amuse !
Mais je me bats, je l’ignore, bien que je vive avec elle. Je fais de la gymnastique, je lis, je visite des musées, je chante, je m’intéresse à la vie de tous, j’aime les volcans : je me renseigne sur Facebook, je loge une étudiante qui apporte sa jeunesse. Je sens bien que ma façon d’être la dérange, car elle se rappelle durement à moi.
Puisque je ne peux pas la jeter dehors, je vis avec, comme avec mon double ! J’en parle le moins possible, alors je profite du temps présent, du soleil, des choses heureuses, des rencontres avec des amis. Oh ! Je vais à ma vitesse, lentement. Je sais qu’elle se vengera un jour, mais en attendant je l’ignore.
J’ai appris qu’il ne faut pas rester seul (le), que l’on est mieux en groupe et que l’on oublie ainsi Madame PARKINSON!!
Texte de Nicole Lecouvey
Pourquoi le tango est la danse la plus efficace contre Parkinson
Publié le 23 octobre 2017 à 07:43Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Le Pr Gammon Earhart, neurologue à l’Ecole de médecine de l’Université de Washington, a étudié les effets de la danse pour les patients atteints de la M.P.
« Le pas de base du tango est une marche ralentie, dans laquelle on apprend à placer son appui au-dessus d’un pied pour permettre à l’autre de se déplacer, de s’ancrer d’abord avec le gros orteil et de fermement se stabiliser avant d’accepter le poids du corps qui bascule de l’autre côté. » C’est ainsi que le Pr Grammon Earhat, décrit cette danse dans son étude et son analyse des travaux récents sur les effets de la danse pour des patients atteints de la maladie de Parkinson.
Selon lui, les patients doivent alors se concentrer sur une activité qui ressemble à une marche habituelle, ce qui est l’un des piliers des recommandations internationales pour l’exercice physique appliquée à la M.P.: mettre en place des stratégies cognitives du mouvement pour améliorer les transferts. La danse, qui se fait en rythme et en musique, répond également parfaitement à une autre de ces exigences : proposer des points d’ancrage en particulier auditifs et visuels pour améliorer la démarche. Elle facilite l’équilibre en habituant le patient à tenir compte d’événements inattendus : bousculer un autre couple, éviter les pieds de son partenaire ou suivre un mouvement inattendu du meneur.
Mobilité articulaire :
L’équipe de Patricia McKinley, spécialiste en rééducation fonctionnelle à l’Université McGill de Montréal – la première à étudier les effets du tango sur la M.P. – a pu mesurer une augmentation de 4 points des critères d’équilibre sur l’échelle de Berg, mieux que d’autres danses de couple ou que le tai-chi. Enfin, et même s’il ne s’agit pas du but premier de ces ateliers, le tango, comme les autres danses, favorise la mobilité articulaire et le renforcement musculaire, et s’accompagne même – un résultat démontré chez des sujets âgés non atteints par la maladie –, d’une amélioration de la santé cardio-vasculaire.
« Une activité physique soutenue, qui met l’organisme en aérobie, semble favoriser la dégradation métabolique de la fameuses protéine alpha-synucléine », ajoute le Pr Wassilios Meissner, neurologue au Centre Expert Parkinson de Bordeaux, ce qui pourrait jouer sur les symptômes non moteurs de la maladie.
Autre caractéristique spécifique au tango, les pas en arrière et sur le côté en même temps. Le Pr Earhart constate que les chutes – le plus souvent causées par de tels déplacements chez ce type de patients – ont ainsi diminué de moitié après cinq semaines de pratique bihebdomadaire du tango. Enfin, le tango comporte de nombreuses poses et redémarrages, que les personnes atteintes de la maladie de Parkinson subissent fréquemment lorsque leur corps « >se fige » et auxquels le tango offre des stratégies pour s’habituer à relancer la machine »
Article de Pauline Léna relevé dans le Figaro Santé
Compte rendu de la réunion du Collectif Parkinson du 2 juin 2017
Publié le 20 octobre 2017 à 08:01Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Le collectif Parkinson s’est réuni le 2 juin 2017 au siège de France Parkinson.
Présents :
- Daniel DAL-COL : Président de l’Association des Groupements de Parkinsoniens de la Loire (AGPL)
Georges SAUVIGNET : membre de l’AGPL - Jean GRAVELEAU : Président du Comité d’Entente et de Coordination des Associations de Parkinsoniens (CECAP)
- Renée DUFANT : membre du CECAP
- Françoise AGUTTES : membre de la FFGP
- Didier ROBILIARD : Président de France Parkinson (FP)
- Andrée GOUGET : Présidente de Franche-Comté Parkinson (FCP)
- Roger BERTHIER : Président de Parkinsonia
Jean-Paul WAGNER : Président de la Fédération Française des Groupements de Parkinsoniens (FFGP)
Prise de notes assurée par France Parkinson et Renée Dufant

Compte-rendu :
- Rappel de l’entière indépendance des membres du Collectif les uns vis-à-vis des autres. Il n’y a pas un regroupement plus important (sauf en taille!)
- PMND suivit par Florence Delamoye, absente excusée, Didier Robiliard en a fait un court résumé. Un comité de suivi se réunit une fois par mois.
- La journée « souffrance » le 13 juin prochain,
- La recherche en synergie avec l’étranger et notamment la Chine ; dossier suivit par Etienne Hirsch,
- Renforcement des liens des associations et leur reconnaissance par les ARS,
- L’hébergement en EHPAD,
- Les centres experts Parkinson et identification des centres autorisés à pratiquer la « neuro-stimulation »,
- Les centres médico-sociaux avec changement de statut,
- La Nicotinothérapie,
Décisions :
À la suite de ce tour d’horizon, différentes décisions ont été prises :
- Vulgariser les avancées de la recherche pour permettre aux malades et à leurs proches une meilleure compréhension des progrès.
- Exiger un suivi des projets de recherche, avec compte-rendu à la clé.
- Mettre en place des structures spécialisées pour la maladie de Parkinson (Ydes 15).
- Faire agir les ARS au niveau local, qu’elles agissent davantage sur le terrain.
- Trouver un parrain/marraine qui sera l’image de la maladie de Parkinson. Il pourrait s’agir d’une personnalité ou d’un proche (ex : enfant de malade).
- Lors de la prochaine production des « cartes médicales Parkinson », mettre en valeur le Collectif et pas seulement France Parkinson.
- Réfléchir à un logo pour le Collectif.
- Modifier la « mallette du nouveau diagnostiqué » en y mettant des documents plus concis et la distribuer non seulement auprès des centres hospitaliers mais aussi auprès des neurologues en ville.
- Écrire une lettre au Conseiller de santé à l’Élysée et mener une action parlementaire
- Mettre en place une réunion le jeudi 28 septembre à 10h avec le professeur Philippe Remy pour qu’il présente son étude sur la nicotinothérapie.
A la suite de cette réunion du Collectif, Renée DUFANT a été nommée « correspondante animatrice du Collectif ».
Fait à Paris le 7 juin 2017
Rédigé par Renée Dufant et supervisé par Didier Robillard
La qualité de la chaîne du médicament
Publié le 19 octobre 2017 à 09:34Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
 Pour parvenir à commercialiser un nouveau médicament, il faut tester un très grand nombre de molécules. Les tests durent plusieurs années, et suivent une succession d’étapes très réglementées. Les nouvelles substances potentiellement actives font ainsi l’objet d’études prévues dans chacune des étapes de développement suivantes :
Pour parvenir à commercialiser un nouveau médicament, il faut tester un très grand nombre de molécules. Les tests durent plusieurs années, et suivent une succession d’étapes très réglementées. Les nouvelles substances potentiellement actives font ainsi l’objet d’études prévues dans chacune des étapes de développement suivantes :
- les essais précliniques consistent à évaluer in vivo dans des systèmes vivants non humains l’activité d’un candidat médicament issus des phases de la recherche cognitive et à appréhender la toxicologie de la molécule. Les études non-cliniques sont conduites en suivant les bonnes pratiques de laboratoire (BPL).
- la phase de développement clinique (essais cliniques = essais d’un médicament chez l’homme volontaire malade ou sain) apporte les preuves scientifiques de la balance bénéfice/risque de la molécule. Cette étape, qui ne peut se faire sans autorisation de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM), est cruciale, car les données recueillies viendront alimenter le dossier d’autorisation de mise sur le marché (AMM). Les bonnes pratiques cliniques (BPC) s’appliquent à toutes les étapes de ces études.
Parallèlement aux essais cliniques, il y a une phase de développement industriel qui comprend une phase de production du principe actif et une phase de développement galénique. Le résultat des essais cliniques et du développement pharmaceutique et industriel constitue le dossier de demande d’AMM.
- le dossier d’autorisation de mise sur le marché est la pièce d’identité du médicament. Il regroupe les preuves précliniques et cliniques de sécurité et d’efficacité du médicament. Il démontre également que la chaîne de vigilance et de contrôle mise en œuvre par le fabricant permet d’assurer la reproductibilité de la qualité du médicament. Dans le cadre d’une procédure centralisée européenne, ce dossier est examiné par le Comité des médicaments à usage humain (CHMP) de l’Agence européenne du médicament (EMA). Si la procédure est nationale, le dossier est déposé auprès de l’ANSM. Une partie spécifique du dossier d’AMM est consacrée aux matières premières, qu’il s’agisse de substances actives ou d’excipients, pour apporter la preuve de leur qualité et de leur pureté.
Le saviez-vous ?
Les excipients sont des substances destinées à faciliter la fabrication et l’utilisation. Ils peuvent par exemple apporter un goût, une couleur à un comprimé, un sirop, ou apporter une consistance à une crème, ce qui en facilitera l’application. Ils n’ont pas d’effet thérapeutique mais peuvent avoir un effet notoire qui nécessite des précautions d’emploi pour certaines catégories particulières de patients.
- le processus de production mis en œuvre pour façonner le produit fini est un élément clé de la qualité. Au cours de cette étape, les établissements de fabrication des matières premières actives et les établissements pharmaceutiques appliquent les bonnes pratiques de fabrication (BPF). La fabrication des médicaments est placée sous l’autorité du pharmacien responsable qui engage sa responsabilité pour chaque lot produit.
- la distribution des médicaments est réalisée par des établissements de distribution ayant obtenu une autorisation de l’ANSM. Dans ces établissements toutes les activités (réception des produits, stockage, gestion des commandes, gestion des réclamations…).se font conformément aux bonnes pratiques de distribution (BPD).
- la dispensation des médicaments se fait en officine ou en PUI sous le contrôle d’un pharmacien. Dans ces établissements, les professionnels de santé sont tenus de respecter les conditions de conservation des médicaments dans des locaux ou enceintes adaptés prévues par l’AMM (condition de température…).
- la surveillance post-AMM fait partie intégrante de la qualité de la chaîne du médicament. Après sa commercialisation, le médicament fait l’objet, toute sa vie, d’une surveillance de la part des autorités et des professionnels de santé des pays dans lesquels il est autorisé. Les bénéfices et les risques liés à son utilisation sont périodiquement évalués. Le médicament peut être à tout moment retiré du marché et son AMM suspendue, en cas de doute sur la balance bénéfice/risque de la molécule. L’ANSM publie chaque année, sur son site Internet, la liste des médicaments pour lesquels les AMM ont été refusées, retirées ou suspendues, dont la délivrance a été interdite ou qui ont été retirés du marché en France et dans l’Union européenne (UE).
Point de vue d’un élu associatif : Abattre les cloisons pour être entendu
Publié le 18 octobre 2017 à 08:07Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Régulièrement, lors de nos assemblées, nous avons à déplorer le manque de renouvellement des administrateurs.
Nos associations ont ceci de particulier qu’elles concernent une maladie évolutive qui se manifeste sur le tard. Lorsque les premiers symptômes apparaissent, la maladie est déjà à un stade avancé. Une telle perspective incite peut à s’engager, que l’ont soit aidé ou aidant.
De plus, nous exerçons dans un monde cloisonné, A chaque association sa maladie ! Cela alors qu’elles ont des problèmes similaires à résoudre. Ainsi, chaque rentrée voit le même parcours du combattant où au lieu d’unir leurs efforts, les associations se retrouvent en concurrence face aux organismes censés les aider. Que d’énergie gaspillée !
Le tout aggravé par l’accélération d’un monde livré aux puissants lobbies qui se disputent les parts de marché et face auxquels il devient de plus en plus difficile de faire entendre notre cause.
Comment trouver la force pour abattre les cloisons qui nous éloignent, nous affaiblissent ?
Nous retrouvant entre gens concernés par la même maladie, c’est naturellement que nos préoccupations vont d’abord au « comment aider ? » ou « comment traiter ? » Trop rarement nous nous intéressons au « comment éviter ? » qui pourtant s’adresse à tous — Y compris ceux qui ne sont pas concernés, mais qui par leurs activités pourraient le devenir et ne le savent pas. D’où les journées mondiales organisées pour sensibiliser le grand public sur la maladie, alerter sa vigilance sur la nécessité d’établir des principes de précautions et les faire respecter. Récemment, le gouvernement n’a-t-il pas été amené à revoir à la baisse les règlementations d’utilisation des pesticides dont le lien avec le Parkinson a pourtant été démontré par l’INSERM. Face aux tendances à regrouper les réponses, ne devons-nous pas rapprocher nos causes ? Ne pourrions-nous développer des partenariats pour échanger nos savoirs, voire proposer des terrains d’actions communes ?
Quelques pistes :
httsp://www.generations-futures.fr/actualites/sentinelles-film-cinema-8-novembre/
https://www.letemps.ch/economie/2015/03/11/pesticides-empoisonnent-negociations-entre-americains-europeens
https://www.phyto-victimes.fr/
Rédigé pat Yves Gicquel
[vu sur le net] Point sur l’arrêt de la consultation du Dr Gabriel Villafane au sein du service de neurologie de l’hôpital Henri-Mondor AP-HP
Publié le 17 octobre 2017 à 12:46article trouvé sur le site de l’assistance publique hôpitaux de Paris
Le service de neurologie de l’hôpital Henri Mondor AP-HP héberge un Centre expert Parkinson dirigé par le Pr Philippe Rémy, labellisé par l’ARS Ile-de-France. Le Dr Gabriel Villafane a exercé dans le service de Neurologie à raison d’une demi-journée par semaine, avec une vacation, jusqu’au 1er octobre 2017.
Un protocole d’essai thérapeutique sur l’utilisation de la nicotine à l’état pur comme médicament pour les maladies neurodégénératives, notamment la maladie de Parkinson, a été engagé par le Pr Cesaro (jusqu’à son décès en 2013) et le Dr Villafane. Cette recherche clinique, promue par l’AP-HP avec l’autorisation des autorités compétentes (ANSM et CPP), s’est déroulée de 2009 à 2012 et a concerné 40 patients sur la période. Les résultats de cette étude clôturée permettent de conclure à l’inefficacité de l’administration transdermique de nicotine sur les symptômes moteurs de patients atteints de maladie de Parkinson.
pour lire cet article dans son intégralité, suivez ce lien…
Ce que dit la science à propos des risques et bienfaits du cannabis
Publié le 09 octobre 2017 à 08:00Ce que dit la science à propos des risques et bienfaits du cannabis
Article paru dans LE PARKINSONIEN INDÉPENDANT n°70
Le 12 janvier 2017 Even Kinsey, Professeur assistant en psychologie à l’Université de Virginie Ouest, et Divya Ramesh, Chercheuse adjointe à l’Université du Connecticut, déclaraient :
En tant que chercheurs, nous n’avons aucune opinion politique au sujet de la légalisation du cannabis. Nous étudions simplement cette plante, connue sous le nom de marijuana, et ses composantes chimiques.
À ce jour, 29 états américains autorisent l’usage médical du cannabis. Même si d’aucuns prétendent que le cannabis ou les extraits de cannabis peuvent soulager certaines maladies, la recherche sur ce sujet est encore balbutiante, et les résultats obtenus jusque-là sont mitigés. Pour l’instant, nous n’en savons pas assez sur le cannabis et ses dérivés pour juger s’il s’agit d’un médicament efficace.
Alors, quelles sont les données scientifiques disponibles à ce jour, et pourquoi n’en savons-nous pas davantage au sujet de l’usage médical du cannabis ? La plupart des chercheurs s’intéressent à des composantes spécifiques du cannabis, nommées cannabinoïdes. Si l’on s’en tient à un point de vue de chercheur, le cannabis est une drogue « sale », dans la mesure où il contient des centaines de composants dont on ne connaît pas bien les effets. C’est pourquoi les chercheurs se concentrent sur un seul type de cannabinoïde à la fois. À ce jour, seuls deux cannabinoïdes issus de la plante ont été étudiés de façon approfondie : le THC (tétrahydrocannabinol) et le cannabidiol. Mais il se peut que d’autres cannabinoïdes que l’on ne connaît pas encore soient dotés de vertus thérapeutiques.
Le THC est le principe actif principal du cannabis. Il active les récepteurs cannabinoïdes dans le cerveau, provoquant l’effet de « high » bien connu des consommateurs de cannabis, mais il joue aussi sur le foie et sur d’autres parties du corps. Les deux seuls cannabinoïdes approuvés par la FDA (Food and Drug Administration, l’autorité américaine de la santé), que les médecins peuvent donc prescrire légalement, sont des médicaments synthétisés par des laboratoires reproduisant l’effet du THC. Ils sont prescrits pour augmenter l’appétit et prévenir les pertes musculaires associées à certains cancers et au sida.
Le cannabidiol (dit aussi CBD), de son côté, n’interagit pas avec les récepteurs cannabinoïdes. Il ne produit pas non plus de « high ». Aux États-Unis, 17 états ont adopté des lois qui permettent à certains malades d’avoir accès au CBD.
Notre corps produit naturellement des cannabinoïdes, les endocannabinoïdes. Les chercheurs développent des médicaments capables d’altérer leur fonction, afin de mieux comprendre comment fonctionnent les récepteurs de ces substances dans notre organisme. Ces études visent à trouver des traitements qui pourraient utiliser les cannabinoïdes que nous produisons naturellement pour soigner la douleur chronique ou l’épilepsie, au lieu d’utiliser le cannabis issu de plantes.
On entend souvent dire que le cannabis est un traitement possible pour beaucoup de maladies. Observons de plus près deux affections, la douleur chronique et l’épilepsie, pour illustrer l’état actuel de la recherche sur les vertus thérapeutiques du cannabis.
Le cannabis permet-il de lutter contre la douleur chronique ?
Les résultats de la recherche indiquent que certaines personnes souffrant de douleur chronique pratiquent l’automédication avec le cannabis. Cependant, nous disposons de trop peu d’études menées sur les humains pour savoir si le cannabis ou les cannabinoïdes soulagent effectivement la douleur chronique.
La recherche menée sur les humains montre que certaines maladies, comme la douleur chronique résultant de lésions nerveuses, seraient sensibles à l’action du cannabis, sous forme fumée ou vaporisée, de même qu’à un médicament à base de THC autorisé par la FDA. Mais la plupart de ces recherches se fondent sur des déclarations subjectives, sur des évaluations personnelles de la douleur, ce qui en limite la validité. Seuls quelques essais cliniques contrôlés ont été menés à ce jour, ce qui ne permet pas de savoir si le cannabis est un traitement de la douleur efficace.
Une autre approche consiste à s’intéresser à la combinaison de plusieurs médicaments, à savoir un médicament expérimental à base de cannabinoïdes associé à un médicament déjà connu. Par exemple, une étude récente menée sur les souris combinait une faible dose de médicament à base de THC à un médicament de type aspirine. Or, cette combinaison bloque la douleur associée aux terminaisons nerveuses mieux que chacune de ces drogues ne le fait individuellement.
Théoriquement, de telles combinaisons permettent d’utiliser des quantités moindres de chaque substance, et les effets secondaires sont ainsi réduits. En outre, certaines personnes peuvent être plus réceptives à l’une des substances qu’à l’autre, ce qui optimise les chances que la combinaison convienne à plus de patients. Mais pour le moment, aucune étude de ce type n’a été menée sur les humains.
Les effets du cannabis sur l’épilepsie :
Malgré certains articles à sensation et même si les spéculations vont bon train sur Internet, l’usage thérapeutique du cannabis pour atténuer les crises d’épilepsie n’est pour l’instant confirmé que par des expériences menées sur les rongeurs.
Chez les humains, la preuve de son efficacité est bien moins établie. Il existe bon nombre d’anecdotes et d’enquêtes qui vantent les vertus des fleurs de cannabis ou des extraits de cannabis pour traiter l’épilepsie. Mais on ne saurait comparer ces déclarations à des essais cliniques correctement contrôlés qui permettent de déterminer si certains types de crise d’épilepsie répondent positivement aux effets des cannabinoïdes et de donner des indices plus solides sur la façon dont la plupart des gens réagissent à cette substance.
Même si le CBD attire l’attention en tant que traitement potentiel des crises d’épilepsie chez l’humain, on ne sait rien du lien physiologique entre la substance et ses effets. De même qu’avec la douleur chronique, les quelques études cliniques qui ont été menées n’incluent que très peu de patients. En étudiant des groupes plus importants, nous pourrions découvrir si seuls certains patients sont réceptifs au CBD.
Nous avons également besoin d’en savoir plus sur les récepteurs cannabinoïdes dans le cerveau et dans le corps, de comprendre quels systèmes ils régulent, et de quelle façon le CBD peut les influencer. Par exemple, le CBD pourrait interagir avec des médicaments antiépileptiques, mais nous ne savons pas encore très bien dans quel sens. Il pourrait aussi avoir des effets différents sur un cerveau en développement et sur un cerveau adulte. Si l’on cherche à soigner des enfants et des jeunes avec du CBD ou des produits issus du cannabis, il faut se montrer particulièrement prudent.
La recherche sur le cannabis est difficile à mener.
Ce n’est que par le biais d’études solides que nous pourrons comprendre les éventuelles vertus thérapeutiques du cannabis. Mais la recherche sur le cannabis et les cannabinoïdes est particulièrement difficile à mener.
Aux États-Unis, le cannabis et ses composantes, le THC et le CBD, sont surveillés de près par la DEA, la police antidrogue américaine, au même titre que l’ecstasy et l’héroïne. Pour mener des études sur le cannabis, tout chercheur doit d’abord demander une autorisation à l’État et à l’échelon fédéral. S’ensuit un très long processus d’analyse ponctué d’inspections, permettant d’assurer à la recherche un haut niveau de sécurité et une traçabilité maximale.
Dans nos laboratoires, même les toutes petites quantités de cannabinoïdes que nous utilisons pour nos recherches sur les souris sont sous haute surveillance. Ce fardeau réglementaire décourage bien des chercheurs.
La conception des expériences est un autre défi difficile de taille. Beaucoup d’études se fondent sur les souvenirs des consommateurs : ils décrivent leurs symptômes et les quantités de cannabis consommées. On retrouve ce même biais dans toute étude qui se fonde sur des comportements déclarés. En outre, les études menées en laboratoire ne concernent généralement que des consommateurs modérés à fréquents, qui ont déjà certainement développé une certaine accoutumance aux effets de la marijuana et qui, de ce fait, ne sont pas représentatifs de la population générale. Par ailleurs, ces études se limitent à l’usage du cannabis sous sa forme « entière », qui contient de nombreuses sortes de cannabinoïdes dont nous connaissons très mal les effets.
Les essais avec placebo sont également compliqués, parce que l’euphorie que l’on associe généralement à la consommation de cannabis rend la substance facile à identifier, en particulier si elle contient une forte dose de THC. Les gens savent quand ils sont « high » et quand ils ne le sont pas.
Il existe encore un autre biais, que l’on appelle le biais d’espérance, qui revêt un sens particulier avec la recherche sur le cannabis. Ce biais repose sur l’idée que nous avons tendance à expérimenter ce qui correspond à nos espérances, en fonction de nos connaissances. Par exemple, les gens se déclarent plus éveillés après avoir bu un café « normal », même s’il s’agissait en fait d’un café décaféiné. De même, les participants d’une étude sur le cannabis évoquent un soulagement après avoir ingéré du cannabis, parce qu’ils sont persuadés que le cannabis soulage la douleur.
La meilleure façon de surmonter ce biais consiste à mettre en place une étude contre placebo plus sophistiquée. Contrairement à l’étude contre placebo simple dans laquelle les participants ne savent pas ce qu’ils reçoivent, on leur déclare qu’ils reçoivent un placebo, ou une dose de cannabis, sans que cela corresponde forcément à la réalité.
Les études sur le cannabis devraient également inclure des mesures biologiques objectives, telles que le taux de THC dans le sang, ou des mesures physiologiques ou sensorielles que l’on retrouve habituellement dans le champ de la recherche biomédicale. Pour l’heure, les études sur le cannabis mettent en avant des mesures autodéclarées plutôt que des mesures objectives.
La consommation de cannabis n’est pas sans risques.
La possibilité d’une consommation excessive existe pour toute drogue qui affecte le fonctionnement du cerveau, et les cannabinoïdes ne font pas exception à la règle. On peut comparer le cannabis au tabac, car beaucoup de ses consommateurs ont eux aussi du mal à arrêter. Et de même que le tabac, le cannabis est un produit naturel qui a été cultivé de façon sélective pour obtenir des effets plus puissants sur le cerveau, ce qui n’est pas sans risque.
Bien que de nombreux usagers du cannabis soient en mesure d’arrêter sans problème, de 2 à 6% des consommateurs américains éprouvent des difficultés à stopper. L’usage répété de la drogue, en dépit de l’envie de diminuer ou d’arrêter d’en consommer, est le signe d’une dépendance.
Tandis que de plus en plus d’états américains adoptent des lois en faveur de l’usage médical ou récréatif du cannabis, le nombre de personnes dépendantes pourrait bien augmenter.
Il est trop tôt pour affirmer que les bénéfices potentiels du cannabis dépassent les risques qu’il fait encourir à ceux qui en consomment. Mais tandis que les lois américaines sur le cannabis (et le cannabidiol) se font moins restrictives, il est temps que la recherche établisse des faits.
Even Kinsey, Professeur assistant en psychologie à l’Université de Virginie Ouest,
Divya Ramesh, Chercheuse adjointe à l’Université du Connecticut,
La version originale de cet article a été publiée sur The Conversation, le 12 janvier 2017
Lu par Renée Dufant
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.
