Attention, des médicaments prescrits contre la dépression et la maladie de Parkinson accentuent les risques de démence
Publié le 04 juillet 2018 à 08:40Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
Incontinence, dépression ou encore maladie de Parkinson… les anticholinergiques sont des médicaments prescrits pour lutter contre ces problèmes de santé. Une équipe internationale de chercheurs (des Etats-Unis, d’Irlande et du Royaume-Uni) a mené l’étude la plus large sur l’impact à long terme de ces traitements. D’après les résultats, publiés dans la revue The BMJ, les anticholinergiques sont liés à des risques accrus de démence.
L’exposition aux anticholinergiques est risquée
Les chercheurs ont analysé plus de 27 millions d’ordonnances appartenant à des patients âgés de plus de 65 ans atteints de démence (40 770) et non-atteints de démence (283 933). Ils ont constaté une plus grande incidence de démence chez les personnes qui s’étaient fait prescrire des anticholinergiques. Par ailleurs, plus les patients avaient été exposés à ces traitements, plus leurs symptômes étaient importants.
La démence entraîne une perte de mémoire, des difficultés à s’orienter et une détérioration du comportement social. Selon une étude américaine très récente, elle tend en revanche à apparaître de plus en plus tard et à durer sur des périodes plus courtes.
Des dégâts bien avant la démence.
Autre découverte, les effets indésirables des anticholinergiques peuvent apparaître bien longtemps avant qu’un médecin diagnostique une démence chez un patient. « Les anticholinergiques, ces médicaments qui bloquent acétylcholine, un neurotransmetteur du système nerveux, ont déjà été déterminés comme une cause potentielle de déficience cognitive », détaille Noll Campbell, l’un des auteurs de l’étude. Il poursuit : « Cette étude est assez vaste pour évaluer les effets à long terme de ces traitements et constater que les dégâts peuvent se faire sentir des années avant que le diagnostic de démence ne soit posé ».
Les chercheurs préconisent ainsi aux médecins de bien évaluer les risques des anticholinergiques sur le cerveau avant de les prescrire. Et aussi d’étudier d’autres options de traitement. Il est possible aussi d’agir sur le mode de vie des patients. Car selon des chercheurs, « au moins un cas sur trois pourrait être évité en arrêtant de fumer, en faisant du sport ou encore en compensant des problèmes d’audition ».
Des millions de personnes concernées :
Analyser les risques de ces médicaments est primordial car ils sont largement prescrits, notamment aux Etats-Unis et au Royaume-Uni. Cela tient aussi du fait qu’ils traitent plusieurs maladies. « Cette étude est très importante car on estime que 350 millions de personnes souffrent de dépression dans le monde », déclare ainsi George Savva, auteur principal de la recherche. Il faut y ajouter les personnes qui souffrent d’incontinence, de la maladie de Parkinson, mais aussi d’asthme ou encore d’épilepsie. Selon l’Organisation mondiale de la santé (OMS), 10 millions de cas de démence sont diagnostiqués chaque année. Aujourd’hui, 50 millions de personnes seraient atteintes dans le monde.
Publié le 26 avril 2018 par Johanna Hébert dans « Pourquoi Docteur ».
Transmis par Martine Delmond
Le rôle protecteur du tabac ?
Publié le 03 juillet 2018 à 08:47Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
La diminution du risque de maladie de Parkinson observé chez les fumeurs s’expliquerait par une interaction de plusieurs gènes avec le tabac. Restent à déterminer les mécanismes sous-jacents et les composés de la fumée de cigarette impliqués.
Selon les données épidémiologiques, les fumeurs ont un risque d’être atteints par la maladie de Parkinson inférieur de 40% à celui observé chez les non-fumeurs. Le tabac, bon pour la santé ? Ce constat est suffisamment provocant pour susciter l’intérêt des chercheurs. S’agit-il d’un véritable effet protecteur du tabac lié à un mécanisme biologique ? Ou s’agirait-il d’un biais d’interprétation ?
Pour essayer de répondre à cette question, les interactions entre tabac et génétique viennent d’être étudiées par une équipe constituée autour d’Alexis Elbaz [Note : unité 1018 Inserm/Université Versailles Saint-Quentin-en-Yvelines/Université Paris-Sud, Centre de recherche en épidémiologie et santé des populations, équipe Epidémiologie du vieillissement et des maladies liées à l’âge.]. Selon leurs travaux, deux gènes – RXRA et SLC17A6 – pourraient moduler la relation entre le tabac et la maladie de Parkinson. Parce que les deux protéines codées par ces gènes jouent un rôle dans la neurotransmission, ces travaux soutiennent l’idée d’une protection conférée par le tabac en relation avec un mécanisme biologique sous-jacent. « L’idée n’étant évidemment pas d’inciter les gens à fumer », insiste le chercheur, « mais plutôt d’identifier les molécules qui, dans la fumée du tabac, seraient responsables de cette interaction, ainsi que les mécanismes biologiques impliqués ». Ce qui permettrait éventuellement, à plus long terme, d’envisager des approches de prévention ou même de traitement de la maladie, si ces résultats étaient confirmés.
La maladie de Parkinson est une maladie neurodégénérative caractérisée par la destruction progressive des neurones dopaminergiques situés dans la substance noire, une zone du cerveau impliquée dans la motricité. Son apparition reposerait sur des facteurs à la fois génétiques et environnementaux.
Plusieurs gènes ont été identifiés comme pouvant favoriser l’apparition de la maladie mais, pour la plupart, ils ont une faible pénétrance ; en d’autres termes, seule une minorité de porteurs de l’un ou l’autre de ces gènes développe la maladie de Parkinson. En réalité, ces particularités génétiques constitueraient une première marche vers la maladie, mais seule leur interaction avec un ou des facteurs environnementaux – comme l’exposition aux pesticides – les conduiraient à la développer. À l’inverse, les données épidémiologiques qui décrivent moins de malades Parkinson parmi les fumeurs ou ex-fumeurs suggèrent que certaines interactions peuvent être protectrices.
Deux gènes parmi d’autres…
Pour interroger la potentielle interaction du tabac avec les gènes, l’équipe de chercheurs a adopté une approche dénuée d’apriori : elle a choisi de passer en revue 298 gènes impliqués dans la susceptibilité – absorption, transport, dégradation, élimination- aux xénobiotiques (substances étrangères à l’organisme) – afin d’observer si certains d’entre eux étaient distribués de manière différente chez les malades par rapport à des sujets sains, et cela selon leurs habitudes tabagiques – actuels ou anciens fumeurs versus non-fumeurs.
À partir d’une étude française portant sur 513 malades, comparés à 1147 témoins, les analyses génétiques ont mis en exergue 9 polymorphismes nucléotidiques (SNP) impliqués dans une interaction avec le tabac. Deux d’entre eux ont ensuite été confirmés à partir des analyses conduites à partir d’une cohorte américaine regroupant 1 200 sujets malades ou témoins. De façon intéressante, explique Alexis Elbaz, « les gènes porteurs de ces SNP – RXRA et SLC17A6 – codent respectivement pour un récepteur à l’acide rétinoïque impliqué dans le système dopaminergique, et pour un transporteur du glutamate dont la transmission est perturbée dans la maladie ».
« Aujourd’hui, nous devons conduire la même analyse au sein d’une cohorte de patients plus large afin de valider entièrement ces résultats. Ce travail est d’ores et déjà planifié et rassemblera ces prochains mois les données issues de 25 000 patients européens », projette-t-il. « Par ailleurs, nous avons depuis mis en évidence une interaction d’autres gènes avec le tabac ». En effet, en suivant une approche différente, l’équipe a identifié une autre interaction entre le tabac et le gène HLA-DRBA1 dans la maladie de Parkinson. « Ces résultats permettent d’identifier des mécanismes biologiques à étudier : en effet, si ces gènes influencent la relation entre le tabagisme et l’apparition de la maladie, elles constituent autant de pistes à explorer pour décrypter entièrement les mécanismes physiopathologiques initiaux ».
Transmis par Martine Delmond
Guérir la paraplégie et le Parkinson : une PME lavalloise pourrait détenir la solution
Publié le 01 juillet 2018 à 09:01Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
La science aurait-elle enfin trouvé le moyen de guérir les lésions traumatiques de la moelle épinière, la maladie de Parkinson, la maladie de Lou Gehrig, l’Alzheimer et les séquelles des accidents vasculaires cérébraux ? Il est encore trop tôt pour dire oui.
Pourtant, surveillez bien l’entreprise lavalloise Fortuna Fix. Cette biotech développe actuellement une solution de régénération de cellules souches neurales qui pourrait bientôt bouleverser l’univers de la médecine.
Située dans les locaux du Centre québécois d’innovation en biotechnologie (CQIB), l’incubateur de l’INRS-Institut Armand Frappier, à Laval Canada, Fortuna Fix est une société dérivée de New World Laboratories.
Créée par un chercheur d’origine finlandaise, Jan-Eric Ahlfors, cette toute petite PME d’à peine dix employés est sur le point d’entamer les essais cliniques de phases I et II de sa nouvelle technologie dans des hôpitaux montréalais, torontois et de Saskatoon. « Des essais seront également réalisés dans des hôpitaux californiens », indique Masha Le Gris Stromme, vice-présidente au développement des affaires chez Fortuna Fix.
« Ces premiers essais vont principalement servir à établir le profil d’efficacité et d’innocuité des cellules souches neurales pour la maladie de Parkinson et pour les lésions de la moelle épinière », poursuit-elle. Éventuellement, des tests pourront être effectués pour les cas d’Alzheimer, de la sclérose latérale amyotrophique (maladie de Lou Gehrig) et sur des patients ayant des séquelles d’accidents vasculaires cérébraux.
Cette technologie de reprogrammation directe a pour avantage d’utiliser les cellules souches neurales des patients eux-mêmes. « Non seulement elles ne requièrent aucun agent immunosuppresseur, mais elles n’utilisent aucun tissu fœtal, embryonnaire ou autre processus posant des problèmes d’ordre éthique », soulève la représentante de Fortuna Fix. Son processus de fabrication entièrement automatisé n’utilise, non plus, aucune manipulation génétique ni aucune composante animale.
C’est grâce à une subvention de 25 Millions $ US, annoncée plus tôt cette semaine, que Fortuna Fix peut désormais procéder à ces premiers essais cliniques. L’argent provient de Salamander Invest, un groupe d’investisseurs norvégiens, et d’Amgen Ventures, une société américaine qui offre son soutien financier aux sociétés de biotechnologie pour le développement de nouvelles thérapies. « C’est la première fois qu’Amgen vient en aide à une organisation spécialisée dans la régénération de cellules souches », signale fièrement Mme Le Gris Stromme.
Qu’est ce qui a poussé un chercheur finlandais à s’établir à Laval, Canada.
Certains se demandent sans doute, ce qui a bien pu motiver un chercheur finlandais à venir s’établir à Laval en 2007 pour développer sa technologie de production de cellules souches neurales ? « L’ex-président Georges W. Bush est en partie responsable », explique Denis Bilodeau, directeur des partenariats en recherches et développements pour New World Laboratories. Au début des années 2000, l’ex-président Bush avait décidé de mettre fin aux subventions pour la recherche des cellules souches régénératives. « La présence d’une forte communauté de chercheurs en médecine régénérative au pays, sans oublier les généreux crédits d’impôts d’Investissement Québec, sont aussi d’autres raisons qui ont convaincu ce chercheur à quitter son laboratoire du Massachusetts pour emménager en sol québécois », explique M. Bilodeau.
Bien que la commercialisation de cette technologie ne soit pas encore pour demain, l’entreprise lavalloise compte doubler son personnel d’ici la prochaine année. Fortuna Fix veut embaucher d’autres chercheurs experts en cellules souches et médecine régénérative. Elle recherche également des spécialistes en assurance qualité, en gestion de projet, en ingénierie biomédicale, en affaires réglementaires sans oublier des rédacteurs scientifiques pour rédiger les résultats des essais… et autres demandes de subventions et bourses qui lui permettront de poursuivre ses recherches et son développement.
Publié le 08/11/2017 à 11h02 par Claudine Hébert
Transmis par Nicole Lecouvey
La parvalbumine, la protéine qui prévient les fibres amyloïdes
Publié le 29 juin 2018 à 12:25Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
Le poisson a longtemps été considéré comme un aliment sain, lié à l’amélioration de la santé cognitive à long terme, mais les processus sous-jacents restent mal compris. Les acides gras oméga‑3 et ‑6 sont souvent évoqués comme à l’origine de ces effets cognitifs positifs. Cette recherche invoque aussi le rôle positif de la protéine parvalbumine. Car une caractéristique de la maladie de Parkinson est la formation de fibres amyloïdes par la protéine α‑synucléine. L’alpha-synucléine est même parfois appelée la « protéine de Parkinson ».
Les chercheurs suédois montrent que la parvalbumine peut former des structures amyloïdes à partir de la protéine alpha-synucléine. La parvalbumine « piège » les protéines de l’alpha-synucléine, les utilise « à ses propres fins », les empêchant ainsi de former plus tard leurs propres fibres amyloïdes dangereuses.
La parvalbumine kidnappe la « protéine de Parkinson » et l’empêche de s’agréger, en induisant son regroupement avant la formation de fibres dangereuses, explique l’auteur principal, le Dr Pernilla Wittung-Stafshede, professeur de biologie chimique.
Or la parvalbumine est très abondante dans certaines espèces de poissons : augmenter les apports de poisson dans l’alimentation apparaît donc comme un moyen simple et prometteur de lutter contre la maladie de Parkinson. « Le poisson est normalement beaucoup plus nutritif à la fin de l’été, en raison d’une activité métabolique accrue », expliquent les chercheurs, « les niveaux de parvalbumine sont donc beaucoup plus élevés chez les poissons en automne ».
Le lien entre une consommation accrue de poisson et une meilleure santé à long terme pour le cerveau est établi depuis longtemps. Cette recherche de la Chalmers University of Technology (Suède) en identifie une raison possible, la parvalbumine, une protéine présente en grande quantité dans plusieurs espèces de poissons, qui contribue à prévenir la formation d’alpha-synucléine, une protéine étroitement associée à la maladie de Parkinson.
Lu par Martine Delmond
Expérimentation à Montréal avec le P.o.N.S (Stimulation Neuromodulateur Portable)
Publié le 28 juin 2018 à 09:34Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
Helius Medical Technologies Inc. (une société dédiée au bien-être neurologique), a récemment annoncé que l’étude pilote sur la sclérose en plaques (SEP) évaluant le dispositif de stimulation neuromodulateur portable (PoNS ™) de la société répondait à tous les objectifs de l’étude.
Le PoNS est un dispositif non invasif qui permet l’administration de neurostimulation par la langue. Le dispositif est basé sur le concept que la langue peut être utilisée comme une entrée naturelle et directe pour stimuler le cerveau, d’autant plus qu’elle est richement innervée par des milliers de fibres nerveuses et interconnectée par deux nerfs crâniens majeurs au tronc cérébral.
Le système PoNS est actuellement évalué au Canada, à l’Institut et hôpital neurologiques de Montréal et au Centre PERFORM de l’Université Concordia, en tant que thérapie pour les troubles de la démarche et de l’équilibre chez les patients atteints de SP. Au total, 14 participants (dont 7 atteints de SP active et 7 témoins) ont été soumis à cette technologie de stimulation cérébrale non invasive en même temps que la physiothérapie. Les avantages cliniques potentiels de la neurostimulation du PoNS ont été évalués et l’imagerie par résonance magnétique fonctionnelle (IRMf) a été utilisée pour déterminer l’effet du dispositif pendant que les participants effectuaient des tâches de mémoire de travail et d’imagerie mentale, avec ou sans stimulation.
Les résultats de l’IRMf ont révélé que le dispositif PoNS semble faciliter la plasticité neuronale. En effet, après traitement, les patients atteints de SEP présentent une fonction cérébrale similaire à celle des sujets sains. Les patients atteints de SEP ont également connu une amélioration significative de l’équilibre après 14 semaines de traitement. En outre, les chercheurs ont signalé un bon « profil de sécurité » pour la thérapie PoNS.
Les chercheurs de l’Institut et hôpital neurologiques de Montréal sont satisfaits de l’exécution de cette étude et sont enthousiasmés par les résultats qui pointent vers une nouvelle frontière dans la recherche sur la réadaptation des lésions cérébrales. « Nous sommes heureux d’être à l’avant-garde de la recherche qui pourrait apporter cette technologie aux patients dans le besoin », a déclaré le chercheur principal de l’étude, le Dr Gabriel Leonard, dans un communiqué de presse.
« Nous sommes ravis des résultats qui concordent avec les études antérieures. Les données de l’IRMf montrent que le PoNS peut changer la façon dont le cerveau fonctionne » a ajouté le Dr Jonathan Sackier, médecin en chef de Helius.« La mesure de l’activité cérébrale et les changements qui se produisent à travers l’IRMf sont conçus pour déterminer de manière objective si, en fait, il existe des indications de changement neuroplastique dans le cerveau. ».
Cette étude pilote a également permis à l’équipe de recherche d’identifier les facteurs qui doivent être améliorés dans la conception des futurs essais, y compris le recrutement, le dépistage, la randomisation et l’exécution. Les auteurs ont déterminé qu’un échantillon de 128 participants (64 avec MS active et 64 témoins) serait approprié pour une étude définitive d’essai clinique sur la SEP.
« C’est un développement passionnant et prometteur pour notre entreprise, nos patients et la communauté médicale. La prise en charge des symptômes causés par la SEP a été un défi pour la communauté médicale et nous sommes ravis de poursuivre PoNS en tant qu’outil thérapeutique potentiel » a déclaré le PDG d’Helius, Philippe Deschamps. « Nous avons atteint tous les objectifs de cette étude et sommes optimistes car nous continuons à faire progresser le dispositif PoNS à travers des essais cliniques ».
Les résultats de l’étude seront soumis pour publication dans un proche avenir. Aux États-Unis, le dispositif PoNS est actuellement testé pour le traitement du trouble de l’équilibre chez les patients présentant une lésion cérébrale traumatique légère à modérée. Helius prévoit de classer l’appareil pour l’autorisation de la Food and Drug Administration américaine.
Posté sur le web le 16 janvier 2018
Lu par Michel David
Le dispositif portatif de stimulateur de neuromodulation (PoNS®)
Publié le 27 juin 2018 à 14:53Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
Alors que les médecins et les patients se tournent vers les options disponibles pour gérer une foule de symptômes neurologiques aujourd’hui, les options limitées aident réellement à réhabiliter les fonctions perdues pour les millions de personnes vivant avec des troubles chroniques. Le dispositif PoNS est étudié comme une nouvelle option potentielle pour le traitement des symptômes neurologiques chroniques de maladie ou de traumatisme.

Cette nouvelle façon d’appliquer le concept de neuroplasticité à la réadaptation est l’invention de scientifiques du laboratoire de communication tactile et de neuro réhabilitation de l’Université du Wisconsin-Madison (TCNL).
Théorie scientifique : Amplifier la capacité du cerveau à se guérir. Le dispositif PoNS est basé sur près de 40 années de recherche dans le domaine de la neuromodulation : l’utilisation de la stimulation externe pour modifier et réguler intentionnellement l’environnement électrochimique du cerveau. On croit que la neuromodulation améliore la neuroplasticité, la capacité du cerveau à se restructurer ou à réapprendre en réponse à de nouvelles expériences, à des apports sensoriels et à des exigences fonctionnelles. La recherche a montré que le processus de neuroplasticité sous-tend tout l’apprentissage cérébral, l’entraînement et la réadaptation.

Dans les études cliniques, le dispositif PoNS couplé à une thérapie fonctionnelle ciblée (ensemble PoNS® Treatment) induit une neuroplasticité. La thérapie consiste en des exercices physiques, professionnels et cognitifs ciblés, basés sur les déficits du patient.
La recherche montre que la stimulation électrique de la langue (neurostimulation translingual — TLNS) stimule deux nerfs crâniens majeurs : le trijumeau (le nerf responsable des sensations dans le visage, mordant et mâchant) et le facial (le nerf responsable du contrôle moteur de la plupart des muscles de l’expression faciale). La stimulation électrique des nerfs crâniens crée un flux d’impulsions neurales qui sont ensuite transmises directement dans le tronc cérébral – le principal centre de contrôle de nombreuses fonctions de la vie, y compris la perception sensorielle et le mouvement. À partir du tronc cérébral, ces impulsions voyagent à travers le cerveau et activent ou réactivent les neurones et les structures impliqués dans la fonction humaine – le cortex, la moelle épinière et potentiellement tout le système nerveux central.
Le dispositif PoNS
Cinq établissements aux États-Unis et au Canada (dont le Neuro l’Institut et Hôpital Neurologique de Montréal), depuis quelques années, mettent à l’essai un dispositif expérimental prometteur appelé « stimulateur portable de neuromodulation » ou PoNSMC, fabriqué par Helius et conçu pour le traitement des lésions causées par les commotions cérébrales. Le nom de ce dispositif rappelle le terme anglais Pons, qui désigne la protubérance annulaire – structure très importante située dans la partie supérieure du tronc cérébral. Cette structure cérébrale participe au contrôle de la respiration, de l’ouïe, du goût et de l’équilibre, et facilite également la communication entre les différentes parties du cerveau. Tenu dans la bouche, le dispositif émet une légère stimulation électrique qui se rend au cerveau en empruntant les nerfs de la langue ; pendant ce traitement, le patient fait des exercices de physiothérapie.« La langue est un organe très sensible. Lorsqu’elle reçoit des stimuli électriques, l’information est envoyée au tronc cérébral, particulièrement au niveau de la protubérance annulaire », explique le Pr Ptito. « L’information est ensuite distribuée dans l’ensemble du cerveau. Nous croyons qu’en stimulant la langue, nous pouvons du même coup stimuler la plasticité cérébrale dans l’espoir de régler certains problèmes associés aux lésions cérébrales, comme les pertes d’équilibre. »
Ce dispositif est également mis à l’essai auprès de patients atteints de la maladie de Parkinson ou de sclérose en plaques et qui présentent des troubles de l’équilibre.
Les chercheurs croient que cette stimulation soutenue initie une cascade séquentielle de changements dans les noyaux réels interconnectés, ou le réseau neuronal, qui sont au cœur des principales composantes anatomiques du cerveau.
Sur la base de cette théorie, on pense que la neuromodulation induite par le dispositif PoNS, combinée à une thérapie fonctionnelle, peut être appliquée pour améliorer une grande variété de symptômes neurologiques.
Mise à jour PoNS, janvier 2018 :
Les informations sur la disponibilité du PoNS seront désormais transmises par le fabricant de l’appareil, http://heliusmedical.com/. En bref, une bonne nouvelle : les patients finaux dans les études requises pour l’approbation de la FDA ont terminé leur traitement en mai et juillet 2017. Les deux études qui sont les conditions préalables à l’approbation de la FDA sont maintenant terminées et un package final avec les résultats, est actuellement en cours de préparation par Helius pour soumission à la FDA. Mais le PoNS ne peut pas être mis à la disposition du public avant l’approbation de la FDA. Aux dernières nouvelles, cela pourrait prendre jusqu’à la fin de 2018 pour que la FDA rende sa décision.
Cela peut sembler déroutant puisque le PoNS était disponible pour les patients qui participaient aux études bien connues (par exemple, l’étude militaire américaine sur son utilisation pour traiter les lésions cérébrales traumatiques et l’étude du Montréal Neurological Institute pour les patients atteints de sclérose en plaques). Mais maintenant que les études sont complètes, le PoNS ne peut être accessible à quiconque avant qu’il ne soit approuvé par la FDA.
Nous savons que cela est frustrant pour ceux qui espèrent avoir accès à un système PoNS, et qui espéraient qu’il serait disponible dès maintenant, mais ce délai n’est pas, hélas, inhabituel dans l’approbation de nouveaux dispositifs de pointe.
D’autres nouvelles indiquent qu’il y a une migration de l’activité de développement PoNS vers Helius. Les études PoNS ont été complétées mais le Laboratoire de Communication et Neurorehabilitation Tactile (TCNL) qui a ouvert en 1992 et développé le PoNS et de nombreuses autres inventions, vint d’être fermé et les trois scientifiques qui ont inventé le PoNS – Yuri Danilov, Kurt Kaczmarek PhD et Mitch Tyler PhD – conseillent maintenant Helius sur la façon de l’affiner : 50 dossiers sont présents sur le
site : http://heliusmedical.com/
Lu par Michel David
Parkinson et boulimie
Publié le 26 juin 2018 à 10:52Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
Les chercheurs de la Scuola Internazionale Superiore de Studi Avanzati (SISSA Trieste) rappellent que l’hyperphagie boulimique est un problème qui touche fréquemment les patients parkinsoniens. Ils identifient avec ces travaux, présentés dans la revue Parkinsonism and Related Disorders, deux explications possibles : une altération de la mémoire de travail et une altération de la sensibilité à la récompense.
La frénésie alimentaire qui affecte de nombreux patients parkinsoniens est un effet secondaire des médicaments dopaminergiques, expliquent tout d’abord les auteurs : « dans la littérature, les troubles du contrôle des impulsions, tels que l’hypersexualité ou l’addiction au jeu, ont également souvent été décrits comme associés à la maladie de Parkinson, en raison d’une altération de la mémoire de travail et de la sensibilité aux récompenses. La frénésie alimentaire est un comportement qui résulte aussi de l’absence de contrôle d’une impulsion par une pensée plus profonde permettant de maintenir un comportement alimentaire « normal » et plus sain ». L’équipe de Trieste montre que cette absence de contrôle chez certains patients parkinsoniens pourrait être associée à une atteinte de la mémoire de travail. Ce déficit amènerait les patients à se « gaver », ce qui leur permettrait de se préserver de garder en mémoire l’objectif à long terme d’un comportement alimentaire « sain ». Autre dysfonctionnement évoqué par l’étude, un dérèglement de la sensibilité à la récompense et à ses composantes, à savoir le plaisir (lié à la consommation de nourriture) et le désir (le désir d’obtenir de la nourriture).
Le système de récompense est déficient et l’altération de la mémoire de travail inhibe toute volonté : les chercheurs commencent par analyser la sensibilité à la récompense pour comprendre si et comment ce système est altéré chez les patients atteints de Parkinson souffrant d’hyperphagie boulimique. La sensibilité aux récompenses comprend 2 composantes, «
Pour mesurer le premier élément, « le plaisir », les auteurs ont invité les participants à effectuer une « tâche d’amorçage affectif », dans laquelle ils devaient classer un stimulus positif ou négatif précédé par des aliments présentés de façon subliminale. Lorsque la nourriture possède une valeur positive pour le participant, celui-ci devrait être plus rapide à classer les stimuli positifs et vice versa si la nourriture possède une valeur négative.
Pour évaluer la deuxième composante, « le désir »», les auteurs ont présenté des images d’aliments et ont demandé aux participants à quel point ils en avaient envie, en exerçant une pression sur un dynamomètre à poignée. Dans cette tâche, l’effort exercé est directement associé à sa motivation pour la récompense. Ces 2 expériences montrent que les patients atteints de Parkinson et de boulimie, donnent une valeur négative aux aliments sucrés par rapport aux participants non affectés par la maladie, probablement parce que cette catégorie d’aliments est très problématique pour eux. Les participants boulimiques présentent un déficit de mémoire de travail. Or, la mémoire de travail est la fonction cognitive qui permet de garder l’information à l’esprit pendant que nous accomplissons une tâche. Chez les patients atteints de Parkinson souffrant de boulimie, le déficit de mémoire de travail leur permet d’éviter de penser aux effets possibles de leur comportement. L’étude apporte ainsi des indications sur les mécanismes qui sont altérés : le mécanisme de récompense ou le « plaisir » est perçu comme problématique et l’altération de la mémoire de travail qui inhibe toute volonté. D’autres études doivent encore confirmer ces explications, en particulier pour pouvoir mieux gérer ce comportement alimentaire ‑comme d’autres addictions- qui affecte non seulement fortement la qualité de vie des patients, mais les expose également à de graves problèmes de santé.
05/05/2018 PARKINSON et BOULIMIE, pourquoi ? | santé log
https://www.santelog.com/actualites/parkinson-et-boulimie-pourquoi 3/9
Editorial
Publié le 25 juin 2018 à 07:13Article paru dans LE PARKINSONIEN INDÉPENDANT n°73
73ème numéro, 18 ans de création d’une revue originale grâce à vos envois, vous qui dénichez des dossiers à la pointe de l’information. Sans contestation ni remise en cause de ce que nous publions – pas une fois nous n’avons eu à subir des questions remettant en cause les articles parus – ceci en toute indépendance puisque seul votre abonnement le finance ; à l’exception de l’aide exceptionnelle (2 fois en 18 ans!) de CECAP, aide logique puisque nous réservons 10 à 15% du journal pour les informations des associations adhérentes.
Alors un grand merci à tous, lecteurs attentifs, veilleurs d’alerte lisant vos revues spécialisées : vous êtes tout simplement les cogérants moraux du Parkinsonien Indépendant. Sans vous, nous n’aurions pas pu tenir si longtemps. Nous n’oublions pas le travail remarquable du site GP29 qui nous publie et amène de nouveaux abonnés – contrairement à ce que nous craignions, le fait de diffuser le journal intégralement sur le net n’a pas fait diminuer le nombre d’abonnés ! Merci à tous.
Ce mois-ci, de nouvelles méthodes en matière de traitement de la maladie : le PoNS un système de neurostimulation du cerveau créant de nouveaux chemins pour contourner les éléments défaillants, proposés par les canadiens et une PME, canadienne aussi, qui développe une solution de régénération des cellules.
Certains poissons sont très riches en parvalbumine qui « piège » les protéines de l’alpha-synucléine et les utilise « à ses propres fins », les empêchant ainsi de former plus tard leurs propres fibres amyloïdes dangereuses pour le cerveau.
Deux textes viennent corroborer la dangerosité de ce que nous ingurgitons tous les jours en quantité impressionnante : les anticholinergiques, prescrits contre la dépression et la maladie de Parkinson accentuent les risques de démence. De même, certains médicaments contre la nausée et le mal des transports peuvent aussi exercer un effet inhibiteur sur la dopamine et entraîner des symptômes parkinsoniens.
Pour les personnes concernées, il est essentiel de savoir que deux médicaments sont à disposition en cas d’hallucinations visuelles : la quétiapine (par ex. Sequase®) et la clozapine (Leponex®). En cas de nausée, la dompéridone (Motilium®) ou l’ondansétron (Zofran®) peuvent être utilisés. C’est la réponse trouvée dans le numéro 129 de Parkinson Suisse.
Nous avons trop d’exemples de personnes internées en psychiatrie par méconnaissance des effets contradictoires entre le traitement du Parkinson et les prescriptions de psychiatres obnubilés par le résultat de leur traitement sans se poser la question de l’interaction des deux traitements.
Une hospitalisation dans un service psychiatrique a des conséquences très lourdes et des répercussions parfois irréversibles : Informez-vous et informez votre spécialiste, il n’a pas forcément été en contact avec la maladie de Parkinson. Peut-être accepterait-il de vous entendre ? Sinon voyez en un autre !
Bonne lecture et bonnes vacances à vous : c’est l’été profitez-en pour faire des choses nouvelles et découvrir des paysages ou des cultures différentes de ce que vous rencontrez tous les jours.
BON COURAGE ET BONNE SANTE…
56 – ASSOCIATION de PARKINSONIENS du MORBIHAN
Publié le 22 avril 2018 à 11:18Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Après les fêtes de fin d’année, les traditionnels vœux du nouvel an, continuons les festivités.
Le 22 janvier nous sommes quarante à nous retrouver à Queven pour fêter les Rois, déguster de délicieuses galettes, découvrir avec plaisir, pour les fabophiles, de quoi compléter leurs collections.
Moments chaleureux d’échange où fusent rires et chansons. L’accordéon de Jean-Paul nous entraîne dans la danse, oubliant pour un temps riche d’émotions, les soucis quotidiens. L’heure tourne, il faut penser au retour. Nous nous quittons dans un joyeux brouhaha, à bientôt, merci à toutes et tous pour ce moment de convivialité.
Le 1er Février, salle St Eloi, nous fêtons dans la bonne humeur et la gourmandise les anniversaires des personnes nées en Novembre et Décembre. Celles nées en Janvier et Février auront leur anniversaire célébré le 1er Mars.
Le 2 Février rencontre avec 12 stagiaires de l’AFPA, pour une journée d’information et d’échange sur la Maladie de Parkinson.
Noter : le 20 Mars Assemblée Générale de l’A.D.P.M. à LANDEVANT
50 – ASSOCIATION de PARKINSONIENS de la MANCHE
Publié le 21 avril 2018 à 17:40Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
L’assemblée générale des PARKINSONIENS DE LA MANCHE aura lieu le 22 mars 2018 au foyer des jeunes travailleurs de Coutances. Nous espérons que vous viendrez nombreux.
Dans l’attente de se revoir, portez-vous le mieux possible
Le bureau
Brigitte Leroux
29 – ASSOCIATION de PARKINSONIENS du FINISTÈRE
Publié le 19 avril 2018 à 07:08Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Une participation record
Cyclistes, vététistes, traileurs et marcheurs ont été quelque 900 à répondre, dimanche 11 février, à l’invitation du Vélo club à participer à sa traditionnelle matinée en faveur de la lutte contre la maladie de Parkinson. Soit une cinquantaine de plus que l’an passé. « C’est un nouveau record ! », s’est réjoui Stéphane Le Roux, le président, qui n’a pas manqué de saluer tous les participants mais aussi les bénévoles, à commencer par ceux qui, derrière les billig, ont confectionné 1.250 crêpes ! Le responsable a aussi souligné la convivialité de la manifestation. Elle permettra de faire un don conséquent à l’association des Parkinsoniens du Finistère. « Un chèque sera remis prochainement ». Un grand merci à toute l’équipe du vélo-club du Folgoët qui nous offre chaque année une des plus grandes manifestations sportives Finistériennes de collectes de fonds pour la recherche sur Parkinson.

Solidarité, Sportivité et Convivialité sont les mots qui déterminent le mieux l’esprit de la matinée dédiée pour la recherche sur la maladie de Parkinson, qui connait chaque année un immense succès. Vous étiez un peu plus de 900 Cyclistes, vététistes, coureurs, marcheurs, organisateurs, bénévoles, élus, sans oublier les crêpières. (Plus de 1200 crêpes furent distribuées) Vous donnez généreusement de votre temps, de votre énergie, un grand Merci pour votre engagement, votre enthousiasme.
Votre contribution servira à financer des travaux de recherche novateurs menés par des scientifiques et chercheurs de Nantes. Le but améliorer la qualité de vie des personnes atteintes et un jour à trouver un remède à la maladie.
Face à la maladie de Parkinson chaque pas, chaque don est une conquête.
Votre engagement précieux nous va droit au cœur.
Au nom de tous les Parkinsoniens, Merci !
Dominique BONNE pour l’Association de Parkinsoniens du Finistère
22 – ASSOCIATION de PARKINSONIENS des CÔTES d’ARMOR
Publié le 18 avril 2018 à 06:19Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Maladie de Parkinson : parlons-en
C’était l’invitation de l’APCA faite à ses adhérents en ce dimanche de Chandeleur.
Parler de notre maladie ? Vaste sujet ! Tellement il y a de choses à dire. En parler, c’est choisir parmi une foule d’aspects difficiles à réunir derrière le seul nom d’une maladie. Et puis, chacun a sa manière d’en parler, de réagir. Bref on s’y perd….
Mais en parler c’est aussi sortir de la maladie, pour aller vers les autres, les inviter à partager le théâtre du quotidien. D’où l’idée pour cela de faire appel à la comédie des « quidams » pour une mise en scène originale, et pertinente où beaucoup se sont reconnus. Un dialogue à bâton rompu selon deux actes : les « aidés » et les « aidants » et auxquels la salle était invitée à rebondir.
Côté aidé : pourquoi en parler ? Avec qui ? Et que dire ?
Côté aidant : Savoir aider juste, ni trop, ni trop peu, une recherche d’équilibre où chacun est préoccupé de l’autre et où l’exigence n’a pas place…
Merci à la municipalité de Pommerit Jaudy qui pour la deuxième fois nous prêtait la salle des fêtes, permettant à quelques 75 personnes de partager un bien bel après-midi.
La hausse de la CSG ne pénalisera pas les aidants familiaux
Publié le 14 avril 2018 à 07:19Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Changement de régime pour le dédommagement perçu par les aidants familiaux au titre de la PCH. Ils ne seront plus soumis aux mêmes prélèvements sociaux que les revenus du patrimoine, mais bénéficieront du même traitement que les revenus salariés. Du coup, la hausse de la CSG sera neutre pour eux.
Les aidants familiaux ont obtenu gain de cause. La hausse d’1,7 point de la CSG, cette année, sera neutre pour ceux dédommagés au titre de la prestation de compensation du handicap (PCH). Ils gagneront même un « tout petit peu » de pouvoir d’achat, sauf cas particulier.
« Pour un montant mensuel maximal de PCH d’environ 960 €, la solution retenue in fine permettra de rendre plus de 60 € aux aidants chaque année, alors que l’article initial du projet de loi conduisait à une perte de 130€ annuels », précise Adrien Taquet. La mesure figure dans le projet de loi de financement de la Sécurité Sociale (PLFSS) adopté en seconde lecture par l’Assemblée Nationale, le 29 novembre 2017.
Le gouvernement a corrigé le texte :
La CSG a augmenté d’1,7 point, le 1er janvier 2018, pour tous les revenus. Pour le dédommagement, elle doit donc passer de 8,2 à 9,9%. C’est le taux le plus élevé, le même que celui applicable aux revenus du patrimoine. Cette hausse allait donc entraîner une baisse du montant net perçu par les aidants.
La solution retenue est assez technique ;
- La hausse de la CSG sera la même pour tous les revenus : 1,7 point.
- Mais le dédommagement sera désormais soumis au taux de CSG applicable aux revenus d’activité salariée (7,5% en 2017 — 9,2% à partir de 2018) et non plus aux revenus du patrimoine (8,2% en 2017 – 9,9% en 2018). A cela s’ajoute, comme avant, la contribution au remboursement de la dette sociale (CRDS): 0,5% (le taux, qui reste inchangé, est le même pour tous les types de revenus). Soit 9,7% (9,2% + 0,5%) au total, en 2018.
- De plus, le dédommagement ne sera plus soumis aux autres contributions sociales s’appliquant aux revenus du patrimoine : prélèvement social (4,5%) contribution additionnelle (0,3%) et prélèvement de solidarité (2%).
Des prélèvements sociaux de 9,7% contre 15,5% jusqu’alors :
Le taux global de prélèvement social pour le dédommagement s’élevait à 15,5%. En 2018 le gouvernement avait prévu qu’il monte à 17,2% (+1,7 point). Finalement, il ne sera plus que de 9,7%.
Vous vous félicitez : Les aidants vont donc gagner 5,8 points (15,5% — 9,7%) de pouvoir d’achat, …. Eh bien non ! car l’assiette de prélèvement, c’est-à-dire la somme à laquelle ces taux s’appliquent, va, elle, augmenter.
Car l’abattement est supprimé. Jusqu’à présent, les sommes perçues au titre du dédommagement bénéficiaient en effet d’un abattement de 34 € avant l’imposition fiscale et les prélèvements sociaux.
Exemple : pour 100 € encaissés, l’aidant était imposé fiscalement et prélevé socialement sur 66€ seulement (100 € — 34 €). A partir de cette année, cet abattement est supprimé pour les prélèvements sociaux, mais reste en vigueur pour l’imposition fiscale. Autrement dit, sur 100€ encaissés, l’aidant sera imposé sur 66 €, comme avant, mais prélevé sur 100€.
Un tableau vaut mieux qu’un long discours, voici donc le comparatif entre la situation d’hier et celle qui prévaudra en 2018, en prenant deux exemples de dédommagement : le maximum mensuel 960,43€ et 300€.
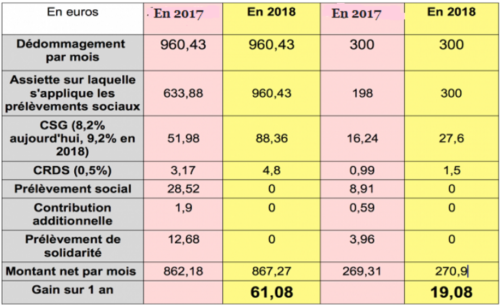
Finalement, l’aidant qui perçoit le dédommagement maximum, aura bien un gain annuel de plus de 60€.
Y aura-t-il des perdants
Tous les aidants non imposables bénéficieront d’un léger gain de pouvoir d’achat. « Une personne imposée verra également sa situation s’améliorer tant que son taux effectif d’imposition n’est pas très élevé, ce qui est probablement le cas pour la majorité des personnes concernés », complète Adrien Taquet. En revanche, ceux qui ont des revenus complémentaires plus élevés (mais le seuil n’est pas précisé) pourraient pâtir de ce nouveau dispositif.
Article de Franck Seuret relevé dans Faire-Face
Lu par Françoise Vignon
Communiqués de presse des associations du collectif parkinson / la réponse du Ministre intervient le lendemain de l’envoi de notre communiqué
Publié le 11 avril 2018 à 09:26Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Rupture de médicaments pour les malades de Parkinson. Trop, c’est trop !

Paris, le 28 février 2018 – Depuis des mois, les malades de Parkinson subissent de façon régulière des ruptures de stocks des médicaments les plus courants ! Ces mêmes médicaments déclarés par un arrêté du 27 juillet 2016 fixant la liste des classes thérapeutiques contenant des médicaments d’intérêt thérapeutique majeur mentionnés à l’article L. 5121 – 31 du code de la santé publique. Après avoir connu des crises successives les années précédentes, les malades doivent encore faire face à des ruptures de stock de médicaments prescris habituellement par les neurologues : trop, c’est trop !
Ce qui pourrait être qualifié d’ubuesque si nous ne parlions pas de traitements permettant aux malades de rester au mieux dans le contrôle de leur corps, c’est que les conseils donnés à ce sujet résident dans les suggestions de substitution des médicaments entre eux. Effectivement, cela devient kafkaïen lorsque les médicaments dits de substitution deviennent eux-mêmes en rupture de stock.
Rappelons l’importance de ces traitements et le niveau de stress engendré par leur absence pour un malade et des proches qui savent parfaitement qu’en l’absence de leur prise toutes les 2 ou 3 heures, leur corps va rapidement devenir rigide et leurs mouvements de plus en plus lents.
Quelles sont les réponses apportées par l’Agence nationale de sécurité du médicament et des produits de santé (ANSM)? Aux demandes d’informations et surtout d’actions des associations de malades, il est proposé un calendrier des ruptures, dont les dates annoncées ne sont même pas tenues.
Que répondent les laboratoires face à ces vagues de rupture ? Ils déclarent faire de leur mieux pour minimiser ces ruptures, évoquant parfois des problèmes de conditionnement, d’approvisionnement de la molécule, des arrêts de chaîne de fabrication, …
Enfin, que répond la Ministre des Solidarités et de la Santé, destinataire depuis le mois d’octobre de deux courriers ? Rien, silence, dédain des écrits et des alertes des malades, ignorance des appels au secours … même pas un accusé réception !
Les 200 000 malades de Parkinson représentés par les associations de patients tirent la sonnette d’alarme sur cette situation inacceptable ; malgré un arrêté, le pouvoir du politique est de fait mis en cause, la crédibilité de nos instances est fortement interrogée ; est-ce la raison du silence persistant de nos représentants politiques ?
Aucune sécurité sur le terrain pour apporter aux malades les soins thérapeutiques dont ils ont besoin.
Les associations de patients demandent le respect de la protection des médicaments qui traitent la maladie de Parkinson. Des associations de malades qui demandent un respect des engagements des politiques et de la cohérence pour leur offrir les conditions de vie les plus acceptables !
Membres du Collectif Parkinson :
Association des Groupements de Parkinsoniens de la Loire (AGPL)
14, lotissement Le Maisonnet
42650 St Jean Bonnefonds
Président : Daniel DAL-COL
Comité d’Entente et de Coordination des Associations de Parkinsoniens (CECAP)
11, bd Vauban
13006 Marseille
Président : Jean GRAVELEAU
Fédération Française des Groupements de Parkinsoniens (FFGP)
54, bd de Vaugirard
75015 Paris
Co-Président : Jean-Paul Wagner — Co-Présidente : Marilyn RESSMER
France Parkinson
18, rue des Terres au Curé
75013 Paris – Président : Didier ROBILIARD
Franche-Comté Parkinson (FPC)
2a, rue des Jardins
25000 Besançon
Présidente : Andrée GOUGET
Parkinsonia
12, rue Pépinière
71200 Le Creusot
Président : Roger BERTHIER
Contact Presse :
Julie Deléglise, Responsable communication et actions de plaidoyer France Parkinson : 06 81 11 77 31
Surprise : la réponse du Ministre intervient le lendemain de l’envoi de notre communiqué
Ministere des Solidarites et de la Santé
Nos réf. : D‑18 – 003900
Monsieur le Président,
Par courriers en dates des 19/10/2017 et 27/12/2017, vous m’avez sollicité au sujet des ruptures de stock de médicaments antiparkinsoniens : Modopar et son générique Lévodopa/bensérazide Teva ainsi que Sinemet et son générique Lévodopa/Carbidopa Teva.
Vos courriers ont retenu toute mon attention. Soyez assuré que je suis extrêmement sensible aux problèmes que vous rencontrez et conscient des impacts des ruptures de stock des médicaments antiparkinsoniens. Je vous réaffirme mon intérêt et mon engagement en faveur de la protection des malades de Parkinson.
Concernant les ruptures que vous évoquez, je suis en mesure de vous apporter les éléments de réponse suivants.
La rupture de Lévodopa/bensérazide Teva (laboratoire Teva Santé), début 2017, a pour origine des difficultés d’approvisionnement de la substance active bensérazide et des capacités de production insuffisantes du site de fabrication du produit fini. Cette rupture a entraîné, par « effet domino », une tension d’approvisionnement de la spécialité Modopar du laboratoire Roche. Ce dernier a augmenté sa production de Modopar afin d’approvisionner totalement le marché français à hauteur des besoins, avec un retour à la normale depuis fin 2017. En ce qui concerne la spécialité Lévodopa/bensérazide Teva, une remise à disposition progressive est en cours depuis début 2018.
Parallèlement, suite à un retard de livraison, une rupture de stock sur la spécialité Sinemet du laboratoire MSD a été enregistrée en décembre 2017 et est en cours de résolution. A la même période, une tension d’approvisionnement sur le générique Lévodopa/Carbidopa Teva (laboratoire Teva Santé) est apparue, avec retour à la normale en février 2018.
Des lettres d’information rédigées ont été adressées par les laboratoires concernés aux professionnels de santé. De plus, l’ANSM leur a demandé d’améliorer la prévention de ces tensions et de veiller au respect de leurs obligations législatives et réglementaires visant à assurer un approvisionnement continu et approprié du marché français.
La situation est en cours de normalisation. L’ensemble des malades de Parkinson dispose à ce jour d’un traitement adapté.
Les ruptures de stocks des médicaments ont des origines multifactorielles susceptibles d’intervenir tout au long de la chaîne de production et de distribution. Elles ne concernent pas uniquement la France, mais également le marché européen voire mondial. Aussi, la France a élaboré un système juridique lui permettant de lutter contre les ruptures d’approvisionnement des « médicaments d’intérêt thérapeutique majeur » (MITM) avec la mise en place, à partir du 22 janvier 2017, de plans de gestions des pénuries (PGP).
S’agissant du contenu des PGP, il ne se limite pas « à une autre piste de prescription pour les initiations de traitement ». En effet, les PGP sont basés sur une analyse de risque du cycle de production et de distribution, tenant compte des parts de marché, de l’utilisation thérapeutique du produit et de la présence ou non d’alternatives sur le marché français. Ils permettent aux industriels de proposer de manière anticipée des mesures préventives et correctives. Ces mesures peuvent être la création de stocks de sécurité, l’enregistrement de sites alternatifs de fabrication, ou l’identification de spécialités équivalentes à l’étranger.
Afin de gérer les pénuries, en lien avec les PGP, l’ANSM recherche activement les alternatives sur le marché national ou international, établit des procédures de contingentement des lots disponibles et des recommandations en lien avec les sociétés savantes.
D’autres pistes de protection des MITM sont en cours d’étude au niveau français et européen.
Concernant les problèmes de communication que vous évoquez, sachez que l’ANSM apporte un soin tout particulier à diffuser les risques de ruptures ou de tension d’approvisionnement via son site Internet, dans un souci de visibilité pour les patients concernés. C’est à ce titre que l’ANSM est désormais en contact étroit avec votre association.
Mes services restent à votre disposition pour tout échange sur ce sujet.
Je vous prie d’agréer, Monsieur le Président, l’expression de ma considération distinguée.
Professeur Jérôme Salomon,
directeur général de la Santé
Action de formation au CHRU de Brest
Publié le 10 avril 2018 à 18:23Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Action de formation au CHRU de Brest par Dominique Bonne
Usagers : Publié le 02/02/18 — 12h44 – Hospimedia
Une recherche-action, associant patients, usagers, professionnels de santé, formateurs en éducation thérapeutique et chercheurs, a mis en lumière une série de préconisations pour faire de l’éducation thérapeutique une activité au service de l’empowerment des patients. La mise en œuvre d’un entretien de compréhension en ressort notamment.
La ministre des Solidarités et de la Santé, Agnès Buzyn, souhaite que la démocratie sanitaire dépasse la seule représentativité des usagers dans les instances et faire du patient un partenaire, coauteur et expert de sa prise en charge, a‑t-elle rappelé à l’occasion d’un colloque sur le pouvoir d’agir des patients le 31 janvier. Elle s’emparera donc vraisemblablement des préconisations issues d’une recherche-action engagée voilà deux ans sur l’éducation thérapeutique à la lumière du concept d’empowerment ou pouvoir d’agir pour quatre populations vulnérables, et dont les résultats ont été restitués ce 31 janvier. Ce travail intégrera le plan national de santé publique, a‑t-elle assuré à l’auditoire.
Vers une médecine plus humaine
Co-construction, savoirs utiles, expérience patient, empowerment du patient… ces notions ont été largement employées à la tribune lors de ce colloque. Jean-Luc Roelandt, directeur du Centre Collaborateur de l’Organisation Mondiale de la Santé (CCOMS), en avant-propos, a même utilisé le terme de « soignant-professionnel » en association avec celui de « soignant-patient ». A contrario, aucune notion de coût ni question financière n’ont été évoquées. L’idée consistant uniquement à sortir les uns et les autres de leurs idées reçues et de leur pré carré pour revenir aux fondamentaux de la médecine. Une médecine plus humaine. Ce qui n’est pas sans conséquence sur la formation initiale et continue des soignants, a pointé Jean-Luc Roelandt.
Former à l’entretien de compréhension
« L’expression du patient, enfin promue comme parole et non comme simple réponse à des questions, peut être pensée comme un élément de soin, capable de dénouer des rapports conflictuels à soi, aux autres, à la maladie et au traitement. » Extrait du rapport Le pouvoir d’agir (empowerment) des patients questionne l’éducation thérapeutique et ses acteurs.
Et pour illustrer cette ambition d’un retour à une médecine humaniste, quelles meilleures préconisations que celles relatives aux entretiens de compréhension. Des « incontournables », selon les promoteurs de ce travail, à savoir l’université Paris-Diderot, l’unité épidémiologie clinique et évaluation économique appliquées aux populations de l’Institut national de la santé et de la recherche médicale, l’École des hautes études en santé publique. Cette notion s’inscrit « dans une perspective qui considère le soin davantage comme suivi et accompagnement que comme acte ou succession d’actes purement thérapeutiques ou curatifs », écrivent-ils. Dès lors ces entretiens de compréhension « proposent au médecin de quitter ponctuellement son rôle prescriptif de contrôlant et de sachant pour se mettre librement à l’écoute de la parole du patient ». Ce cadre souple d’expression aborde ainsi le quotidien de la vie avec la maladie. Et c’est une occasion de partager les connaissances expérientielles du patient. « Ces entretiens ont pour mission d’établir, d’entretenir ou de rétablir la confiance entre les partenaires de la relation de soins », insistent-ils. Et de permettre aussi de « revisiter les diagnostics éducatifs pour qu’ils sortent du cadre étroit de l’évaluation du patient et évoluent vers une écoute active de sa parole ». Mais les auteurs de considérer que pour mettre en œuvre ses entretiens de compréhension, il faut former les professionnels de santé à grande échelle.
Au-delà de l’ETP, l’autonomie en santé
Les données disponibles sur les programmes d’éducation thérapeutique du patient (ETP) soulignent une pratique fortement hospitalière, centrée sur certaines pathologies (diabète, maladies cardiovasculaires et respiratoires concentrent plus de la moitié d’entre eux), dont certains patients se plaignent car peu accessibles au plan géographique, standardisés et biomédicaux centrés. Or « l’éducation thérapeutique doit être généralisée sans être standardisée », selon le discours prononcé par Agnès Buzyn, ministre des Solidarités et de la Santé, dont Hospimedia a eu copie. Et elle n’est « pas le seul vecteur de promotion de l’empowerment dans notre système de santé », a‑t-elle ajouté, rappelant que 28 projets-pilotes d’accompagnement à l’autonomie en santé sont actuellement en expérimentation.
Bibliographie : http://empowerment-etp.fr/ Pia Hémery
« L’avenir n’est pas ce qui va arriver, mais ce que nous allons en faire »
Henri BERGSON (1859 – 1941), philosophe français, prix Nobel de littérature (1927)
Rédigé par Dominique Bonne
Médicament pour l’asthme peut contrecarrer la maladie de Parkinson
Publié le 07 avril 2018 à 08:10Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Les médicaments contre l’asthme joueraient un rôle protecteur contre la maladie de Parkinson. Dans Science, des chercheurs de l’université de médecine Baylor et Harvard (Etats-Unis) ont montré que les patients asthmatiques traités avec des hautes doses de salbutamol ont un risque réduit de moitié de développer cette maladie neurodégénérative.
La maladie de Parkinson est provoquée par l’accumulation toxique d’une protéine appelée alpha-synucléine. Ces agrégats entraînent la mort des neurones dopaminergiques chargés de la motricité. Limiter la présence de cette protéine dans le cerveau est donc une piste de recherche sérieuse.
Jusqu’à maintenant, les scientifiques ont tenté de développer des molécules capables d’éliminer ces agrégats mais aucun médicament ne donne des résultats satisfaisants.
Les chercheurs américains ont donc opté pour une autre voie : bloquer la production de l’alpha-synucléine. Et pour ce faire, ils ont testé plus de 1 100 médicaments, vitamines, compléments alimentaires déjà présents sur le marché des neurones cultivés en laboratoire.
Lu par Annick Lebrun
Le Crémant d’Alsace
Publié le 05 avril 2018 à 08:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
La vraie médecine, tous au régime « Crémant d’Alsace » BON A SAVOIR
A votre santé. Ils auraient pu le dire plus tôt. Le Crémant d’Alsace, c’est à remettre à son cardiologue lors de la prochaine visite. Avec tous ces effets bénéfiques, ce devrait être remboursé par la Sécu!…
Le Crémant d’Alsace, vin exceptionnellement riche en sels minéraux : sodium, calcium, magnésium, et surtout en bitartrate de potassium (30 à 100mg/l). La nature est bien faite!… Non !… Ce composé minéral a la propriété de favoriser la tonicité et la contraction des fibres musculaires lisses et striées. Il renforce la systole cardiaque. Riche en phosphore, aliment du système nerveux, il est un euphorisant naturel. Bactéricide, surtout intestinal. Il a une action tonique sur l’estomac. Par son acidité naturelle, il combat le colibacille qui se développe en milieu alcalin. Par son action désintoxiquant, il nettoie les vaisseaux les dépôts calcaires et les parois vasculaires et fait obstacle à la sénescence et aux rhumatismes. Agit contre l’aérophagie et l’estomac paresseux. On dit de lui qu’il est le « lait du vieillard ». On l’utilise contre les affections coronariennes et aide ceux qui relèvent d’un infarctus. Également contre l’arthrose et la goutte.
Et c’est seulement à notre âge qu’on nous informe …. La honte !
Un autre article démontre les mêmes effets pour le champagne ! à chacun de choisir son « médicament ». à consommer avec modération évidemment!!!
Dominique Bonne /small>
Quels effets des patchs transdermiques de rotigotine (Neupro) sur le sommeil des patients parkinsoniens ?
Publié le 04 avril 2018 à 08:20Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Les patients parkinsoniens rapportent de nombreux troubles du sommeil au cours de l’évolution de leur maladie. Une meilleure connaissance de la prise en charge de ces troubles du sommeil pourrait permettre de limiter leurs effets sur la qualité de vie des patients. Les réveils nocturnes, les insomnies, le syndrome des jambes sans repos et les douleurs nocturnes font partie des plaintes les plus fréquentes rapportées par les patients parkinsoniens. Ces troubles du sommeil (au premier desquels figure la fragmentation du sommeil) ont un impact sur la qualité de leur sommeil, mais aussi sur les fonctions cognitives et sur le bien-être des patients. La dégradation de la qualité du sommeil est également associée à une somnolence diurne accrue.
Rosa-Grilo et al. (2017) rapportent que les études sur les effets de la supplémentation en dopamine et notamment par une délivrance continue n’avaient pas démontré d’effets réels sur le sommeil. Dans cette revue de littérature, Rosa-Grilo et al. (2017) ont fait un point sur les effets de l’usage de patchs transdermiques de rotigotine sur les troubles du sommeil des patients. Il apparaît que la stimulation continue induite par la prise non-orale de la rotigotine et l’effet spécifique de ce traitement sur différents types de récepteurs dopaminergiques, contribuent à une amélioration du sommeil des patients.
Les études réalisées en aveugle ont permis de démontrer les effets bénéfiques du patch transdermique sur les insomnies et le syndrome des jambes sans repos chez les patients parkinsoniens. Les études ouvertes ont confirmé ces résultats mais ont aussi démontré des effets sur la nycturie [La nycturie est définie comme la plainte d’un patient d’avoir à se réveiller une ou plusieurs fois au cours de la nuit pour uriner, chaque miction étant précédée et suivie d’une période de sommeil.] et les douleurs nocturnes.
En conclusion, les auteurs précisent que la plupart des données de la littérature chez les patients parkinsoniens font état d’une plainte moins importante de troubles du sommeil en réponse au traitement par des patchs de rotigotine. Cependant, d’un point de vue neurophysiologique, la complexité du dysfonctionnement du sommeil de ces patients (qui n’implique pas que le système dopaminergique) ne permet pas d’envisager un traitement systématique des troubles du sommeil par ces patchs de rotigotine. L’efficacité du traitement des troubles du sommeil par ce traitement nécessite d’être étudiée plus en détail.
Source : National Parkinson Foundation (NPF) International Center of Excellence at King’s College Hospital, London, UK.
Proposé par Dominique Bonne
Microbiote et cerveau : une inégalité des sexes
Publié le 03 avril 2018 à 07:17Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
Avant même la naissance, au moment où l’on pensait qu’il n’existait pas encore de différence entre les embryons féminins et masculins, les cellules immunitaires du cerveau montrent pourtant une réaction différente selon le sexe. Une découverte qui pourrait contribuer à expliquer la sensibilité plus grande à certains troubles ou pathologies neurodégénératives, selon que l’on est une femme ou un homme.
Les hommes et les femmes ne sont pas sensibles au déséquilibre du microbiote aux mêmes stades de leur vie. La faute aux microglies, cellules protectrices du cerveau, qui ne répondent pas de la même manière dans les deux sexes, d’après une nouvelle étude franco-singapourienne. Ainsi, le cerveau des hommes serait plus vulnérable à certaines pathologies neurodégénératives ou troubles du développement et, selon les auteurs, l’importance de prendre en compte ces différences de sexe dans les études cliniques, même sur des sujets en période prénatale.
Le dysfonctionnement des cellules immunitaires du cerveau peut amener à des pathologies développementales et neurodégénératives. Les microglies sont de petites cellules immunitaires de forme étoilées qui protègent les neurones au niveau du cerveau et de la moelle épinière dès le stade embryonnaire. Capables de détecter traumatismes et signaux inflammatoires et de lutter contre les infections, elles sont également impliquées dans le développement et le fonctionnement du cerveau.
La défaillance des microglies est en effet liée à l’apparition ou à la progression de plusieurs maladies du développement ou neurodégénératives, dont les troubles du spectre autistique, la schizophrénie, la maladie d’Alzheimer, la maladie de Parkinson, plusieurs maladies auto-immunes et la sclérose en plaques. Notoirement perturbées par le déséquilibre du microbiote (aussi appelé flore intestinale), qui a lui aussi été reconnu comme un régulateur clé des circuits cérébraux, de la neurophysiologie et du comportement, les chercheurs ont voulu tester la réponse des microglies en cas d’absence de cette flore.
Les microglies réagissent différemment à l’absence de microbiotes selon le sexe, même au stade embryonnaire. Les chercheurs ont ainsi analysé les microglies de souris dépourvues de microbiote à différentes phases de leur développement. Résultat : l’absence de microbiote entraînait une modification de l’expression des gènes, de la densité et de la colonisation des tissus par les microglies, ce qui diminuait leur efficacité protectrice.
Mais ça ne s’arrête pas là : car selon le sexe des souris, ces dysfonctionnements apparaissaient à des stades différents de la vie. Ils étaient ainsi plus susceptibles d’apparaître à l’âge adulte chez la femelle, alors que les souris mâles montraient des dysfonctionnements des microglies dès le stade embryonnaire qui semblaient ensuite se rétablir à l’âge adulte. Les mêmes résultats ont ensuite été vérifiés sur les fœtus humains.
« Dans beaucoup d’études, on considère qu’au stade embryonnaire il n’y a pas de différences entre les sexes car l’imprégnation hormonale n’a pas encore eu lieu », commente Morgane Thion, co-auteure de la publication, « Pourtant nous avons montré que cette différence existait, et qu’il faut absolument la prendre en compte ».
Un déséquilibre du microbiote maternel pourrait être lié à de futurs dysfonctionnements du cerveau. Ces résultats pourraient en partie expliquer pourquoi lors d’un déséquilibre du microbiote (dysbiose), certains troubles toucheraient plus les hommes tels que l’autisme, ou plus les femmes, tels que les maladies auto-immunes comme la sclérose en plaques, selon que les pathologies en question correspondraient plus aux « fenêtres de susceptibilité » temporelles masculine ou féminine.
« Dans la mesure où l’embryon ne possède pas de microbiote, il est évident que l’équilibre du microbiote maternel a un impact important sur la fonction des microglies dès le stade embryonnaire », ajoute Sonia Garel, Directrice de recherche Inserm et co-auteure de ces travaux. Bien sûr, ces résultats doivent être reproduits et confirmés sur un modèle uniquement humain. Prochain défi des chercheurs : comprendre l’origine de cette différence de réaction des microglies entre les mâles et les femelles, alors même que les embryons sont en apparence totalement identiques.
Article de Camille Gaubert relevé dans Sciences et Avenir
Par Françoise Vignon
Cellules gliales : l’autre moitié méconnue de notre cerveau
Publié le 01 avril 2018 à 07:15Article paru dans LE PARKINSONIEN INDÉPENDANT n°72
On a interrogé le Pr Yves Agid sur le rôle primordial de ces cellules du cerveau. Tout le monde sait ce qu’est un neurone. Mais pouvons-nous dire la même chose des cellules gliales ? Plus nombreuses que les constituants de la matière grise, ces cellules sont pourtant indispensables au bon fonctionnement de notre cerveau. C’est ce qu’explique le Pr Yves Agid, neurologue et Membre fondateur de l’Institut du Cerveau et de la Moelle épinière.
A quoi servent les cellules gliales ?
A l’instar des neurones, les cellules gliales jouent un rôle primordial dans les fonctions cérébrales, telles que la pensée, la perception, la mémoire ou encore la conscience. Neurones et cellules gliales travaillent d’ailleurs ensemble. Ces dernières font notamment la synthèse des informations envoyées par les neurones afin de les synchroniser et les transformer en un seul courant électrique.
Il faut cependant savoir qu’il en existe plusieurs types. Par exemple, les microglies défendent le cerveau contre les inflammations, alors que les oligodendrocytes sont des cellules constitutives de la myéline (une gaine qui entoure les neurones et accélère la conduction nerveuse).
Enfin, les astrocytes nourrissent et éliminent les déchets des neurones. Le cerveau est en effet « branché » sur le corps grâce à quatre gros vaisseaux qui amènent des nutriments, notamment du glucose (sucre) et de l’oxygène, aux cellules nerveuses. Ces nutriments sont pompés par les astrocytes et passent dans les neurones. Les déchets, eux, passent en sens inverse. Les astrocytes sont à la fois les nourriciers et les éboueurs des neurones.
Pourquoi n’entendons-nous jamais parler de ces cellules ?
La communauté scientifique a découvert ces cellules gliales en même temps que les neurones. Mais nous avons toujours considéré que la pensée découlait uniquement de ces derniers. Car les cellules gliales, à l’inverse des neurones, ne produisent pas de courant électrique. Leur activité ne pouvait donc pas être mesurée.
Les scientifiques pensaient, à tort, que ces cellules étaient inertes et servaient simplement de liant physique aux neurones. Autrement dit, qu’il s’agissait d’une sorte de tissu de soutien aux neurones. Puis, nous nous sommes aperçus que c’était beaucoup plus complexe qu’on ne le croyait.
De combien de cellules gliales est composé notre cerveau ?
Nous avons plus de cellules gliales que de neurones dans notre cerveau. Heureusement, car cela signifie que nous sommes les plus intelligents dans la chaîne de l’évolution. Ainsi, pour donner un exemple très concret, la limace a une cellule gliale pour six neurones. Chez l’homme, il y en a environ 1,5 fois plus. Soit près de 120 milliards cellules gliales, contre « seulement » 85 milliards de neurones !
Article d’Aurélie Franc du Figaro Santé
Lu par F. Vignon
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.