La caféine exerce des effets positifs sur le Parkinson
Publié le 07 octobre 2013 à 15:20Article paru dans LE PARKINSONIEN INDÉPENDANT n°54
Parkinson Suisse n°108 – décembre2012
Les patients parkinsoniens ne doivent pas craindre que les boissons à base de caféine aggravent leurs tremblements. Au contraire : une étude montre qu’elles peuvent améliorer les symptômes moteurs.
Les preuves des effets positifs de la caféine sur les symptômes du Parkinson se multiplient. Depuis quelque temps, on sait ainsi que les personnes qui boivent du café ou du thé noir souffrent moins du Parkinson. Dans les expérimentations animales également, la caféine a permis une amélioration des symptômes moteurs du Parkinson. Des neurologues canadiens viennent de prouver un effet significatif de la caféine sur le Parkinson.
61 patients souffrant de forte fatigue diurne et de troubles de la mobilité ont participé à une étude en double aveugle contrôlée versus placebo. La moitié d’entre eux a reçu 100 mg de caféine par jour pendant trois semaines (soit l’équivalent d’environ 200 ml de café filtre), puis le double de cette quantité pendant trois autres semaines. Un placebo a été administré à l’autre moitié. Résultat : la caféine n’agit pas contre la fatigue diurne excessive. En revanche, les symptômes moteurs des sujets traités à la caféine ont diminué (notamment la bradykinésie et la raideur). Ils sont passés de 23.2 à 20 points sur l’échelle Unified Parkinson’s Desease Rating Scale (UPDRS) III. Le score global UPDRS (échelle de 0 à 199) a également baissé considérablement : il est passé de 41.2 à 36.5 points. Les fonctions cognitives telles que l’humeur, le comportement et les activités de la vie quotidienne sont restées inchangées. Les effets secondaires tels que l’irritabilité, l’insomnie ou l’aggravation des tremblements intentionnels n’ont pas été constatés plus fréquemment que sous placebo.
On suppose que le mécanisme d’action de la caféine est un renforcement de la transmission du signal dopaminergique. Le récepteur A2a de l’adénosine, auquel la caféine se lie en tant qu’antagoniste non sélectif, est localisé dans le striatum, et toujours combiné à un récepteur dopaminergique de type D2. Lorsqu’un antagoniste tel que la caféine se lie à un récepteur de l’adénosine, l’activité du récepteur dopaminergique est bloquée. Par conséquent, depuis quelque temps l’intérêt de la recherche pharmaceutique se porte également sur les antagonistes A2a pour le traitement des symptômes moteurs du Parkinson.
D’après les chercheurs, une amélioration modérée similaire à celle de la caféine a déjà été obtenue avec des antagonistes A2a dans le cadre des premières études. Ainsi la bien connue caféine serait une alternative possible à ces nouvelles substances. Cependant, il convient tout d’abord de vérifier si son efficacité perdure à long terme. En outre, les chercheurs expliquent que les minces connaissances actuelles ne permettent pas encore de recommander la caféine pour le traitement antiparkinsonien. Ils conseillent toutefois de prendre en compte leurs conclusions au moment d’aborder la question de la consommation de caféine dans le cadre de l’alimentation.
Source : Neurology 2012, en ligne le 1er août
Lu par Jean Graveleau
graveleau.jean2@orange.fr
Médicaments : la surveillance va être renforcée
Publié le 06 octobre 2013 à 15:42Article paru dans LE PARKINSONIEN INDÉPENDANT n°54
Depuis le 25 Avril 2013, l’Agence européenne du médicament (EMA) publie une liste de médicaments sous surveillance renforcée et ce chaque mois. Cette inscription s’explique par un moindre recul d’expérience, une mise sur le marché récente ou un manque de données à long terme. Cela ne signifie « en aucun cas, que ces médicaments sont dangereux ou présentent un problème particulier de sécurité », précise l’EMA qui « invite à ne pas interrompre un traitement et à demander l’avis de son médecin ou de son pharmacien, en cas de doute ».

Un triangle noir inversé, accompagné de la phrase : « ce médicament fait l’objet d’une surveillance renforcée », apparaîtra prochainement sur les notices d’information.
Disponible sur www.ansm.sante.fr
Article relevé dans « Pleine Vie » de juillet 2013 par F. Vignon
soize.vignon@orange.fr
Ecraser les médicaments peut nuire à leur efficacité
Publié le 29 septembre 2013 à 06:31Article paru dans LE PARKINSONIEN INDÉPENDANT n°54
La forme de certains médicaments n’est pas anodine et leur broyage est contre-indiqué.
La prise de médicaments en comprimés ou en gélules s’avère parfois difficile chez les patients atteints de troubles de la déglutition ou de troubles psychologiques et comportementaux qui gênent l’administration par voie orale. Ce phénomène est particulièrement fréquent dans les établissements dédiés aux personnes âgées, ainsi que dans les services psychiatriques ou ORL. Le recours à l’écrasement des médicaments est alors courant. Or une étude à paraître dans la Revue de Médecine Interne relève que cela peut nuire à leur efficacité.
« Bien que cette pratique soit répandue, ses conséquences ont rarement été étudiées », indique le professeur Jean Doucet, gériatre dans le service de médecine interne du CHU de Rouen. « Nous-mêmes nous sommes intéressés à ce problème, suite aux nombreuses tendinites que contractait le personnel infirmier à force d’écraser des médicaments. C’est par ce biais que nous avons pris conscience des problèmes bien plus vastes liés à cette pratique artisanale qui ne répondait alors à aucune recommandation ».
Sur la base de ce constat, son équipe a mené une enquête auprès de 23 unités de gériatrie de la région de Rouen. L’étude a ainsi relevé qu’un tiers des médicaments étaient réduits en poudre avant d’être administrés aux patients, toutes les classes thérapeutiques étant concernées. Or dans 42% des cas, l’écrasement de ces médicaments était contre-indiqué. Transformer la forme d’un médicament peut-être dangereux et exposer le patient à un sur ou un sous dosage. En effet, la forme de certains médicaments est étudiée pour les rendre « gastro-résistants », c’est-à-dire empêcher leur libération dans l’estomac, ou encore pour allonger leur temps de libération dans le cas des formes dites « à libération prolongée ». Ces effets risquent d’être annihilés par la pulvérisation, explique le professeur Doucet. « Il est d’autant plus regrettable que dans la majorité des cas, nous pourrions les substituer par des formes plus faciles à avaler ou des médicaments pouvant être écrasés. Mais faute de recommandations officielles, les médecins prescripteurs ne sont pas toujours au fait de ces difficultés ».
Manque d’informations :
L’étude révèle également des biais dans la préparation artisanale de ces poudres : « Les médicaments d’un même malade étaient écrasés ensemble près de trois fois sur quatre et mélangés à des ingrédients peu adaptés – souvent de la compote (76% des cas) – pour faciliter leur administration. » Ces pratiques entraînent non seulement un risque d’interaction entre les principes actifs des différents médicaments, mais également avec les ingrédients auxquels on les mélange pour faciliter leur ingestion, en raison de leur pH ou de leur température qui peuvent entraîner des réactions chimiques indésirables.
L’eau gélifiée, appréciable pour sa neutralité, n’est utilisée que dans 7,5% des cas. Enfin, faute de matériel et de personnel disponible, les mortiers et pilons utilisés, sont communs à plusieurs patients dans plus de la moitié des cas.
« Le personnel soignant, préparateurs comme prescripteurs, n’est pas à blâmer pour autant », modère le professeur Doucet. Ces erreurs s’expliquent par l’absence flagrante de guides de bonnes pratiques et concerne tout autant les patients hors hôpital. C’est pourquoi il est urgent de fournir des recommandations aux médecins de ville, au personnel des établissements de santé, mais aussi aux pharmaciens de ville en contact avec les patients concernés ou leurs auxiliaires de vie.
A la suite de ces résultats inquiétants, des recommandations complétées d’une liste exhaustive des médicaments pouvant ou non être écrasés a été rédigée par la pharmacie du CHU de Rouen, et mise à disposition des prescripteurs et des soignants sur son site Intranet. Les recommandations ont également été intégrées au guide de l’administration du médicament de la Haute Autorité de Santé (HAS) publié en décembre 2011.
Article relevé dans le Figaro par Soize Vignon
soize.vignon@orange.fr
Anle138b : une molécule porteuse d’espoir
Publié le 25 septembre 2013 à 16:41Article paru dans LE PARKINSONIEN INDÉPENDANT n°54
Un texte de « Parkinson Suisse » n°110 — juillet 2013
Les scientifiques réunis autour d’Armin Giese, de l’université Louis-et-Maximilien de Munich, et de Christian Griesinger, de l’institut Max-Planck de chimie biophysique à Göttingen, ont développé une substance chimique capable de retarder l’évolution du Parkinson dans le cadre d’essais réalisés sur des souris. Un jalon pour la recherche sur parkinson.
Anle138b : cette combinaison de lettres et de chiffres est la sobre désignation d’une substance prometteuse susceptible de révolutionner le traitement médicamenteux de la maladie de Parkinson. En effet, si l’on en croit les résultats des recherches des Prof. Dr Armin Giese et Prof. Dr Christian Griesinger, deux scientifiques allemands, l’existence de la substance « Anle138b » suscite un grand espoir dans le monde entier. Les médecins sont à sa recherche depuis plusieurs décennies. Anle138b a réussi ce qui relevait de l’impossible : elle a stoppé la progression de la maladie de Parkinson chez des souris.
« Les résultats de nos recherches sont prometteurs. Nous espérons qu’Anle138b nous ouvrira les portes du traitement des causes du Parkinson et nous permettra de stopper la maladie ». La joie est perceptible dans les propos du Prof. Armin Giese… Le plaisir de la réussite est au rendez-vous quand on n’abandonne jamais… Avec son équipe, qui a coopéré étroitement avec un groupe de recherche réuni autour du Prof. Griesinger de la division Biologie structurale basée sur les RMN de l’institut Max-Planck de chimie biophysique, il a testé systématiquement plus de 20 000 substances pour déterminer leur aptitude en tant que médicament contre le Parkinson. Cette minutie leur a permis de trouver un candidat prometteur dans la lutte contre la maladie de Parkinson : Anle138b.
Particularité de cette substance : elle empêche que les protéines (matière protéinique), habituellement présentes sous forme de molécules individuelles, s’agglomèrent sous forme d’agrégats. Composé de quelques rares molécules ou de milliers d’entre elles, ce sont eux qui forment, en cas de Parkinson et d’autres maladies neurodégénératives telles qu’Alzheimer ou la maladie de Creutzfeldt-Jakob, des structures irrégulières qui atteignent tous les réseaux neuronaux – et perturbent certaines fonctions du cerveau.
En cas de Parkinson, c’est la molécule alpha-synucléine qui s’accumule. Elle est à l’origine de la formation des corps de Lewy. La formation de ces corpuscules est progressive, ce qui explique pourquoi le Parkinson (comme de nombreuses autres maladies dégénératives) commence insidieusement. Au cours de la phase précoce, seules quelques molécules d’alpha-synucléine s’amassent dans ce que l’on appelle les oligomères. Ces derniers s’agglutinent ensuite en agrégats plus importants, qui continuent de se propager dans le réseau neuronal au fil du temps. Ces agrégats étant très neurotoxiques, les neurones touchés finissent par mourir. Quand les premiers symptômes du Parkinson sont apparents, la plupart du temps plus de la moitié des neurones dopaminergiques de la substance noire sont morts. Par conséquent, les scientifiques cherchent à améliorer les méthodes d’identification précoce de la maladie. En effet, plus tôt l’on observe que les cellules commencent à mourir plus tôt il est possible d’intervenir – dans la mesure où l’on dispose d’une substance qui permet de freine voire de stopper la mort cellulaire. C’est précisément ici que commence le travail des équipes de chercheurs réunis autour d’Armin Giese et Christian Griesinger.
La substance stoppe la progression de la maladie
Avec Anle138b, ils ont développé une substance qui a, dans le cadre de tests sur des souris, retardé dans une mesure encore jamais atteinte la croissance des dépôts protéiniques – et donc la détérioration des neurones, et ainsi prolongé la phase sans maladie. « La particularité de cette nouvelle substance est qu’elle agit directement sur les oligomères et inhibe leur formation », explique le Prof. Christian Griesinger. La clé du succès consistait à combiner les compétences de différentes disciplines spécialisées. Ainsi, des médecins, des biologistes, des chimistes, des physiciens et des vétérinaires ont collaboré pour développer et tester ensemble plus de 20 000 substances actives afin de déterminer si elles pouvaient empêcher la formation de ces dépôts protéiniques typiques de la maladie. Pour ce faire, ils ont utilisé une méthode laser extrêmement sensible, développée il y a plusieurs années par Armin Giese auprès du prix Nobel Manfred Eigen, au sein de l’Institut Max-Planck de chimie biophysique. Plusieurs candidats intéressants figuraient parmi les molécules testées. Une seule substance s’est avérée efficace après d’autres optimisations systématiques.
A partir de cette substance, Andrei Leonov, chimiste de l’équipe du Prof. Christian Griesinger, a finalement réussi à synthétiser un principe actif qui s’est avéré fantastique dans les essais sur des souris : très bien toléré à des doses thérapeutiques, il peut être administré avec la nourriture et est à même de franchir la barrière hématoencéphalique afin d’atteindre un taux d’efficacité élevé dans le cerveau. Depuis la substance a été baptisée (Anle138b : les deux premiers caractères du prénom et du nom d’Andrei Leonov) et une demande de brevet a été déposée.
En forme plus longtemps sur la roue d’exercices
Les chercheurs espèrent à présent qu’Anle138b pourra être utilisée chez l’homme en tant que substance thérapeutique. Comme le montrent des séries d’essais en éprouvettes et sur des modèles expérimentaux, leurs espoirs semblent ne pas être dépourvus de fondement. Les chercheurs ont combiné des méthodes biochimiques et structurales en laboratoire du pôle d’excellence « microscopie à l’échelle nanométrique et physiologie moléculaire du cerveau » (CNMP) de Göttingen. Résultat des essais : la coordination des mouvements des souris parkinsoniennes transgéniques traitées par l’Anle138b est nettement meilleure que celles de leurs congénères malades. « Nous pouvons le vérifier directement à l’aide d’une sorte de test de forme » explique le Prof. Armin Giese. « Pour ce faire, nous plaçons les souris dans une petite roue et nous mesurons combien de temps elles peuvent s’activer. Plus elles y parviennent sans difficulté et longtemps, meilleure est leur forme motrice ». Les essais montrent que d’une manière générale, plus la substance Anle138b leur a été administrée précocement dans l’alimentation, plus le succès thérapeutique est important et plus les animaux vivent longtemps.
Parallèlement aux souris parkinsoniennes, l’efficacité d’Anle138b a été testée sur d’autres modèles animaux. Avec succès, comme l’explique Christian Griesinger : « Dans le cadre de la maladie de Creutzfeldt-Jakob, des dépôts protéiques pathologiques sont provoqués par la protéine dite prion. Sur des modèles expérimentaux de la maladie de Creutzfeldt-Jakob, Anle138b empêche tout aussi efficacement l’agglutination des protéines et les souris vivent nettement plus longtemps ».
Au vu de ces résultats positifs, les chercheurs espèrent légitimement qu’Anle138b pourra également empêcher l’agrégation fatale d’autres protéines telles que la protéine tau, associée à l’apparition de la maladie d’Alzheimer. Dans les mois et les années à venir, les scientifiques souhaitent vérifier cette hypothèse à l’aide d’essais sur les modèles expérimentaux correspondants.
Dans le droit fil d’autres recherches
Du reste, les observations des Prof. Griesinger et Giese coïncident parfaitement avec celles d’autres éminents chercheurs. Ainsi, le groupe de Francisco Pan-Montojo, de la clinique Carl Gustav Carus à Dresde, a prouvé que les souris développent des symptômes de type Parkinson quand on leur administre le pesticide roténone dans l’estomac. L’intoxication ainsi provoquée déclenche la formation d’agrégats d’alpha-synucléine, qui migrent le long des voies nerveuses du cerveau. D’autres chercheurs sur le Parkinson tel que le Prof. Dr Heiko Braak à Ulm, le Prof. Mathias Jucker à Tübingen, le chercheur sur les protéines Prof. Michael Przybylski à Constance et le Prof. Markus Otto à Ulm, sont convaincus que le Parkinson est déclenché par de mauvais repliements de protéines. Ils pensent également que s’il existait une méthode pour empêcher le mauvais repliement et la formation d’agrégats de protéines ou de fragments de protéines, elle permettrait aussi de stopper la progression du Parkinson. Dans cette perspective, la substance Anle138b est un outil essentiel pour la recherche médicale. En effet, elle permet aux scientifiques d’examiner directement en éprouvette de quelle manière la substance modifie les oligomères et comment leur agglutination peut être inhibée. Ces observations fournissent des aperçus essentiels sur les mécanismes à l’origine des maladies neurodégénératives.
Le chemin à parcourir jusqu’à l’homme est encore long
Tous les antiparkinsoniens disponibles actuellement se bornent à soulager les symptômes de la maladie. Anle138b, en revanche, pourrait donner naissance à une nouvelle catégorie de neuroprotecteur susceptibles de freiner, voire de stopper l’évolution de maladies telles que le Parkinson. Cependant, les chercheurs préfèrent garder la tête froide. En effet, les résultats sur des rongeurs ne peuvent pas immédiatement être reportés sur l’être humain. Tout d’abord, la toxicité d’Anle138b doit être testée sur des espèces ne faisant pas partie des rongeurs. Les études cliniques sur l’homme ne seront en passe de devenir réalité qu’après le succès de ces essais. Un chemin sur lequel les embûches seront encore très nombreuses
Sources : Cet article repose sur un communiqué de l’institut Max-Planck de chimie biophysique de Göttingen, ainsi que sur la publication originale : Jens Wagner, Sergey Ryazanov, Andrei Leonov, Johannes Levin, Song Shi et al. : Anle138b : a novel oligomer modulator for desease-modifying therapy of neurodegenerative disease such as prion and Parkinson’s disease. Acta Neuropathologica, DOI : 10.1007/s00401-013‑1114‑9 (2013).
Lu par Jean Graveleau graveleau.jean2@orange.fr
Association de parkinsoniens du Morbihan
Publié le 18 août 2013 à 10:06Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Dernières réunions, avant les vacances, auprès de l’AFPA, du Lycée de Josselin (section Métiers de Santé), du CLPS de Vannes. Durant ces rencontres nous avons informé 85 personnes sur la Maladie de Parkinson.
- En Mars, l’Agence Régionale de Santé nous invitait à un débat sur le plan de la lutte contre « les déserts médicaux », comprenant 12 engagements proposés par Mme TOURAINE Ministre des Affaires Sociales dans le cadre du « Pacte Territoire de Santé ».
- Concert à Queven : le 7 Avril nous avons organisé ce concert grâce à Bernard et Claudine Dupont, avec le concours d’Edouard Lofficial, ses musiciens, son fils, la chorale de Queven, et un petit groupe des Gabiers d’Artimon ; au profit de la recherche sur la M.P. Un chèque de 1.155 € a été remis à CECAP Recherche. Nos remerciements aux participants et au public, pour leur générosité.
- Le 13 Avril, participation au 1er Forum du Handicap organisé par la CPAM du Morbihan, le Conseil Général, la ville de Vannes qui regroupait 50 exposants. Très bon contact avec le public, les écoles des métiers de santé, les personnes confrontées à la M.P.
- Le 16 Mai à Nostang, s’est tenue notre Assemblée Générale (28 présents – 18 pouvoirs). Les différents rapports ont été adoptés. Nous avons eu le plaisir d’accueillir Mme Jacquemart, présidente CECAP, et son mari. Mme Perraud, Présidente ADPM, tout en remerciant les bénévoles de l’Association, a encouragé nos adhérents à s’investir pleinement dans nos différentes actions. Chacun peut apporter une pierre à l’édifice pour soutenir l’Association.
Nous avons procédé à l’élection d’un nouveau bureau, Mme M.T Martelot étant démissionnaire, et accueilli un nouveau membre Mme Christiane Savean.
- Présidente : Mme G. Perraud
- Vice Présidentes : Mme Campredon, et Mrs F. Bert et E. Collin
- Secrétaire : Mme F. Vignon
- Secrétaire Adjointe : Mme T. Lore
- Trésorière : Mme S. Collin
- Trésorière Adjointe : Mme N. Lecouvey
- Communication : Mr B. Dupont — Mme C. Savean
Invités, le Dr Barsac, Département Info Médicale, et Mr Barel, Chef de projet DPM. Tous deux nous ont entretenus sur le Dossier Médical Personnel (DPM). La Bretagne région pilote pour la mise en place de ce DPM qui favorise la coordination, la qualité et la continuité des soins, au service d’un meilleur suivi médical.
En Juin, reprise avec l’Agence Régionale de Santé des groupes de travail concernant la prise en charge des personnes âgées (mise en œuvre des filières gérontologiques) et le handicap.
A tous et toutes nous souhaitons d’agréables vacances.
Françoise Vignon, secrétaire ADPM
Association de parkinsoniens de la Loire atlantique
Publié le 08 août 2013 à 18:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Désormais l’association a intégré ses nouveaux locaux, le téléphone reste inchangé.
Le 30 mars se tenait notre assemblée générale. L’ensemble des activités de l’association a été maintenu en 2012, avec une participation d’un noyau constant d’adhérents. Cependant Annick LEBRUN souligne la difficulté d’ouvrir ces activités à de nouveaux adhérents. S’agit-il d’un défaut d’information ? D’une mobilité devenue difficile ? D’une indifférence à ce qui constitue pourtant une façon de lutter contre l’isolement induit par la maladie ? Ces différents points posent question aux bénévoles de l’association qui se dépensent pour l’organisation de ces activités. L’association comptait 143 adhérents en 2012.
La trésorière Marie Pierre GIRARD et la trésorière adjointe Françoise JUBAULT, toutes deux membres du bureau depuis 6 ans, et toutes deux encore en activité professionnelle, souhaitent se désengager de leurs missions actuelles, tout en restant membres du conseil d’administration.
Voici le nouveau bureau :
- Président : Guy Seguin
- Président honoraire : André Douet
- Vice président : Daniel Delahaye
- Secrétaire : Annick Lebrun
- Secrétaire adjoint : Jacques Bossis
- Trésorier : Philippe Auvray
- Trésorière adjointe : Catherine Auvray
Le Pr Lescaudron est intervenu pour faire un point sur l’avancée des recherches conduites autour de la maladie de Parkinson, plus particulièrement sur le site nantais ou en lien avec celui-ci : Recherches sur la réponse immune du cerveau et sur les mécanismes de rejet des greffes ; Travaux sur une technique de reprogrammation cellulaire et étude in vitro du développement de la maladie ; travaux sur les techniques d’auto transplantation de cellules ; recherche sur des troubles mnésiques développés dans une lignée de rats transgéniques. Son exposé très intéressant et porteur d’espoir, est vivement applaudi.
Lors de la conférence du 6 avril, sur les aidants, en partenariat avec la Maison des Aidants, la psychologue, Elsa Dehne-Garcia, nous a amenés à nous poser différentes questions. On dit aidant naturel, mais en quoi est-ce si naturel d’être un aidant ? En quoi est-ce naturel d’être dans un bouleversement des rôles qui amène aussi un bouleversement émotionnel ? En quoi est-ce si naturel s’il y a des aidants professionnels ? Problème de reconnaissance, problème de rôle ; on peut continuer à prendre soin sans être à la place du soignant. L’aidant peut ressentir de la culpabilité, du découragement, de l’épuisement ou de l’angoisse mais au bout du compte il n’y a pas de bon ou de mauvais aidant. Il y a une réalité difficile à vivre au quotidien, voire même insupportable et les émotions sont légitimes. Donc prendre soin de soi pour continuer à prendre soin de l’autre en reconnaissant ses limites, en légitimant le besoin d’aide, en affirmant sa propre valeur….
Guy Seguin président de l’ADPLA
Association de Parkinsoniens d’Ille et Vilaine
Publié le 05 août 2013 à 20:15Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
A l’heure où je prends la plume, pour faire un résumé sur les activités et informations concernant l’APIV, une pensée pour notre président, Yves Boccou, qui peine sur les Chemins de Compostelle, côté Espagne, le côté France ayant été effectué du 25/03 au 24/04. Ce parcours, dont les retombées financières sont pour la recherche médicale sur la maladie de Parkinson puisque les kilomètres faits par Yves sont vendus 2 euros. Les dons peuvent continuer après le périple, toujours en chèque à l’ordre de CECAP RECHERCHE, adressé à M. Raoul Griffault, 13 rue de la Moinauderie, 79120 Lezay (mettre au dos « Compostelle »).
Lors de notre AG du 23 février, Yves, dans le N° 52 de mars 2013 du Parkinsonien Indépendant informait sur les activités de notre association. Cette réunion fut très suivie et les rapports habituels furent adoptés à l’unanimité. Un exposé d’un spécialiste naturopathe fut très apprécié et les questions fusèrent tout au long de ses explications. Un chèque de 450 euros fut offert à l’Association par Cœur de Lien, une association de retraités de la Banque Populaire, sur un projet d’impression d’une nouvelle plaquette sur la présentation de la maladie de Parkinson, document fait par Solange Helleux, vice-présidente décédée en 2011. Ce livret nous sert lors des réunions d’information auprès de divers publics. Merci à ce soutien financier très apprécié. Puis ce fut la continuité de cette journée conviviale. Nous étions 47 autour d’un bon repas animé par les chants de marins des Gars de Vaugon dont Yves est un des animateurs ; quelques danses bretonnes ont fait bouger le public.
Arlette Jarnet nous avait confectionné des petits paniers avec un chocolat, cela représentait beaucoup de travail, suivi d’une tombola avec les lots confectionnés par Arlette et Suzanne Louvel. Ce fut une belle journée qui se termina vers 16 heures.
Au quotidien pour 2013, continuation des activités sur les sites de Rennes, Saint-Malo, Fougères, Vitré, Pays de Brocéliande, Redon. Les présentations de la MP auprès des différents établissements d’enseignement d’aide à la personne et de formation paramédicale. La mise en place de la tombola du Crédit Mutuel nous a pris pas mal de temps. Cela a bien fonctionné, il reste à attendre les résultats pour connaître les éventuels gagnants.
Deux dates à retenir : jeudi 26 et vendredi 27 septembre, Salon Autonomic Grand Ouest du Handicap à Rennes, Parc des Expos, stand tenu par le CECAP et l’APIV et les Associations qui voudront bien participer ou se faire représenter. Les AG AGP et CECAP au village Azureva de Hauteville, le mardi 1er octobre et mercredi 2 octobre (voir Parkinsonien Indépendant N° 52, mars 2013).
Les beaux jours arrivent enfin, profitez-en au maximum et en attendant le prochain bulletin, vous et vos proches portez-vous le mieux possible.
Bernard MARCHAND, vice-président.
Association de Parkinsoniens de l’Hérault
Publié le 03 août 2013 à 18:57Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Journée mondiale de la maladie de Parkinson
C’est avec une certaine appréhension que nous attendions tous cet après midi du 13 avril 2013. La tombola était fin prête, de multiples lots, un nombre important de membres de notre comité de Béziers avaient amené des pâtisseries pour la vente, le café au chaud. Nous avions opté pour une salle dans un village aux alentours de Béziers (Maraussan), le Maire a eu la gentillesse de la mettre à notre disposition. Tout d’un coup nous la trouvions bien « grande » un peu trop ! 14h30 quelques personnes rentrent, puis des petits groupes, de tout âge, les chaises sont occupées, un rang, puis deux, etc… Ouf ! L’orchestre entame ses premiers accords, grandiose, le public tape dans les mains ; il est conquis et nous ravis ! Au rythme de musiques de films variées, place à une démonstration de Qi Gong avec notre groupe de Parkinsoniens et notre prof Christian ; l’entracte va permettre aux uns de boire un bon café, un jus de fruit frais, ou savourer nos bons gâteaux et crêpes, à d’autres de venir à la table de documentation, s’informer, nous constatons que souvent c’est l’accompagnant, qui fait ce premier pas. Mais il est temps de prendre place, la chorale de l’hôpital de Béziers s’installe, la Musica, puis la chorale Isorda nous fait partager un grand moment, notre présentatrice, la ravissante Sandrine (fille de Mercédès, collègue malade) annonce le groupe Iberia de Sévillanes, le public, chaleureux, participe.
Nous avons réussi plusieurs choses ce 13 Avril : offrir un beau et grand spectacle qui laissera un souvenir ; démontrer à ceux qui connaissent peu ou mal notre maladie, que nous pouvons aussi faire autre chose que parler « maladie » et que nous avons de la joie, de l’amitié que nous partageons entre nous.
Voilà. D’autres activités nous attendent peut être moins importantes, mais nous tenons beaucoup à nous voir, se parler, notre comité est un noyau très solidaire, très important à chacun de nous, et pour me mettre du baume au cœur je me dis que sans Parkinson, je n’aurais pas connu mes amies, Dany, Mercés, Agnès… et tous les autres.
Lyria Argento comité APH de Béziers
Association De Parkinsoniens Du Finistere
Publié le 31 juillet 2013 à 08:20Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Lundis de la santé de Brest
Le pôle santé de la ville de Brest nous a invités pour une conférence sur la maladie de Parkinson qui a eu lieu à la faculté de droit de l’université de Bretagne. Les Docteurs François Rouhart et Irina Viakhireva, tous deux Médecins Neurologues au Service Neurologie du C.H.R.U. de la Cavale Blanche à Brest, ont présenté la maladie de Parkinson, puis nous avons passé un diaporama de notre Association. Environ 400 personnes ont assisté à cette soirée. Malheureusement nous n’avons pas eu assez de temps pour pouvoir répondre au public. La conférence est consultable sur le site
www.forumsantebrest.net
ou http://open-lab.com.fr/video/LS2013-04/
AFPA de Quimper et Brest :
Deux équipes de quatre personnes de notre association ont présenté et commenté le diaporama « Les mots pour le dire » devant deux groupes de futures assistantes de vie, en tout 26 personnes ont découvert la maladie de Parkinson à travers les échanges et les témoignages de malades.
Zoumbathon :
Un « Zoumbathon » a été organisé à Landerneau par une professeure de Zoumba (danse sportive à la mode). Cette association a réuni la somme de 600€ qui nous a été remis pour la Recherche sur Parkinson. Merci à tous ces danseurs. Peut- être un Zoumbathon à Lesneven en fin d’année ? En effet nous étudions la possibilité d’organiser cette Zoumba sur la communauté des communes de la côte des légendes. A suivre…
Dates à retenir :
- Le 12 octobre 2013 à 14h00 : Une conférence sera organisée par notre association au juvénat de Châteaulin et animée par le Professeur Pascal Derkinderen et le Chercheur Thomas Clairembaux.
- Septembre 2014 : Assemblée Générale CECAP dans le Finistère, une étude est en cours pour le centre de vacances « Le Renouveau » à Loctudy.
Prenez bien soin de vous !!
Dominique Bonne, Président du GP29
Association Des Parkinsoniens Des Cotes D’Armor
Publié le 25 juillet 2013 à 08:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Assemblée Générale : l’assemblée générale s’est tenue le 15 mars 2013 à Pontrieux, 70 personnes y participaient. Le docteur Pasdeloup de l’hôpital de jour de Tréguier est intervenu pour présenter son service ouvert 5 jours par semaine, 40% des patients bénéficiant des ateliers mis en place sont des personnes atteintes de la maladie de parkinson, essentiellement nos adhérents. Lors de cette assemblée il a été procédé à l’élection du conseil d’administration, puis du bureau composé comme suit :
- Présidente : Joëlle Guenanen
- Vice-président : Sylvain Bielle
- Trésorière : Maryvonne Sarrabezolles
- Trésorière-adjointe : Marie Bernadette de Bergevin
- Secrétaire : Georges Leconte
- Secrétaire-adjointe : Jeannine Filbing
- Les autres membres : Michelle Chauffour, Yves Gicquel, Aimé Le Meur, Maïté Schivi.
Journée Parkinson : Le mardi 16 avril, l’hôpital de Tréguier, en accord et avec la participation de notre association, a organisé une journée parkinson :
De nombreux tableaux explicatifs sur la maladie étaient exposés ainsi que les informations sur les ateliers mis en place par l’hôpital de jour pour la rééducation des troubles liés à la maladie de parkinson. Un atelier sur la nutrition a fonctionné le matin et l’après-midi et nous avons pu goûter différentes mousses salées et sucrées, des idées à prendre pour les malades qui souffrent de troubles de la déglutition.
Une conférence animée par Madame Catherine Dagorn, orthophoniste, sur les troubles de la parole, de l’écriture et de la déglutition dans la maladie de parkinson s’est tenue dans l’après-midi. Compte tenu du nombre important de personnes présentes, nous avons dû changer de salle pour pouvoir accueillir tout le monde, la preuve que ceci correspond à une attente. Nous tenons à remercier l’hôpital de Tréguier pour son implication dans la connaissance de la maladie de parkinson .et la prise en charge des personnes atteintes de la maladie de parkinson.
Qi Gong – Pique-nique : Le dimanche 2 Juin, nous organisons à BOURBRIAC Salle des Forges une auberge espagnole (comme les autres fois, chacun apporte un plat, un dessert, une boisson… on met tout en commun). Innovation : à 11h, Gilles Le Picard, sophrologue, nous proposera une séance de » Qi Gong » en plein air, si le temps le permet ; il s’agit d’une gymnastique de santé chinoise de plus en plus pratiquée par les personnes atteintes de la maladie.
Chant védique : Le samedi 8 Juin à Trégueux, Ecole primaire l’oiseau bleu, 29,rue Marcel Rault, Mahita Lajoie, à l’initiative de l’une de nos adhérentes, nous fera découvrir le chant védique, qui améliore la concentration, la confiance en soi, rééduque la respiration, diminue les tensions musculaires.
Groupes de paroles – Ateliers : à la suite d’un appel à projets, concernant les aidants, une convention a été signée, entre la CNSA (Caisse Nationale de Solidarité pour l’Autonomie), le Conseil Général de Côtes d’Armor et l’Association des parkinsoniens des Côtes d’Armor. En application de cette convention, avec l’aide du CLIC, (Centre Local d’Information et de Coordination), nous avons mis en place des groupes de paroles et des ateliers animés par des psychologues, psychomotriciens et sophrologues.
Dans le même temps à la demande des malades, nous avons mis en place des ateliers spécifiques, animés par des professionnels de santé. Les ateliers se tiennent pour les aidants et les aidés, dans un même lieu, au même moment, dans deux salles différentes, nous nous retrouvons ensuite pour le goûter, moment d’échange et de convivialité très apprécié. Ces temps d’échange et de paroles, animés par des professionnels qui nous connaissent et connaissent parfaitement la maladie et ses conséquences sur le vécu de chacun, nous apparaissent, maintenant, comme une vraie nécessité.
Hôpital de jour et parkinson : actuellement dans le département des Côtes d’Armor deux établissements prennent en charge à la journée les personnes atteintes de la maladie de parkinson :
- l’Hôpital de jour en soins de suite et de réadaptation « Les Châtelets » 6, rue du bois Joli 22440 Ploufragan tel : 02 96 76 11 46
- l’Hôpital de jour Gériatrique Soins de Suite et de Réadaptation de Tréguier Allée Saint Michel .Tel:02 96 92 10 19
L’objectif est le maintien de l’autonomie, l’amélioration des capacités. Un bilan d’évaluation est effectué sur une journée avec proposition d’un projet thérapeutique individualisé en accord avec le patient. Proposition de 1 à 2 séances par semaine avec 2 ou 3 ateliers par jour, cycle de 3 mois avec réévaluation en fin de cycle et possibilité de proposition d’un 2ème cycle dans l’année. Les ateliers proposés concernent notamment les troubles de l’équilibre, les troubles de la déglutition, les troubles cognitifs. La prise en charge est assurée par plusieurs professionnels : diététicienne, kinésithérapeute, ergothérapeute, psychologue, orthophoniste.
Tous nos adhérents qui ont suivi ces stages sont très satisfaits et en redemandent.
Nos projets dans les semaines qui viennent : un nouveau logo, un site internet … Il y a de l’ouvrage !!!! Mais dans l’entente, l’entraide, la bonne humeur, ce sera aussi un plaisir et un enrichissement.
Joëlle Guenanen
Vélo et Parkinson
Publié le 18 juillet 2013 à 09:08Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
La maladie de Parkinson est une maladie neurologique dégénérative, qui affecte le système nerveux central avec un déséquilibre neuromoteur qui évolue irrémédiablement. Mais il serait possible de ralentir, voire même de conserver l’essentiel de son potentiel physique, par des exercices « équilibrés » et parfaitement « symétriques ». Pour se maintenir, le parkinsonien peut être invité à « faire du vélo », aussi bien en plein air qu’en appartement. Afin de l’encourager avant l’effort, nous allons essayer de répondre aux deux questions suivantes :
- Quels sont les bienfaits de la pratique du vélo sur les troubles parkinsoniens ?
- Un parkinsonien est il capable de faire du vélo à l’extérieur en toute sécurité ?
Les bienfaits de la pratique du vélo
Beaucoup d’études ont été menées dans ce domaine, en particulier celles du professeur Jay L. Alberts de la Cleveland Clinic Lerner Research (Ohio USA). Ces études ont été faites en laboratoire, en utilisant des vélos d’appartements spéciaux, les VAE (Vélos à Assistance Electrique). Ces vélos sont équipés d’un moteur électrique qui aide le patient à maintenir un rythme de pédalage de 90 tours par minute, pas foudroyant certes, mais suffisant pour rendre l’exercice efficace. C’est en 2003 que le Dr Alberts, spécialisé dans la recherche biomédicale, a découvert que les patients parkinson pouvaient profiter de cette forme d’exercice forcé.
Par un pur hasard, il prit en stop sur son tandem une amie atteinte de la maladie de Parkinson. Grâce au tandem et à l’aide du Dr Alberts, cette patiente réussit à pédaler et à participer à la promenade. Quelques jours plus tard, le Dr Alberts remarqua une lettre manuscrite que cette patiente avait parfaitement écrite, alors que les parkinsoniens souffrent souvent de micrographie (c’est-à-dire que leur écriture est anormalement petite et en pattes de mouches). « Cette semaine, je n’ai pas senti que j’avais le Parkinson », lui expliqua-t-elle. L’expérience se répéta en 2005 avec un autre ami Parkinsonien, qui parvint parfaitement à retenir ses mains de trembler pendant quatre heures après la promenade à vélo.
Le Dr Alberts a fait une première étude, dont les résultats ont été publiés en 2008 dans le journal scientifique Neurorehabilitation and Neural Repair. L’étude a montré que les malades de Parkinson ayant pratiqué des exercices forcés pendant huit semaines, à un niveau supérieur de 30% à celui qu’ils étaient capables de pratiquer, ont ressenti une amélioration de 35% de leurs tremblements, de leurs difficultés à marcher et des autres symptômes de la maladie. Cette amélioration s’est par ailleurs maintenue quatre semaines après la fin des exercices forcés. « Il semble que l’activité physique soit un véritable remède », affirme le Dr Alberts, qui étend son expérience à une centaine de volontaires parkinsoniens.
Les patients, selon lui, ont éprouvé une nette amélioration de leurs tremblements et leurs difficultés à la marche ont été diminuées. Les chercheurs se sont appuyés, avant et après les périodes d’exercices, sur l’analyse par IRM de la connectivité fonctionnelle du cerveau. Cette technique permet de visualiser les aires cérébrales actives, et les connexions qui s’établissent entre elles. Principale constatation des auteurs : « une augmentation de la connectivité entre les régions du thalamus et du cortex ». Ces deux zones cérébrales, on le sait, jouent un rôle important dans le contrôle et l’exécution des mouvements. L’exercice physique n’est pas seulement important sur le plan moteur. Il redonne de la motivation aux patients, et joue un rôle capital dans la lutte contre le découragement, l’abattement, voire les manifestations dépressives qui accompagnent souvent la maladie de Parkinson. Voici un exemple d’un exercice de 30 minutes :
- 30s à 30t/mn
- 1mn à 50t/mn
- 2 mn à 70t/mn
- 23 mn à 90 t/mn
- 2 mn à 70t/mn
- 1mn à 50t/mn
- 30s à 30t/mn
Freezing et pratique du vélo
Le freezing de la marche est un symptôme fréquent chez les personnes atteintes de la maladie de Parkinson. Il impacte sérieusement les activités quotidiennes, car il ne répond pas bien aux traitements disponibles tels que la Lévodopa. Il parait évident à beaucoup qu’un parkinsonien qui est sujet au freezing est incapable de faire du vélo. Et pourtant !
Anke H. Snijders et Bas Bloem chercheurs au Centre médical Nijmegen de l’université Radboud (aux Pays Bas) rapportent, depuis 2 ans, l’étonnante préservation, chez certaines personnes atteintes de Parkinson, de la capacité à faire du vélo. Étonnante, tant on sait que la maladie affecte l’équilibre, les actes moteurs volontaires et la coordination motrice, autant de fonctions nécessaires à la pratique du vélo !
Un premier cas soumis aux deux chercheurs, a été rapporté par Snijders en 2010 dans le New England Journal of Medicine, et illustré par des vidéos.
La première vidéo réalisée à l’hôpital montre en effet le patient tremblant et à peine capable de faire quelques pas avant de perdre l’équilibre dans les couloirs de l’hôpital (http://www.youtube.com/watch?v=aaY3gz5tJSk). Une seconde vidéo le montre à son aise sur un vélo sur le parking de l’hôpital comme si de rien n’était. Mais dès qu’il saute du vélo, les tremblements reprennent et il oublie comment marcher.
Ce patient de 58 ans présente un freezing de la marche important. La marche est quasi impossible chez lui avec nécessité d’aides pour placer un pied devant l’autre et incapacité à effectuer un demi-tour. Après quelques pas, le patient perd l’équilibre et réclame son fauteuil. La première partie de la vidéo montre à quel point la marche est difficile ; mais, beaucoup plus spectaculaire, la seconde partie montre ce même patient capable de rouler à vélo seul, sans aucune perte d’équilibre, maitrisant parfaitement le demi-tour.
Le Professeur Bas Bloem ne s’attendait vraiment pas à faire la découverte suivante : malgré leurs sérieux troubles de la marche, les personnes atteintes de la maladie de Parkinson peuvent faire du vélo ou patiner. Les scientifiques pensent que ce phénomène est lié à la façon dont le cerveau stocke les différentes formes de mémoire. Cette découverte permet aux malades de Parkinson de continuer à faire des activités physiques pour préserver leur santé.
Le Professeur Bas Bloem pensait avoir tout vu après s’être occupé de patients atteints de la maladie de Parkinson pendant des années. Jusqu’à ce qu’il rencontre cet homme de 58 ans, incapable de marcher, mais pouvant faire du vélo ! « Il souffre de freezing de la marche, ce sentiment étrange qu’ont les malades de Parkinson d’avoir les pieds collés au sol », explique le scientifique. Et d’ajouter : « Cet homme m’a raconté qu’il avait récemment fait quelques 50 miles en vélo et qu’il pratiquait ce sport de façon régulière. Je lui ai objecté qu’il savait bien que c’était impossible et qu’il ne pouvait pas faire du vélo en raison de son Parkinson. »
Le Professeur Bloem a interrogé 20 autres patients à un stade avancé de la maladie de Parkinson et tous ont affirmé être capables de faire du vélo. Il semblerait que le programme moteur responsable des mouvements pour faire du vélo soit stocké dans une partie différente du cerveau que celui de la marche. « A moins que, lorsqu’ils font du vélo, les patients parviennent à explorer d’autres parties de leur cerveau qui ne sont pas encore atteintes par la maladie de Parkinson » Le Professeur Bloem suggère que les patients parkinsoniens continuent à faire du sport grâce au vélo. « Nous savons que la sédentarité due à la maladie provoque des problèmes physiques.
Non seulement ils sont privés de relations sociales, mais en plus ils ont des risques cardiovasculaires », explique-t-il.
Du monde entier, des médecins ont écrit au Professeur Bloem pour lui faire part de cas similaires. Une Canadienne affirme que sa mère Parkinsonienne ne peut marcher, mais fait du patin à glace à merveille. Le Professeur Bloem espère que cette découverte pourra être utilisée pour ralentir l’évolution de la maladie de Parkinson grâce à des exercices physiques adaptés.
En attendant le scientifique a entrepris des tests cliniques. Toutes ces études méritent d’être validées par des expériences locales avec un vélo à assistance électrique. En attendant, un programme sur un vélo d’appartement classique avec un rythme de 90 tours/mn soit environ 30 kms permettra de maintenir un tonus musculaire.
En conclusion à ces différentes études :
- Faire du vélo est bénéfique pour le Parkinsonien, surtout s’il est pratiqué sur un vélo à assistance électrique (VAE), selon un programme d’exercice forcé
- Faire du vélo en extérieur parait possible pour un Parkinsonien atteint de freezing de la marche, bien entendu avec prudence.
Rédigé par Maurice Jestin
Transmis par Jean Pierre Lagadec
Parkinson et qualité de vie
Publié le 16 juillet 2013 à 09:35Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Enquête de Bernard Compere
Lorsqu’en 2003, à l’âge de 62 ans, j’ai été diagnostiqué parkinsonien, je dois avouer que ma première réaction ne fut ni positive ni constructive… ni même sans doute très courageuse. Ni lâche d’ailleurs. Non. Seulement inattendue. C’est cela, inattendue. Je n’avais jamais rien connu de semblable. La garce m’avait pris par surprise. Le coup en traître. Le coup en vache. Par derrière. Sans que je m’y attende. Comme un boxeur sonné, j’ai tout d’abord encaissé l’uppercut et mis un genou à terre. C’est-à-dire qu’en fait, sur l’instant, je n’ai pas eu de réaction du tout. La nouvelle était trop énorme, trop inconcevable, pour que je puisse en mesurer rapidement les tenants et les aboutissants. Je ne savais plus qui j’étais, où j’étais, pourquoi j’étais là. Je venais juste de prendre ma retraite. Après plus de 40 années d’une existence difficile et douloureuse. J’avais bien mérité de me reposer un peu. Du moins j’en étais persuadé. Hélas…
Ce n’est qu’au bout de plusieurs mois, reprenant progressivement mes esprits, que le caractère injuste et pour tout dire inacceptable de ma nouvelle situation m’est apparu. Il était hors de question que je me laisse abattre pour quelques milligrammes de dopamine manquant à mon paquetage. Non seulement il fallait que je fasse quelque chose, mais ce quelque chose devait ressembler à un vrai travail, bien prenant, bien pénible, et comble du comble, qu’il fût utile. Je n’ai jamais su fonctionner autrement. Un rapide coup d’œil panoramique sur mes goûts et mes compétences me fit comprendre que le plus simple était encore de capitaliser et de valoriser l’expérience acquise au cours de mes 40 années d’activité professionnelle. Puisque avant j’étais enseignant-chercheur, pourquoi ne pas tout simplement poursuivre dans cette voie qui était, au bout du compte, celle que je connaissais le mieux et qui était susceptible de répondre à mes attentes ? Partant de là, il suffisait peut-être de modifier un peu l’objet habituel de mes recherches et faire de la maladie de Parkinson, non plus mon ennemie, mais ma complice, mon nouveau centre d’intérêt, pour que la catastrophe devienne une sorte de tremplin me permettant de rebondir. C’est ainsi que je fus amené à concevoir l’idée d’une grande enquête nationale pour dresser une sorte d’état des lieux du parkinsonisme en France en 2006. Le présent « petit dossier » constitue une forme d’aboutissement provisoire et très partiel de mon travail. Il représente en quelque sorte le résultat d’une démarche paradoxale.
J’ai souhaité présenter1 dans ce dossier les différentes étapes et les différents états qui ont jalonné mon parcours. En effet, tout le monde n’est peut-être pas familiarisé avec la méthodologie de l’enquête et le traitement des données. En particulier, mon souci a été de faire comprendre par l’exemple comment on passe progressivement d’une information latente, non formulée et non formalisée, à une base de données informatisée permettant d’extraire une quasi infinité de réponses aux questions qui sont posées par les uns et par les autres.
En entreprenant ce travail, je souhaitais clarifier quelques points qui me tenaient à cœur. Mon premier souci était de redonner, ou plus exactement de donner, la parole au patient. Le système de santé que nous connaissons en France est totalement centré sur la maladie. Or soigner, si ce n’est pas toujours guérir, devrait toujours avoir comme objectif et comme préoccupation l’amélioration du malade, c’est-à-dire l’amélioration de sa qualité de vie, et la qualité de vie, loin s’en faut, ne se réduit pas à une dimension strictement médicale. Elle est la résultante de l’interaction entre de multiples facteurs et je pense que le patient est le meilleur expert, et peut-être le seul, en mesure d’apprécier véritablement le niveau de sa qualité de vie. Cette dernière notion relève du concept, c’est-à-dire de la construction intellectuelle. Elle peut éventuellement se mesurer. Elle ne doit pas être confondue avec d’autres notions qui lui sont proches, certes, mais non réductibles : l’état de santé, le bien-être et le bonheur. L’état de santé relève du bilan « biologique » et peut éventuellement s’apprécier de l’extérieur, au travers d’examens quantitatifs2. Le bien-être, quant à lui, serait plutôt sensuel, du niveau de la jouissance, non formulé et non conceptualisé, global ; le bonheur, lui, serait plutôt de l’ordre du métaphysique, voire du philosophique. A la caractéristique plurifactorielle de la qualité de vie devrait logiquement correspondre une approche pluridisciplinaire de la prise en charge, seule capable de saisir le patient dans sa globalité3 et dans ses interactions avec son environnement. La médecine scientifique « doit maintenant faire face à toute une série de maladies dégénératives et chroniques, liées à l’allongement de la durée de la vie, pour lesquelles elle a peu de réponses efficaces ». « […] on soigne des symptômes, des pathologies ou des organes. Les malades veulent être considérés dans leur globalité […] en lien avec leur environnement. » Une révision conceptuelle en profondeur s’impose donc, de toute urgence, à commencer par la redéfinition de la vie et de la mort4, de la qualité de vie, de ce qui est acceptable, négociable, inadmissible, souhaitable, possible, etc…. dans le domaine de la santé. En un mot il s’agit de définir ou redéfinir les contours d’« une médecine où le patient est au centre du débat ». Il se pourrait bien que les résultats obtenus et exposés dans ce dossier trouvent une part de leur explication dans cette problématique de la santé que nos sociétés industrielles « avancées » tentent péniblement de faire surgir, face à l’impuissance où elles se trouvent actuellement de répondre aux attentes de tous les patients potentiels. Toujours plus de technologie, toujours plus de spécialisation, toujours plus cher pour un résultat de plus en plus contestable. Est-il possible de continuer longtemps ainsi ? Est-il possible de se limiter encore longtemps à l’absorption de quelques milligrammes par jour de L. Dopa comme seul traitement de la maladie de Parkinson, alors que tant d’autres dimensions sont en attente d’une prise en charge efficace ? Et les accompagnants… ?!
Pour une information plus complète, je vous invite à consulter mon site : www.parkinsonien.fr
Vous y trouverez l’intégralité de mon travail « Parkinson et qualité de vie » où sont présentés, sous la forme de fascicules thématiques, les résultats de l’enquête menée auprès de vous : malades et accompagnants, et les conclusions provisoires, (mais ô combien instructives !), que j’ai pu échafauder… Les résultats sont parfois surprenants et toujours originaux, tant du point de vue méthodologique que de l’approche du chercheur à « double casquette » : un chercheur malade, un parkinsonien qui cherche… et qui trouve… parfois !
1Ceci n’est valable que pour le premier dossier de la série.
2Taux de glycémie, de cholestérol, etc. Radiographies, scanner, IRM, etc.
3Cf. par exemple « considérer le malade dans sa globalité, corps et esprit » Dr. Thierry JANSSEN, in Science et avenir, N° 720, Février 2007, p. 53.
4« La vie, ce n’est pas les molécules, c’est les liens entre les molécules » Linus PAULING. Linus Carl Pauling est l’une des rares personnalités à avoir reçu deux prix Nobel : le prix Nobel de Chimie en 1954 et celui de la Paix en 1962.
Les thérapies alternatives ou MAC
Publié le 15 juillet 2013 à 20:10Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Par Jean Pierre Lagadec
En Janvier 2013, paraissaient dans le numéro 282 de Valeurs Mutualistes, journal de la MGEN, sous la signature de Claire Rouillon, deux articles très intéressants sur les thérapies alternatives, appelées aussi non conventionnelles.
Dans les pays développés comme la France, les patients se tournent généralement vers des médecines dites conventionnelles. Ces médecines sont basées sur la preuve : les médecins et les personnels de santé doivent posséder des diplômes reconnus par les pouvoirs publics. Les thérapies et les médicaments font l’objet d’essais cliniques, avant d’être prescrits aux patients.
A côté de ces médecines, on trouve des médecines non conventionnelles. Qu’appelle-t-on médecines non conventionnelles ? Selon l’OMS : « ces médecines regroupent des approches, des pratiques, des produits de santé, qui ne sont pas habituellement considérés comme faisant partie de la médecine conventionnelle.
Le terme « médecines non conventionnelles » est donc l’expression retenue par plusieurs institutions, dont le Parlement européen, pour désigner les idées et pratiques visant à rétablir ou préserver la santé qui ne sont pas celles du système dominant à une époque et dans une aire géographique données. Ainsi, sont-elles souvent définies par opposition à la médecine allopathique. On parle aussi de « médecines traditionnelles » à l’OMS, de « médecines complémentaires ou alternatives » dans les pays anglo-saxons, de « médecines douces », « naturelles », « parallèles » ou « holistiques » en France. On trouve aussi la terminologie « Médecines Alternatives et Complémentaires », en abrégé les MAC.
Une multitude de MAC :
Elles sont très nombreuses (certains citent le chiffre de 300 !) et il n’en existe pas de liste exhaustive.
En France, la plus fréquente est de loin l’homéopathie : les Français en sont les premiers consommateurs au monde. Citons également la phytothérapie, l’ostéopathie, l’acupuncture, la naturopathie (prisée en Allemagne et au Portugal), la réflexologie (surtout au Danemark) et le yoga (très répandu en Espagne).
Le NCCAM (National center for complementary and alternative medicine), centre gouvernemental américain, les classe en trois familles : les médecines fondées sur des produits naturels (plantes, minéraux, etc), les thérapies du corps et de l’esprit (méditation, yoga, hypnothérapie, etc) et celles fondées sur la manipulation (ostéopathie, chiropraxie, shiatsu, réflexologie plantaire, etc). Dans cet ensemble, il distingue les systèmes médicaux complets reposant sur un corpus théorique et pratique global (homéopathie, médecine chinoise, médecine ayurvédique, etc).
En réalité, il arrive assez souvent que la frontière ne soit pas nettement marquée. Certaines techniques sont enseignées en faculté de médecine, dispensées par des professionnels de santé reconnus et remboursés, comme l’homéopathie en France.
L’essor des MAC :
Les MAC séduisent de plus en plus les Français. On se fait hypnotiser pour arrêter de fumer ; on court chez l’ostéopathe – 15 millions de consultations par an – pour chasser le mal de dos ; on avale des granules homéopathiques contre le rhume ; on pratique le tai-chi pour garder la forme. En 2007, 39% des Français ont déclaré avoir eu recours aux médecines naturelles au moins une fois dans l’année. Les femmes davantage que les hommes : 47 % contre 31 %.
Citons encore quelques chiffres fournis par le CAS (Centre d’analyse stratégique) :
- 75% des Français admettent avoir eu recours au moins une fois aux médecines non conventionnelles ou complémentaires.
- dans les pays développés, 25% des patients se tournent vers ces pratiques chaque année.
- le taux de recours aux médecines non conventionnelles dépend des pathologies. Il atteint 80% chez les personnes atteintes de cancer.
Pour accompagner cet engouement, les thérapeutes en médecines non conventionnelles pullulent et nombre de médecins classiques s’y sont convertis. Le Conseil national de l’ordre des médecins reconnaît et autorise quatre MAC : l’acupuncture, l’homéopathie, la mésothérapie et l’ostéopathie, qui seraient pratiquées par près de 24 000 médecins, soit un sur quatre.
Pourquoi un tel engouement ?
Confrontés aux effets secondaires des traitements, au manque de temps des soignants ou à l’absence de remèdes efficaces aux maux du quotidien, les usagers des systèmes de santé des pays développés se tournent de façon croissante vers les médecines non conventionnelles.
L’une des principales raisons du succès des MAC, c’est la déshumanisation de la médecine moderne. Le malade est souvent perçu comme un assemblage d’organes, de viscères et de fluides à traiter séparément, sans s’adresser à la tête. À l’hôpital, le malade n’identifie même plus le médecin, qui s’efface derrière des machines intrusives qui ponctionnent, mesurent… En ville, le médecin de famille est une espèce en voie d’extinction. En moyenne, un médecin consacre aujourd’hui seize minutes à son patient. La médecine « scientifique » n’a pas perdu son efficacité, mais son humanité.
C’est donc celle-ci que beaucoup de patients recherchent dans les médecines douces qui se disent holistiques — globales — et s’adressent tant au corps qu’à l’esprit. Les nouveaux outils d’exploration du corps comme l’imagerie médicale et les progrès en biologie ont permis de changer d’échelle, de constater que tout se joue au-delà de l’organe malade. « Tout est lié, le corps, l’esprit, l’environnement. On ne peut plus continuer à dissocier ces éléments si on veut soigner nos patients ».
Les MAC bénéficient également de la suspicion grandissante envers les médicaments et leurs effets secondaires. Selon le dernier sondage IFOP, diminuer la consommation de médicaments est la première motivation des adeptes des médecines naturelles (39%), devant l’efficacité supposée (28%).
Certes, les MAC n’ont pas réponse à tous les maux. Peu d’études cliniques confirment leur efficience, beaucoup ne leur trouvent qu’un effet placebo. La médecine scientifique reste de loin la plus efficace. Comme leur nom l’indique, la plupart des médecines « complémentaires » jouent surtout un rôle d’accompagnement. Beaucoup des MAC ne prétendent d’ailleurs pas guérir mais prévenir les maladies en aidant le corps à conserver et à consolider sa résistance naturelle.
Quelle réponse des pouvoirs publics à cet engouement ?
La réponse à cette question est donnée ci-après dans une note du Centre d’Analyse Stratégique, rédigée par Mathilde Reynaudi :
« L’étanchéité entre soins conventionnels et non conventionnels n’est d’ailleurs pas totale. Ces derniers sont de plus en plus inclus dans les pratiques des professionnels de santé, voire remboursés. Parallèlement, les usagers ont parfois recours à des thérapeutes, ni médecins ni professionnels paramédicaux, exerçant à la limite du soin et du bien-être.
Cet engouement est mal connu en France, bien que l’essor du marché des plantes médicinales et la demande – davantage renseignée – de soins non conventionnels dans les pays voisins laissent à penser que le nombre de Français ayant recours à ces pratiques est considérable. Certains s’en inquiètent, estimant les méthodes non conventionnelles inefficaces ou même dangereuses. D’autres soutiennent au contraire que ces médecines pourraient être utiles dans le champ de la prévention, des maladies chroniques et de la douleur, voire en cas d’échec de la médecine conventionnelle. Ces thérapies pourraient aussi contribuer à une baisse de la consommation médicamenteuse et à une approche plus globale de la santé et du parcours de vie.
Face aux risques et aux potentiels associés à l’augmentation conjointe de l’offre et de la demande en médecines non conventionnelles, une action des pouvoirs publics semble nécessaire. D’une part, il conviendrait de s’assurer de l’innocuité de ces techniques et d’encadrer la pratique et la formation des thérapeutes. D’autre part, il s’agirait d’organiser l’intégration de ces médecines au système de santé, lorsqu’elles peuvent contribuer, en complément des soins conventionnels, à une prise en charge des patients plus complète. »
Les Charlatans
La prudence s’impose encore, car la plupart de ces thérapies ne sont pas réglementées et la formation des thérapeutes reste rudimentaire. Ce qui laisse la voie libre aux incompétents et aux charlatans. A l’instar de la « médecine nouvelle germanique » du guérisseur allemand Ryke Hamer, qui prétend soigner 92% des cancers en détectant le choc émotionnel à l’origine du mal… Bien qu’il ait été condamné et incarcéré à la suite de plusieurs décès de malades, sa méthode continue à faire des adeptes.
Georges Fenech, président de la Mission interministérielle de vigilance et de lutte contre les dérives sectaires (Miviludes), prévient : « Autour des grands mouvements sectaires gravitent de petites structures qui proposent à la carte toutes sortes de thérapies alternatives comme la kinésiologie, le reiki ou le décodage biologique ». Si un thérapeute vous demande d’arrêter votre traitement, vous promet un miracle ou augmente sans cesse ses exigences financières, fuyez !
En 2009, le ministère de la Santé et la Miviludes ont créé un groupe d’appui technique chargé de recenser et d’évaluer les « pratiques non conventionnelles à visée thérapeutique ». Mais la tâche est immense. Comment se reconnaître en effet dans le maquis des MAC ?
Parkinson et médecines alternatives
Quel est donc l’intérêt des médecines alternatives pour le traitement de la maladie de Parkinson ? Tout d’abord, il faut bien insister sur le fait que la MP bénéficie de traitements tout à fait conventionnels et cela dans tous les pays développés.
Les professionnels de santé traitants (neurologues, médecins généralistes, etc…), n’exercent qu’après avoir reçu une formation professionnelle certifiée par l’état. Les stratégies et les traitements (médicamenteux, chirurgicaux, etc…) ont fait l’objet d’essais cliniques avant leur prescriptions.
Les médecines alternatives, même reconnues par le corps médical (homéopathie, acupuncture, …), ne peuvent se substituer aux traitements antiparkinsoniens conventionnels. Par contre, elles peuvent être utiles au titre de thérapies complémentaires, pour traiter des troubles qui accompagnent les patients, par exemple les troubles cutanés.
Enfin, pour la grande majorité des 300 MAC, il parait urgent d’attendre des avis autorisés des autorités de santé.
Rédigé par Jean Pierre Lagadec
Bibliographie
Claire Rouillon : Les thérapies alternatives Revue de la MGEN de janvier 2013
Mathilde Reynaudi : Centre d’Analyse Stratégique
Gwendoline Dos Santos : Articles du journal Le Point
Vous et vos médicaments dopaminergiques
Publié le 11 juillet 2013 à 06:55Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Dossier réalisé par : Agence nationale de sécurité du médicament et des produits de santé
Qu’est ce que la maladie de Parkinson ?
La maladie de Parkinson est une maladie dégénérative du système nerveux central atteignant spécifiquement les neurones producteurs de dopamine, substance naturelle intervenant dans le contrôle des mouvements, mais aussi dans celui de la motivation, de l’humeur et des émotions.
Cette maladie se traduit principalement par une rigidité, un tremblement au repos et une lenteur des mouvements.
Quels médicaments existent pour lutter contre la maladie de Parkinson ?
Deux types de médicaments existent pour compenser le déficit en dopamine : la Lévodopa (ou L‑DOPA, transformée en dopamine dans le cerveau) et les agonistes dopaminergiques (imitant les effets de la dopamine et permettant de rétablir la transmission défaillante).
Principalement utilisés dans la maladie de Parkinson pour améliorer la mobilité et atténuer les conséquences de la maladie sur la vie quotidienne, les médicaments dopaminergiques peuvent aussi être utilisés dans le syndrome des jambes sans repos et dans l’hyperprolactinémie (trouble hormonal).
Quels sont ces médicaments dopaminergiques ?
Il s’agit des médicaments suivants, parmi lesquels plusieurs existent sous forme de génériques. Le nom du médicament délivré par votre pharmacien ou prescrit par votre médecin est alors celui de la substance active (noms entre parenthèses dans la liste ci-dessous).
ADARTREL (ropinirole), APOKINON (apomorphine), AROLAC (lisuride), BROMOKIN (bromocriptine), DOPERGINE (lisuride), DOSTINEX (cabergoline), DUODOPA (lévodopa + carbidopa), MODOPAR (lévodopa + bensérazide), NEUPRO (rotigotine), NORPROLAC (quinagolide), PARLODEL (bromocriptine), REQUIP (ropinirole), SIFROL (pramipexole), SINEMET (lévodopa + carbidopa), STALEVO (lévodopa + carbidopa + entacapone), TRIVASTAL (piribédil).
Les agonistes dopaminergiques permettent de retarder l’introduction de la L‑DOPA et donc, en conséquence, les dyskinésies sévères (trouble de la coordination des mouvements) qui peuvent lui être liées. Tant que les agonistes dopaminergiques sont tolérés avec des troubles légers, votre neurologue pourra donc continuer à vous les prescrire.
Comme tous les médicaments, les médicaments dopaminergiques et, en particulier les agonistes dopaminergiques, peuvent provoquer des effets indésirables. Aussi, ce document a pour objectif de vous aider à reconnaître leurs effets et à en parler à votre médecin.
Quels sont les effets indésirables des médicaments dopaminergiques importants à connaître ?
L’identification d’un ou plusieurs des effets présentés ci-après doit vous conduire à consulter votre médecin ou à interroger votre pharmacien.
Pour plus d’information, consultez la notice de votre médicament
- Nausées, vomissements. Votre médicament vous a été prescrit à des doses lentement progressives afin d’éviter ces effets fréquents. Ne prenez pas de vous-même un médicament contre les nausées et les vomissements, car certains peuvent aggraver vos symptômes. Votre médecin vous prescrira, si besoin, un médicament adapté.
- Baisse de tension (pression artérielle), notamment en se relevant. Elles se manifestent par des étourdissements ou des malaises, surtout si vous prenez déjà d’autres médicaments abaissant la pression artérielle.
- Somnolence dans la journée, voire endormissements brusques (non précédés d’une envie de dormir). Soyez très prudent ; si vous ressentez ces effets, il ne faut pas vous mettre dans des situations où la somnolence pourrait vous exposer à des risques graves : conduite d’un véhicule, utilisation d’une machine dangereuse (y compris bricolage/jardinage…). Parlez-en à votre médecin.
- Hallucinations ou perceptions anormales de la réalité, le plus souvent visuelles mais parfois auditives. Elles surviennent, en général, après plusieurs années d’évolution de la maladie.
- Troubles du comportement : addiction au jeu, achats compulsifs, hypersexualité. Ces effets ne touchent qu’une minorité de personnes, mais peuvent avoir des conséquences personnelles, familiales et sociales graves. Vous pouvez vous sentir poussé à agir de façon anormale, contre votre volonté et votre raison. Cela peut se manifester par une tendance à jouer de manière inconsidérée à des jeux d’argent (casino, courses, « cartes à gratter », jeux sur internet…), à faire des achats inutiles, coûteux et répétitifs, à manger de manière compulsive (en particulier des sucreries) ou encore à éprouver une augmentation inhabituelle des désirs sexuels conduisant parfois à des conduites inappropriées. Toute modification de comportement évoquant un effet de ce type doit être signalée rapidement à votre médecin.
Comment repérer des comportements compulsifs ?
Montrez ce document à vos proches et parlez-en, c’est essentiel. Ils peuvent en effet s’apercevoir de signes inhabituels chez vous que vous n’auriez pas remarqués vous-même.
Ces questions peuvent vous aider :
- Avez-vous remarqué, ou votre entourage vous a‑t-il signalé, des comportements répétitifs, inhabituels ou des signes d’hyperactivité ?
- Passez-vous plus de temps que d’habitude à surfer sur internet ?
- Achetez-vous beaucoup de choses dont vous n’avez pas besoin ?
- Commencez-vous à collectionner des objets alors que vous ne le faisiez pas avant ?
- Jouez-vous aux courses ou à des jeux de hasard sans pouvoir vous arrêter ?
- N’êtes-vous plus capable d’estimer les sommes d’argent que vous dépensez chaque semaine ?
- Avez-vous des comportements sexuels inhabituels ?
En pratique, que faire dans le cadre d’une prise en charge par médicaments dopaminergiques ?
Respectez la prescription de votre médecin.
- Ne dépassez pas la dose indiquée, car cela augmenterait le risque d’effets indésirables, en particulier l’apparition ou l’augmentation de mouvements anormaux (dyskinésies).
- Respectez les horaires de prise pour l’équilibre de votre traitement, prenez votre médicament à heure fixe et conformément aux recommandations de votre médecin et/ou de votre pharmacien.
- Soyez particulièrement vigilant en cas de modification de votre traitement (exemple : changement de dose ou ajout d’un nouveau médicament, …).
Soyez attentifs à la survenue d’un comportement inhabituel : Même si vous êtes gêné d’en parler, signalez rapidement et sans honte ces troubles à votre médecin afin de vous protéger, vous et votre entourage.
N’essayez pas d’arrêter ou de modifier le traitement dopaminergique de vous-même. Votre médecin déterminera alors comment l’adapter, ces troubles étant réversibles.
Sachez également que des associations de patients sont à votre écoute et sont susceptibles de vous aider.
A titre indicatif, voici certaines d’entre elles :
France Parkinson : www.franceparkinson.fr
Franche Comté Parkinson : http://fcparkinson.medicalistes.org/
Groupe Parkinson Ile de France : www.parkinson-gpidf.info
Comité d’Entente et de Coordination des Associations de Parkinsoniens (CECAP) : jray@sfr.fr
Fédération française des groupements de parkinsoniens : http://parkinson-ffgp.net/
Bernard Delorme Chef du pôle Information
Tel : 01 55 87 43 44 Fax : 01 55 87 30 20
bernard.delorme@ansm.sante.fr
Direction de la communication et de l’information
Agence nationale de sécurité du médicament et des produits de santé
143 – 147, bd Anatole France 93285 Saint-Denis Cedex
www.ansm.sante.fr
Pour en savoir plus, consultez le site www.ansm.fr
Le tube digestif est-il plus perméable chez les parkinsoniens ?
Publié le 08 juillet 2013 à 06:20Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Thomas Clairembault, Pascal Derkinderen, Michel Neunlist
INSERM U913, Neuropathies du système nerveux entérique et pathologies digestives, Nantes
Sous ce titre un peu mystérieux, se cache un projet de recherche qui est actuellement mené par Thomas Clairembault, étudiant en thèse à l’U913 (Neuropathies du système nerveux entérique). Il est désormais bien établi que les patients parkinsoniens ont des lésions dans leur tube digestif en tout point semblables à celles présentes dans le cerveau. Ces lésions, appelées corps de Lewy sont des petits agrégats présents dans les neurones et sont considérées comme la véritable signature de la maladie. Il est important de souligner que ces corps de Lewy sont présents dans les neurones du tube digestif des patients parkinsoniens et qu’ils apparaitraient très précocement au cours de l’évolution de la maladie. Il a même été proposé par Braak, un anatomiste allemand, que le tube digestif serait touché en premier par le processus pathologique, le cerveau ne l’étant que secondairement, après propagation via les connexions qui existent entre cerveau et intestin (on parle désormais de l’hypothèse de Braak). Cette hypothèse intéressante est largement débattue. En faveur de cette hypothèse, nous retiendrons le fait que les signes digestifs, qui seraient liés à l’atteinte des neurones du tube digestif et en particulier la constipation sont très précoces au cours de l’évolution de la maladie et peuvent précéder de nombreuses années la survenue des signes moteurs classiques de la maladie (tremblement, difficulté à effectuer les gestes alternatifs rapides). Toutefois, il existe aussi de nombreux arguments qui vont contre l’hypothèse de Braak et qui ont été avancés et discutés dans la littérature scientifique. Nous retiendrons le fait que l’hypothèse de Braak ne s’appuie que sur quelques cas d’autopsie sélectionnés et qu’il est difficile d’étendre les conclusions à l’ensemble des cas de maladie de Parkinson.
L’organisation des neurones du tube digestif et plus largement du système nerveux entérique (SNE) est tellement proche de celle du cerveau que le SNE est parfois appelé « second cerveau ». Une des caractéristiques de notre cerveau est d’être relativement imperméable aux éléments présents dans la circulation et dans le sang, grâce à une barrière sang-cerveau appelée barrière hémato-encéphalée. Cette barrière est indispensable pour éviter que notre cerveau ne soit en contact avec des pathogènes, des médiateurs de l’inflammation ou autres toxiques. De façon remarquable, le SNE a la même organisation avec un système de barrière, appelé barrière épithéliale intestinale. Cette barrière qui est contrôlée par les neurones du tube digestif permet d’éviter que des pathogènes ou des toxiques passent du tube digestif à la circulation sanguine et joue donc un rôle protecteur. Si l’hypothèse de Braak est vrai et en particulier si le tube digestif est une porte d’entrée vers le cerveau pour des toxiques ou des pathogènes, il est logique d’avancer que la barrière épithéliale intestinale des patients parkinsoniens est plus poreuse que celle de personnes sans maladie neurologique et que l’intestin des parkinsoniens serait donc plus perméable…Une équipe américaine dirigée par Kathleen Shannon et Jeffrey Kordower ont étudié ce sujet au cours d’un travail préliminaire sur 9 patients. Leurs résultats sont discordants suivant les méthodes d’analyse de la perméabilité qui ont été utilisées et ne permettent pas de conclure.
Nous avons donc décidé de lancer au laboratoire un projet de recherche sur la perméabilité digestive des patients parkinsoniens, à plus grande échelle et avec d’autres techniques d’analyse de cette perméabilité. La perméabilité digestive peut être analysée en utilisant de simples biopsies digestives (prélèvements de la taille d’un grain de riz) réalisées en routine au cours d’une courte coloscopie.(figure) Les biopsies sont placées dans une chambre appelée chambre d’Ussing dans laquelle la diffusion d’un produit fluorescent peut être évaluée : plus le produit fluorescent passe à travers la biopsie, plus elle est poreuse, plus la barrière digestive est perméable.(figure). Ce projet appelé PerméaPark inclura 30 patients parkinsoniens et 15 témoins qui n’ont pas de maladie neurologique. Nous ferons des analyses complémentaires en biochimie sur des protéines impliquées dans la perméabilité de la barrière et dans un modèle animal de maladie de Parkinson. Thomas a déjà analysé la perméabilité chez 10 patients parkinsoniens et commence à étudier en biochimie les protéines d’intérêt
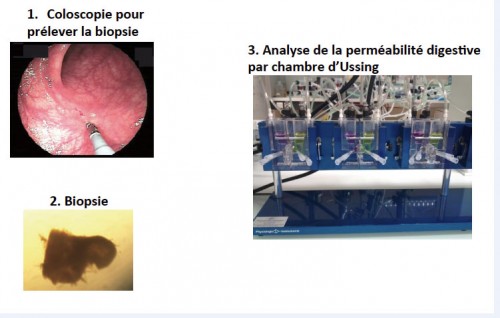
Figure : Analyse de la perméabilité d’une biopsie digestive
Ce projet nous semble indispensable et ce pour deux raisons principales. Il nous permettra de trancher la question toujours en suspens de l’existence ou non d’une augmentation de la perméabilité digestive chez le patient parkinsonien. Ceci sera un élément important en faveur ou en défaveur de l’origine digestive de la maladie. De plus, s’il s’avère que des modifications de la perméabilité digestive sont présentes chez les parkinsoniens, cette technique pourrait être utilisée pour diagnostiquer la maladie du vivant du patient sur une simple biopsie.
Nous profitons de cette mise au point dans le Parkinsonien Indépendant pour remercier l’ADPLA et CECAP, qui financent nos travaux et la thèse de Thomas Clairembault.
Professeur Pascal Derkinderen
Stimulation du noyau sous thalamique et usage compulsif de médication dopaminergique dans la maladie de Parkinson
Publié le 06 juillet 2013 à 21:09Article paru dans LE PARKINSONIEN INDÉPENDANT n°53
Résumé de l’article paru dans Neurol Neurosurg Psychiatrie du 27/02/2013
Par une équipe marseillaise : Alexandre Eusebio, Tatiana Widjas, Julien Cohen, Frédérique Fluchère, Elisabeth Jouve, Jean Régis, Jean-Philippe Azulay
Point de la situation
Les troubles du comportement associés à un usage compulsif de médicaments dopaminergiques pour la MP, tels que le syndrome de dysrégulation dopaminergique (DDS) et les troubles des habitudes et des impulsions (ICD) peuvent avoir des conséquences dévastatrices et doivent être traités.
Que de tels patients doivent ou non subir une stimulation profonde du cerveau (DBS) au noyau sous thalamique (STN) est un sujet de controverse.
Quelques rapports, et quelques essais ont signalé des effets contrastés des STN DBS, sur le mauvais usage de la dopamine et les ICD, alors qu’une étude prospective récente a trouvé clairement des effets bénéfiques des STN DBS sur ces troubles.
Méthodes
Nous avons conduit une étude d’observation sur 110 patients Parkinsonien, programmés pour une chirurgie STN DBS. Les patients ont été évalués préalablement, selon des évaluations complètes comportementales et psychiatriques et divisés en deux groupes : avec ou sans usage de médication dopaminergique compulsive. Les évaluations ont été répétées un an après la chirurgie pour les 2 groupes.
Résultats
Avant la chirurgie, 18 patients (16,3%) étaient des usagers compulsifs de dopamine, dont 12 (10,9%) répondaient aux critères de DDS. 90% de ces patients avaient au moins un ICD, comparé aux 20% du groupe sans usage compulsif de dopamine. Un an après la chirurgie, un des patients avait conservé l’usage compulsif de la dopamine, alors qu’aucun nouveau cas n’avait été observé dans le groupe sans cas compulsif avant la chirurgie.
La stimulation STN DBS n’a provoqué aucune complication psychiatrique majeure et les ICD ont été réduits chez tous les patients.
Conclusions
Nos résultats suggèrent que la STN DBS peut réduire l’usage compulsif d’une médication dopaminergique et ses conséquences comportementales. Que cette amélioration soit le résultat d’une STN DBS ou la conséquence d’une meilleure gestion du traitement, cela reste à établir.
Document traduit par Jean Pierre Lagadec
INSERM U791,Laboratoire d’Ingénierie Ostéo-Articulaire et Dentaire (LIOAD,Groupe STEP « Skeletal tissue engineering and physiopathology »,UFR d’Odontologie,Univ.Nantes,CHU HOTEL DIEU,44042 Nantes France
http://lioad.nantes.inserm.fr/index.php/fr/
Témoignage sur la Stimulation Cérébrale Profonde (SCP)
Publié le 03 mai 2013 à 06:14Article paru dans LE PARKINSONIEN INDÉPENDANT n°52
1. Ma maladie
Ma maladie a été diagnostiquée voici 20 ans (1992) :
- tremblement de repos le soir devant la télé,
- puis gêne pour écrire
- puis gêne pour conduire,
Heureusement pour moi, il y avait l’ordinateur que je connaissais bien de par mon métier et grâce auquel j’ai pu travailler encore 10 ans.
Après un traitement par médicament, j’ai eu une pompe à apomorphine (quelques mois) Depuis maintenant trois ans je suis « neurostimulé » et j’en suis satisfait (80%)
J’ai actuellement 65 ans.
2. La décision
Tant que je travaillais, je ne l’envisageais pas. Des circonstances ont un peu précipité les choses.
Une conférence du Dr. Vérin sur la SCP.
Cette conférence était organisée par une association comme la nôtre. C’était à Rennes à l’occasion du salon « Autonomic — mieux vivre grand Ouest ».
Consultation à la Pitié Salpêtrière
Grâce au désistement d’une amie, j’avais obtenu une consultation avec le Dr Meininger de la Pitié Salpêtrière. Considérant que j’avais des « chances » de répondre au bon cas de figure, celui-ci m’a alors orienté vers l’équipe du Dr Verin à RENNES qui pratique la SCP.
Le recours à la SCP exige un certain nombre de critères à vérifier.
En même temps que j’ai suivi le protocole pour en décider, et pour mieux choisir en connaissance de cause, j’avais en même temps opté pour un traitement par pompe à apomorphine qui, si elle donne de bons résultats (par rapport aux médicaments), présente aussi l’inconvénient des poses et déposes quotidiennes que j’effectuais moi-même, ainsi qu’une incompatibilité avec des activités comme la piscine, …
Le protocole s’est déroulé sur environ 6 mois (IRM, test neuro, psychos, …). L’intervention a donc eu lieu en Mars 2009.
3. L’intervention
Principe : Deux électrodes sont implantées dans chacun des deux hémisphères du cerveau. Chaque électrode comporte trois « plots » ce qui augmente ensuite les choix une fois les électrodes implantées. Chaque électrode est reliée à un dispositif stimulant comportant chacun une pile implantée sous les clavicules.
Son déroulement. L’intervention se fait en deux temps :
Implantation des électrodes, partie la plus délicate et la plus impressionnante du fait de sa durée et qu’elle a lieu sous anesthésie locale pour permettre la participation de l’opéré. Elle dure globalement la journée qui elle aussi comporte plusieurs étapes :
- préparatifs hors du bloc : pose d’un système de repérage, repérage par imagerie (IRM)
- en salle d’opération : pose l’une après l’autre des deux électrodes avec à chaque fois perforation du crâne. Chaque pose comporte une phase de recherche de la position optimum durant laquelle l’opéré participe en faisant part de ses sensations.
- Installation des stimulateurs quelques jours plus tard. Opération sous anesthésie locale. Chaque pile a une durée de vie d’environ cinq ans.
4. Suivi
Il est alors possible d’agir par télécommande sur les stimulateurs : choix des plots, modification des paramètres (fréquence, voltage,…). Le malade dispose aussi d’une télécommande pour interroger l’état des piles, vérifier l’état ON ou OFF des stimulateurs, réactiver en cas d’arrêt, … Des visites de suivi ont lieu à 1 mois, 3 mois, 6 mois, 1 ans, 3ans, 5 ans, … pour vérifier, contrôler, réajuster certains réglages
5. Bilan : Globalement
En mieux être :
- Amélioration globalement estimée à 80%
- Moins de médicament : 385 mg d’équivalent dopa contre 880mg avant opération
- Moins d’effets secondaires : disparition de la dyskinésie
- Récupération d’activité : Conduite, vie quasi normale
En moins bien :
- Petite chute de moral (après une « lune de mie ») traitée par antidépresseur
- Phénomène nocturne de jambe sans repos traité par REQUIP puis par SIFROL
Stimulation cérébrale profonde contre le Parkinson
Publié le 29 avril 2013 à 06:10Article paru dans LE PARKINSONIEN INDÉPENDANT n°52
« Depuis quelques années, la maladie de Parkinson peut être traitée par stimulation cérébrale profonde chez des patients très handicapés atteints depuis plus de 12 ans. Ce traitement pourrait désormais être envisagé plus précocement, selon les résultats de l’étude Earlystim publiée dans le New England Journal of Medicine ».
Le quotidien explique que « les équipes française du Pr Yves Agid, et allemande du Pr Günther Deuschl ont suivi 251 personnes de moins de 60 ans souffrant de la maladie de Parkinson depuis 7 ans en moyenne avec des complications motrices depuis moins de 3 ans. Toutes étaient sous traitement médicamenteux ».
« Ce groupe de malade a été divisé en deux, l’un traité par stimulation cérébrale profonde en plus des médicaments et l’autre juste sous traitement médicamenteux. Après 2 ans de suivi, les médecins ont constaté une amélioration moyenne de 26% de la qualité de vie et de 53% des capacités motrices des patients opérés alors qu’aucune amélioration n’était observée pour ceux sous traitement médicamenteux », note Le Figaro. Le Dr Michael Schüpbach déclare que selon ce travail, « lorsque les complications motrices commencent, la stimulation est supérieure au traitement par médicament seul ».
Le journal observe que « cette étude représente un espoir pour les patients les plus jeunes, encore actifs, qui constituent environ 10% des 100 000 à 150 000 personnes souffrant de la maladie de Parkinson en France. Les responsables de l’étude demeurent cependant prudents : il ne s’agit pas de pratiquer cette opération très largement ». Le Figaro remarque ainsi que « pour être opérés, les malades doivent répondre au traitement par lévodopa et ne pas présenter de signes autres que dopaminergiques ni de contre-indications médicales… De plus, l’opération, délicate, nécessite des équipes de neurochirurgiens expérimentés. Or la France compte 24 centres de référence, déjà embouteillés. Alors qui opérer en priorité ? », S’interroge le quotidien.
Lu par Nagi MIMASSI
nagimimassi@yahoo.com
Cligner des yeux est bon pour le cerveau
Publié le 23 avril 2013 à 07:58Article paru dans LE PARKINSONIEN INDÉPENDANT n°52
Le réflexe naturel de battre des paupières joue un rôle dans la concentration
Le clignement naturel des yeux (ni provoqué, ni nerveux) a d’autres utilités que celles que l’on croyait. Oui, il humidifie la cornée et l’empêche de se dessécher. Oui il nettoie cette même cornée de toute poussière ou particule qui y atterrirait. Mais il semble bien avoir aussi une influence sur le fonctionnement du cerveau et sur notre niveau d’attention. Des chercheurs japonais sont des passionnés des « clins d’œil ».
Ils les étudient depuis plusieurs années déjà au travers d’extraits de films de Mr Bean. Ils viennent de faire une découverte qui en met plein les yeux (publié dans le Proceedings of National Academy of Sciences).
Notre cerveau permet de porter de l’attention à un nombre limité d’événements simultanés, trois ou quatre au maximum. Dans une étude précédente, les chercheurs de l’équipe de Tamami Nakano, de l’université d’Osaka, avaient déjà montré que quelqu’un regardant des vidéos de Mr Bean clignait des yeux au moment « faibles » du film, changement de scène ou quand le « héros » était hors champ, donc aux moments où l’attention pouvait se relâcher.
Ils ont donc réitéré l’expérience, mais en mettant le cerveau des « cobayes » sous imagerie médicale par résonance magnétique pour visualiser les éventuels changements de l’activité cérébrale juste après un clignement d’œil. Et, surprise !
La réponse cérébrale à l’abaissement des paupières est nette et précise. L’activité cérébrale montre une véritable modification avec ce que les chercheurs interprètent comme un passage du réseau neuronal dit « centré sur la tâche » à celui « mode par défaut ». Comme un « reset » instantané du cerveau. D’autant que, deuxième conclusion importante, le cerveau désactive une microseconde les neurones responsables de l’attention.
Ce qui voudrait dire que cligner des yeux, serait un signal pour le cerveau de couper très momentanément le flot d’informations lui arrivant, pour mieux le contrôler et mieux se préparer à la suite. Donc tout va bien, continuons, sans y penser à cligner des yeux.
Reset, en français, peut se traduire par : « remise à zéro »
Article lu dans le Figaro du 15/01/2013 par Françoise Vignon
De l’urine pour soigner les maladies du cerveau ?
Publié le 19 avril 2013 à 06:02Article paru dans LE PARKINSONIEN INDÉPENDANT n°51 – décembre 2012
Par Janlou Chaput, Futura-Sciences
Des scientifiques chinois sont parvenus à créer des cellules du cerveau à partir d’échantillons d’urine… La méthode est franchement originale mais également efficace, capable de surpasser les techniques actuelles dans tous les domaines.
Voilà un bel exemple de recyclage appliqué à l’Homme. L’urine concentre les déchets issus du métabolisme cellulaire et pourtant, à en croire de très sérieux scientifiques des Guangzhou Institutes of Biomedicine and Health, elle pourrait contribuer un jour prochain à traiter voire à soigner des maladies du cerveau.
Dans ce fluide biologique, des cellules épithéliales tapissant la paroi du rein se trouvent en suspension. Ces mêmes chercheurs ont réussi à créer en 2011 des cellules du foie, du muscle cardiaque ou du cerveau à partir de ces cellules rénales. Voilà une façon intéressante de produire des cellules souches pluripotentes induites (CSPi), que l’on fabrique plus couramment à partir de la peau.
Cette fois, ils récidivent dans la revue Nature Methods, avec un protocole nouveau et prometteur permettant de diminuer les délais de maturation et d’améliorer la fiabilité des cellules cérébrales ainsi créées. Ou comment l’urine peut soigner le cerveau.
Une urine à neurones
Les cellules souches représentent l’avenir de la médecine. Si l’origine embryonnaire des premières découvertes a soulevé un certain nombre de questions éthiques, les scientifiques ont trouvé un nouveau moyen de contourner le problème en créant des cellules pluripotentes à partir de tissus déjà différenciés (les CSPi). Mais là encore, la technique de reconversion n’est pas finement réglée et les vecteurs viraux nécessaires à la transformation induisent des mutations qui diminuent nettement les rendements.
Les chercheurs chinois ont peut-être trouvé la solution pour contourner le problème. À partir des échantillons d’urine de trois patients âgés de 10, 25 et 37 ans, ils ont isolé des cellules rénales. Au lieu d’utiliser un rétrovirus comme c’est habituellement le cas, les auteurs ont eu recours à un ADN bactérien capable de donner ses consignes depuis le cytoplasme cellulaire. Ainsi, il ne vient pas s’insérer dans l’ADN nucléaire, ce qui diminuerait les risques de perturbations. Au passage, cette supposition est théorique et n’a pas encore était démontrée.
In vitro, ces cellules deviennent pluripotentes en l’espace de 12 jours, quand il faut le double avec la procédure traditionnelle. Après transformation, elles prennent la forme de cellules souches neurales. Ces dernières, placées dans le milieu de culture idoine, se différencient en neurones fonctionnels en laboratoire. Si elles sont transplantées dans le cerveau de ratons nouveau-nés, elles évoluent et se transforment en neurones, en astrocytes ou en oligodendrocytes (ces deux dernières catégories étant des cellules de la glie, formant l’environnement des neurones). Elles n’ont pas créé de tumeur chez les rongeurs, chose que l’on craint avec les CSPi classiques.
Un modèle pour soigner les maladies du cerveau
La méthode semble donc prometteuse. L’urine est récupérée facilement selon des méthodes non-invasives, à l’inverse d’une prise de sang. La transformation cellulaire est plus rapide et, en évitant de toucher à l’ADN nucléaire, les auteurs espèrent améliorer les rendements. Une fois injectées chez l’animal, elles prennent au moins pendant un mois l’aspect et les caractéristiques moléculaires de cellules du cerveau.
La communauté scientifique semble accueillir chaleureusement la nouvelle. Avant d’envisager de les transplanter chez un patient souffrant de pathologies cérébrales, ces cellules constituent un bon modèle d’étude et permettront peut-être d’en apprendre davantage sur le fonctionnement du système nerveux central. Comme quoi, il n’y a vraiment rien à jeter.
Lu par Françoise Vignon
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.