Comment j’ai stabilisé mon traitement …
Publié le 20 juin 2009 à 08:40Article paru dans LE PARKINSONIEN INDÉPENDANT N°37 — juin 2009
Des lecteurs ont réagi à mes propos lorsque j’ai évoqué la réduction de mon traitement : ils s’interrogeaient sur la méthode employée. Comment ais-je pu réduire mes prises de médicament alors qu’habituellement c’est l’inverse qui se produit ?
Il n’y a pas de « miracle » mais bien plutôt une réelle prise en compte de la maladie dans toutes ses dimensions y compris au plan psychologique car il y a, j’en suis convaincu, une dimension que l’on oublie trop souvent dans l’approche de la maladie en général et tout particulièrement dans la maladie de Parkinson : le rapport de l’esprit et du corps.
Je me suis intéressé au décodage biologique qui détermine, en particulier, que la maladie est une réponse de défense du corps aux pressions de l’environnement sur notre cerveau. Ainsi, le stress de décisions inconfortables à mon éthique a pu provoquer un réflexe de défense se traduisant par le « refus » d’agir que l’on retrouve dans mes symptômes du Parkinson : l’akinésie, phénomène très présent dans ma traduction de la maladie.
Alors comment se passe en pratique le décodage ? Hé bien, je rencontre très régulièrement une thérapeute avec laquelle je parle de ma vie passée et présente sans tabou aucun et surtout avec l’envie de libérer la parole.
Je dois dire qu’aux premiers rendez-vous j’étais assez réticent et sur la défensive surtout quand elle me disait : « croyez vous en une guérison possible ? » Bien entendu, je répondais sur l’évolution inéluctable de cette maladie neurodégénérative pour laquelle aucun traitement ne permet, aujourd’hui, de parler guérison… Je croyais être particulièrement bien placé pour le dire !
Et puis, insidieusement, sans y prêter attention, mais en laissant les processus s’installer dans mon esprit ouvert, la thérapie de la parole a commencé à produire ses effets et c’est ainsi qu’un matin, le 4 novembre 2008 pour être précis, j’ai oublié ma dose de médicament de la matinée. Je n’avais pas de solution immédiate pour y pallier et devais faire comme si de rien n’était. Résultat, je n’ai pas ressenti le manque, bien au contraire, un mieux être, une sorte de libération…
Et donc, depuis cette date, mon traitement est réduit –et se maintient – à moins 20 % ce qui est loin d’être négligeable. Tout n’est pas rose pour autant : j’ai toujours ma difficulté de l’après midi qui se traduit par une phase « off » assez déplaisante entre 16h et 17h30 et je ne suis pas pleinement convaincu que je pourrais réduire encore mon traitement.
Pourtant, j’ai comme une petite lueur d’espoir, une petite voix qui me suggère de continuer ma recherche avec patience et opiniâtreté : il est, en effet, difficile de se départir de près de 15 ans de traitement. L’organisme s’est habitué à l’apport extérieur de la chimie et se laisse aller à la facilité de la réponse médicamenteuse.
Je suis loin de crier victoire et de dire la guérison possible ! Je dis simplement avoir stabilisé les effets de la maladie et même de l’avoir faite régresser en partie ou du moins d’avoir trouvé dans mon inconscient, des ressources qui m’étaient inconnues jusqu’alors.
C’est un combat de tous les jours qui ne supporte pas le relâchement de la facilité de la dose supplémentaire donnant un artificiel bien-être provisoire. Je me sens dans la position du « drogué médicamenteux » qui essaie de se libérer de la prégnance de la L‑Dopa sans pour autant violenter mon organisme : « patience et longueur de temps font plus que force ni que rage », dit La Fontaine et c’est vraiment ce qui compte le plus.
Les progrès me semblent très réels mais ils ne se produisent pas à la demande ni dans un confort quasi immédiat ainsi que le procure le médicament pris lors des crises de off ! C’est une lutte longue et vigoureuse mais ô combien payante !
Bien sûr, je continue mes activités physiques (yoga, gymnastique Mézières avec ma kiné, marche et même initiation à l’escalade avec un ami) qui m’ont toujours aidé à me prendre en charge non pas comme malade mais comme un individu certes en partie handicapé mais surtout le plus autonome possible, refusant de se laisser prendre par cette difficulté !
Voila mon secret : il n’a rien d’extraordinaire et il est à la portée, me semble-t-il, de tous ceux dont les symptômes ne sont pas encore irréversibles. Mais encore faut-il trouver le bon accompagnement parce que, seul, je crois que c’est très difficile voire impossible…
Je ne prétends aucunement être un « modèle » mais une amie parkinsonienne (chère Anne Marie) m’a provoqué en parlant de ma « guérison » ; cela m’a incité à tenter d’expliciter ma méthode pour ceux qui voudraient la comprendre.
Par Jean GRAVELEAU
La maladie de Parkinson
Publié le 19 juin 2009 à 16:56Article publié dans LE PARKINSONIEN INDEPENDANT N°37 – juin 2009
Dans le Grand Dictionnaire sur les causes des malaises et des maladies
reliés aux pensées, aux sentiments et aux émotions
(édition Quintessence www.atma-inc.com )
« La maladie de Parkinson est la détérioration des centres nerveux du cerveau, particulièrement dans les régions contrôlant les mouvements. Des tremblements apparaissent et affectent habituellement les mains et la tête. Lorsque je tremble, c’est parce que je ressens ou vois un danger qui me guette ou guette quelqu’un que j’aime ; que ce soit la crainte de perdre le contrôle (que je perds de plus en plus !), l’insécurité ou l’impuissance d’aller de l’avant dans la vie. Je peux aussi avoir vécu un traumatisme, un abus ou des difficultés qui ont laissé des traces et face auxquelles je vis les sentiments suivants : peine, frustration, culpabilité, rage, dépression qui m’amènent à l’épuisement, au découragement, et que je veux fuir au lieu d’y faire face et de les régler. Je m’autodétruis lentement, produisant la détérioration de la fonction nerveuse actuelle. Une impuissance au niveau de la motricité de mes membres supérieurs (particulièrement mes bras et mes mains) a sa source très souvent dans une situation que je vis où je voulais repousser une personne, une chose ou un évènement ou, au contraire, que je voulais retenir et je me suis senti incapable (soit physiquement ou moralement) de le faire. Si ce sont les membres inférieurs qui sont touchés (mes jambes et mes pieds), c’est avec ceux-ci que j’aurais voulu soit repousser ou ramener à moi la personne, chose ou évènement concerné. J’ai le goût de fuir cette situation dans laquelle je me sens dépassé et que je perçois comme étant sans issue. Je dois me reprendre en main et apprendre à contrôler MA vie et non pas celle des autres, en faisant confiance en la Vie, et me dire que je mérite de vivre. »
Lu par Jean GRAVELEAU graveleau.jean2@orange.fr
Éditorial
Publié le 18 juin 2009 à 07:18Article paru dans LE PARKINSONIEN INDÉPENDANT N°37 – juin 2009
Nous essayons dans ce numéro de garder notre ligne éditoriale voulue dès l’origine : une information la plus objective possible et aussi optimiste qu’elle puisse l’être. Ceci nous impose de garder l’attention ouverte sur la maladie, les aides, les nouveautés (il y en a peu malheureusement !) et la recherche fondamentale.
C’est ainsi que, ma modestie dût-elle en souffrir, des lecteurs m’ont poussé à prendre la plume pour expliciter ce que je tente de réaliser avec mes modestes moyens. Il ne s’agit pas pour moi de tirer quelque profit que se soit mais de présenter à tous ceux qui le souhaite un chemin de vie pouvant retarder les effets néfastes de la maladie.
Et puis nos amis nous ont transmis le compte-rendu d’une conférence sur la kinésithérapie particulièrement intéressante, le descriptif des mouvements anormaux dans lequel nombre d’entre nous se reconnaîtront ou, enfin, le descriptifs des symptômes « non moteurs ».
C’est véritablement la couleur que nous voulons donner à cette revue dont l’intérêt témoigné par les lecteurs ne se dément pas d’année en année : leur nombre augmente même légèrement malgré les départs des plus anciens.
C’est aussi ce qui nous fait agir et continuer malgré l’usure du temps (déjà 9 ans que nous produisons ce trimestriel avec les difficultés que cela comporte pour « remplir » intelligemment les colonnes de cette revue).
Une retraite bien méritée
Notre très modeste équipe de rédaction, deux personnes en dehors des correspondants, va se trouver confrontée à un changement important : Jacqueline a souhaité que nous recherchions une solution de remplacement. Elle a envie de s’occuper un peu plus de son jardin et de « souffler » un peu.
Je ne dirai jamais assez combien cette revue lui doit. Elle en assure la permanence, la gestion, la mise en forme : sans elle je ne crois pas que nous aurions tenu si longtemps ! Mais je comprends son envie de prendre une retraite bien méritée…
Tu vas me, nous, manquer Jacqueline ! Espérons que les solutions de remplacement proposées vont trouver leur rythme. Mais j’ai bon espoir parce que ton départ ne se fera pas brutalement puisque tu as proposé d’accompagner cette évolution.
Au nom de tous les lecteurs, je te dis merci chère Jacqueline pour ton engagement de si longue haleine : tu as été, depuis l’origine, de tous les combats pour une association indépendante et fière d’exister à côté de structures beaucoup plus puissantes. Tu es, parmi les « anciens », la mémoire de nos associations et, même si ça nous agace parfois, tu adores raconter les histoires du passé ! Les colonnes du journal te seront toujours ouvertes si tu le veux.
Tous mes, nos, vœux de retraite : qu’elle te soit bénéfique
Jean GRAVELEAU graveleau.jean2@orange.fr
Les Amis Du Finistère Penn Ar Bed Lettre D’Info 48 (Avril 2009)
Publié le 13 juin 2009 à 09:29ASSOCIATION DE PARKINSONIENS DU FINISTÈRE
Nous étions 51 ce samedi 14 mars pour notre Assemblée Générale annuelle. Elle s’est déroulée dans son atmosphère sympathique habituelle. Nous avons eu le plaisir d’admirer les œuvres de plusieurs d’entre vous notamment le diaporama des peintures de notre ami Pierre Le Masne dont vous lirez un récit dans ce journal.
Le rapport d’activités de l’année 2008 a montré que nous avions eu un peu moins de manifestations, nos efforts s’étant portés sur l’organisation de la semaine vacances, des AG CECAP et AGP ainsi que de la journée d’information. Cependant il faut noter que les deux équipes qui assurent l’information auprès des AFPA ou ADMR ont répondu à toutes les demandes. Je crois que l’on peut dire que la semaine à Loctudy a été un beau succès dans tous les domaines.
Le rapport financier dû au travail scrupuleux de notre trésorier a aussi montré la bonne santé de nos finances.
Cette Assemblée Générale a été ma dernière en tant que Présidente et vous trouverez dans ce journal la composition du nouveau Bureau et de tous les responsables auxquels vous pouvez vous adresser.
CONFÉRENCE DU 18 AVRIL 2010 – au Juvénat – Penn Feunteun à Châteaulin — à 14h30
Le docteur Lallement, neurologue de l’hôpital de St Brieuc, parlera de la Maladie de Parkinson mais aussi de l’organisation du traitement. Faites votre possible pour être présent, vous y apprendrez certainement beaucoup de choses.
Vous trouverez une affichette dans ce courrier, merci de la faire afficher chez un commerçant de votre quartier.
VACANCES ET AG CECAP : la semaine vacances, les AG CECAP et AGP, la journée d’information sont organisées cette année par l’Association de l’Ille et Vilaine.
La semaine se déroulera du 27 septembre au 3 octobre à ERQUY dans les Côtes d’Armor.
Vous avez le programme dans le Parkinsonien Indépendant ainsi qu’un bulletin d’inscription.
Retenez cette semaine, inscrivez vous rapidement – il serait bien que notre Association soit bien représentée à cette semaine qui s’annonce très agréable.
ADHÉSIONS — quelques oublis !!!!
Retardataires renvoyez vite votre bulletin – sinon, cette lettre infos sera la dernière que vous recevrez. Si votre « oubli » est d’ordre financier
renvoyez votre bulletin en le signalant tout simplement .
ETATS GÉNÉRAUX : Comme vous avez pu le constater depuis quelques jours, presse, télévision, radios parlent de la maladie de Parkinson !.…. enfin !!!
Certes il y a la Journée Mondiale mais surtout l’annonce des ÉTATS GÉNÉRAUX de la MALADIE DE PARKINSON organisés par France-Parkinson.
Toutes les Associations participent à cette grande enquête qui aboutira à la parution d’un livre blanc qui sera remis aux pouvoirs publics pour porter les revendications des personnes touchées par la maladie de Parkinson et proposer des pistes d’actions.
Chacun a sa propre histoire qu’il restitue partiellement au cours de nos réunions. Il faut profiter de cette occasion pour témoigner en totalité de votre réalité : l’annonce de votre maladie, les difficultés quotidiennes, la perte de vie sociale, la solitude, les relations avec les médecins, les effets indésirables de votre traitement etc…. N’oubliez pas les conjoints et les aidants qui sont souvent en première ligne et qui travaillent 365 jours par an sans week-ends, ni congés, ni vacances, ils faut aussi qu’ils témoignent.
Vous qui étiez présents à l’Assemblée Générale remplissez le questionnaire qui vous a été remis, faites le, le plus sincèrement possible chez vous ou rendez vous au point rencontre de votre secteur — vous pourrez le faire en petit groupe, ce sera peut-être plus facile.
Pour les absents à l’Assemblée, rendez-vous à votre point rencontre ou prenez contact avec son responsable pour obtenir un questionnaire. Vous pouvez aussi me le demander.
Vos questionnaires remplis peuvent être remis à vos responsables de points rencontre ou adressés à : Dominique Bonne – 3 place Glenmor – 29260 Lesneven
Il faut absolument que cette grande enquête soit un succès pour qu’enfin soit fait un état des problèmes, des besoins, des malades parkinsoniens et qu’il en soit tenu compte et porté remède.
RAPPEL : LA MAISON DEPARTEMENTALE DU HANDICAP
12 rue Le Déan – 29000 Quimper — tel : 02 98 90 50 50 —
L’attribution de la carte de stationnement pour personnes handicapées est dorénavant décidée en fonction des difficultés de déplacement de la personne concernée.
Le législateur a souhaité dissocier l’attribution de la carte de stationnement de la reconnaissance d’un taux d’incapacité de 80% afin de pouvoir prendre en compte la situation de personnes ayant d’importantes difficultés de déplacement mais qui, n’étant pas titulaire de la carte d’invalidité, ne pouvaient bénéficier dans le cadre de la réglementation antérieure de la possibilité d’utiliser les emplacements de stationnement réservés aux personnes handicapées.La carte d’invalidité est délivrée, sur demande, à toute personne
- dont le taux d’incapacité permanente est au moins de 80%
- ou bénéficiaire d’une pension d’invalidité classée en 3ème catégorie par la Sécurité Sociale.
La mention « besoin d’accompagnement » peut être portée sur la carte d’invalidité, si elle est attribuée,
- à un adulte bénéficiaire d’une « aide humaine » dans le cadre de la prestation de compensation
- à un adulte bénéficiaire de la majoration pour tierce personne (MTP) accordée à certains titulaires de la pension d’invalidité
Pour terminer ma dernière lettre Info, je veux vous remercier de la confiance que vous m’avez accordée pendant ces dix années, de tous ces petits mots d’amitié qui ont souvent accompagnés vos bulletins d’adhésion ou vos courriers. Notre Association est maintenant entre les mains d’un bon tandem, Claire Ducros votre nouvelle présidente, Dominique Bonne son adjoint, et toute l’équipe dont je fais toujours partie.
Émilienne Six
Vous sentez-vous satisfait de votre vie ?
Publié le 04 avril 2009 à 07:39Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Intervention faite lors de la journée d’échanges du Bois Joubert (44)
En préalable, je pense nécessaire de préciser que j’avais 74 ans quand le diagnostic du Parkinson est tombé. Je suis sûre que si cela s’était passé à 40 ans, l’impact aurait été très différent. En outre je ne suis pas très touchée par rapport à certains malades.
Une vie c’est une suite d’épisodes – des bons et des mauvais – il ne faut pas oublier les bons. Il ne faut pas oublier, non plus que malgré tout ce qu’on veut nous faire croire, le vieillissement est un processus inéluctable, même si les « vieux » sont maintenant des « SENIORS ».
Compte tenu de cet éclairage, de mon état actuel, à 82 ans, je me sens plutôt privilégiée (je conduis sur de petites distances (en ville et jamais la nuit) et je cultive encore un potager.
Ressentez-vous un vide à l’intérieur de vous ?
Non ! mais je ne vois pas trop ce que cela veut dire… Ayant un passé de militante très active, au lieu d’avoir la tête pleine de projets, d’actions à mener…., je vis de souvenirs sans amertume. Il y a un temps pour tout et il faut savoir laisser la place.
Je ne me sens ni malheureuse, ni inquiète outre mesure – je sais qu’il ne faut pas espérer une amélioration ni un rajeunissement. Malgré des promesses irresponsables, la vieillesse est inéluctable avec son cortège de soucis de santé. J’espère ne pas trop « traîner ».
Bien sûr, j’ai abandonné toutes mes activités militantes. L’âge nous rend très vulnérable et il arrive un moment où on « n’est plus dans le coup ».
Par contre je continue à m’occuper du potager, activité de retraité par excellence…, bénéfique sur le plan physique à un rythme choisi, sur le plan mental on vide la tête. En plus, c’est gratifiant grâce à la récolte de bons légumes.
Je ne pleure pas sur mon sort car, je me sens privilégiée par rapport à d’autres malades beaucoup plus atteints que moi et qui font preuve de beaucoup de courage.
Peur de l’Avenir ? Pas encore. Je me prépare à l’entrée en maison de retraite et j’espère échapper à une fin de vie dégradante.
Je regrette de n’avoir pu assister à la conférence du docteur Autret (Notre N° 35- page 8). Je pense comme elle que le bonheur (au moins en partie) dépend de chacun de nous et donc, que nous avons un rôle à jouer, une responsabilité partielle dans l’orientation de notre vie, dans la gestion de la maladie.
Ne considérons pas la maladie de Parkinson comme la pire des calamités.
Marie-Louise CHAPRON
Des cellules immunitaires deviennent des tueuses de neurones
Publié le 03 avril 2009 à 18:10Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Une découverte de deux chercheurs français, Etienne Hirsch et Stéphane Hunot, ouvre de nouvelles pistes pour lutter contre la maladie de Parkinson. Des cellules du système immunitaire sont impliquées dans le développement de la maladie, car en s’infiltrant dans le cerveau, elles se transforment en « tueuses de neurones ». Leurs travaux devraient permettre d’affiner le développement de médicaments plus ciblés.
Stéphane Hunot explique l’intérêt thérapeutique de ses recherches.
Les deux chercheurs de l’université Pierre & Marie Curie (Paris VI) ont découvert ce mécanisme au cours d’autopsie : « Nous avons observé qu’une population particulière de globules blancs circulant dans le sang, LES LYMPHOCYTES T, était présente en grand nombre dans le cerveau des patients atteints de la maladie de Parkinson »
Ils ont ensuite établi l’action des ces cellules, normalement exclues du cerveau. Leurs travaux montrent qu’elles contribuent à l’inflammation cérébrale, et tuent les neurones. Les globules infiltrés dans le cerveau utilisent une molécule, dénommée « FasL » pour se lier à une cellule nerveuse, et provoquer sa mort.
Stéphane Hunot précise qu’il n’envisage pas que cette découverte permette de soigner définitivement la maladie de Parkinson, mais uniquement d’en ralentir l’évolution : « Notre hypothèse la plus sérieuse est que cette infiltration de lymphocytes T dans le cerveau soit une conséquence des premières morts de cellules dues à la maladie. Ce mécanisme serait donc un facteur de développement de la maladie, pas la cause première ».
Article relevé dans Le Monde du 16/02/09.
Par Soize VIGNON soize.vignon@orange.fr
La narcolepsie vue par le professeur LUDIN Du comité consultatif Parkinson suisse
Publié le 01 avril 2009 à 17:34Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Question d’une lectrice :
Mon mari souffre du Parkinson depuis quelques années. Il s’en accommode très bien, et moi-même je m’adapte bien à lui et à sa maladie. Cependant, quelque chose me stresse : la narcolepsie. Cela lui arrive le plus souvent au restaurant ou lorsque l’on nous rend visite. Tout le monde panique, veut nous aider ou appeler une ambulance. Je sais que ce n’est pas dangereux, mais je suis tout de même peu rassurée. Devons-nous vivre avec ce handicap ?
Réponse du professeur : Il serait important de m’en dire davantage sur les médicaments pris par le patient et sur sa qualité de sommeil pendant la nuit. Les médicaments contre le Parkinson, en particulier les agonistes de la dopamine, peuvent aggraver la somnolence diurne et également provoquer ce que l’on appelle des crises de sommeil, susceptibles d’avoir des conséquences catastrophiques en particulier au volant d’un véhicule motorisé. Si le patient est traité par agonistes de la dopamine, il conviendrait d’envisager une réduction de la posologie lors de la consultation avec le médecin traitant. Si les médicaments sont responsables de la somnolence décrite, en général l’amélioration ne tarde pas à se manifester. Une mauvaise qualité du sommeil pendant la nuit peut également être à l’origine d’une plus grande somnolence diurne. Malheureusement, les troubles du sommeil sont fréquents chez les Parkinsoniens. Ils peuvent avoir différentes origines. Une analyse approfondie permet souvent de cibler la cause et d’obtenir une amélioration.
Le fait que l’endormissement ait lieu en particulier au restaurant ou lors des visites permet de soupçonner une autre cause possible : chez de nombreux Parkinsoniens, les processus cognitifs sont ralentis. Ils ont ainsi plus de mal à suivre une discussion animée et leurs propres contributions sont souvent trop tardives. Cela peut les inciter à décrocher de la conversation et à s’assoupir. Dans le cas précis, il serait essentiel que tous les participants tiennent compte du ralentissement du patient et le fassent participer activement à la conversation.
Lu dans « PARKINSON Suisse » n°88
Par Jean GRAVELEAU graveleau.jean2@orange.fr
Parkinson et nicotine
Publié le 31 mars 2009 à 05:49Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Nous avons été nombreux à prendre connaissance, avec grand intérêt, d’un article du Nouvel Observateur du 22/28 janvier 09 à propos de l’utilisation de la nicotine pour traiter certaines maladies neurodégénératives.
Nous avons aussi pris connaissance d’un « droit de réponse » du professeur Pierre Cesaro dont nous publions de larges extraits à la suite de cet article.
Nous avions déjà abordé cette question dans le numéro 3 de décembre 2000 du Parkinsonien Indépendant en signalant les recherches conduites en particulier par le professeur Changeux de l’Institut Pasteur tout en rapportant les réserves exprimées par nos amis suisses dans leur revue numéro 58 de juin 2000.
Sous le titre Nicotine contre Alzheimer, Fabien GRUHIER écrit donc dans le Nouvel Observateur
« Longtemps le constat a fait l’objet d’une sorte d’omerta. Les études épidémiologiques, mesurant les effets désastreux du tabac, laissaient apparaître un insolite bénéfice : statistiquement, les fumeurs semblaient mieux protégés contre les maladies neurodégénératives, comme Alzheimer ou Parkinson. Or cela faisait désordre et risquait de brouiller le message anti-cigarettes. D’où une certaine gêne : mieux valait n’en pas parler. Pourtant, dès 1999, au nom de l’Assistance Publique, le professeur Pierre Cesaro et le docteur Gabriel Villafane (service de neurologie du CHU Henri-Mondor de Créteil) déposaient une discrète demande de brevet revendiquant l’« utilisation de la nicotine à l’état pur comme médicament pour les maladies neurodégénératives, notamment la maladie de Parkinson, certaines épilepsies et les démences séniles type Alzheimer »… « Dans leur demande de brevet, les deux spécialistes préconisent l’utilisation des patchs nicotiniques destinés aux gens qui veulent cesser de fumer. »
« Actuellement, observe Gabriel Villafane, pour l’administration de beaucoup de médicaments, le patch est à la mode. Un jour on pourrait procéder autrement que par cette voie transdermique, et administrer la nicotine en injection ou avec des gélules par voie orale »… « L’important c’est l’effet apaisant de la nicotine pure sur les neurones. La demande de brevet international (vite accordé) reposait sur les observations du docteur Villafane : en moyenne, ses patients fumeurs se portaient mieux. Le praticien avait même observé une aggravation des crises chez des patients épileptiques qui cessaient de fumer. Alors pourquoi ne pas leur prescrire – à eux, ainsi qu’à d’autres victimes de maladie neurologiques – ces fameux patchs de nicotine conçus pour l’arrêt du tabac ?
« Les résultats ont été spectaculaires : à Créteil, grâce au bouche-à-oreille, la consultation ne désemplit pas. Après quatre mois de patchs à haute dose, les parkinsoniens constatent une rémission à 50% de leurs symptômes : « un résultat jamais observé avec aucune autre molécule thérapeutique ». Crampes des membres inférieurs (dystonie), dyskinésie (mouvements involontaires), tremblements caractéristiques… tout s’atténue. Non seulement la progression de la maladie est enrayée, mais la poursuite de la cure nicotinique permet de basculer peu à peu de l’ancien et classique traitement antiparkinsonien à la L‑Dopa jusqu’à la seule nicotine » au bénéfice de la Sécurité Sociale…« Sur les imageries en Dat-Scan, on observe en direct les effets bienfaisants de la nicotine : les noyaux caractéristiques de la maladie (Alzheimer) s’estompent à vue d’œil. Il ne s’agit pas d’une vraie surprise, car on connaît le mode d’action de cette mystérieuse nicotine, protectrice des neurones, qui intervient dans le cerveau comme un neurotransmetteur de la dopamine et de l’acétylcholine. La nature a même prévu pour elle des récepteurs spécifiques… L’organisme est capable de synthétiser lui-même les neuromédiateurs dont il a besoin – comme, par exemple, la morphine. Mais alors, face à une telle biologie immémoriale, pourquoi déposer des brevets ? Pourquoi ne pas se contenter de scotcher des patchs de nicotine sur les patients qui en ont besoin ? »
« Le docteur Villafane s’en explique : les patchs nicotiniques sont conçus – et partiellement remboursés – pour un usage transitoire. Il ne nous est pas permis de les prescrire pour une autre indication, surtout pas indéfiniment ! Ils ne disposent pas d’une AMM (autorisation de mise sur le marché) pour autre chose que le sevrage tabagique. Les parkinsoniens ainsi traités le sont donc d’une façon quasi clandestine, à leurs frais. Pendant ce temps les américains sont en train de déposer des brevets qui contournent les nôtres. Quant aux fabricants de patchs nicotiniques, ils attendent… »
Fabien GRUHIER
Le professeur Cesaro a tenu à apporter un correctif :
« … Le contenu de l’article contient des informations exagérément optimistes voire erronées … L’amélioration clinique des symptômes de la maladie ne saurait être annoncée à hauteur de 50%. Cela résulte de quelques observations (6 observations individuelles sont actuellement publiées dans la presse médicale), dont la méthodologie d’essai en « ouvert » ne permets pas de valider l’importance du bénéfice thérapeutique. » …
« Aucun patient ne limite, à l’heure actuelle, son traitement à la nicotine transdermique sans traitement associé par les médicaments antiparkinsoniens « classiques ». Il est de ce fait très prématuré, et probablement inexact, d’annoncer une économie de 1 300 €/mois pour l’assurance maladie. »
« Il est inexact de d’écrire que les « noyaux caractéristiques de la maladie » disparaissent à vue d’œil. Chez quelques patients, et toujours « en ouvert », nous avons eu l’impression que la progression de la maladie, mesurée par imagerie scintigrahique, pouvait être ralentie. Là encore, l’effet « placebo » peut influencer à la fois les patients concernés et les médecins chercheurs. »
« Tous ces sujets font l’objet d’une recherche comportant un groupe « contrôle » qui doit concerner 40 sujets, et qui nécessite un suivi de un an, c’est-à-dire que les résultats pourraient être connus fin 2010, cette étude venant à peine de débuter. »
« En tant que chef du service concerné, je souhaite voir publiée cette mise au point. Je considère que les propos rapportés sont du à l’enthousiasme de l’un de mes collaborateurs, et aussi de la volonté de voir « avancer » plus vite ce sujet de la part de certains patients qui ont pu bénéficier de ce traitement au cours des 10 dernières années. »
« Il convient de considérer qu’il n’y a pas (encore) de véritable nouveauté thérapeutique sur ce sujet en 2009, et que donner de l’espoir aux milliers de patients atteints d’affections neurodégénératives est au mieux prématuré, et malheureusement inexact pour toutes les maladies autres que la maladie de parkinson idiopathique elle-même, dont on connait à l’heure actuelle l’hétérogénéité clinique et génétique. Il n’y a pas à l’heure actuelle de recherche en cours sur la maladie d’Alzheimer par nicotine, ni sur les formes gravissimes que sont les « parkinson plus » encore appelées dégénérescences multi systématisées ou paralysies supranucléaires progressives. »
« Il est en revanche exact qu’il existe une compétition internationale sur le sujet et nos collègues californiens font état de résultats prometteurs qui mettent en exergue une amélioration de la motricité et une « neuroprotection », mais uniquement sur des modèles animaux », notamment des singes rendus parkinsoniens à l’aide de toxines … L’originalité du concept « inventé » par le docteur Gabriel Villafane repose sur un traitement « chronique » c’est-à-dire de longue durée et des doses très élevées de nicotine. La recherche en cours porte sur la maladie de parkinson « avancée » au stade de ce que nous appelons les fluctuations motrices. D’autres essais pourraient porter dans le futur sur des patients au début clinique de la maladie voire avant. Il est aujourd’hui impossible de commenter sur un sujet qui n’a pas encore fait l’objet d’une recherche systématique. »
Professeur Pierre CESARO
En juin 2000 dans la revue suisse Parkinson, le professeur LUDIN, quant à lui, écrivait cet avertissement :
« Le rapprochement entre le syndrome parkinsonien et la nicotine est fait depuis longtemps. On sait que les fumeurs sont moins souvent atteints de la maladie que les non-fumeurs… (Je) ne connaît pas d’études à grande échelle qui aurait utilisé la nicotine à des fins thérapeutiques. Le remède est pire que le mal. L’association américaine de la maladie de parkinson (APDA) partage cet avis dans son bulletin de février 2000 : le tabagisme comporte des risques. La nicotine n’est ni adaptée à la prévention de la maladie ni à son traitement. »
« En Suisse, il n’est pas permis de traiter la maladie de Parkinson avec de la nicotine. (Je) déconseille d’utiliser des patchs de nicotine, ils ne sont pas sans risques ».
Notre conclusion de l’époque me semble être encore d’actualité :
Attendons donc les résultats contrôlés des recherches en cours et menées par des équipes qui, nous l’espérons, ne sont pas subventionnées par les fabricants de tabac, avant de nous dire que cette voie est véritablement porteuse d’espoir. Soyons patients et ne nous laissons pas emporter par notre envie, normale, de trouver la « solution miracle » !
Par Jean GRAVELEAU graveleau.jean2@orange.fr
Pratiques de Santé Décembre 2008 hors-série N°17
Publié le 30 mars 2009 à 10:42Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Un numéro intéressant de présentation de la maladie, des traitements et surtout de la prévention : limiter le stress, surveiller son alimentation, éviter l’exposition aux toxiques, suivre un régime adapté, éviter toutes sources de pollution environnementales, protéger ses fonctions cognitives, prendre une complémentation nutritionnelle.
Bien sûr il s’agit de médecines naturelles et on peut ne pas y adhérer. Quant à moi, je retiendrais en particulier l’encart sur le décodage biologique tout en acceptant que nombre d’entre nous ne se sentent pas concernés voire agressés : l’important c’est que nous trouvions notre voie !
La maladie de la fuite
Selon le décodage biologique, qui permet de traduire ce que le mal physique nous dit de nos maux psychologiques, cette maladie apparaîtrait chez les personnes qui perçoivent une situation comme dangereuse et face à laquelle elles se sentent impuissantes. Elles voudraient la fuir, mais la situation persiste et elles n’ont pas la force de l’affronter, d’autant plus qu’elles éprouvent de la colère envers un être souvent cher qu’elles estiment responsable de cette situation et qu’elles intériorisent cette colère par culpabilité plus ou moins consciente de nourrir ce sentiment à l’encontre de quelqu’un dont elles savent combien elles sont redevables. Au final, les voila paralysées dans leurs mouvements.
La solution ? Premièrement, comprendre que la culpabilité ne sert qu’à aggraver le vécu intérieur et à bloquer toute possibilité de changement. Deuxièmement, se faire aider en coaching afin de reconnaître ses besoins profonds et ses besoins légitimes, apprendre à les exprimer de façon claire afin qu’ils soient entendus (et peut-être reconnus et respectés) de la personne proche et enfin apprendre à les satisfaire de plus en plus pleinement.
Résultats à attendre ? Même si une certaine régénération des cellules nerveuses est possible, il ne faut pas oublier que, lorsque la maladie se déclare, au moins 40% des neurones dopaminergiques sont déjà détruits. D’autre part, il n’existe aucune étude sur l’évaluation de l’efficacité du coaching. Ce que l’on peut raisonnablement supposer, c’est que la libération de vieux comportements ouvrira sur une vie plus épanouie et en conséquence le stress cellulaire sera réduit et l’évolution de la maladie ralentie.
Pour obtenir le dossier, nous contacter à notre adresse : graveleau.jean2@orange.fr
Par Jean Graveleau
Témoignage : La stimulation consciente
Publié le 29 mars 2009 à 15:56Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Par Jocelyne Gouge
Bonjour et merci de vous intéresser à mes travaux.
Vous comprendrez que le programme que j’applique est de mon cru, inspiré par des techniques et approches existantes. Qu’il en est toujours au stade expérimental et que je tiens à ce que mes résultats soient validés par mon neurologue avant de les rendre publics. Je tiens à ce que le maximum de personnes en bénéficie. Cela va me demander beaucoup de travail car je dois commencer par expliquer les bases, la « mécanique » et les mises en garde : la stimulation consciente amène avec le temps une réduction de la médication, le suivi médical est donc primordial.
Moi aussi j’ai la maladie de Parkinson et je dois prendre des médicaments. Il faut bien comprendre qu’une maladie qui nous détruit depuis cinq, dix, quinze ans ou plus ne disparaîtra pas en six mois. J’ai mis dix mois à réapprendre à marcher et deux mois supplémentaires pour pouvoir le faire sans la canne que j’utilisais depuis sept ans. Pour l’écriture, à peu près le même temps. Il ne s’agit pas d’exercices que l’on fait comme un robot et, pour l’instant, rien ne me permet de croire que les résultats puissent être permanents sans la pratique régulière. Lorsque je relâche, comme je l’ai fait pendant la période des Fêtes, les symptômes se réinstallent. C’est donc un travail de tous les jours qui demande de s’impliquer dans l’amélioration de sa condition. C’est un mode de vie, une occupation à temps plein, mais qui en vaut la peine. J’ai réduit de moitié ma médication sur une période de dix-huit mois.
Je me lance donc. Je vais tenter de vous expliquer brièvement sur quoi se base la stimulation consciente.
La neuroplasticité : Quand une zone du cerveau présente un trouble particulier, le cerveau a la capacité de rééduquer la fonction touchée en utilisant une autre zone cérébrale. De nouvelles connections neuronales sont créées. Le corps a tout pour se guérir, mais il demande notre collaboration. Chaque jour, plusieurs milliards de cellules sont remplacées en commençant par les cellules malades.
La mémoire du corps : Notre corps nous fait souffrir mais il est prêt à guérir si on lui dit comment faire. Il a une mémoire infaillible ; il suffit de lui rappeler comment s’y prendre pour récupérer des fonctions perdues.
Le plaisir : Le plaisir change la chimie du cerveau.
La posture et la respiration : Il faut d’abord corriger la posture, cela facilite la respiration et augmente l’oxygénation de l’organisme.
Donc la première étape consiste à rétablir progressivement sa posture en prenant conscience des changements que cela amène dans tout notre corps. Le mauvais alignement du corps se fait sentir à cette étape. L’aide professionnelle (physio, kiné, chiro) peut aider. Personnellement j’ai eu recours aux services d’une physiothérapeute sur une période de dix mois.
Tout en corrigeant sa posture, on intègre des exercices respiratoires et de relaxation, toujours en prenant conscience de ce qui se passe dans son corps.
Ensuite on se fait un « plan de match ». Il s’agit ici faire la liste de ses objectifs. On construit l’escalier qui nous mènera à l’objectif ultime, une marche à la fois, en intégrant des paliers qui serviront de points de repère. Les petits objectifs sont plus faciles à atteindre et l’atteinte d’un objectif, renforce la motivation. Le simple fait d’être capable de se tenir droit est une grande victoire pour plusieurs personnes. Et cette étape est une étape-clé.
Lorsque l’on demande au corps de reproduire un mouvement, on demande au cerveau d’établir les connections nécessaires à la reproduction de ce mouvement. Il est important de faire ces connections à plusieurs reprises au cours de la journée. C’est comme un pianiste de concert. Il a beau être excellent et maîtriser son art, s’il veut demeurer au sommet il doit pratiquer chaque jour. Donc, lorsque vous aurez récupéré une fonction, vous devrez l’utiliser régulièrement ensuite. Si vous réapprenez à marcher et que vous passez ensuite vos journées dans un fauteuil devant la télé ou l’ordinateur, vous reperdrez vite vos aptitudes à marcher.
J’espère avoir répondu un peu à vos questions. Parallèlement à l’écriture de mon livre, je vais essayer dans les semaines à venir de faire un document modulaire traitant les divers aspects du programme : physique, cognitif, social, etc. Je pourrai par la suite placer des exercices spécifiques dans chacun des modules. Je vais aussi essayer de décrire ma progression, mais il va falloir que je retrouve mes notes.
Je n’ai aucune prétention, j’y vais avec l’intuition et les connaissances acquises au fil des années. Pour l’instant, les résultats sont positifs, je sens que la maladie est toujours présente, surtout lorsque je néglige mes exercices, mais elle est moins envahissante. Les résultats dépendent évidemment du stade d’évolution de la maladie, mais aussi de la détermination et de l’énergie que l’on met à regagner la santé.
Jocelyne, Québec, 51/8.5
passemots@iquebec.com
Lu par Jean GRAVELEAU graveleau.jean2@orange.fr
Parkinson : stimuler le cerveau réduit les symptômes
Publié le 28 mars 2009 à 09:38Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
7 janv. 2009
WASHINGTON (AFP) — Des stimulations électriques en profondeur dans le cerveau réduisent les symptômes des personnes atteintes de la maladie de Parkinson mais cette procédure accroît les risques d’effets secondaires potentiellement graves, selon une étude clinique publiée mardi.
Les patients souffrant de Parkinson à un stade avancé à qui on a implanté chirurgicalement des électrodes en profondeur dans le cerveau ont connu, après six mois, une amélioration dans la coordination de leurs mouvements et la qualité de leur vie nettement plus grande que ceux ayant bénéficié d’autres thérapies, expliquent les auteurs de cette recherche parue dans le Journal of the American Medical Association (JAMA) daté du 7 janvier.
Ainsi, 71% des malades de l’étude dont le cerveau a été stimulé par des électrodes ont connu après six mois une amélioration clinique très nette de leurs fonctions motrices avec moins de tremblements et de mouvements incontrôlés contre seulement 32% dans le groupe témoin traité avec des thérapies conventionnelles.
« Toutefois, de récentes informations mettant en lumière des effets secondaires inattendus de la stimulation cérébrale en profondeur indiquent que ce traitement qui améliore les fonctions motrices peut aussi avoir des conséquences indésirables », relève la Dr Frances Weaver, du Hines VA Hospital à Hines dans l’Illinois (nord), principal auteur de cette étude.
Le risque de subir des effets secondaires tels que des infections, des troubles du système nerveux ou des troubles cardiaques ou psychiatriques était 3,8 fois plus élevé dans le groupe ayant des électrodes cérébrales que chez les patients traités avec d’autres thérapies.
C’est ainsi que 45 sujets avec des électrodes implantées dans le cerveau, (soit 40% du total) ont subi 82 effets secondaires graves. Dans le groupe témoin, 15 sujets (11%) ont subi 19 effets secondaires de même gravité.
La prudence devrait être observée pour éviter d’exagérer ou de minimiser les risques de la stimulation du cerveau en profondeur avec des électrodes implantées chez les malades atteints de la maladie de Parkinson, estiment les auteurs de l’étude.
Les médecins doivent continuer à évaluer les risques potentiels à court et long terme de cette procédure par rapport aux effets bénéfiques pour chaque malade, concluent-ils.
Au total, 255 patients souffrant de la maladie de Parkinson à un stade avancé ont participé à cette étude clinique, dont 25% avaient plus de 70 ans.
Les électrodes ont été implantées dans différentes zones du cerveau, variables selon les patients.
Dans un éditorial également publié dans le JAMA, le Dr Günther Deuschl, de l’Universitätsklinikum Schleswig-Holstein à Kiel en Allemagne, juge que « les résultats de cette importante étude ont confirmé de façon convaincante l’efficacité après six mois de la stimulation cérébrale profonde pour les cas de Parkinson avancé dans le plus grand groupe de patients ayant à ce jour participé à un essai clinique ».
Il note toutefois que « cette étude combinée à des recherches antérieures sur cette thérapie, montre que de tels progrès dans le traitement ne peuvent se faire sans un prix en termes d’effets secondaires ».
On estime qu’au moins 500.000 personnes sont atteintes de Parkinson aux Etats-Unis et que 50.000 nouveaux cas sont diagnostiqués chaque année, selon les statistiques des Instituts nationaux américains de la santé (NIH).
Ces chiffres devraient augmenter avec l’accroissement de l’âge moyen de la population.
Les hommes paraissent être légèrement plus touchés que les femmes.
L’âge moyen d’apparition de la maladie, dont les causes restent obscures, est d’environ 60 ans.
Texte trouvé sur Internet Google
Transmis par Henri MINARET et lu par Jean GRAVELEAU graveleau.jean2@orange.fr
Le mouvement du cormoran
Publié le 27 mars 2009 à 07:13Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Un exposé de Mr. Hubert Colombel, psychomotricien et orthophoniste
Résumé par Jean Pierre Lagadec
Le 25 Janvier 2009, l’Association des Parkinsoniens des Côtes d’Armor, à l’initiative de son président Sylvain Bielle, organisait une réunion d’information pour ses adhérents à Paimpol (22).
Lors de cette réunion, Mr Hubert Colombel, psychomotricien et orthophoniste à Lannion (22), a fait un exposé sur le fonctionnement, les troubles et la rééducation de la déglutition, dans la maladie de Parkinson. Cet exposé est résumé dans le texte qui suit.
1. Fonctionnement de la déglutition
Après une première démarche (parfois laborieuse pour le Parkinsonien) consistant à porter l’aliment vers la bouche, la déglutition va se dérouler en 3 temps :
- le temps buccal (mouvements volontaires)
- le temps pharyngé (mouvements réflexes)
- le temps œsophagien (mouvements réflexes)
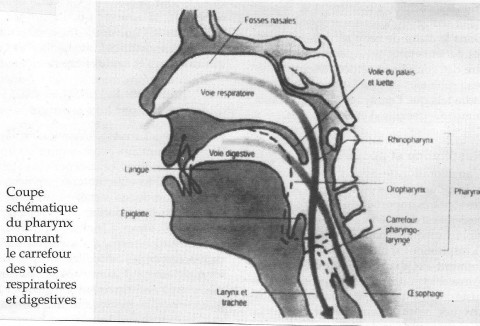
la figure ci-après donne une représentation des voies respiratoires et digestives.le temps buccal :
Il est géré par le système pyramidal (les mouvements sont volontaires). Ce temps buccal va se dérouler en plusieurs phases successives :- Tout d’abord, une phase bilabiale, pour saisir l’aliment par les lèvres et le porter au niveau des dents, ce qui suppose une bonne mobilité et tonicité des muscles des lèvres.
- Puis, une phase apicale (pointe de la langue ou apex). La langue fonctionne comme une « louche » pour venir récupérer l’aliment derrière les dents et amorcer le début de la formation du bolus, en cherchant à condenser l’aliment au niveau du palais. Cette action de louchage demande une bonne mobilité de la langue.
- Ensuite, une phase de mastication. En fonction de l’aliment, les mandibules sont mises en action pour écraser l’aliment, lui associer de la salive et préparer le bolus.
- Enfin, une phase de constitution du bolus. Grâce à l’élévation de la langue au palais, et à la compression en amont du bolus, une dépression s’exerce à l’arrière ce qui prépare le temps pharyngé qui va suivre. Cette phase demande du tonus pour exercer cette pression et déclencher le temps pharyngé.
Le temps pharyngé (réflexe) :
Le déplacement du bolus vers l’arrière de la bouche provoque une élévation du voile du palais, ce qui évite le reflux nasopharyngé en fermant l’accès aux voies nasales. Le temps pharyngé réflexe se déclenche lorsque le bolus arrive à la base de la langue. Le bolus est propulsé vers l’arrière par un coup de piston de la langue. Au même moment, se produit un mouvement d’ascension du larynx et un abaissement de l’épiglotte pour empêcher la fausse route de l’aliment vers la trachée. Simultanément, les sphincters de l’œsophage se relâchent pour permettre au bolus de glisser jusqu’à l’estomac.Le temps œsophagien (réflexe) :
Les muscles de l’œsophage se relâchent pour permettre la descente du bolus vers l’estomac.2. Les troubles de la déglutition (Dysphagie)
La déglutition fait appel à un ensemble de mouvements fins et complexes de la bouche, du pharynx et de l’œsophage. Une bonne déglutition implique une parfaite synchronisation entre le mouvement volontaire et les mouvements réflexes.
Chez le Parkinsonien, les troubles apparaissent dès l’atteinte de la sphère bucco-faciale (lèvres, bouche, pharynx…), dont les muscles perdent souplesse et tonicité.
Le Parkinsonien dysphagique peut être sujet :- aux fausses routes,
- à des reflux,
- à l’hypersiallorrhée
Les fausses routes
Dans ce cas, généralement en raison d’un mauvais réflexe pharyngé, l’aliment, au lieu d’emprunter la voie digestive vers l’œsophage, se dirige vers la voie respiratoire de la trachée. Il est alors le plus souvent refoulé avec ou sans toux. Mais, dans le cas de patients gravement atteints, les fausses routes peuvent provoquer des problèmes pulmonaires de plus en plus graves, voire le décès par asphyxie.Les reflux
Il s’agit, soit de remontée du bol alimentaire de l’estomac ou de l’œsophage, soit de reflux de débris alimentaires à partir de cavités latérales du pharynx. Ces reflux désagréables peuvent provoquer une perte de poids, voire une déshydratation.L’hypersiallorrhée
Elle est rarement due à un excès de salive par les glandes salivaires, mais le plus souvent à un trouble de déglutition. Normalement, la salive produite régulièrement est absorbée automatiquement, à raison de 2000 fois par jour. En cas de non absorption, la salive s’accumule dans la bouche et comme le patient a les lèvres entrouvertes et la tête baissée, finit par déborder et couler à la commissure des lèvres. C’est le « bavage ».Les troubles de la déglutition concernent environ 50% de Parkinsoniens. Environ 90% de ces dysphagiques ont une phase buccale perturbée. Plus de 90% n’arrivent pas à bien former le bolus et 30% ont tendance à avoir des fuites de liquide au niveau des lèvres. 80% ont tendance au bavage.
3. Rééducation de la déglutition
Compte tenu des risques dus aux troubles de la déglutition, la rééducation chez un orthophoniste est nécessaire et cela le plus tôt possible. Or actuellement, 5% des dysphagiques seulement bénéficieraient d’une rééducation.Le rôle de l’orthophoniste consiste :
- à établir pour le patient un bilan de la déglutition
- à proposer une démarche thérapeutique
- à proposer des exercices de rééducation
Bilan de la déglutition
Pour établir le bilan, l’orthophoniste utilisera tout d’abord les informations fournies par le patient sur ses difficultés (problèmes gestuels, fausses routes, la manière d’organiser ses repas, etc …).
Ensuite, il procédera à un examen clinique pour savoir comment le patient déglutit les liquides, les semi liquides et les solides, en notant la posture, la coordination des différentes phases de la déglutition.
Enfin il pourra prendre en compte des informations médicales, comme celles fournies par un examen par fibroscopie. Cet examen est indispensable pour détecter certaines fausses routes souvent silencieuses et peut fournir des informations précieuses sur le déroulement des différentes phases de la déglutition.
La cinéradiographie et la manométrie permettront aussi, si nécessaire, de préciser le bilan.Démarche thérapeutique
L’orthophoniste pourra alors engager une démarche thérapeutique avec le patient. Il pourra :- mettre le doigt sur le dysfonctionnement,
- expliquer le processus de déglutition verbalement et à l’aide de représentations visuelles (dessins, photos, vidéos)
- lui donner des conseils pour l’organisation des repas, le comportement à table, ainsi que pour le choix des aliments.
- travailler la perception et la réalisation des schèmes moteurs de la déglutition à partir d’exercices personnalisés. Par exemple, on pourra solliciter une réaction réflexe des phases pharyngée et œsophagienne.
- préparer des exercices à réaliser fréquemment à domicile.
Exemple d’exercice (le mouvement du cormoran)
Voici un exercice proposé en consultation par Mr Colombel à ses patients dysphagiques et qu’il leur conseille de faire à domicile. Mr Colombel a présenté une vidéo pour expliquer les mouvements qu’il a ensuite mimés devant l’assistance.
L’exercice a pour but, une fois le bolus correctement constitué, de favoriser le déclenchement du réflexe pharyngé. Les différents gestes sont les suivants :- inspiration
- blocage respiratoire (pour stimuler la fermeture des voies respiratoires)
- mouvement assez rapide et léger d’extension de la tête, pour aider notamment les liquides à glisser vers l’arrière (la zone pharyngo-laryngée),
- pression spontanée et forte du milieu de la langue sur le milieu du palais, menton légèrement fléchi, nuque étirée, épaules basses, tronc vertical, pieds à plat.
- secousse éventuelle de la tête au moment où la phase pharyngée s’installe en relevant le menton et en le rabaissant ensuite pour dynamiser l’action réflexe. C’est le « mouvement du cormoran », qui s’apparente à celui de l’oiseau marin, lorsqu’il ingurgite un gros poisson.
- toux accompagnant l’expiration pour dynamiser le mouvement. Le patient pourra orienter la tête en fonction de sensation de présence de résidus alimentaires et tousser deux à trois fois avant le bolus suivant.
Cet exercice répété au domicile, aussi bien pendant que hors des repas doit améliorer le déclenchement du réflexe pharyngé et doit être pratiqué en cas de risque de fausse route.
Enfin, à partir de son expérience de psychomotricien, Mr ColombeI recommande le mouvement du cormoran aux dysphagiques sujets au « bavage », la répétition de l’exercice pouvant permettre de retrouver le réflexe (mémoire procédurale).Rédigé par Jean Pierre Lagadec jpmo5@wanadoo.fr
Rester alerte grâce à un entraînement quotidien — Parkinson suisse N°92
Publié le 26 mars 2009 à 06:37Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Par Jörg ROTHWEILER
La physiothérapie et la gymnastique quotidienne aident les parkinsoniens à entretenir et préserver leur mobilité le plus longtemps possible. Un bon entrainement leur permet de rester alertes et leur garantit une plus grande sécurité au quotidien.
Si l’on ne bouge pas régulièrement on « rouille ». Les muscles fondent, le ventre grossit, les tendons raccourcissent, les articulations se raidissent et l’esprit devient de plus en plus rigide.
C’est pourquoi hommes et femmes, jeunes et vieux, personnes saines et malades doivent garder en tête cette vérité fondamentale : bouger prévient les problèmes. S’étirer, se plier et faire régulièrement des efforts permet de rester alerte et fort, et de bien coordonner ses mouvements au quotidien.
La science a prouvé depuis longtemps qu’une physiothérapie régulière et des exercices de gymnastique quotidienne amélioraient considérablement la qualité de vie des personnes souffrant de la maladie de parkinson. Grâce à une physiothérapie ciblée, il est possible de ralentir l’évolution des troubles moteurs des parkinsoniens et de réduire leurs problèmes de posture. En outre, une stimulation quotidienne des capacités de coordination permet aux malades d’accomplir seuls et en toute sécurité les mouvements de tous les jours, pendant longtemps.
Pas d’exercice sans l’avis d’un spécialiste.
La condition essentielle pour que la physiothérapie produise des effets optimaux est d’ne respecter les indications. Car s’il effectue les exercices de manière erronée, le malade obtient souvent des résultats inverses à ceux souhaités et, dans les cas les plus graves, peut se blesser. C’est pourquoi les personnes concernées doivent effectuer uniquement les exercices qu’un spécialiste leur a minutieusement expliqués et appris. Par ailleurs, les muscles, l’état neurologique général et bien sûr le système cardio-vasculaire doivent être surveillés et contrôlés régulièrement. Grâce aux informations ainsi acquises, la pertinence du programme et, le cas échéant, les exercices sont adaptés.
Le programme en cinq points pour rester alerte
Les objectifs fondamentaux d’un programme d’entraînement sont :
- Prévenir le raccourcissement des muscles et des tendons.
- Parvenir à une flexibilité maximum.
- Améliorer la posture de base.
- Développer ou entretenir les muscles.
- Améliorer ou préserver la motricité fine.
- Renforcer la respiration et l’inspiration.
- Améliorer l’équilibre et la stabilité lors des déplacements.
- Améliorer le sentiment général de bien-être corporel.
Afin d’atteindre ces objectifs, le programme d’entraînement doit en principe couvrir les cinq points suivants :
1 – Le mouvement : les personnes souffrant de la maladie de parkinson doivent effectuer quotidiennement des exercices destinés à développer leurs muscles et à améliorer leur endurance. C’est pourquoi ces exercices doivent pouvoir être réalisés à la maison et sans l’aide d’accessoires particuliers. Idéalement, il faut combiner des exercices actifs (développement musculaire, endurance) à des exercices passifs.
2 – Détente : les exercices de relaxation et de détente sont aussi importants que les exercices de mouvement, car ils contribuent à décontracter les muscles efficacement et durablement, à se délasser spirituellement et, ainsi, à apaiser dans une certaine mesure les douleurs dues aux tremblements. En outre, ils aident à gérer les situations de stress au quotidien.
3 – Mobilité quotidienne : ce module d’entrainement vise à permettre aux patients d’accomplir avec plus d’assurance et de facilités les mouvements quotidiens, tels que s’asseoir sur une chaise ou s’en lever, monter en voiture ou en descendre, tourner son corps en position allongée, monter des escaliers. Par ailleurs, elle permet de maintenir à un bon niveau les capacités motrices fines : écrire, trier ses cachets, s’habiller et se déshabiller seul, manipuler des accessoires, etc. Dans le cadre de cette série d’exercices, les patients peuvent également apprendre des conseils et astuces afin de gérer les problèmes caractéristiques de la maladie tels que l’enrayage cinétique de la marche (« freezing ») et les blocages.
4 – Respiration et posture : l’amélioration de la capacité pulmonaire et la réduction des problèmes respiratoires sont très importantes. La clé pour bien respirer est de se tenir aussi droit que possible. Lorsque le haut du corps est droit, la respiration est plus profonde et le mouvement du diaphragme plus ample. Ainsi, l’appareil digestif, qui se trouve juste en dessous, est plus mobile et mieux irrigués, ce qui a pour effet de faciliter la digestion et donc de mieux alimenter le corps en énergie. Le fait de respirer plus profondément augmente la saturation du sang en oxygène, la condition physique du patient s’en trouvant globalement améliorée : il retrouve agilité et vivacité d’esprit. Il est également utile d’effectuer, si les symptômes l’exigent, des exercices de prononciations et de déglutition (orthophonie).
5 – Marche et équilibre : l’objectif de ces exercices est de permettre au patient de marcher avec plus d’assurance et de se tenir debout de la manière la plus stable possible (prévention des chutes), et ce pas uniquement au calme chez lui, mais également dans la nature, sur des chemins inégaux et dans des environnements animés comme le centre commercial ou la gare.
Méthodes complémentaires de physiothérapie
Préalablement à l’entraînement quotidien – et, au besoin, pendant – il est naturellement nécessaire d’apaiser ou d’éliminer les problèmes tels que douleurs, contractures, crampes, etc. par des traitements ciblés tels que massages et applications de chaleur.
Impliquer les proches ou participer aux groupes
Naturellement, il est souhaitable d’expliquer l’entraînement aux proches qui s’occupent des malades. Ainsi, ceux-ci peuvent vérifier que la patient effectue correctement ses exercices lors de son entraînement quotidien à la maison, lui apporter leur aide et, en cas de démotivation, l’inciter à poursuivre l’entraînement même s’il lui arrive parfois de rencontrer des difficultés. La meilleure solution consiste encore à effectuer l’entraînement en groupe. Les participants se motiveront mutuellement et l’effet de groupe les aidera à s’entraîner régulièrement.
Lu par Jean GRAVELEAU graveleau.jean2@orange.fr
Éditorial
Publié le 25 mars 2009 à 16:31Paru dans LE PARKINSONIEN INDÉPENDANT N°36 – mars 2009
Au moment où je vous écris cet éditorial, c’est encore l’hiver mais un beau soleil provençal nous prépare à l’arrivée du printemps. Aujourd’hui je voudrais vous adresser plein de vœux d’espoir.
Nous vous avons préparé un numéro particulièrement tourné vers la prévention et la lutte contre les effets néfastes de la maladie.
Nous avons retenu, chez nos amis suisses, un texte sur l’entraînement physique nécessaire pour maintenir nos capacités et notre autonomie.
Un orthophoniste est venu, dans les Côtes d’Armor, faire un exposé pour expliquer la déglutition et décrire un geste simple pour aider nos amis les plus handicapés.
Des débats agitent le microcosme de la recherche et nous avons voulu vous en faire part, d’autant plus que vous avez été nombreux à réagir à propos de l’article du Nouvel Observateur sur la nicotine. De même, la stimulation neuronale a des incidences et des effets secondaires pas encore bien reconnus. Restons donc vigilants face à une technique de plus en plus proposée comme solution en dernier recours.
Et puis nous évoquons des recherches plus personnelles relevant des médecines dites naturelles et des démarches impliquant les phénomènes psychologiques, tels que le décodage biologique ou la « stimulation consciente »
Bien sûr, il n’y a pas de remèdes miracles (ça se saurait vite !). Mais si nous pouvons aider chacun, à sa mesure, à trouver son chemin de « mieux-être » en suivant l’exemple de tel ou tel praticien, nous aurons rempli nos objectifs.
Tout cela baigné dans la poésie et l’humour de nos lecteurs que nous remercions vivement de leur soutien et de leur aide : sans eux notre revue n’aurait pas la qualité qui lui est reconnue, qu’ils en soient ici vivement remerciés …
Tous mes vœux à chacun pour qu’il trouve son chemin d’espoir au cours de cette année !
Jean GRAVELEAU graveleau.jean2@orange.fr
Garder une bouche saine
Publié le 13 janvier 2009 à 16:28Article paru dans LE PARKINSONIEN INDÉPENDANT N°35 – décembre 2008
Indispensable à tout âge, une bonne hygiène bucco-dentaire s’avère d’autant plus importante quand l’âge fragilise notre bouche.
Se servir d’une brosse à dents demande a la fois de la dextérité, de la force et de la coordination… Si une personne ne peut plus effectuer ce geste, il va falloir l’aider car, aux problèmes bucco-dentaires que nous connaissons tous, l’âge ajoute des facteurs aggravants.
La rétraction de la gencive, par exemple, qui favorise l’apparition de caries au niveau des racines ; la diminution de la production de salive, qui s’accélère encore avec la prise de médicaments. Non seulement la sensation de bouche sèche est désagréable mais, surtout, la salive ne joue plus son rôle protecteur et autonettoyant ; le port d’une prothèse, totale ou partielle, qui augmente le risque d’irritation ou d’inflammation.
Le Pr Marysette FOLLIGUET, chef du Service d’odontologie de l’hôpital Louis Mourier à Colombes (92), estime indispensable de veiller à la toilette buccale des personnes âgées, autant pour leur santé (inflammation mais aussi risque de dénutrition) que pour leur vie familiale et sociale (troubles de la parole et repliement sur soi)…
Suivons ses conseils : après chaque repas, se rincer la bouche avec un verre d’eau, ou si cela est plus facile, simplement boire un verre d’eau ; brosser les dents, mais aussi la langue, le palais, les gencives avec une brosse souple et douce ; utiliser une brosse électrique si nécessaire ; enlever les prothèses et les nettoyer soigneusement ; enfin, si une personne supporte mal l’usage de la brosse, utiliser une compresse humide sur les faces des dents et des muqueuses, et boire suffisamment.
Ces mesures simples sont parfois difficiles à appliquer, reconnaît le Dr FOLLIGUET : Brosser les dents de quelqu’un est un geste malaisé à effectuer, non seulement techniquement, mais aussi psychologiquement. Certaines personnes âgées ne supportent pas « cette intrusion ». Le chirurgien-dentiste peut donner des conseils, montrer la façon d’enlever une prothèse sans blesser ou comment éviter les réflexes nauséeux.
Le soin des dents et de la bouche ne doit pas constituer une épreuve triquotidienne. Mieux vaut un seul brossage, le soir, bien accepté et bien effectué, que trois tentatives stressantes.
« L’important aujourd’hui est de sensibiliser les personnes et leur entourage à la nécessité d’une hygiène quotidienne et d’un suivi dentaire ».
Extrait d’un article de « Notre Temps », Octobre 2008
Lu par Françoise VIGNON
Exposé d’une orthophoniste — rédigé par Jean Pierre Lagadec
Publié le 13 janvier 2009 à 01:47Article paru dans LE PARKINSONIEN INDÉPENDANT N°35 – décembre 2008
Lors de l’assemblée générale du CECAP, à Loctudy, une orthophoniste a fait un exposé sur les troubles et la rééducation de la parole, de la déglutition et de l’écriture dans la maladie de Parkinson.
Cet exposé est résumé dans le texte qui suit.
1. Troubles de la parole (Dysarthrie)
Ces troubles sont très fréquents chez les sujets parkinsoniens
Ils se caractérisent par une réduction de l’intensité vocale, une voix rauque et monotone et une articulation imprécise.
Les troubles de la parole apparaissent souvent au début de la maladie, mais peuvent rester assez longtemps, ignorés ou incompris du patient. Lors de la première consultation orthophonique, on peut entendre ce genre de phrases : « on ne m’écoute pas ! », « on me coupe la parole », « je ne peux pas prendre la parole en réunion », « ma femme est sourde » etc…
Les troubles de la parole sont pourtant pénalisants et handicapent le patient dans la vie sociale et professionnelle. Ils doivent donc être traités le plus précocement possible.
Que proposer comme traitement ?
- les traitements médicamenteux antiparkinsoniens classiques (L Dopa, agonistes dopaminergiques..) efficaces pour l’amélioration de la motricité des membres, sont très peu ou pas du tout efficaces dans le traitement de la dysarthrie. Il en est de même des traitements neurochirurgicaux.
- les traitements orthophoniques traditionnels, souvent fastidieux pour le sujet, n’ont pas non plus démontré leur efficacité dans le traitement de la dysarthrie parkinsonienne. Pour rééduquer la parole, il faut parler et non se limiter à des exercices devant une glace.
C’est pourquoi, cette orthophoniste préconise une méthode, qu’elle applique avec succès depuis plusieurs années, la LSVT (Lee Silverman Voice Treatment) ou méthode de Lee Silverman.
Cette méthode est spécifique au traitement de la dysarthrie parkinsonienne. Pour être pleinement efficace, il faut respecter les conditions suivantes :
- la rééducation doit être précoce et intensive
- chaque session de rééducation comprend 16 séances de 1 heure, à raison de 4 séances hebdomadaires sur 4 semaines consécutives.
- les sessions sont à renouveler dans le temps (voire tous les ans)
- la rééducation demande de l’énergie et la participation active du patient
- après chaque séance journalière, le patient fait des exercices à domicile avant la séance suivante.
Au cours des séances, le travail de rééducation (simple et précis) est porté particulièrement sur l’augmentation de la production phonatoire.
Cette méthode LSVT d’origine américaine est pratiquée en France par des orthophonistes agréés.
2. Troubles de la déglutition (Dysphagie)
Les troubles de la déglutition touchent presque tous les patients parkinsoniens à des degrés divers, et apparaissent souvent dès le début de la maladie.
Les symptômes des troubles de déglutition sont en particulier une mobilité réduite de la langue, une formation difficile du bol alimentaire, une perte du réflexe pharyngé et une contraction pharyngée insuffisante.
La dysphagie a pour conséquences une perte d’appétit du patient entraînant souvent une perte de poids, des difficultés à avaler ses médicaments, Dans les derniers stades de la maladie, elle peut provoquer des « fausses routes », à l’origine de pneumopathies d’aspiration pouvant entraîner le décès du patient.
Enfin, la dysphagie empêche que la salive produite régulièrement par les glandes salivaires soit absorbée automatiquement (de l’ordre de 2000 fois par jour normalement). La salive non absorbée s’accumule alors dans la bouche, et comme le patient a généralement la tête baissée finit par déborder et couler à la commissure des lèvres (bavage).
Le traitement de la dysphagie par l’orthophoniste consiste d’abord à travailler sur un redressement de la posture du patient et une modification de son régime alimentaire.
Ensuite des exercices spécifiques de motricité orale peuvent être proposés au patient pour améliorer la tonicité musculaire. Et associés à la LSVT pour améliorer la fonction de déglutition.
3. Troubles de l’écriture (Micrographie)
Le traitement des troubles de l’écriture fait aussi partie de la compétence de l’orthophoniste.
La micrographie est un trouble de l’écriture souvent présent dès le début de la maladie de Parkinson. Elle se caractérise par une écriture qui devient de plus en plus petite à mesure que la main progresse vers la fin d’un mot ou d’une ligne.
L’écriture peut n’être que légèrement ralentie ou micrographique et rester lisible. Mais elle peut être perturbée au point que la phrase entière soit illisible. Ce trouble a des conséquences négatives sur la vie sociale et professionnelle
En rééducation, l’accent est mis sur l’exagération de l’amplitude du mouvement et la grosseur des lettres à tracer. On peut par exemple, en bougeant le bras et l’épaule, mimer le tracé d’énormes ”0” ou de “8”. Par ailleurs l’orthophoniste dispose d’autres techniques pour ralentir la progression du trouble.
Une session de rééducation peut être faite en 15 séances.
Enfin le patient peut par l’utilisation de certaines recettes (choix de papier quadrillé de crayons et de stylos adaptés ; écriture en lettres détachées de préférence à l’écriture cursive) pallier les inconvénients de la micrographie
Le patient devra s’entrainer à écrire régulièrement, en pensant à ce qu’il fait. Et écrire le plus souvent possible, par exemple il faut qu’il continue à communiquer par écrit avec ses proches.
La narcolepsie vue par le professeur LUDIN du comité consultatif Parkinson suisse
Publié le 13 janvier 2009 à 01:36Article paru dans LE PARKINSONIEN INDÉPENDANT N°35 – décembre 2008
Question d’une lectrice : mon mari souffre du Parkinson depuis quelques années. Il s’en accommode très bien, et moi-même je m’adapte bien à lui et à sa maladie. Cependant, quelque chose me stresse : la narcolepsie. Cela lui arrive le plus souvent au restaurant ou lorsque l’on nous rend visite. Tout le monde panique, veut nous aider ou appeler une ambulance. Je sais que ce n’est pas dangereux, mais je suis tout de même peu rassurée. Devons-nous vivre avec ce handicap ?
Réponse du professeur : Il serait important de m’en dire davantage sur les médicaments pris par le patient et sur sa qualité de sommeil pendant la nuit. Les médicaments contre le Parkinson, en particulier les agonistes de la dopamine, peuvent aggraver la somnolence diurne et également provoquer ce que l’on appelle des crises de sommeil, susceptibles d’avoir des conséquences catastrophiques en particulier au volant d’un véhicule motorisé. Si le patient est traité par agonistes de la dopamine, il conviendrait d’envisager une réduction de la posologie lors de la consultation avec le médecin traitant. Si les médicaments sont responsables de la somnolence décrite, en général l’amélioration ne tarde pas à se manifester. Une mauvaise qualité du sommeil pendant la nuit peut également être à l’origine d’une plus grande somnolence diurne. Malheureusement, les troubles du sommeil sont fréquents chez les Parkinsoniens. Ils peuvent avoir différentes origines. Une analyse approfondie permet souvent de cibler la cause et d’obtenir une amélioration.
Le fait que l’endormissement ait lieu en particulier au restaurant ou lors des visites permet de soupçonner une autre cause possible : chez de nombreux Parkinsoniens, les processus cognitifs sont ralentis. Ils ont ainsi plus de mal à suivre une discussion animée et leurs propres contributions sont souvent trop tardives. Cela peut les inciter à décrocher de la conversation et à s’assoupir. Dans le cas précis, il serait essentiel que tous les participants tiennent compte du ralentissement du patient et le fassent participer activement à la conversation.
Lu dans « PARKINSON Suisse » n°88 par Jean GRAVELEAU
Une découverte fondamentale : Une nouvelle source de neurones dans le cerveau adulte
Publié le 09 janvier 2009 à 06:59Article paru dans LE PARKINSONIEN INDÉPENDANT N°35 – décembre 2008
Lu sur Google, lundi 27 octobre 08
 Des chercheurs de l’Institut Pasteur et du CNRS viennent d’identifier une nouvelle source de production de neurones dans le cerveau adulte. Leurs travaux, publiés dans le Journal of Neuroscience, apportent la preuve des capacités intrinsèques du cerveau à s’auto-réparer. Ils ouvrent ainsi des perspectives inattendues pour le développement de thérapies, notamment pour le traitement des pathologies neurodégénératives, comme la maladie de Parkinson ou la Chorée de Huntington.
Des chercheurs de l’Institut Pasteur et du CNRS viennent d’identifier une nouvelle source de production de neurones dans le cerveau adulte. Leurs travaux, publiés dans le Journal of Neuroscience, apportent la preuve des capacités intrinsèques du cerveau à s’auto-réparer. Ils ouvrent ainsi des perspectives inattendues pour le développement de thérapies, notamment pour le traitement des pathologies neurodégénératives, comme la maladie de Parkinson ou la Chorée de Huntington.
En 2003, alors que les neurobiologistes considéraient depuis toujours que le cerveau et la moelle épinière ne pouvaient se réparer, en cas de lésion ou de maladie, la découverte de cellules souches au cœur du cerveau adulte par Pierre-Marie Lledo et son équipe, à l’Institut Pasteur (unité Perception et mémoire, CNRS URA 2182), avait bouleversé le dogme central en neurobiologie. Les chercheurs avaient en effet montré que certaines cellules non-neuronales, appelées cellules gliales, pouvaient se transformer en neurones, eux-mêmes capables d’intégrer des réseaux cellulaires existants. L’année suivante, la même unité avait identifié une molécule chargée d’attirer ces néo-neurones depuis leur zone de formation jusque dans le bulbe olfactif, une autre région du cerveau.
Aujourd’hui, Pierre-Marie Lledo et son équipe apportent de nouveaux espoirs pour les stratégies thérapeutiques qui visent à réparer le cerveau. En collaboration avec l’unité de Virologie moléculaire et vectorologie, dirigée à l’Institut Pasteur par Pierre Charneau, les chercheurs prouvent en effet que ces cellules souches de type glial, capables de se transformer en neurones, sont localisées non seulement dans la zone de formation qu’ils ont identifiée en 2003, mais également tout le long d’un tunnel dans lequel migrent les nouveaux neurones, ainsi que dans le bulbe olfactif.
Les chercheurs ont pu observer et prouver directement ce phénomène grâce à la mise au point d’un vecteur viral capable de cibler spécifiquement les cellules gliales et de les rendre fluorescentes. Après avoir injecté ce vecteur dans la zone neurogénique déjà connue, puis dans de nouveaux territoires, ils ont constaté que de nombreuses régions du cerveau devenaient fluorescentes, et possédaient donc la capacité unique à produire des neurones.
L’équipe a en outre observé que l’absence de stimulation olfactive, à la suite d’une lésion de l’organe sensoriel, intensifiait la transformation des cellules gliales en neurones. Cette formation des néo-neurones ainsi exacerbée prouve donc que le cerveau possède des propriétés intrinsèques d’autoréparation.
« Ces travaux donnent un nouvel éclairage sur les fonctions réparatrices du système nerveux central, souligne Pierre-Marie Lledo. En détournant des neurones nouvellement formés depuis leur zone germinative vers les régions lésées, on pourrait en effet espérer contribuer à élaborer de nouvelles stratégies thérapeutiques, pour le traitement des pathologies neurodégénératives comme la Chorée de Huntington ou la maladie de Parkinson ».
Source : CNRS (Ct Nal RecherchesScientifiques)
Maladie de Parkinson et souffrance psychologique
Publié le 09 janvier 2009 à 06:43Article paru dans LE PARKINSONIEN INDEPENDANT N°35 – décembre 2008
Samedi 11 février, devant une assemblée d’environ 80 personnes, le Dr Laurence AUTRET, psychiatre, nous a dressé un tableau de la souffrance psychologique dans la Maladie de Parkinson, avec des mots simples, en partant du vécu. Le but de la démarche peut se résumer ainsi : « mieux se connaître, pour mieux agir ».
Après une description des troubles psychiques possibles dans la Maladie de Parkinson, de leur fréquence, le cas de la dépression a été abordé avec ses symptômes et la difficulté du diagnostic chez le malade parkinsonien. S’en est suivi un chapitre sur les conséquences de ces troubles neuropsychiatriques, leurs origines, et la question : « que faire quand la souffrance est là ? ». Le Dr Laurence AUTRET a proposé des conseils au quotidien et abordé les situations de crise.
Dans la symptomatologie psychiatrique de la M.P, on reconnaît, les troubles de l’humeur comme la dépression, les troubles anxieux, les troubles du sommeil, les hallucinations, les états délirants (jalousie, peur du complot…), les troubles de conduite (impulsivité, agressivité, dépendance à la L‑Dopa…), les troubles compulsifs (jeux, hyper sexualité…).
60% des malades parkinsoniens sont confrontés un jour ou l’autre, à une de ces formes.
Dans 25% des cas, on rencontre des troubles cognitifs. Cela peut se traduire par : la perte de la notion d’espace, des troubles de la concentration, de la mémoire, la difficulté à gérer deux choses à la fois, à suivre un raisonnement complexe, une lenteur dans les réactions, une moindre initiative, une hyperémotivité…, mais une grande variabilité selon les moments.
Les troubles dépressifs touchent 40% des parkinsoniens contre 6% à 12% pour l’ensemble de la population. 70% des parkinsoniens contre 30% de la population connaîtront la dépression. Dans certains cas la dépression précède les premiers signes de la maladie.
Quelques questions qui orientent vers la présence d’une dépression :
Pour le malade :
- Vous sentez-vous globalement insatisfait de votre vie ?
- Ressentez-vous un vide à l’intérieur de vous ?
- Diriez-vous que vous êtes plutôt malheureux, plutôt inquiet ?
- Avez-vous laissé de côté des activités ?
- Pleurez-vous pour un rien ?
- Avez-vous tout le temps l’impression que les autres y arrivent mieux ?
Et pour l’entourage :
- Avez-vous l’impression que le malade en demande parfois trop ? De vous mettre en colère ou d’être gêné par le comportement du malade ?
- Avez-vous l’impression de n’avoir plus de temps à vous ? Que vos relations se détériorent ? Que vous perdez la santé ?
- Avez-vous peur de l’avenir ?
- Avez-vous l’impression de ne pas être à la hauteur, qu’il faudrait faire mieux ou plus ?
Dans la dépression, c’est toute la personne qui est atteinte. Cela se traduit par des signes psychiques et physiques, des changements de comportement intenses et durables (douleur morale, hypersensibilité, honte, culpabilité, angoisse, confusion, ralentissement psychophysique, perte de l’appétit, perte du goût des choses, irritabilité, impossibilité à se relaxer…).
Quand on suspecte une dépression, il faut en parler au médecin, mais il y a toujours une grande difficulté pour la personne à reconnaître qu’elle souffre d’une dépression. Il s’agira donc de poser la question indirectement : « Tu n’es plus comme avant », y revenir progressivement et amener la personne à faire une démarche, sans jamais prendre un rendez-vous à sa place, ni la mettre devant le fait accompli.
Les conséquences des troubles neuropsychiatriques :
- altération de la qualité de vie
- altération de la relation à l’autre (vie commune, vie de couple)
- retrait social, isolement
- conséquences morales et judiciaires (jeux, sexualité)
- risque suicidaire dont le diagnostic est difficile car les intentions ne sont pas exprimées. Il n’y a pas de surreprésentation statistique chez les parkinsoniens en général, cependant il est constaté un taux anormalement élevé chez les neurostimulés. Depuis peu, une équipe de chercheurs se penche sur cette problématique.
Le diagnostic de la dépression est rendu plus difficile chez les parkinsoniens car on retrouve des symptômes communs avec la M.P.
A retenir, les troubles psychiques font partie de la M.P., et il faut en parler, ne pas avoir honte, les médecins connaissent les troubles et peuvent les évaluer.
L’origine des troubles neuropsychiatriques :
- origine neurologique : les dysrégulations dopaminergiques et des modifications structurales des noyaux de la base
- origine iatrogène, due aux médicaments qui peuvent entraîner des effets de dépression, des hallucinations
origine dégénérative, due au vieillissement, avec des lésions anatomiques cérébrales. - origine psychique, les difficultés liées au vécu de la maladie et du handicap ont des incidences sur le psychisme et engendre un sentiment de perte : perte de contrôle sur ce qui arrive, incapacité à travailler d’où blessure identitaire, perte de l’estime de soi (« on ne vaut pas grand-chose »), perte de la libido, perte d’autonomie…
Alors que faire ?
- Se soigner, consulter, car on ne peut pas s’en sortir seul quand on est dépressif. Dans un premier temps, soigner la M.P., traiter les symptômes, trouver le meilleur traitement, surveiller les effets secondaires. Puis, traiter la dépression avec des médicaments psychotropes et anxiolytiques. Attention, il n’y a pas d’effet immédiat, il faut surveiller les précautions d’emploi, respecter les prises et les durées et persévérer dans le traitement.
- Chercher un soutien psychologique, dans l’entourage, à travers le réseau de soin (médecin traitant, neurologue, pharmacien, orthophoniste…), les groupes d’entraide (associations)., Mais aussi rencontrer un « psy », interlocuteur neutre et bienveillant qui peut entendre des confidences que l’on ne peut pas toujours faire à l’entourage. Exprimer sa souffrance, c’est s’autoriser à reconnaître ses émotions, à envisager des solutions, à relativiser, à se déculpabiliser. Seulement 5% des personnes acceptent de se faire aider
Conseils au quotidien :
- S’informer sur la maladie, mais pas trop, et ne chercher que ce qui nous intéresse. Connaître donne le sentiment de contrôler. La fiabilité des informations doit être validée par le médecin. Ne pas hésiter à demander des explications simples au neurologue.
- Respecter ses limites et celles de l’autre. La maladie entraîne une perte de l’énergie vitale d’où une moindre disponibilité. Réduire les autres « pertes » d’énergie, chercher activement ce qui nous intéresse. N’entreprendre qu’une chose à la fois. Fractionner les tâches. Faire des pauses souvent. Rechercher, privilégier une ou des activités en dehors de chez soi – l’extérieur est une stimulation – Savoir s’arrêter quand on est fatigué (pas évident !).
- Revoir ses priorités. Où est mon essentiel ? Se « débarrasser » du sens du devoir, d’un système de valeur arbitraire qui repose sur l’image que l’on veut donner. Rechercher la paix avec soi-même.
- Reconnaître sa valeur humaine. Se connaître, être bienveillant avec soi-même. Savoir exploiter ses potentialités différentes. Ne pas se comparer aux autres. Admettre le changement. En parler pour cesser de se dévaloriser. Malade oui, mais adulte responsable.
- Accepter le négatif. Les émotions négatives c’est une plainte intérieure, une souffrance, le signe que quelque chose ne va pas. Dépasser la culpabilité. La vie continue son cours, on n’a pas à être ménagé. Il y aura forcément des moments difficiles. Savoir passer à autre chose. Surtout, ne pas s’isoler.
- Se préserver l’environnement. Faire des aménagements concrets pour se faciliter la vie. La constance des repères procure un sentiment de sécurité. Veiller à la régularité des prises des médicaments surtout des psychotropes.
- Se préserver le temps. Chaque jour, on a 24 h pour « caser » ses besoins. Le temps libre se décide, se planifie. Privilégier les sorties. Rechercher le plaisir dans les activités. Gérer l’emploi du temps, lister les taches fixes (toilette, courses) réviser la fréquence, revoir les « us et coutumes », prévoir des marges. Renoncer n’est pas démissionner, c’est mieux de s’investir dans l’essentiel, laisser le superflu et éviter de se mettre la pression. Rechercher la qualité plus que la quantité.
- Demander de l’aide. C’est une démarche difficile, cela suppose de reconnaître ses faiblesses, c’est prendre le risque du refus de l’autre. Demander de l’aide, n’est pas capituler, mais une démarche active pour durer. Déléguer n’est pas se décharger de ses responsabilités, c’est se décharger du superflu. Redistribuer les rôles, n’est pas perdre de l’importance, c’est renforcer la solidarité. Personne n’ose contester l’omniprésence de l’aidant, mais il faut savoir la remettre en cause ; tous les couples ont besoin de « respirer » l’un sans l’autre. Accepter l’imperfection et toujours chercher des solutions.
- Savoir profiter de la vie. Avoir toujours un projet d’avance, et le désir d’aller de l’avant. Chercher la compagnie des vivants. Trouver des alternatives pour diminuer les frustrations. Les stimulations extérieures sont généralement bénéfiques sur les symptômes de la M.P.
- Enrichir sa vie de couple. Avoir un but commun, le bien-être de chacun, ensemble. Devenir aidant n’a rien de naturel, éviter de n’être que le garde malade, on est avant tout un aimant et un aimé. La dépendance a des aspects multiples, on a besoin l’un de l’autre mais sur des plans différents. Nécessité de se ménager l’un et l’autre. Ne pas tomber dans la surenchère : malaise/culpabilité. Encore une fois, rechercher la qualité et préserver l’atmosphère de la relation. L’ambiance dans laquelle sont faites les choses compte plus que le résultat.
Les situations de crises :
- l’impossible acceptation, la maladie est une injustice,
- le renoncement à une certaine idée de la vie,
- Les problèmes de sommeil mettent le couple à l’épreuve, jours et nuits sont envahis.
- la modification de la libido déstabilise l’intimité du couple
- la peur de perdre l’autre,
- la « surveillance » justifiée par « c’est pour ton bien »,
- les phases OFF, périodes d’aggravation,
- les situations à risque.
Continuer quand même.
Pour chaque chose, chercher une solution, revoir les objectifs, renoncer, trouver une suppléance, changer tout ce qui peut être changé et surtout demander de l’aide.
Conclusion
La Maladie de Parkinson induit des troubles psychiques, et il faut en tenir compte dans la vie quotidienne et pour mieux communiquer. Il n’y a pas de honte, et cela fait partie de la maladie. Il est important d’en parler avec son médecin, avec des personnes de confiance.
Vivre avec la maladie de Parkinson, c’est un défi au quotidien. La personne est « tombée malade », l’entourage est « tombé aidant » et le mot d’ordre c’est le bien-être de chacun ensemble et pour longtemps. Chacun est seul maître à bord de son navire, jusqu’au bout. L’être humain est, avant tout, un être sensible au sentiment de dignité.
Rédigé par Guy SEGUIN
Lutter contre les périodes sombres
Publié le 09 janvier 2009 à 06:06Article paru dans LE PARKINSONIEN INDEPENDANT N°35 – décembre 2008
Par Johannes KORNACHER, Lu dans le « PARKINSON Suisse » N°88
Chez les Parkinsoniens, le risque de dépression est élevé. Elle a des origines chimiques et psychiques. S’il est aidé par le malade et son entourage, le médecin a les moyens de l’endiguer.
Une fois de plus, Heinz F. a l’impression de tout faire de travers. Aujourd’hui, au volant de sa voiture automatique, il est entré en marche avant dans la porte de son garage, persuadé que la marche arrière était encore enclenchée après un moment d’inattention. « C’est tout moi. Depuis que je souffre du Parkinson, la guigne me colle aux basques », pense-t-il. Heinz F. a le sentiment d’être responsable de tous ses malheurs. Il considère sa maladie comme une punition.
Tout le monde le contredit. Toutefois Heinz F. ne souffre pas seulement du Parkinson. Il est également dépressif. On ne peut rien lui dire ; actuellement, il vit dans ce que l’on appelle une spirale de pensées négatives. Le principe est le suivant : le Parkinsonien pense par exemple : « Je ne peux plus rien faire correctement », puis : « Je préfère ne pas essayer » et enfin conclut en constatant son échec : « Rien ne va plus ». Ces derniers mois, Heinz F. s’est empêtré de plus en plus dans une spirale de pensées négatives. Chez le médecin, il se ressaisit, mais la remarque suivante lui échappe cependant : « Je fais tout de travers ».
Souvent, comme c’est le cas pour Heinz F., les dépressions accompagnant la maladie de parkinson sont d’origine psychoréactive. Il s’agit de réaction à la maladie. Par exemple, alors que les handicaps physiques altèrent la qualité de vie : « on veut continuer à tout faire comme avant », indique Joachim Kohler, ancien neurologue. « En réalité, on n’accepte pas la maladie ». La dépression remplace la colère, la rage ou la tristesse. Souvent on minimise le Parkinson dès la phase de démarrage. On met en doute la gravité de la nouvelle situation et on refuse toute aide. Les spécialistes rapportent qu’au cours de cette phase, cinq pour cent tout au plus des Parkinsoniens acceptent une aide psychologique. Cependant, ils doivent assimiler un point capital : la perte de leur ancien mode de vie.
Près de la moitié des Parkinsoniens développent une dépression. Il ne s’agit d’une réaction émotionnelle à la maladie que pour une partie d’entre eux. Souvent, les symptômes dépressifs accompagnant le Parkinson se manifestent par un déséquilibre de différents messagers chimiques et par la dégénérescence des liaisons nerveuses dans le cerveau. Les dépressions préexistent fréquemment à l’apparition des premiers symptômes visibles du Parkinson. Les médecins le savent depuis longtemps.
Cependant, ces derniers temps, on prête davantage attention aux dépressions. « Auparavant, les problèmes moteurs figuraient au premier plan », déclare le neurologue Stephan Hägele, médecin à l’hôpital cantonal de Saint-Gall. L’objectif thérapeutique principal consistait à éviter les fluctuations des performances motrices et les dyskinésies. « Aujourd’hui, nous savons que les symptômes non moteurs tels que la dépression jouent un rôle encore plus important pour la qualité de la vie ». Entre-temps, les dépressions accompagnant la maladie de Parkinson ont fait l’objet de recherches et l’on dispose désormais de davantage de conclusions certaines, qui sont intégrées au traitement. Le thème de la dépression était-il négligé ? « Souvent, on ne l’a pas discernée car de nombreux symptômes visibles du Parkinson sont identiques à ceux de la dépression, comme par exemple l’expression du visage et le ralentissement », explique le docteur Hägele. Par ailleurs, les patients informent rarement leur médecin de leur état émotionnel. Si celui-ci ne pose pas de questions ciblées, la dépression peut passer inaperçue.
Le dialogue avec le médecin est décisif pour le diagnostic et le traitement. Il en va de même pour le partenaire et pour les proches. Ils peuvent faire part au médecin de leurs observations et de leurs expériences, notamment d’un récent changement de l’expression du visage ou de certaines déclarations du patient, ou lui indiquer au cours de quelle phase les états dépressifs se manifestent, par exemple en phase off. « La contribution des proches peut s’avérer précieuse lors de l’anamnèse », déclare le docteur Hägele. Cependant, le patient peut également s’observer et donner des indications à son médecin. Ce dernier doit alors l’interroger : « Ressentez-vous une sensation de vide ? Vous est-il impossible de vous réjouir véritablement ? Avez-vous déjà vécu des périodes dépressives ? ».
Les dépressions des Parkinsoniens représentent un grand facteur de stress pour leurs partenaires également. Ils doivent trouver le juste milieu, encourager et inciter leur partenaire à s’activer sans toutefois le soumettre à un effort excessif. Parallèlement, ils ne doivent pas se mettre complètement en retrait, mais affirmer leurs besoins et leurs sentiments. Sous la pression, ils peuvent également finir par entrer en dépression. S’entretenir avec des personnes de confiance et des spécialistes peut aider à mieux s’en tirer.
L’aide du partenaire est d’une importance capitale, en particulier pour la stratégie non médicale du traitement ou de la prévention de la dépression. L’activité, la physiothérapie, la distraction, les contacts sociaux, les jeux, la culture : en cas de dépression, tout cela n’a plus grande efficacité. La motivation du partenaire peut activer beaucoup de choses. Le neurologue Stephan Hägele le sait, « Le rafraîchissement mental fait également partie du traitement ». « Une personne qui pratique régulièrement un sport, par exemple, se sent assurément mieux ». Dans le sport, le patient contrôle beaucoup de choses et peut faire ce qui lui plaît. Le bien-être psychique s’en trouve favorisé, car l’autonomie, limitée par la maladie, est renforcée. Malgré le petit nombre d’études à ce sujet, on présume que la physiothérapie aide à lutter contre les dépressions et peut contribuer à briser le cercle vicieux.
Naturellement, le traitement de la dépression peut être médicamenteux. « Il s’agit avant tout d’optimiser l’ajustement dopaminergique », retient M. Hägele. Pour ce faire, on peut avoir recours aux antidépresseurs. Un Parkinsonien dépressif doit cependant faire preuve de patience et se préparer à l’apparition d’éventuels effets secondaires avant l’action antidépressive. « C’est pénible », déclare M. Hägele. L’effet dure au moins trois semaines, parfois plus longtemps. Il recommande vivement de ne pas interrompre trop tôt, mais d’adapter la dose progressivement.
Les dépressions constituent un symptôme typique du Parkinson, déclare M. Hägele : « Nous n’en savons pas encore suffisamment », concède – t‑il. « Cependant nos progrès sont remarquables depuis que nous accordons une plus grande importance à la dépression en cas de Parkinson, qui fait l’objet de davantage de recherches ». Lorsque le patient collabore et parle de ses problèmes avec son médecin, les chances de vaincre la dépression sont grandes. Heinz F. a appris à vivre avec sa maladie au cours d’une psychothérapie par entretien de plusieurs semaines. Depuis il va beaucoup mieux. Malgré ses handicaps, il prend de nouveau plaisir à vivre : « Je suis heureux que la période sombre soit passée ».
Lu par Jean GRAVELEAU
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.