Comité interministériel du handicap (CIH)
Publié le 29 avril 2019 à 10:14Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Cap 2018 – 2019 -
- Elargir l’accès aux plateformes d’intervention départementale pour l’accès aux soins et à la santé aux personnes en situation de handicap afin de mieux orienter et accompagner les personnes en s’appuyant sur le développement de partenariat et l’utilisation de base de données.
- Fusionner la CMU‑C et l’aide au paiement d’une complémentaire santé (ACS) permettant aux personnes bénéficiant de l’AAH, de bénéficier d’une couverture santé sans reste à charge.
- Engager la révision de la liste des produits et prestation remboursables (LPPR) par l’ Assurance Maladie qui intègre des dispositifs médicaux pour traitements et matériels d’aide à la vie, aliments diététiques et articles pour pansements, des orthèses et prothèses externes, des dispositifs médicaux implantables et des véhicules pour les personnes handicapées et actualiser l’arrêté fixant les tarifs de la prestation de compensation du handicap (PCH) concernant les aides techniques, en cohérence avec les évolutions de la LPPR et l’évolution des besoins.
- Clarifier les frontières des activités de soins des établissements médico-sociaux et l’utilisation des soins de ville, afin de ne pas pénaliser les personnes en situation de handicap dans leur accès aux soins.
- Intégration d’un module « Handicap » dans la maquette de la formation initiale des médecins (1re année d’internat)
- Inscription de l’objectif d’amélioration de l’accès aux soins des personnes en situation de handicap dans la Stratégie nationale de santé (2018 – 2022), décliné au sein des nouveaux Plans Régionaux de Santé (PRS)
Priorités fixées lors du CIH du 25 Octobre 2018 -
- Le Gouvernement s’engage à faciliter la vie des personnes en situation de handicap en leur permettant notamment de bénéficier de droit à vie en déclarant une seule fois leur handicap. C’est une simplification pour les personnes et pour leurs aidants, dans le quotidien, mais aussi pour les Maisons départementales des personnes handicapées départementales des personnes handicapées (MDPH) qui pourront ainsi libérer leur temps pour d’avantage de conseil et d’accompagnement des personnes, un soutien de proximité pour faciliter les parcours. Cette simplification, c’est également un nouveau contrat de confiance entre les citoyens, les MDPH, les administrations.
- L’accès aux soins : pour le CIH, l’accès aux soins est une priorité pour 2018 – 2019. Parmi les mesures majeures : l’accès pour tous aux complémentaires santé.
- Développer les nouvelles technologies : le développement des nouvelles technologies et l’essor de l’intelligence artificielle seront les atouts importants pour le quotidien des personnes en situation de handicap. Il convient de mettre en les liens les start-ups et les développeurs de projets avec les personnes en situation de handicap, pour développer des produits innovants adaptés, les tester, les référencer, assurer leur prise en charge financière.
Extrait du Communiqué de presse Handicap Infos du 26/10/18
Article relevé par Françoise Vignon
Trois nouvelles pistes pour stimuler le cerveau
Publié le 25 avril 2019 à 15:40Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Surveiller sa vue protège le cerveau :
- De plus en plus d’études tendent à relier la baisse d’acuité visuelle au déclin cognitif. Les yeux ne sont pas que le miroir de l’âme. Ils sont aussi étroitement connectés au cerveau puisque 80% des informations perçues par ce dernier viennent des yeux. On sait aussi que les personnes touchées par la maladie d’Alzheimer présentent d’importantes atteintes au niveau du nerf optique et de la rétine et que le risque d’être affecté par une perte de l’acuité visuelle est 2 à 3 fois plus élevé chez les personnes souffrant d’un dysfonctionnement cognitif.
- Selon les dernières découvertes, les problèmes visuels précéderaient l’apparition de problèmes cognitifs et pourraient ainsi se poser en marqueurs précoces des maladies d’Alzheimer et Parkinson. Notamment en cas d’amincissement élargi du centre de la rétine, (mesurable par une technique d’imagerie 3D dite TCO : Tomographie en Cohérence Optique), lequel serait observé dès les premiers stades de ces maladies.
- Si ces conclusions sont confirmées, cet examen utilisé pour dépister glaucome et DMLA pourrait devenir un outil de diagnostic cognitif. Faire surveiller étroitement sa vue est donc primordial pour bien voir mais aussi prendre en charge au plus tôt les pathologies neuro-dégénératives.
Bien mastiquer stimule le cerveau :
- On savait la mastication essentielle à la bonne digestion et au maintien de l’équilibre pondéral. Plusieurs études suggèrent qu’elle est également impliquée dans la stimulation du cerveau. Statistiquement, la perte de la dentition et donc la diminution de la mastication ainsi que le manque de soins dentaires, sont d’ailleurs associés à un grand nombre de maladie d’Alzheimer (maladie plurifactorielle).
- Différents paramètres expliqueraient ces liens. L’absence de mastication limiterait la stimulation sensorielle (c’est en étant broyés que les aliments libèrent leur goût), un des facteurs de la stimulation de la mémoire. Elle limiterait aussi l’apport de glucose vers le cerveau, ce qui aurait un effet sur la mémoire immédiate et les facultés de calcul. Par ailleurs, l’imagerie médicale montre que la mastication est corrélée à la stimulation de certaines zones du cerveau (celles liées à l’exécution du mouvement et de l’attention) ainsi qu’à la stimulation de l’hippocampe, zone de la mémoire à long terme.
- Veiller à sa santé bucco-dentaire est donc essentiel pour le cerveau. Car outre le défaut de mastication (pour qu’elle soit efficace il faut au moins une vingtaine de dents) qui entraîne aussi une dénutrition délétère, une mauvaise hygiène de la flore buccale lui est aussi dommageable.
Préserver son microbiote agit sur le cerveau :
- On sait désormais que notre intestin, qualifié de « deuxième cerveau » possède près de 200 millions de neurones et communique en permanence avec notre système nerveux central et ses 100 milliards de neurones. On sait aussi que les milliards de bonnes bactéries qui composent notre microbiote intestinal influent sur notre santé si certaines viennent à manquer et d’autres à dominer. Le lien entre 1er et 2ème cerveau est maintenant clairement établi.
- Parkinson, Alzheimer … Les maladies neuro-dégénératives ont pour point commun la mort des neurones, notamment associée à une accumulation de protéines dites amyloïdes. Or, les dernières recherches ont démontré que ces agrégats protéinés sont initialement produits au niveau de l’intestin (parfois 20 ans avant le diagnostic de la maladie) avant de migrer et d’affecter le système nerveux central…
- Plusieurs hypothèses expliquant ce cheminement font actuellement l’objet d’études. Mais il est certain que la santé du cerveau étant intimement liée à celle du microbiote intestinal, il faut tout mettre en œuvre pour préserver son équilibre bactérien (manger sain, varié, équilibré). Et en cas de déséquilibre (mauvaise hygiène alimentaire, excès d’antibiotiques) vous pouvez le réensemencer par une alimentation riche en probiotiques (yaourt, choucroute crue…) ou, sur avis médical via une supplémentation.
Article de Magali Quent relevé dans Notre Temps du20 février 2019
Par Françoise Vignon
Davantage de génériques sur vos ordonnances
Publié le 23 avril 2019 à 14:54Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Moins chers, aussi performants que les médicaments « princeps » dont ils sont issus, les génériques sont remis en avant dans le projet de loi. A compter de 2019, votre médecin vous en prescrira encore plus, sauf justification médicale « étayée » (en cas d’intolérance ou d’allergie par exemple). Il n’apposera plus la mention « non substituable » devant le nom des médicaments de marque sur l’ordonnance, ce qui obligeait jusqu’ici le pharmacien à vous délivrer le médicament original. Vous pourrez, bien sûr, continuer à demander le médicament original mais un malus est instauré. A compter du 1er janvier 2020, votre remboursement sera aligné, non pas sur le prix du médicament princeps, mais sur celui de son équivalent générique… Il sera donc plus faible puisque le générique reste environ 40% moins cher que le médicament de marque.
Un cercle vertueux avec à la clé pour la Sécurité Sociale de substantielles économies.
Article relevé dans Notre de Temps de Septembre 2018
Par Françoise Vignon
La santé bucco-dentaire : les gestes à effectuer
Publié le 21 avril 2019 à 09:06Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
La santé bucco-dentaire est une composante essentielle de la santé générale, définie par un état de bien-être physique, moral et social. Cette définition s’applique pleinement à la santé bucco-dentaire qui contribue à l’amélioration de la qualité de vie.
La santé orale concerne la santé bucco-dentaire, les fonctions de l’oralité ainsi que la dimension psychique de l’oralité dans une approche pluridisciplinaire et pluriprofessionnelle. La santé bucco-dentaire s’intéresse aux dents, à leur position, aux tissus de soutien des dents (le parodonte), aux muqueuses de la cavité buccale, aux os des mâchoires (le maxillaire et la mandibule), aux articulations temporo-mandibulaires, etc…
Chez la personne en situation de handicap, de dépendance ou de vulnérabilité on peut observer des anomalies (dysmorphoses) dentaires et osseuses, un encombrement dentaire, une macroglossie (volume lingual important) rendant l’abord de la cavité orale délicat. Cette personne a tendance à développer plus facilement des pathologies dentaires (caries) et parodontales (maladie des gencives) qui peuvent être à l’origine de douleurs, d’infections, de perte prématurée des dents, et parfois du trouble du comportement.
Le maintien d’une bonne santé orale permet :
- La prévention de complications infectieuses ou chroniques parmi lesquelles nous pouvons citer les pneumopathies.
- La prévention de complications fonctionnelles de l’oralité : troubles de la mastication, de la déglutition, de la phonation et de la respiration.
- La prévention de la dénutrition liée à la perte des dents ou à des douleurs aggravées par la mastication.
- La prévention de douleurs aiguës ou chroniques, de gênes ou d’inconforts
- Le maintien d’une bonne estime de soi. Le respect de la dignité
- Le maintien de la relation sociale et familiale en améliorant le regard porté sur la personne en situation de handicap par l’entourage.
Le brossage est la seule manière d’éliminer la plaque dentaire et les débris alimentaires de manière efficace, d’éviter l’apparition de caries et de problèmes gingivaux, d’assurer une hygiène bucco-dentaire satisfaisante. Un rinçage, même avec un bain de bouche, ne nettoie pas les dents. C’est une alternative occasionnelle. Une vigilance encore plus importante doit être portée à l’hygiène bucco-dentaire quotidienne en cas de pathologies associées (cardiopathie, diabète, etc..).
Technique de soins :
Installer confortablement la personne sur une chaise ou dans son fauteuil roulant, face au lavabo. Prendre en compte les capacités et la coopération de la personne. Eviter de positionner la tête en hyper extension (la basculer vers l’arrière) pour réduire les risques de fausses routes avec la salive ou la mousse du dentifrice. Le brossage doit être doux et non-traumatisant. L’utilisation d’une brosse à dents souple, en effectuant des mouvements circulaires sans force exagérée, permet de nettoyer efficacement les dents et les gencives.
- Ne pas faire ouvrir trop grand la bouche de la personne car cela peut la fatiguer, il lui sera difficile de garder la bouche grande ouverte pendant 3 minutes. Marquer des temps de pause lors du brossage pour permettre à la personne de fermer la bouche
- En cas d’approche difficile du lavabo pour cracher, utiliser un haricot, une petite cuvette. Si la personne ne sait pas cracher, éliminer la mousse du dentifrice déposée sur les dents et les muqueuses avec une ou plusieurs compresses sèches ou brosse à dents rincée à l’eau.
- En cas de dépendance, l’aidant peut s’asseoir face à la personne ou rester debout pour assurer les gestes d’hygiène bucco-dentaire.
Fréquence :
Si possible le brossage est réalisé après chaque repas. C’est celui du soir le plus important, car pendant le sommeil, la quantité de salive diminue. Le pouvoir protecteur de la salive étant plus faible, les bactéries sont plus agressives. En cas de réflexe nauséeux, une rééducation par massages spécifiques conduite par un orthophoniste ou un kinésithérapeute formé aux troubles de l’oralité peut faire reculer ce réflexe, et faciliter le brossage.
Article relevé dans le Guide Hygiène Bucco-Dentaire et Handicap
Par Françoise Vignon
Aide au transfert sans se faire mal
Publié le 16 avril 2019 à 12:11Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Soulevez, porter, déplacer, transférer ou repositionner une personne dépendante sont des gestes quotidiens pour les proches aidants. Ces gestes de manutention (transfert du lit au fauteuil, du fauteuil roulant aux toilettes) vont solliciter votre dos, s’ils sont mal réalisés ils génèrent fatigue et mal de dos. Forcer trop, forcer mal, forcer sur la colonne vertébrale signifient que l’aidant n’a pas adopté les bonnes postures. Ces mouvements incorrects sont dangereux et peuvent créer des pathologies.
Le proche aidant doit adapter son niveau d’assistance en fonction des besoins et des capacités du proche. Si la personne est capable de réaliser seule un déplacement ou une manœuvre, alors il est recommandé de la laisser faire le plus possible d’actions par elle-même, à son rythme, même si cela demande plus de temps. Laisser faire c’est stimuler les capacités résiduelles, c’est respecter l’autonomie de la personne, tout en soulageant les efforts de l’aidant.
Pour ne pas vous faire mal :
- Garder les pieds écartés et fermement plantés au sol lorsque vous soulevez une personne dépendante
- Prenez toujours votre temps et ne chargez jamais le poids de la personne avant de vous sentir parfaitement à l’aise
- Votre dos doit rester bien droit pendant toutes ces manœuvres. Ce sont vos bras et vos jambes qui font le travail
- Evitez absolument les torsions qui sont la cause principale du mal de dos.
- Contractez les abdominaux : élément essentiel de la protection du dos, ils enlèvent jusqu’à 80% du poids qui s’exercent sur les vertèbres.
- Maintenez un contact étroit avec le corps de la personne et expliquez-lui ce qu’elle doit faire. Donner et répéter des consignes claires, verbales et gestuelles. La personne doit être rassurée par le contact visuel et le toucher
Pour ne pas lui faire mal :
- ¤ Lors de tous les mouvements, ne jamais tirer par les bras, vous pourriez fragiliser ses articulations.
- Demandez-lui tout au long de la manœuvre si elle se sent bien : les changements de position peuvent provoquer des vertiges. En particulier, chez les personnes âgées souffrant d’hypertension orthostatique qui occasionne une baisse de la tension artérielle lors du passage de la position couchée à la position debout
- Quand vous utilisez un fauteuil roulant, vérifiez que les freins soient actionnés pour éviter des accidents au moment où la personne s’appuie sur le fauteuil.
Article relevé dans Dimidom
Par Françoise Vignon
Une IRM ultrapuissante pour faire avancer la recherche à Rennes
Publié le 12 avril 2019 à 10:05Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
La plate-forme rennaise de recherche médicale Neurinfo vient de se doter d’une IRM ultrapuissante implantée au CHU de Rennes, depuis le mois de février 2018. Elle va aider à mieux comprendre le fonctionnement du cerveau, du cœur et d’autres organes.
Elle pèse près de 12 tonnes et a coûté la bagatelle de près de 2 millions d’euros. Un petit bijou de très haute technologie fabriqué par Siemens et capable de développer un champs magnétique de trois Teslas, contre 1,5 en moyenne pour une IRM classique.
Si cette IRM va servir à pratiquer des examens sur des patients, sa véritable vocation sera la recherche et plus précisément celle menée par la plate-forme Neurinfo créée en 2009. Cette plate-forme est un partenariat entre : « L’université de Rennes1, l’Institut national de recherche en informatique et en automatique (Inria) de Rennes, le CHU et le centre de lutte contre le cancer, Eugène Marquis » explique Christian Barillot, son directeur. « Elle est à l’imagerie médicale et à la neuroinformatique. » Cette discipline, relativement récente, mobilise des informaticiens et spécialistes du signal qui créent des systèmes et algorithmes permettant de rendre plus lisibles et interprétables les données, notamment dans le domaine des neurosciences. « Elle permet de regarder plus finement, de voir avec une meilleure résolution et de mesurer plus rapidement le fonctionnement d’un cerveau ou d’un cœur » précise Christian Barillot. Des caractéristiques que ne permet pas une IRM dans le domaine clinique classique.
« Par exemple, on peut arriver à mesurer les fibres qui vont connecter une région du cerveau à une autre. On peut caractériser de la microstructure cérébrale. Ce qui était très difficile voire impossible avant. » Des informations très précieuses pour les chercheurs avec toujours le même principe : Plus on comprend le fonctionnement ou les dysfonctionnements d’un organe, mieux on peut trouver des thérapies. « Ce nouvel appareil doit permettre d’améliorer le diagnostic des patients et de manière plus précoce. Il pourra aussi peut-être favoriser demain de nouvelles prises en charge thérapeutiques. » espère Véronique Anatole-Touzet, directrice du CHU.
L’étude clinique de la chélation du fer / L’Agence française de sécurité du médicament (ANSM) juge « pertinent d’autoriser l’usage du cannabis à visée thérapeutique »
Publié le 11 avril 2019 à 07:45Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Des nouvelles de l’étude clinique sur la chélation conservatrice du fer mené au CHU de Lille.
Le projet Fair Park II est un projet européen mené sur 3 ans de 2016 à 2019. Il regroupe 24 centres experts de la maladie de Parkinson, répartis dans 8 pays d’Europe. Il fait suite à une première étude concernant 40 patients. L’étude clinique actuelle concerne 338 patients au début de la maladie (diagnostic inférieur à 18 mois) ne bénéficiant d’aucun traitement. Au 5 décembre 2018, 267 patients ont suivi ou sont en train de suivre l’essai clinique qui dure 9 mois. Il reste donc 71 places. Il est possible d’entrer dans ce protocole jusqu’en juin 2019. Pour participer, il faut répondre à un premier questionnaire sur http://fairpark2.eu/patients. Le patient est ensuite redirigé vers le CHU le plus proche de son domicile. Les différents CHU sont les suivants : Lille, Paris, Clermont-Ferrand, Lyon, Toulouse, Marseille, Bordeaux. Après un entretien avec le neurologue une prise de sang et des examens indolores sont réalisés (IRM cérébral, scintigraphie au DATSCAN, échographie transcrânienne).
Le patient doit ensuite prendre la défériprone matin et soir selon une posologie en adéquation avec son poids. Une prise de sang hebdomadaire puis mensuelle a lieu pour surveiller la NFS (Numération Formule Sanguine) : en cas de chute des polynucléaires neutrophiles, le traitement est suspendu.
C’est le professeur Devos au CHU de Lille qui coordonne cette étude randomisée en double aveugle : ni le patient, ni le médecin ne savent, ni ne sauront si le médicament est la défériprone ou bien un placebo.
Le docteur Devos émet l’hypothèse que la substance noire contiendrait des concentrations élevées en fer. La défériprone qui est un traitement piégeur du fer pourrait diminuer l’excès de fer dans la substance noire, et ainsi limiter la mort neuronale et ralentir la progression des symptômes de la maladie de Parkinson. La molécule est suffisamment petite pour traverser la barrière hémato-encéphalique.
Si les résultats sont probants [et il y a de fortes chances qu’ils le soient puisque ceux du Fair PACK 1 l’étaient NDLR] une dernière étude Fair Park III sera faite au niveau mondial à partir de juin 2020. Cette fois, il sera possible que des personnes sous traitement y participent et il n’y aura plus de placebo. L’étude portera alors sur différents dosages de la défériprone.
C’est donc une étude clinique qui s’intéresse à une cause possible de la maladie.
Synthèse réalisée par Michel David qui participe à cette étude au CHU de Lille depuis novembre 2018.
L’Agence française de sécurité du médicament (ANSM) juge « pertinent d’autoriser l’usage du cannabis à visée thérapeutique »
Le recours au cannabis thérapeutique pourrait être pertinent dans certaines situations cliniques a récemment reconnu un comité d’experts de l’Agence française de sécurité du médicament. A Marseille, une étude sur ses effets dans la maladie de Parkinson va être menée par une équipe de scientifiques.
C’est une première. Car la France n’avait pas, jusqu’ici menée de recherches de ce type. Le centre d’étude Dhune et l’association France Parkinson vont financer une étude « visant à définir les effets du cannabis thérapeutique chez les patients atteints de la maladie de Parkinson. Des études expérimentales suggèrent que certains des composés du cannabis thérapeutique, notamment le Tétrahydrocannabinol et le cannabidiol auraient un potentiel effet neuroprotecteur ainsi qu’un effet sur les symptômes parkinsoniens » explique le site Silvereco.fr
Une étude d’abord menée sur des rats
L’étude qui sera menée ces prochains mois par une équipe de scientifiques à Marseille portera notamment sur les « effets de différentes proportions de cannabinoïdes sur les manifestations motrices et non motrices liées à la maladie » L’étude, menée par l’équipe de chercheurs composée de Jean Philippe Azulay, chef de service neurologie à la Timone, Olivier Blin, responsable de Dhune, et Christelle Baunez, directrice de recherche au CNRS, sera d’abord menée sur des rats. Elle devrait ensuite être étendue à l’homme, une fois les autorisations obtenues.
« Cela ne diffère pas des protocoles classiques, nous devons fournir des informations sur la faisabilité de l’étude, ainsi que sur la sécurité des personnes testées », a expliqué Alexandre Eusebio. S’ils sont concluants, les tests pourraient « ouvrir la voie » à la mise au point d’un nouveau traitement pour les patients parkinsoniens.
En France, la question du recours au cannabis thérapeutique dans certaines situations cliniques fait débat depuis de nombreuses années. Après l’avis favorable du comité d’experts à la mi-décembre 2018, l’Agence du médicament a décidé de mettre en place l’expérimentation du cannabis thérapeutique avant la fin de l’année 2019.
Article relevé dans Ouest-France et dans La Provence du 02/03/2019
Par F. Vignon et J. Graveleau
Le rôle des astrocytes : une piste de recherche
Publié le 10 avril 2019 à 08:44Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
Les chercheurs redoublent d’efforts pour comprendre les mécanismes moléculaires au cœur de cette maladie, et ainsi identifier de nouvelles cibles thérapeutiques potentielles. Récemment, ils ont mis en évidence le rôle méconnu de certaines cellules nerveuses, les astrocytes, dans la maladie.
https://www.frm.org/recherches-maladies-neurologiques/maladie-de-parkinson/maladie-de-parkinson-une-meilleure-comprehension-du-role-des-astrocytes-dans-la-pathologie
Un nouveau réseau cérébral relié à la douleur chronique dans la maladie de Parkinson par l’INSERM de Grenoble
Des chercheurs de l’Inserm et de l’Université Grenoble Alpes ont révélé un nouveau réseau cérébral qui relie la douleur ressentie dans la maladie de Parkinson à une région spécifique du cerveau.
Ces travaux, parus dans la revue eLife, révèlent qu’un sous-ensemble de neurones situé dans une partie du cerveau appelée noyau sous-thalamique serait une cible potentielle pour soulager la douleur dans la maladie de Parkinson, ainsi que dans d’autres maladies comme la démence, la sclérose latérale amyotrophique, la maladie de Huntington, et certaines formes de migraine.
Les personnes atteintes de la maladie de Parkinson font souvent état de douleurs inexpliquées telles que des sensations de brûlure, de coup de poignard, de démangeaisons ou de fourmillements, qui ne sont pas directement liées aux autres symptômes de la maladie. Le traitement par stimulation cérébrale profonde du noyau sous-thalamique peut aider à réduire les symptômes liés aux mouvements dans la maladie de Parkinson. Des études récentes ont cependant montré que ce traitement atténue également la douleur, mais sans pouvoir à ce jour mettre en lumière les mécanismes impliqués. C’est sur cette question que se sont penchés des chercheurs de l’Inserm et de l’Université Grenoble Alpes au sein de l’Unité 1216 Grenoble Institut des neurosciences.
« Dans cette étude, nous avons cherché à déterminer si le noyau sous-thalamique intervient dans la traduction d’un stimulus nuisible (par exemple une lésion) en douleur, et si cette transmission de l’information est altérée dans la maladie de Parkinson, » explique Arnaud Pautrat, doctorant à l’université Grenoble-Alpes et chercheur principal de l’étude.
L’équipe a commencé par utiliser l’électrophysiologie pour mesurer le déclenchement de signaux électriques dans les cellules nerveuses du noyau sous-thalamique de rats recevant un choc dans la patte postérieure. Les cellules nerveuses apparaissaient temporairement activées par cette stimulation. Les chercheurs ont également découvert que les neurones se divisaient en trois catégories de réponses par rapport à la vitesse de déclenchement de base : une hausse, une baisse ou un maintien de la vitesse.
L’équipe a ensuite cherché à savoir si ces réponses provoquaient une modification de la fonction cérébrale. Les rats au noyau sous-thalamique endommagé ont mis beaucoup plus de temps pour montrer des signes d’inconfort que les rats sains. Lorsqu’ils ont élargi leur étude au modèle du rat dans la maladie de Parkinson, les chercheurs ont découvert que les cellules nerveuses du noyau sous-thalamique présentaient des vitesses de déclenchement plus élevées et que les réponses à la douleur étaient plus importantes et plus longues que chez les animaux sains. L’ensemble de ces résultats suggère que la douleur associée à la maladie de Parkinson serait due à un dysfonctionnement des voies du traitement de la douleur dans le noyau sous-thalamique.
Pour comprendre d’où proviennent les signaux de la douleur envoyés au noyau sous-thalamique, l’équipe s’est intéressée à deux structures cérébrales connues pour leur importance dans la transmission de signaux de lésions depuis la moelle épinière : le colliculus supérieur et le noyau parabrachial. En bloquant leur activité, les chercheurs ont observé que ces deux structures jouaient un rôle déterminant dans la transmission des informations de la douleur au noyau sous-thalamique, et qu’une voie de communication directe existe entre le noyau parabrachial et le noyau sous-thalamique. Dans le cas de la maladie de Parkinson, cette voie de communication pourrait donc intervenir dans les effets bénéfiques sur la douleur de la stimulation cérébrale. Ces nouvelles données pourraient aider à orienter la stimulation sur des parties spécifiques du cerveau pour augmenter l’efficacité de ses effets antalgiques.
« Les résultats que nous avons obtenus mettent en évidence que le noyau sous-thalamique est relié de manière fonctionnelle à un réseau de traitement de la douleur et que ces réponses sont affectées dans le syndrome parkinsonien, » conclut Véronique Coizet, chercheuse Inserm et directrice de l’étude. « Il faut maintenant effectuer d’autres expériences pour caractériser précisément les effets, qui ont été observés avec nos modèles expérimentaux, de la stimulation cérébrale profonde sur cette région du cerveau, afin de trouver les moyens d’optimiser cette stimulation en tant que traitement de la douleur induite par la maladie de Parkinson et par d’autres maladies neurologiques. »
https://presse.inserm.fr/un-nouveau-reseau-cerebral-relie-a-la-douleur-chronique-dans-la-maladie-de-parkinson/32316 /
L’optimisation du traitement dopaminergique aux stades les plus sévères de la maladie de Parkinson
L’optimisation du traitement dopaminergique aux stades les plus sévères de la maladie de Parkinson peut réduire les symptômes non moteurs et améliorer la qualité de vie, rapportent ces scientifiques de l’université de Lund dans le Journal of Parkinson’s Disease. Des symptômes non moteurs fréquents au stade avancé, car leur fréquence et leur sévérité augmentent avec la progression de la maladie.
Si la maladie de Parkinson est généralement considérée comme une maladie qui affecte le mouvement, elle implique en effet et aussi un grand nombre de symptômes non moteurs, qui peuvent aussi impacter la qualité de vie. Ces symptômes non moteurs incluent la déficience cognitive, les troubles de l’humeur et la dépression, l’apathie, la somnolence diurne et autres troubles du sommeil, la fatigue et des dysfonctionnements autonomes tels que l’urgenturie, plus généralement l’incontinence et la dysfonction érectile. La fréquence et la gravité de la plupart de ces symptômes augmentent avec la progression de la maladie. De précédentes recherches ont montré que la fréquence et la sévérité des symptômes non moteurs sont les facteurs prédictifs les plus importants de la qualité de vie chez les patients atteints au stade avancé.
Parkinson avancé, un groupe de patients oubliés ? Au cours des 4 à 5 dernières années de la maladie, les patients parkinsoniens « constituent un groupe de patients oubliés », explique l’auteur principal le Dr Per Odin, professeur au département de neurologie de l’université de Lund (Suède). « Il y a des raisons de croire que ces patients à stade avancé sont insuffisamment traités. L’effet du traitement dopaminergique peut ne pas être aussi évident au stade avancé qu’au stade précoce ». Les chercheurs ont donc regardé particulièrement la question du traitement pharmacologique optimal pour ces patients à stade avancé et notamment évalué l’effet du traitement dopaminergique sur les symptômes non moteurs chez 30 patients. L’effet dopaminergique sur la symptomatologie non motrice a été évalué à l’aide de différents tests.
Cette analyse révèle que :
- les symptômes non moteurs sont en effet plus fréquents chez ces patients,
qu’un grand nombre de ces symptômes sont présents chez plus de 80% des patients. - les scores les plus élevés sont observés dans les domaines de l’humeur, de l’apathie et de l’incontinence urinaire.
Les chercheurs soulignent ici l’importance d’optimiser le traitement par la L‑dopa au stade avancé de la maladie pour donner aux patients la meilleure qualité de vie possible : « Nous appelons nos collègues à faire attention à ce que le traitement soit bien optimisé tout au long de la progression de la maladie et à ses stades les plus sévères. Le fait de savoir qu’un traitement dopaminergique suffisant peut avoir des effets importants sur les symptômes moteurs et non moteurs chez les patients parkinsoniens, peut aider les médecins traitants à améliorer la qualité de vie de leurs patients, même au stade avancé ».
Lu sur Santé log Parkinson
Par Martine Delmond
La dopamine est un neurotransmetteur impliqué dans plusieurs traits de comportement et personnalité.
Publié le 08 avril 2019 à 08:30Article paru dans LE PARKINSONIEN INDÉPENDANT n°76
La dopamine est un neurotransmetteur (messager chimique du cerveau) synthétisé par certaines cellules nerveuses à partir de la tyrosine, un acide aminé (composant des protéines de l’alimentation). Comment on mesure la dopamine ? Pour évaluer les taux de dopamine on dose dans le sang, les urines ou le liquide cérébro-spinal la quantité de HVA (acide homovanillique) et DOPAC, des produits de dégradation de la dopamine.
Comment fonctionne le système dopaminergique ?
Les neurones dopaminergiques (plusieurs millions) utilisent la dopamine pour transmettre une information chimique. 80% de la dopamine libérée est récupérée par la cellule émettrice, pour être réutilisée. Le reste est transformé en un produit de dégradation – ou catabolite – l’acide homovanillique (HVA). Pour évaluer votre taux de dopamine on dose à la fois la dopamine et son catabolite.
Les corps cellulaires dopaminergiques sont situés dans le mésencéphale (partie médiane du cerveau), d’où ils irradient jusqu’au cortex frontal et l’amygdale d’une part, le striatum d’autre part (voir schéma).
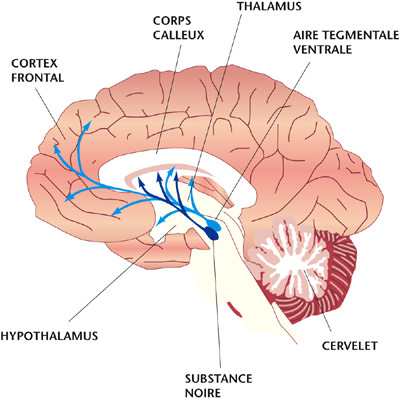
À quoi sert la dopamine ?
Même s’il est un peu caricatural d’attribuer un trait de comportement ou de personnalité à un neurotransmetteur, on considère que les réseaux dopaminergiques sont étroitement associés aux comportements d’exploration, à la vigilance, la recherche du plaisir et l’évitement actif de la punition (fuite ou combat).
Chez l’animal, les lésions de l’aire tegmentale ventrale se traduisent par un désintérêt pour les stimuli de l’environnement et par une diminution du comportement exploratoire. En revanche, lorsqu’on place des électrodes aux sites dopaminergiques et qu’on permet à l’animal de s’autostimuler par déclenchement de chocs électriques, le plaisir et l’excitation sont tels que le cobaye peut en oublier de s’alimenter.
Chez l’homme, la baisse d’activité des neurones dopaminergiques de l’axe substance noire — striatum entraîne une diminution du mouvement spontané, une rigidité musculaire et des tremblements. C’est la maladie de Parkinson.
Des taux de HVA anormalement bas ont également été retrouvés chez des patients toxicomanes souffrant de troubles du déficit de l’attention avec hyperactivité (TDAH) et ayant été négligés durant leur enfance. Ces résultats suggèrent que la négligence des parents pendant l’enfance pourrait avoir un effet sur la fonction dopaminergique à l’âge adulte et contribuer à l’apparition de l’hyperactivité et à une plus grande sensibilité à l’usage de drogues.
On trouve des taux de HVA très bas (signe d’une hypoactivité dopaminergique) dans les dépressions de type mélancolique, caractérisées par une diminution de l’activité motrice et de l’initiative. A l’inverse les produits, les activités qui procurent du plaisir, comme l’héroïne, la cocaïne, le sexe, activent certains systèmes dopaminergiques. Ainsi, les médicaments qui augmentent la dopamine, comme la L‑Dopa ou les amphétamines, augmentent aussi l’agressivité, l’activité sexuelle, et l’initiative.
Les effets de la dopamine sont contrebalancés par ceux de la sérotonine un autre neurotransmetteur important.
En pratique
En cas de dépression de type mélancolique, de baisse d’intérêt pour les activités qui en procuraient, de baisse de la vigilance et de l’attention, toujours consulter un professionnel de santé. Parallèlement, il peut être utile de consommer des aliments riches en tyrosine. Il existe aussi des compléments de L‑tyrosine.
À quand un appareil pouvant détecter, analyser comme pour les diabétiques le taux de dopamine dans le corps d’un malade de Parkinson ? il serait souhaitable qu’une start-up Française s’y intéresse, nous apercevons en tant qu’association que les médecins et neurologues n’ont pas cet outil ; cet appareil pourrait aider dans la pharmacopée d’un malade de Parkinson.
Les niveaux de dopamine faibles peuvent causer la dépression, une perte de satisfaction, des envies, les compulsions, une faible libido et une incapacité à se concentrer. Tyrosine est un autre acide aminé important (un bloc de base des protéines) dans les produits laitiers, les viandes, les volailles et les noix. Il encourage votre cerveau pour libérer de la dopamine et la noradrénaline. Ces neurotransmetteurs agissent comme substances stimulantes pour le cerveau et peuvent vous aider à vous requinquer en vous faisant sentir plus alerte et aiguiser votre pensée.
La dopamine est le précurseur de l’adrénaline et de la noradrénaline, deux hormones qui sont également considérés comme des neurotransmetteurs agissant comme régulateurs de l’humeur, du métabolisme et comme stimulants du système nerveux et de la circulation sanguine.
Une déficience ou un excès en dopamine est relié à des pathologies comme la maladie de Parkinson ou des phénomènes de dépendance aux drogues. « Elle est reliée au sentiment de satisfaction ; connue pour avoir une fonction importante dans la prise alimentaire, c’est un neurotransmetteur qui aide à contrôler les centres de récompense et de plaisance dans notre cerveau. La dopamine contribue également à normaliser le mouvement et à gérer les réactions émotives, et nous permet de percevoir des récompenses et de prendre des mesures pour se déplacer vers eux. »
Il est intéressant de noter que : la dopamine est un neurotransmetteur puissant dans le cerveau. En fait, c’est le produit chimique directement responsable de la motivation et de la concentration du cerveau. Qui ne souhaite pas être plus motivé et concentré ? Ce qu’il y a de vraiment excitant avec la dopamine c’est qu’elle peut être augmentée ! Oui, vous pouvez efficacement améliorer votre motivation, votre concentration et votre humeur en prenant des mesures naturelles permettant d’augmenter les niveaux de cette substance dans le cerveau !
Voici 10 façons d’augmenter les niveaux de dopamine et de stimuler la productivité
1. Faites de l’exercice
On ne peut nous le répéter assez souvent. À maintes reprises on nous rappelle l’importance et les avantages de l’exercice physique, et c’est un détail qui doit de nouveau être ajouté à cette liste. Car non seulement l’exercice nous aide à soulager le stress, atteindre une meilleure santé physique, nous rend plus productif ; mais il stimule notamment cette substance. Plus précisément, l’exercice augmente la production de neurotransmetteurs – la sérotonine et les endorphines, en plus de la dopamine (qui augmente notre sensation de bien-être) reçoit un coup de pouce. Notez que : l’exercice ne doit pas être ardu. Vous promener ou monter des escaliers permettra d’atteindre une montée de ce neurotransmetteur.
2. La purification des toxines
Bien que notre corps soit miraculeux, nous accumulons des toxines et des bactéries qui sont mauvaises pour nous. Les endotoxines peuvent affaiblir notre système immunitaire, et limitent également la production de dopamine. Voici quelques conseils pour aider à nettoyer l’intestin des endotoxines : manger de la nourriture fermentée, dormir suffisamment, et résister aux aliments gras ou sucrés. Peut-être que la meilleure façon de débarrasser notre corps de ces toxines désagréables est de faire une purification des toxines. Jetez donc un coup d’œil à ce processus et décidez si oui ou non ceci est pour vous.
3. Créez quelque chose
Pour nous les écrivains, peintres, sculpteurs, poètes, chanteurs, danseurs et autres artistes, nous pouvons nous identifier à cela. Lorsque nous sommes en phase créative, nous pouvons devenir hyper-engagés. Par conséquent, nous pouvons entrer dans un état particulier de réceptivité. En résumé, la dopamine est la substance chimique libérée par le cerveau lorsqu’un comportement nous permet d’atteindre cet état. Voici la leçon que vous devez retenir : adonnez-vous à un passe-temps ou une activité dans laquelle vous créez quelque chose qui a des effets bénéfiques tangibles. Essayez quelque chose comme les arts, l’artisanat, la réparation automobile, le dessin, la photographie, ou autre chose qui semble intéressant.
4. Ne développez pas une dépendance
Beaucoup de gens développent une dépendance à quelque chose parce que cela leur apporte une sorte de satisfaction instantanée – drogue, alcool, relations intimes, pornographie, shopping, et autres comportements de dépendance auraient l’effet contraire sur les niveaux de dopamine à long terme. Fondamentalement, lorsque nous sommes trop dépendants de quelque chose, « le circuit de récompense » de notre cerveau devient surexcité et nous implore une « solution rapide ». Ce n’est pas une solution viable pour la production de dopamine, qui peut et doit être accomplie naturellement.
5. Augmentez les niveaux de tyrosine.
Cet autre acide aminé est lui un précurseur de l’adrénaline, la noradrénaline, la dopamine et la DOPA. Des neurotransmetteurs et hormones ayant un rôle important au niveau du système nerveux, de l’humeur, de la stimulation du métabolisme, de la régulation de l’appétit et du bon fonctionnement de la glande thyroïde. Une déficience en tyrosine peut être associée à des symptômes tels qu’une basse pression sanguine et un abaissement de la température corporelle. Parmi les substances chimiques qui la produisent, aucune n’est plus importante que la tyrosine. En fait, la tyrosine est considérée comme le bloc de construction pour le neurotransmetteur qui déclenche la dopamine. Par conséquent, il est important que vous consommiez une quantité suffisante de cette protéine. Il y a une grande liste d’aliments qui augmentent la tyrosine : Les amandes, l’avocat, les bananes, le bœuf, le poulet, le chocolat, le café, les œufs, le thé vert, le lait (bio), la pastèque, le yaourt. Il y a un tas de bonnes choses ci-dessus, donc il ne devrait pas être difficile de trouver quelque chose qui va bien servir vos niveaux de dopamine.
6. Établissez une série de victoires.
Comme avec la création d’une liste de tâches, établir une série de victoires est une excellente façon d’augmenter les taux de dopamine. Cela est un rappel visuel du nombre de jours consécutifs où vous avez réalisé quelque chose. Procurez-vous un calendrier précisément dans ce but : écrivez ce qui vous passionne, votre but, et les jours et les mois où vous avez prévu de les faire. Par exemple, si vous travaillez lundi, mercredi et vendredi, marquez ces jours dans le calendrier pour le mois. Lorsque vous effectuez une séance d’entraînement, marquez-le sur le calendrier. En établissant une série de victoires, vous maintenez l’élan de la dopamine.
7. Une liste de petites tâches.
La production de cette substance augmente lorsque nous sommes organisés et que nous accomplissons des tâches – peu importe si la tâche est petite ou grande. Alors, ne laissez pas à votre cerveau se soucier des choses qui doivent être faites. Au lieu de cela, faites une liste de ces tâches puis cochez les points au fur et à mesure. Il a été démontré qu’il est plus satisfaisant pour les niveaux de dopamine dans le cerveau d’élaborer une liste de tâches à accomplir de façon à les énumérer et pour s’en rappeler.
8. Méditez.
Comme avec l’exercice, nous découvrons de plus en plus les avantages de la méditation. De nouveau, nous l’ajoutons à la liste des pratiques. Comme nous en avons parlé, le cerveau humain est sensible à une variété de dépendances. Une autre dépendance que nous avons est la sur-analyse. Au point que certains bouddhistes ont une expression pour cette addiction : « esprit de singe ».
La sur-analyse est non seulement une habitude distrayante, mais aussi une contrainte réelle qui nous laisse dans un état troublant, tout en ayant un effet négatif sur notre développement spirituel. Cependant, les scientifiques sont enfin en train de rattraper ce que les bouddhistes savent depuis des milliers d’années : la méditation et la pleine conscience sont essentielles pour un esprit sain. Il a aussi été démontré que la prière et l’autoréflexion augmentaient les niveaux de dopamine.
9. Consommez des suppléments.
Bien qu’il existe quelques bonnes façons d’augmenter les niveaux de ce neurotransmetteur, parfois nous manquons d’équilibre en matière de gestion. Heureusement, il y a des suppléments naturels sur le marché qui s’avèrent aussi augmenter les niveaux de dopamine. En voici quelques-uns :
- Acétyle-L-tyrosine : Un bloc de construction d’un produit chimique appelé acide aminé : de ce neurotransmetteur. Une bonne dose facilite sa production dans le cerveau.
- Curcumine : Un ingrédient actif de l’épice « curcuma » entrant dans la composition du curry et du curcuma.
- Soupçonné d’augmenter ses niveaux et de la faire circuler dans le cerveau plus facilement. L‑théine : augmente plusieurs neurotransmetteurs dans le cerveau, y compris la dopamine. Le thé vert en est une formidable source.
10. Ecoutez de la musique
Vous êtes-vous déjà demandé pourquoi la musique vous rend heureux ? Nous pouvons avoir le cafard, mais une fois que nous jouons notre morceau préféré, nous retrouvons le sourire … et nous nous sentons plus sûrs de nous aussi ! La raison de ceci est qu’écouter de la musique augmente les niveaux de dopamine. En fait, les scientifiques disent que cela a le même effet que de manger ses aliments préférés ou regarder son émission de T.V. favorite. Donc lorsque vous vous sentez déprimé, écoutez certains de vos morceaux préférés et laissez-vous porter par la musique !
Vu sur le site : https://www.lanutrition.fr/outils/a‑quoi-sert-la-dopamine-
Par Dominique Bonne
le film « le ventre notre deuxième cerveau » et le débat, si vous les avez ratés
Publié le 23 mars 2019 à 17:39[vu sur le net] Des réseaux de neurones humains pour modéliser la maladie de Parkinson
Publié le 24 février 2019 à 23:30article trouvé sur le site de l’INSERM
L’agrégation de la protéine alpha-synucléine est à l’origine de la dégénérescence neuronale dans la maladie de Parkinson. En utilisant des cellules souches humaines reprogrammées en cellules nerveuses, des chercheurs du CNRS et de l’Inserm viennent de montrer que les agrégats d’alpha-synucléine se propagent de neurones en neurones. Cette découverte réalisée sur des réseaux de neurones humains, pourrait permettre d’élaborer de nouvelles stratégies thérapeutiques afin de prévenir la multiplication des agrégats d’alpha-synucléine et la dégénérescence des neurones. L’étude est publiée le 10 janvier 2019 dans la revue Stem Cell Reports.
Pour lire cet article dans son intégralité, suivez ce lien …
[vu sur le net] Est-il possible de réparer le cerveau ?
Publié le 20 février 2019 à 10:54article trouvé sur le site Trust my science
Les technologies de cellules souches pour le traitement de la maladie de Parkinson donnent de l’espoir aux patients à travers le monde
suivez ce lien …
[vu sur le net] Parkinson : des chercheurs s’inquiètent du risque d’« épidémie » de la maladie
Publié le 08 février 2019 à 07:54article trouvé sur le site pourquoi Docteur ?
Assiste-t-on à une pandémie silencieuse de la maladie de Parkinson ? Jusqu’à la fin du XIXe siècle, cette maladie neurodégénérative se caractérisant par une perte progressive du contrôle des mouvements et d’autres symptômes moteurs comme les tremblements était une maladie rare.
Touchant aujourd’hui environ 200 000 personnes en France et plus d’un million en Europe, la maladie de Parkison est devenue la 2e maladie neurodégénérative la plus fréquente après la maladie d’Alzheimer. Une augmentation considérable du nombre de malades en l’espace de 2 siècles qui font craindre à des chercheurs une « épidémie » de la maladie.
Pour lire cet article dans son intégralité, suivez ce lien …
J’ai pris mon Parkinson en main !
Publié le 17 janvier 2019 à 11:56Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Avril 2012. Pour mon 65e anniversaire, mon médecin et le neurologue me diagnostiquent la maladie de Parkinson. Un super cadeau… Abasourdi pendant une dizaine de jours, je me fais à l’idée de prendre l’allopathie qui m’est prescrite quatre à cinq fois par jour ; Modopar 62.5 et 125 mg. Mes tremblements disparaissent.
Après une année, j’ai des contractures, dystonies, excès de salive, hésitation dans mes décisions, y compris au volant de mon véhicule. Mon sommeil est perturbé. J’ai la tête en vrac, Je découvre les souffrances d’un parkinsonien avec la fin du scénario bien morne, annoncé par mon neurologue.
Décembre 2015. J’ai une crise d’allergie qui dépasse l’ampleur des mois précédents : démangeaisons, petits boutons qui se transforment en prurits sur les fesses et cuisses (comme si j’étais tombé le derrière dans les orties), des sensations de brûlures en général après le repas dans une artère fémorale, Consultations diverses dont une me conduira aussi chez le cardiologue. Celui- ci mettra en cause mes Km parcourus chaque matin et mon âge…
Ma méfiance des convictions médicales ainsi que des médicaments de synthèses se renforce parce que je suis déçu du savoir des grands professeurs en dermatologie. Une autre désillusion médicale concernant la bévue d’un calcul important dans le canal cystique de la vésicule biliaire de mon épouse. Opérée d’urgence in extrémis, pour n’avoir jamais diagnostiqué ce problème, suite aux nombreuses consultations chez des spécialistes « renommés » pour des vomissements, perte de conscience pendant plusieurs années. Cette bévue d’irréalisme, me rendra méfiant de la compétence d’un médecin comme d’un garagiste…
À ce rythme, dans quelques temps, je suis dans un fauteuil mais pas au cinéma car j’ai un pied quelque fois qui racle le sol et manque de me faire trébucher lors de la marche rapide du matin.
Une nuit mon esprit frondeur, celui que je préfère et qui m’a accompagné toute ma vie est en éveil. Alors je prends conscience que je suis devenu davantage parkinsonien depuis que je suis sous traitement qui ne sert qu’à gommer le tremblement, bras doit et de la main en particulier.
Le passage à la phytothérapie.
Depuis plusieurs mois, j’avais l’idée de remplacer l’allopathie par la phytothérapie, bref, me prendre en main. Grâce à votre journal, mes connaissances se sont étoffées. Je me suis procuré des ouvrages qui traitent les neurosciences que j’étudie depuis plus de trois années. Encore aujourd’hui, ma conclusion est que cette maladie est créée par l’homme, sauf cas rare, endogène, la qualité de l’environnement dégradée, la nourriture, les conditions de travail et de vie.
Fin décembre 2015
Après avoir reçu le mucuna pruriens je supprime l’allopathie chimique : plus de démangeaisons, les sensations de brulures disparaissent. Je soigne mon intestin.
Maintenant sous Mucuna pruriens dosé à 15 %, gélule de 400 mg avec jus de citron — soit l’équivalence d’une Modopar en 62.5 mg. Je prends 4 gélules par jour aux heures de l’allopathie 7h-10h-17h-22h. Je n’ose pas encore changer les heures d’apport de L‑dopa. Je continue la marche de 6 à 8 km tous les matins, estomac vide, avec la prise uniquement de la L‑dopa mucuna. Une année plus tard, je prends le Mucuna Pruriens en poudre de chez Zumub 1 à 2 gr. (dosée à 15% en L‑Dopa) Puis j’alterne avec le mucuna de Solbia : 1 gélule de 400 mg dosé à 50 % en L- dopa, toujours le matin à jeun.
Depuis début 2017 J’ai remplacé la moitié du mucuna une gélule de Mucuna de chez Solbia associée avec une gélule de L tyrosine de chez Vitall +. Également associé d’une gélule de N- Acetyl-cystéine de chez SuperSmart.
Au petit déjeuner : Un œuf à la coque et porridge de sarrasin 40 gr avec huile de noix de coco (2 à 3 cuillères à café). Une gélule de coenzyme 10. Sans oublier 8 amandes, 3 noix d’Amazonie, fruits secs comme les abricots bio et raisins. Trois tasses de café filtre, léger (bio pur Arabica).
J’ai évidemment changé toute mon alimentation : régime méditerranéen (sans la tomate,) – ce qui cause beaucoup de tracas à mon épouse.
J’ai choisi une nourriture dédiée à mon cerveau comme les abats comme rognons, foie de veau. Poissons, maquereaux, sardines. J’équilibre les aliments dont je sélectionne les plus alcalins, moins oxydants, huitres ou moules de l’atlantique une fois par semaine, et compléments alimentaires. Un cocktail de vitamines B2, B3, B6, B9, B12, A et E. Fer uniquement par l’alimentation car trop de fer est oxydatif. Zinc en cure de deux semaines par trimestre. Chaque soir 2 gélules de Balcona Monnieri.
Aout 2017 Parki m’a laissé tomber (sans doute écœurée par mon régime) et je n’en suis pas fâché. Je continue à m’entretenir. Si je pars en voyage, j’emporte la tyrosine à prendre chaque matin et mucuna au cas où…Mon régime se trouve perturbé mais sans conséquence, je marche du mieux que je peux en visite ou avant s’il y a du transport, j’évite les laitages et le gluten, comme à la maison.
Actuellement fin 2018, je n’ose pas écrire que je suis guéri, je dis « rémission », recouvré un vieillissement cellulaire à une vitesse « normale ». Mon médecin (très ouvert) voulait savoir où « nous en étions » et m’a envoyé chez un autre neurologue :
— Monsieur vous n’avez pas de maladie dégénérative !
Je dois vous dire qu’il a fait fi de mon régime…
Comme dit mon médecin traitant :
— Alors, nous avons tous rêvé ! J’ai donc avec satisfaction modifié la fin du scénario pour voir grandir mes petits-enfants.
Ma critique
Je suis persuadé que, dans bien des cas, comme le mien, il y a une destruction relative des cellules dopaminergiques qui occasionnent un manque de productivité de dopamine une des conséquences du système cellulaire qui est entravé par l’oxydatif, formant des plaques, les nutriments apportés par les microfaisceaux sanguins dans notre cerveau, sont de moindre qualité, les cellules, les mitochondries ne reçoivent plus leur nutrition qualitative de base. Depuis que j’ai compris ce mécanisme je prends soin de bien nourrir mon cerveau.
La plasticité de notre « chef d’orchestre » est connue, ce laboratoire en chimie, un des plus complet et complexes au monde. Si perturbé par manque, ou excès d’un ou plusieurs nutriments et, plus grave, par empoisonnement (pesticides ou hydrocarbures) ou par un stress permanent. Le cellulaire se meurt (apoptose). Je pense avoir stoppé toutes les causes (Officiellement n’existent pas ! excepté les pesticides, traitement de la vigne, seule reconnue maladie professionnelle). L’excès de consommation de calcium, de fer, sucre, sel, les molécules de Maillard (viande grillée) le gaz carbonique des boissons gazeuses, certains médicaments. Toutes ces substances qui finissent par passer la barrière encéphalique sur certaines personnes, mettent à mal le capital neurone- dopaminergique.
Pour mon cas, ne rien attendre de l’allopathie antiparkinsonienne pour le long terme, car basée essentiellement sur la stimulation forcée, stimulant des récepteurs non concernés (comme D 1), qui perturbe le système physique et scientifique intrinsèque du cerveau pour la transformation tyrosine- L‑Dopa- dopamine et sa diffusion naturelle.
Quand un neurologue annonce au patient que cette maladie ne se guérit pas, l’inconscient enregistre par un choc ce diagnostic. Une démission à s’auto-soigner par le corps est fixée. Une résignation qui nuit au sujet et l’empêche de se battre. Le patient accroit lui-même le mal. La volonté de s’en sortir parait aberrante puisque le spécialiste a dit « incurable »!!! J’ai eu cette réflexion d’une amie et plusieurs connaissances, j’ai contredit, mais je ne suis pas cru. C’est peine perdue… cette affirmation par un spécialiste prend le dessus, c’est donc irresponsable!!!
J’ai sans doute la chance d’avoir une force mentale et à mes côtés une épouse aussi battante que moi : ensemble nous avons réagi face à la médecine conventionnelle. Trois années sont passées, maintenant ils me croient.
Comment espérer un jour un médicament complet pour « guérir » le Parkinson si tous les spécialistes s’accordent pour affirmer que la MP est incurable ? C’est tendre la perche aux laboratoires pour qu’ils ne soient pas tenus au résultat de guérison…
L’espoir
Puisque j’ai constaté un retour à la normal de mon état, je suis donc persuadé depuis trois années avec ce régime, que cette « maladie Parkinson » — que je qualifie : dérèglement neurologique par déplétion-en-dopamine avec oxydation du cellulaire. Traitée à temps afin de stopper la mort des neurones concernés, agir sur les causes, compenser naturellement le manque de L‑dopa, elle n’est pas dégénérative ni incurable si on se donne les moyens d’une prévention claire.
Évidemment, cette logique ne profite pas au commerce pharmaceutique ni aux maisons de placement. Mais ça, c’est un autre sujet…
Proches : améliorer la situation des proches
Publié le 15 janvier 2019 à 11:50Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Sollicitation des proches de parkinsoniens
Dans le cadre d’une étude, la Dre méd. Helene Lisitchkina a analysé la charge qui pèse sur les partenaires de personnes atteintes de la maladie de Parkinson. Dans ce but, elle a questionné 50 proches de manière approfondie.
La maladie de Parkinson a une évolution chronique et touche principalement les personnes âgées. Elle se caractérise par une atteinte progressive de l’autonomie au quotidien et de la qualité de vie des personnes concernées. Leurs proches sont eux aussi affectés par des répercussions négatives. L’entourage aidant – en particulier la compagne ou le compagnon de vie – est confronté à différents défis et contraintes. Le tableau clinique de la maladie est caractérisé par une atteinte progressive des séquences de mouvement. Différents problèmes psychologiques comme les dysphories dépressives ou les troubles du sommeil, ainsi que d’autres symptômes non moteurs comme l’incontinence urinaire, peuvent imposer un fardeau supplémentaire.
 En définitive, l’expérience quotidienne d’un centre Parkinson le montre, le partenaire aidant subit des pressions qui sont au centre des préoccupations. Dans ce contexte, j’ai réalisé il y a une dizaine d’années au sein du centre Parkinson de Zihlschlacht une étude portant sur l’identification systématique de la charge pesant sur les proches avec le Prof. Dr méd. Hans-Peter Ludin et l’ancien médecin-chef, le Dr méd. Clemens Gutknecht. Au total, 50 conjoints(es) de patient(e)s parkinsonien(ne)s hospitalisé(e)s (38 femmes et 12 hommes) ont été interrogé(e)s à l’aide d’un questionnaire conçu spécialement à cet effet dans le cadre d’un entretien de 90 minutes. L’âge moyen des conjoint(e)s était de 68 ans (33 – 83 ans), celui des personnes concernées de 71 ans (50 – 81 ans). Le diagnostic de Parkinson avait été établi en moyenne 13 ans auparavant (± 5,2 ans) et au moment de l’entretien, le degré de gravité de la maladie était modéré à sévère (3,8 sur l’échelle de Hoehn et Yahr). La quasi-totalité des couples étaient mariés. Leur union datait en moyenne de 39 ans (8 – 54 ans). Aucun des patients n’était actif au moment de la collecte des données. En revanche, dix partenaires étaient encore en activité. 88 % des personnes interrogées ressentaient un poids psychologique, 78 % une pression temporelle et 62 % un stress physique.
En définitive, l’expérience quotidienne d’un centre Parkinson le montre, le partenaire aidant subit des pressions qui sont au centre des préoccupations. Dans ce contexte, j’ai réalisé il y a une dizaine d’années au sein du centre Parkinson de Zihlschlacht une étude portant sur l’identification systématique de la charge pesant sur les proches avec le Prof. Dr méd. Hans-Peter Ludin et l’ancien médecin-chef, le Dr méd. Clemens Gutknecht. Au total, 50 conjoints(es) de patient(e)s parkinsonien(ne)s hospitalisé(e)s (38 femmes et 12 hommes) ont été interrogé(e)s à l’aide d’un questionnaire conçu spécialement à cet effet dans le cadre d’un entretien de 90 minutes. L’âge moyen des conjoint(e)s était de 68 ans (33 – 83 ans), celui des personnes concernées de 71 ans (50 – 81 ans). Le diagnostic de Parkinson avait été établi en moyenne 13 ans auparavant (± 5,2 ans) et au moment de l’entretien, le degré de gravité de la maladie était modéré à sévère (3,8 sur l’échelle de Hoehn et Yahr). La quasi-totalité des couples étaient mariés. Leur union datait en moyenne de 39 ans (8 – 54 ans). Aucun des patients n’était actif au moment de la collecte des données. En revanche, dix partenaires étaient encore en activité. 88 % des personnes interrogées ressentaient un poids psychologique, 78 % une pression temporelle et 62 % un stress physique.
Facteurs de poids psychologique
40 proches interrogés ont identifié comme étant la cause de leur fatigue mentale différents symptômes moteurs de leur partenaire malade. L’immobilité figure en tête de liste, les tremblements en queue de peloton. Pour 39 des 50 proches interrogés, principalement de sexe féminin, les problèmes psychologiques de leur partenaire étaient à l’origine du stress psychologique, en particulier les dépressions et le ralentissement cognitif. Les difficultés à communiquer, découlant notamment de l’élocution indistincte et de la voix basse des parkinsonien(ne)s, pesaient sur la moitié des personnes interrogées, les femmes étant plus affectées que les hommes, 66 % des personnes interrogées ont mentionné les problèmes sexuels au sein du couple. Un(e) répondant(e) sur trois considérait ces troubles comme pénibles, les femmes davantage que les hommes. L’hyposexualité et l’impuissance ont été fréquemment citées. Près de la moitié des personnes interrogées avaient peur de l’avenir et considéraient comme un problème le fait que le ou la partenaire souffre d’une maladie incurable.
Facteurs de stress physique
L’assistance immédiate dans la vie quotidienne était perçue comme physiquement pénible par la moitié des personnes interrogées. Les troubles de la marche, le ralentissement des mouvements, les troubles de l’équilibre et du sommeil, ainsi que les problèmes d’incontinence du ou de la partenaire parkinsonien(ne) motivaient ce besoin de soutien. Les proches de sexe masculin se sentaient un peu plus sollicités sur le plan physique que leurs homologues de sexe féminin.
Lors de la toilette et de l’habillage, les proches soutenaient parfois leur partenaire plus que nécessaire (selon leur propre appréciation), car celui ou celle-ci exécutait ces tâches trop lentement ou maladroitement. Toujours d’après l’évaluation des proches, l’autonomie de leur partenaire était réduite par une dépression et une léthargie dans 10 des 50 cas.
Facteurs de pression temporelle
Les hommes interrogés ressentaient davantage la pression du temps que leurs homologues féminins. En moyenne, 3,3 heures étaient passées aux soins du ou de la partenaire parkinsonien(ne). Les proches de sexe masculin y consacraient un peu plus de temps. La préparation de la prise ponctuelle de médicaments et l’assistance nocturne étaient aussi chronophages. Les proches disposaient en moyenne de 13,8 heures de liberté par semaine. Un tiers a déploré l’imprévisibilité de la charge temporelle, et donc du temps libre.
Changements d’habitudes de vie
12 des 50 proches ont signalé avoir des problèmes financiers en raison de la maladie de leur conjoint(e), mais ils ne menaçaient leur existence que dans un cas (selon l’appréciation subjective). Près de la moitié des répondants n’avait pas eu de vacances depuis longtemps. 20 d’entre eux ont indiqué avoir perdu des contacts sociaux en raison de la maladie. 14 proches, presque exclusivement des femmes, se sentaient isolés. Un tiers des hommes et deux tiers des femmes ont constaté un changement de rôles dans le couple. Par exemple, plus de la moitié se sentait surchargée par le fait de devoir prendre davantage de décisions. Les proches de sexe masculin se sentaient particulièrement accablés par la nécessité d’assumer de nouvelles tâches au foyer.
Questions concernant les perspectives d’avenir
42 des 50 personnes interrogées se demandaient ce qu’elles allaient faire au fil de la progression de la maladie, si les efforts requis pour assurer les soins devenaient insupportables. Dans ce cas, 14 proches pourraient compter sur l’aide de tiers, 11 recourraient à une aide-soignante privée et 33 devraient organiser un hébergement dans un établissement médico-social. Quatre personnes interrogées avaient déjà inscrit leur partenaire dans une institution par mesure de précaution.
33 des 50 proches interrogés seraient délestés d’un lourd fardeau s’ils pouvaient être déchargés de la responsabilité de leur partenaire pendant au moins une journée par semaine. Seuls sept proches avaient recours à un foyer de jour pour leur conjoint(e). Une personne interrogée sur trois avait déjà demandé une assistance professionnelle. Près de la moitié était membre d’un groupe de patients. Parmi les autres, sept aimeraient rejoindre un tel groupe si l’occasion se présentait près de leur domicile.
Résumé
Dans le cadre de notre étude, différents aspects de la sollicitation des partenaires ont été mis en évidence. Cette charge, sous toutes ses formes, peut entraîner des changements significatifs d’habitudes de vie, voire mener à des conflits au sein du couple. L’assistance de professionnels est un enjeu important pour l’avenir.
Dre Médecin. Helene Lisitchkina.
Parkinson Suisse N°130 September 2018
Lu par Jean Graveleau
Monsieur le Sénateur JP Decool — Rapporteur de la Mission sur la Pénurie de Médicaments …
Publié le 14 janvier 2019 à 10:49Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Ayant vu votre « mini » intervention TV et cherché vos coordonnées sur Internet, je me permets de vous écrire au sujet de la pénurie de Médicaments.
Je suis Présidente de l’antenne d’Association Parkinson Périgord Noir et évidemment perturbée par la pénurie de SINEMET.
Ayant depuis des mois déjà travaillé pour développer mes connaissances tant sur le parcours du médicament (dossier AMM) que sur le sujet des excipients (je connaissais déjà bien la question des additifs ayant travaillé 31 ans dans l’agroalimentaire et ayant géré les aspects réglementaires).
Pour moi la question de faire revenir le plus possible la fabrication des médicaments en France est aujourd’hui une question cruciale (problème de rupture effectivement mais aussi risques géopolitiques et géostratégiques multiples liés au caractère devenu aléatoire des relations internationales (crises économiques, guerre commerciale, relations sensibles à risques potentiels divers).
Par ailleurs je pense profondément que la question de la relocalisation des fabrications n’est qu’un des aspects du sujet. En effet nous savons que en particulier les 3/4 des excipients viennent d’ASIE ce qui crée une dépendance de facto.
Nous connaissons tous les problèmes générés par ces excipients dont la très grande majorité ont un caractère douteux (voir entre autres la position de ARTAC sur ce sujet). Ce que l’on sait peu c’est que les malades, bien que très peu informés sur ces ingrédients, ont aujourd’hui presque tous à l’esprit le fait qu’ils sont nocifs et aussi qu’ils sont à l’origine de la plupart des effets secondaires qu’ils rencontrent dans le cadre de leurs maladies sans compter les effets à moyen terme ou long terme qu’ils encourent.
Imaginons le malade du cancer qui lit la liste des ingrédients de son médicament, cherche à la comprendre et découvre qu’un certain nombre des excipients présents sont considérés comme potentiellement cancérogènes…
Or une bonne partie de ces excipients sont inutiles, parfois sont présents plusieurs fois dans le même médicament, sont effectivement très certainement nocifs et en outre ils pénalisent le coût du médicament. Aujourd’hui un certain nombre d’entreprises françaises commencent à proposer des excipients d’origine végétale.
Parallèlement d’autres problèmes sont liés à nos médicaments : la composition de l’enveloppe des gélules, les emballages en plastique ou encore la feuille d’alu qui recouvre les plaquettes. Même l’ANSM sait parfaitement qu’il y a potentiellement migration de résidus de métaux lourds vers le médicament. Là encore des entreprises françaises proposent aujourd’hui des alternatives possibles.
Pourquoi ne pas mettre le sujet dans sa globalité en chantier, bien sûr ramener des fabrications en France mais profiter de ce moment délicat des pénuries pour initier un plan très large d’innovation qui pourrait permettre à la France de se placer en tant que pays phare et promoteur d’une nouvelle génération de produits alliant bénéfice santé pour nos malades, créativité et innovation, incitation à la recherche, diminution des coûts(fabrication, transports…), développement assuré de l’emploi, diminution des coûts pour la SECU.
Un beau et vaste sujet qui ne peut ne pas être proposé. Il est toutefois évident que pour gagner du temps il faudrait seulement faire des études cliniques et passer par une simple modification d’AMM.
Je reste bien entendu à votre disposition. Je peux si vous le souhaites vous décrypter des médicaments et aussi vous communiquer des infos sur les entreprises qui proposent des nouveautés très intéressantes.
Bien respectueusement et avec l’espoir d’une écoute très bienveillante. Les malades attendent beaucoup.
Martine Delmond, présidente de l’APPN
Rupture de stock des médicaments !
Publié le 11 janvier 2019 à 11:22Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Face à la multiplication des problèmes d’approvisionnement ou de ruptures de stock, patients et médecins appellent l’État à agir.
(Article paru dans le journal Le parisien 28 oct. 2018).
Le Collectif Parkinson, qui regroupe sept associations de malades, lance, avec le soutien des neurologues, une pétition pour dénoncer les pénuries de médicaments pourtant essentiels pour les patients. Il publie également une tribune pour inviter les pouvoirs publics à agir. Voici leur texte dans son intégralité :
Le président de la République vient de dessiner la stratégie nationale de santé en fixant l’ambition d’un système de santé qui prévienne et protège contre les risques de santé d’aujourd’hui et de demain, mais aussi un système de santé qui puisse accompagner les parcours de vie de chacun de nos concitoyens, ajoutant que la première orientation, c’est de construire le système autour du patient, et d’abord, tout simplement, de lui permettre d’avoir accès aux soins dont il a besoin. C’est la priorité des priorités. Nous nous réjouissons de cette priorité. Mais nous ne nous en contentons pas !
Car il y a urgence à mettre le réel en cohérence avec les ambitions affichées. Les personnes atteintes par la maladie de Parkinson doivent trop fréquemment faire face à des discontinuités répétées dans leurs parcours de soins et de santé. Elles subissent en plus depuis quelques mois des ruptures graves dans l’approvisionnement de médicaments qui leur sont indispensables et dont ils ne peuvent pas se passer. Aujourd’hui, il s’agit du Sinemet, médicament de base dans le traitement de la maladie de Parkinson et dans certaines formes de syndromes parkinsoniens atypiques comme l’atrophie multi systématisée (dite AMS).
Les malades doivent se contenter des miettes que les laboratoires veulent bien accorder. Ou encore se contenter de suivre les recommandations de l’Agence nationale de sécurité du médicament (ANSM) qui les oriente vers des médicaments plus ou moins équivalents dont les stocks sont eux-mêmes insuffisants pour compenser dans la durée les ruptures d’approvisionnement. Les pouvoirs publics régulièrement sollicités agissent, mais en réalité se révèlent impuissants !
Impuissants à rappeler avec force et efficacité aux dirigeants des laboratoires pharmaceutiques que leur responsabilité première est d’apporter les meilleures réponses possibles aux malades. Faut-il se résoudre à admettre que 200 000 malades de Parkinson français sont trop peu nombreux pour peser sur les choix stratégiques de l’industrie pharmaceutique ou des distributeurs de médicament ? Non ! La santé est affaire de soins, de prendre soin, de solidarité – c’est au nom de cette solidarité que la régulation du marché doit être bien contrôlée.
Il est plus que temps de donner leur plein effet aux textes législatifs et réglementaires qui établissent une liste de médicaments dits d’intérêt majeur et qui, à ce titre, doivent bénéficier de mesures permettant une disponibilité régulière. Le Sénat a constaté la gravité du phénomène et l’urgence d’actions pour endiguer ces ruptures inacceptables. Il vient d’établir plusieurs recommandations pour résoudre ces graves crises d’approvisionnement en médicaments et nous réclamons un plan d’action urgent du gouvernement, intégrant une action également européenne.
C’est à cette fin que le Collectif Parkinson lance une pétition à l’initiative des malades eux-mêmes, et soutenus par tous les sympathisants à cette cause touchés directement ou indirectement par ces faits récurrents. C’est un cri, c’est une alerte, c’est un appel pour non-assistance à personnes en danger ! »
A noter : la pétition et la vidéo qui l’accompagne sont sur le site GP29.net.
Pour ceux et celles qui ont internet je vous invite à vous inscrire en ligne par le lien :
https://www.change.org/p/parkinson-non-assistance-%C3%A0-personne-en-danger
Partager sur les réseaux sociaux également la vidéo du collectif Parkinson :
Dominique Bonne président de GP29
Les dommages cardiaques liés à la maladie de Parkinson
Publié le 10 janvier 2019 à 13:18Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Les chercheurs de l’université de Wisconsin-Madison décryptent ici les dommages cardiaques qui peuvent être causés par la maladie de Parkinson. Leurs travaux et leur nouvelle technique d’observation du stress et de l’inflammation dans le cœur, présentés dans le npj Parkinson’s Disease vont faciliter les essais de nouveaux médicaments et permettront de réduire les risques de chute et d’hospitalisation, chez les patients parkinsoniens.
Au moment où les patients atteints de la maladie de Parkinson sont diagnostiqués – généralement lors de l’apparition des tremblements et des symptômes de contrôle moteur — environ 60% d’entre eux présentent également et déjà de sérieux dommages aux connexions du système nerveux sympathique. Or ces nerfs exercent une fonction clé : ils stimulent le cœur pour accélérer si besoin son mouvement de pompage afin de permettre une adaptation rapide aux changements d’activité et de pression artérielle.
La dégénérescence neurale du cœur : ce processus déclenché par la maladie signifie que les patients sont moins capables de réagir au stress et aux changements de posture simples comme le fait de se mettre debout, explique l’auteur principal, le Dr Marina Emborg, professeur de physique médicale à l’Université du Wisconsin-Madison. A partir de là, c’est un risque accru de fatigue, d’évanouissement et de chute avec un risque concomitant de blessures et d’autres complications.
Une méthode pour suivre le processus qui endommage les cellules nerveuses du cœur : ces recherches ont été menées avec 10 singes macaques rhésus modèles de symptômes de la maladie de Parkinson. Ces singes ont en effet reçu des doses d’une neurotoxine qui a causé des dommages aux nerfs de la même manière que la maladie de Parkinson affecte les patients humains. Une fois avant ce traitement, et 2 fois dans les semaines qui ont suivi, les singes ont subi une tomographie par émission de positons afin de pouvoir suivre les processus chimiques en jeu dans le corps à l’aide de traceurs radioactifs.
Visualiser les dommages dans le cœur « parkinsonien »: jusque-là aucune équipe n’avait été en mesure d’observer aussi précisément le processus en cause. Ici, l’équipe a pu visualiser en détail où l’inflammation et le stress oxydatif se produisent dans le cœur et comment cela entraine, chez les patients parkinsoniens, une perte de connexions neuronales dans le cœur. La technique utilisée pour tracer la progression des lésions nerveuses et des causes potentielles de ces dommages pourra, au demeurant, être bien utile aussi pour tester l’efficacité de nouveaux traitements pour protéger les neurones qui régulent l’activité du cœur des patients. Enfin, lorsque les chercheurs donnent à une partie des singes un médicament, la pioglitazone, documenté comme prometteur pour protéger les cellules du système nerveux central contre l’inflammation et le stress oxydatif, la récupération de leur fonction nerveuse s’avère bien plus complète.
Une nouvelle technique de visualisation des dommages neuronaux dans le cœur : Les résultats suggèrent que les patients humains pourraient bénéficier de ces techniques d’imagerie pour mieux détecter, suivre et comprendre les mécanismes sous-jacents en jeu dans ces lésions précoces des nerfs cardiaques. Et cette option vaut également pour les crises cardiaques, le diabète et d’autres troubles qui causent des dommages similaires aux nerfs du cœur, et dont la prise en charge pourrait également bénéficier de cette nouvelle méthode de visualisation.
Extrait de Santelog Parkinson août 2018 »
Lu par Martine Delmond
L’appendice, point de départ du Parkinson ?
Publié le 09 janvier 2019 à 12:13Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Le risque de développer une maladie de Parkinson serait environ 20% moins élevé chez les personnes ayant subi une appendicectomie, d’après une vaste étude qui suggère de troublants liens entre système digestif et cerveau
Elle touche près de 10 millions de personnes dans le monde et quelque 15 000 individus en Suisse, pourtant ses causes restent encore largement inexpliquées. La maladie de Parkinson se caractérise principalement par une lenteur des mouvements associée à une raideur et des tremblements au repos. D’autres symptômes –comme des troubles digestifs – peuvent apparaître des dizaines d’années avant la survenue des premiers problèmes moteurs.
Publiée ce mercredi 31 octobre dans la revue Science Transnational Médicine, une étude vient pointer du doigt le rôle étonnant que l’appendice (une petite structure du système digestif agissant comme une fabrique de globules blancs, et comme réservoir de la flore bactérienne) pourrait avoir dans l’apparition de cette maladie. Réalisée sur une large cohorte de près de 1,7 million d’individus dans le monde, cette recherche a notamment démontré que le risque absolu de développer l’affection serait environ 20% moins élevé chez les personnes ayant subi une appendicectomie plus tôt dans leur vie.
Un coupable tout trouvé ?
Chez les personnes touchées par un parkinson, les neurones responsables de la production de dopamine, un neurotransmetteur impliqué dans le contrôle de la motricité, de la motivation et du plaisir, disparaissent progressivement du cerveau. En cause : la présence d’alphasynucléine, une protéine dont la fonction précise n’est pas connue, et qui, lorsqu’elle forme des agrégats, détruit progressivement les cellules nerveuses.
Depuis peu, il a été identifié que l’alphasynucléine pouvait non seulement voyager du tube digestif vers le cerveau, via le nerf vague, mais qu’elle était aussi présente dans le tube digestif longtemps avant le diagnostic de parkinson. En travaillant sur des rats, des chercheurs de l’Université de Lund, en Suède, ont ainsi émis l’hypothèse que le processus pathologique de la maladie de Parkinson pourrait débuter non pas dans le cerveau, mais dans le tractus gastro-intestinal.
Une excroissance méconnue
C’est sur cette base que l’équipe menée par Viviane Labrie, de l’Institut de recherche Van Andel (Michigan), a décidé d’explorer le rôle de l’appendice. « Si nous avons choisi de nous concentrer sur cette petite excroissance, c’est que nous savons désormais qu’elle joue un rôle important dans le système immunitaire du tube digestif et la régulation du microbiote intestinal [les dix mille milliards de bactéries et autres micro-organismes vivant dans notre organisme], explique l’auteure principale de l’étude. Or, chez les personnes atteintes de la maladie de Parkinson, on a pu observer des modifications sensibles du microbiote, ce qui pourrait éventuellement expliquer l’apparition de la pathologie. »
Les résultats de l’étude démontrent deux points importants : d’une part, l’appendice serait, chez les sujets sains comme chez ceux atteints par la maladie de Parkinson, un réservoir où s’accumulent des agrégats d’alphasynucléine, et ce dès le plus jeune âge. Selon les chercheurs, la pathologie se déclencherait lorsque les mécanismes d’élimination de cette protéine sont déficients, ou si ceux empêchant la propagation d’alphasynucléine au cerveau dysfonctionnent. « Une connaissance plus approfondie de ce phénomène pourrait permettre de conduire à une meilleure compréhension de la maladie, mais aussi de trouver de nouvelles formes de thérapie », espère Viviane Labrie.
Un agrégat de protéines alphasynucléine au sein des neurones situés dans l’appendice. L’alphasynucléine joue un rôle important dans l’apparition de la maladie de Parkinson.
Le rôle des pesticides
Les auteurs montrent aussi que les bénéfices liés à une appendicectomie antérieure seraient plus élevés chez les personnes vivant dans les régions rurales et donc davantage enclines à être exposées aux pesticides. Leur risque absolu de contracter la maladie serait ainsi diminué de 25%.
« Cette recherche conforte deux hypothèses : la maladie de Parkinson débuterait tôt dans le tube digestif, et les facteurs environnementaux, comme l’exposition aux pesticides, ont un rôle dans l’apparition de la pathologie chez les personnes prédisposées génétiquement », constate Vanessa Fleury, neurologue aux Hôpitaux universitaires de Genève (HUG).
Si le système gastro-intestinal et le microbiote semblent jouer un rôle important dans la maladie de Parkinson, les mécanismes à l’œuvre sont toutefois encore très incertains. Afin de tester le rôle de la flore intestinale dans l’apparition de la maladie, une équipe des HUG, dont fait partie Vanessa Fleury, vient de lancer une étude pilote comparant le microbiote présent dans la cavité buccale de patients parkinsoniens et de sujets sains, et leur niveau d’inflammation buccale. « Nous pensons que ces deux facteurs pourraient favoriser l’agrégation d’alphasynucléine et son passage dans le cerveau », ajoute la neurologue. Pour le savoir, il faudra encore attendre quelques mois.
Courteys of Van Andel Research Institute
Transmis par Martine Delmond
Une étude confirme que les fumeurs ont moitié moins de risques d’avoir la maladie de Parkinson
Publié le 08 janvier 2019 à 12:45Article paru dans LE PARKINSONIEN INDÉPENDANT n°75
Statistiquement, les fumeurs ont jusqu’à moitié moins de risques de contracter la maladie de Parkinson que les non-fumeurs. Une vaste étude, dirigée par une équipe de la Queen Mary University de Londres, le confirme à travers l’analyse des données du suivi NeuroEPIC4PD sur près de 220’000 personnes âgées de 37 à 70 ans dans sept pays européens (Suède, Royaume-Uni, Allemagne, Pays-Bas, Italie, Espagne, Grèce). Parmi eux, 715 cas de maladies de Parkinson ont été recensés. « Les anciens fumeurs présentaient un risque diminué de 20% et les fumeurs actuels un risque de développement de la maladie de Parkinson réduit de moitié par rapport aux non-fumeurs », explique l’étude parue dans l’International Journal of Epidemiology (IJE).
Y a‑t-il plus qu’une corrélation ?
L’objectif de la recherche était d’explorer la possibilité d’une causalité dans l’association inverse entre le tabagisme et la maladie de Parkinson. Des analyses épidémiologiques précédentes ont déjà montré le phénomène connu dès 1966. « Néanmoins, il y a toujours beaucoup de prudence à interpréter cette association comme protectrice », précise l’article signé de trente chercheurs, appartenant aussi à l’Imperial College London et à l’Université Luigi Vanvitelli de Campania, qui n’ont pas bénéficié de financement extérieur. Une des raisons à cette prudence est évidemment le bilan sanitaire désastreux de fumer pour toute une série d’autres maladies.
Une autre étude épidémiologique, parue en 2017 aussi dans l’IJE, a mis en évidence un effet similaire de la consommation de snus suédois, ce tabac à suçoter à faible taux de nitrosamines. « Les hommes non-fumeurs qui utilisent du snus ont un risque considérablement plus faible de contracter la maladie de Parkinson. Les résultats ont également indiqué une relation dose-réponse inverse entre l’utilisation de snus et le risque de maladie de Parkinson. Nos résultats suggèrent que la nicotine ou d’autres composants des feuilles de tabac pourraient influencer le développement de la maladie de Parkinson », résument les chercheurs menés par le Dr Fen Yang, de l’Institut Karolinska de Stockholm.
La nouvelle étude portant sur le tabagisme « classique » confirme non seulement une corrélation mais aussi « des relations fortes dose-réponse avec l’intensité et la durée du tabagisme », souligne la publication de l’équipe menée par la Dre Valentina Gallo, de la Queen Mary University. Un élément qui incline à un rapport causal. Cette relation dose-dépendante, aussi observée chez des jumeaux monozygotes, « s’oppose à un rôle majeur de la génétique et/ou de la personnalité ».
Nicotine ou IMAO ?
« Plusieurs substances présentes dans le tabac ont été proposées comme possibles responsables de l’association inverse entre tabagisme et maladie de Parkinson », rappellent les chercheurs. Ils citent la 2,3,6‑triméthyl‑l, 4‑naphtoquinone (TMN), un inhibiteur de l’activité de la monoamine oxydase (MAO) A et B.
« Un autre candidat est la nicotine elle-même, étant donné la relation anatomique étroite entre les systèmes de neurotransmetteurs nicotiniques cholinergiques et dopaminergiques dans le striatum. La nicotine influe également sur l’activité dopaminergique en agissant au niveau des récepteurs nicotiniques aux extrémités dopaminergiques et en modulant la libération de dopamine », précisent-ils.
Interviewée sur cette étude par le site I, la Dr Beckie Port, conseillère scientifique de l’association Parkinson’s UK, note que « nous ne savons toujours pas quelle substance pourrait être responsable, mais il est intéressant de noter que les légumes contenant de la nicotine appartenant à la même famille botanique [les solanacées] que le tabac peuvent également avoir des effets protecteurs » .
Abandon en France, recherches aux Etats-Unis
En France, le programme de traitement de malades de Parkinson par nicotinothérapie du Dr Gabriel Villafane à l’hôpital Mondor (AP-HP) a été clos, malgré les protestations des patients. Du côté des Etats-Unis, le Pr Paul Newhouse, de l’Université Vanderbilt, coordonne notamment une série d’études neuroscientifiques sur la nicotine. De son côté, la Dre Valentina Gallo insiste :
« Notre découverte est extrêmement importante d’un point de vue scientifique et devrait inciter à une recherche scientifique fondamentale ».
Transmis par le docteur Berry
Propulsé par WordPress et le thème GimpStyle créé par Horacio Bella. Traduction (niss.fr).
Flux RSS des Articles et des commentaires.
Valide XHTML et CSS.